Тромбопения код мкб 10
Тромбоцитопения – это не самостоятельное заболевание, а симптом, возникающих при множестве патологий и состояний – от беременности до системной красной волчанки и онкологических заболеваний крови.

Для ведения больных с тромбоцитопенией нужно определиться с кодом по МКБ 10, поскольку методы лечения в зависимости от разновидностей заболевания могут существенно отличаться.
Тромбоцитопения (МКБ-10 – D69) – это часто встречающийся гематологический симптом, возникающий при самых разных заболеваниях, имеющих как патогенетические, так и клинические отличия.
Этот факт требует от врача проведения обширного диагностического поиска для установления причин патологии.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
МКБ 10
Тромбоцитопатии представляют собой различные расстройства системы гемостаза, основанные на качественном дефекте и нарушении функции тромбоцитов.
Тромбоцитопения как одна из их форм часто встречается при множестве заболеваний, при которых возникает геморрагический синдром или наблюдается снижение числа тромбоцитов менее 150×109/л.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Согласно классификации по МКБ-10, тромбоцитопения имеет следующие коды:
Пурпура и другие геморрагические состояния (D69)
Исключены:
- доброкачественная гипергаммаглобулинемическая пурпура (D89.0)
- криоглобулинемическая пурпура (D89.1)
- идиопатическая (геморрагическая) тромбоцитемия (D47.3)
- молниеносная пурпура (D65)
- тромботическая тромбоцитопеническая пурпура (M31.1)
D69.0 Аллергическая пурпура
Пурпура: анафилактоидная. Геноха(-Шенлейна). нетромбоцитопеническая. геморрагическая. идиопатическая. сосудистая Аллергический васкулит
D69.1 Качественные дефекты тромбоцитов
Синдром Бернара-Сулье [гигинтских тромбоцитов] Болезнь Гланцманна Синдром серых тромбоцитов Тромбастения (геморрагическая) (наследственная) Тромбоцитопатия
Исключена: болезнь Виллебранда (D68.0)
D69.2 Другая нетромбоцитопеническая пурпура
Пурпура: БДУ. Сенильная. Простая
D69.3 Идиопатическая тромбоцитопеническая пурпура
Синдром Эванса
D69.4 Другие первичные тромбоцитопении
Исключены: с отсутствием лучевой кости (Q87.2) преходящая неонатальная тромбоцитопения (P61.0) синдром Вискотта-Олдрича (D82.0)
D69.5 Вторичная тромбоцитопения
При необходимости идентифицировать причину используют дополнительный код внешних причин (класс XX).
D69.8 Другие уточненные геморрагические состояния
Ломкость капилляров (наследственная) Сосудистая псевдогемофилия
D69.9 Геморрагическое состояние неуточненное
Классификация
Тромбоцитопатии проявляются возникновением спонтанных кожно-слизистых кровоизлиний.
Их обнаружение и дифференциация основана на выявлении кровоточивости микроциркуляторного типа с нарушением функциональных свойств, морфологии и биохимических характеристик тромбоцитов.
Эти проявления лежат в основе современной классификации тромбоцитопатий. Согласно ей, данные состояния делятся на две большие группы – наследственные и приобретенные.
Наследственные тромбоцитопатии
Основные патогенетические группы:

Функционально-морфологические формы:

Тромбоцитопатии, сопровождающиеся тромбоцитопенией:
- малые размеры тромбоцитов;
- нормальные размеры тромбоцитов;
- крупные размеры тромбоцитов.
Приобретенные тромбоцитопатии
- при гемобластозах;
- при миелопролиферативных заболеваниях и эссенциальной тромбоцитемии;
- при В12-дефицитной анемии;
- при уремии;
- при миеломной болезни, болезни Вальденстрема, гаммапатиях;
- при циррозах, опухолях и паразитарных заболеваниях печени;
- при цинге;
- при гормональных нарушениях;
- лекарственные и токсигенные тромбоцитопении (код по МКБ-10 – D69);
- при лучевой болезни;
- при массивных гемотрансфузиях и инфузиях реополиглюкина;
- при больших тромбозах и гигантских ангиомах.
✔ Дифференциальная диагностика идиопатической тромбоцитопенической пурпуры, смотрите в Системе Консилиум
 Скачать документ сейчас
Скачать документ сейчас
Тромбоцитопеническая пурпура
Илеопатическая тромбоцитопеническая пурпура – это аутоиммунная патология, вызванная синтезом антител к структурам мембраны тромбоцитов и их предшественников (мегакариоцитов), что провоцирует не только повышенное разрушение тромбоцитов, но и неадекватный тромбоцитопоэз.
Это изолированное снижение уровня тромбоцитов ниже 100,0×109/л, в ряде случаев сопровождающееся геморрагическим синдромом.
Профилактика осложнений при тромбоцитопении:
- Строгое следование врачебным рекомендациям.
- Избегание самолечения.
- Избегание факторов, способных спровоцировать заболевание.
- Изменение условий трудовой деятельности на более легкие и безопасные.
- Ограничение пребывания под открытым солнцем.
- Ограничение физиотерапевтических методик терапии.
- Подготовка к беременности.
- Обучение самостоятельным способам снятия геморрагического синдрома.
Пациент пожизненно наблюдается у врача-гематолога. Частота визитов к специалисту зависит от продолжительности ремиссии – если в течение года болезнь не дает о себе знать, то количество визитов с 1-2 раз в год сокращается до 1 раза в год и реже.
Единого графика диспансерного наблюдения не существует, он разрабатывается индивидуально для каждого больного и зависит от тяжести протекания заболевания.

Источник
Рубрика МКБ-10: D69.5
МКБ-10 / D50-D89 КЛАСС III Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм / D65-D69 Нарушения свертываемости крови, пурпура и другие геморрагические состояния / D69 Пурпура и другие геморрагические состояния
Определение и общие сведения[править]
Лекарственная иммунная тромбоцитопения чаще всего обусловлена антителами к лекарственному средству, которые перекрестно реагируют с антигенами тромбоцитов. Реже препарат фиксируется на тромбоцитах с образованием полного антигена, где он служит гаптеном, а тромбоциты — носителем.
Лекарственные средства, которые чаще всего вызывают тромбоцитопению, перечислены в табл. 16.5.
Гепарин-индуцированная тромбоцитопения
Гепарин-индуцированная тромбоцитопения представляет собой индуцированное гепарином, иммуно-опосредованное протромботическое расстройство, сопровождаемое тромбоцитопенией и венозным и/или артериальным тромбозом.
Приблизительно у 1% пациентов после использования гепарина, по крайней мере на одну неделю развивается гепарин-индуцированная тромбоцитопения, примерно у 50% из них отмечается тромбоз. Гепарин-индуцированная тромбоцитопения несколько чаще встречается у женщин.
Этиология и патогенез[править]
Гепарин-индуцированная тромбоцитопения является результатом гуморальной иммунной реакции, направленной против комплекса, включающего эндогенный фактор тромбоцитов 4 и экзогенный гепарин, аутоантитела распознают эндогенный фактор тромбоцитов 4 только тогда, когда он скомбинирован с гепарином. Этот иммунный комплекс активирует циркулирующие тромбоциты через их поверхностные рецепторы FcγRIIA, что приводит к тромбоцитопении и гиперкоагуляции. Характеристика гепарина (бычий > свиной), его состав (нефракционированный> низкомолекулярный> фондапаринукс), доза (профилактическая> терапевтическая> разовая), путь введения (подкожный > внутривенный) и продолжительность введения (более 4 дней> менее 4 дней) — все это является факторами, определяющими развитие и выраженность тромбоцитопении.
Клинические проявления[править]
При лекарственной тромбоцитопении петехии, желудочно-кишечные кровотечения и гематурия обычно появляются через несколько часов после применения препарата. Длительность тромбоцитопении зависит от скорости выведения препарата. Обычно через 7 сут после его отмены число тромбоцитов нормализуется.
Гепарин-индуцированная тромбоцитопения может развиваться в любом возрасте (> 3 месяца), но случаи у детей встречаются редко. Умеренная тромбоцитопения начинается обычно через 5-10 дней после введения гепарина. Если пациент уже был подвергнут воздействию гепарина в течение последних 100 дней, возможна быстрая реакция, когда падение количества тромбоцитов происходит в течение нескольких минут или часов после введения гепарина. Отсроченная гепарин-индуцированная тромбоцитопения также возможна, тромбоцитопения развивается уже после отмены препатата. Тромбоцитопения обычно протекает бессимптомно, кровотечение встречается редко. Гепарин-индуцированная тромбоцитопения сопровождается высоким риском тромботических осложнений (например, легочной эмболии, инфаркта миокарда, тромботического инсульта) с сильной склонностью к артериальному тромбозу артерий конечностей и тромбозу глубоких вен. Дополнительный микрососудистый тромбоз может привести к развитию венозной гангрены/ампутации конечности. Другие осложнения включают некроз кожи в местах инъекций гепарина и анафилактоидные реакции (например, лихорадка, гипотония, боль в суставах, одышка, сердечно-легочная недостаточность) после внутривенного болюсного введения.
Вторичная тромбоцитопения: Диагностика[править]
Диагноз гепарин-индуцированной тромбоцитопении может быть заподозрен на основании клинической картины — тромбоцитопения, тромбоз, отсутствие другой причины тромбоцитопении. Диагноз подтверждается обнаружением антител к комплексу эндогенный фактор тромбоцитов 4/гепарин и подтверждается обнаружением патологических антител, активирующих тромбоциты, с помощью анализа высвобождения серотонина или гепарин-индуцированного тест активации тромбоцитов.
Дифференциальный диагноз[править]
Дифференциальный диагноз включает неиммунную гепарин-ассоциированную тромбоцитопению (из-за прямого взаимодействия гепарина с циркулирующими тромбоцитами, происходящего в первые дни после введения гепарина), а также послеоперационную гемодилюцию, сепсис, не-гепарин-индуцированную тромбоцитопению, диссеминированное внутрисосудистое свертывание и полиорганную недостаточность.
Вторичная тромбоцитопения: Лечение[править]
Для некоторых пациентов, получающих гепарин, рекомендуется регулярный мониторинг количества тромбоцитов. В случае подозрения или наличия подтвержденной гепарин-индуцированной тромбоцитопении лечение заключается в прекращении приема гепарина и использовании альтернативного антикоагулянтов — либо с помощью анти-факторов Xa без гепарина (данапароид, фондапаринукс), либо прямыми ингибиторами тромбина (например, аргатробаном, бивалирудином). Варфарин противопоказан во время острой тромбоцитопенической фазы, поскольку он может вызывать микрососудистый тромбоз, с потенциалом некроза ишемизированной конечности (синдром венозной гангрены). Тромбоцитопения обычно разрешается в среднем через 4 дня, с показателями более 150 х 109 / л, хотя в некоторых случаях может потребоваться от 1 недели до 1 месяца.
Прогноз
Прогноз восстановления количества тромбоцитов является хорошим, однако могут возникать посттромботические осложнения (например, ампутация конечностей у 5-10% пациентов, инсульт, двусторонний геморрагический некроз надпочечников с надпочечниковой недостаточностью). Смертность от гепарин-индуцированной тромбоцитопении (например, смертельная легочная эмболия) наблюдается в 5-10% случаев.
Профилактика[править]
Прочее[править]
Тромбоцитопеническая пурпура, вызванная переливанием эритроцитарной массы
1. Клиническая картина. Тромбоцитопеническая пурпура — редкое осложнение переливания эритроцитарной массы. Она проявляется внезапной тромбоцитопенией, кровотечениями из слизистых и петехиями, которые возникают через 7—10 сут после переливания. Диагноз основан на данных анамнеза. Эта форма тромбоцитопенической пурпуры чаще всего встречается у многорожавших женщин и лиц, перенесших многократное переливание эритроцитарной массы. По механизму развития она сходна с тромбоцитопенией новорожденных, вызванной материнскими антителами. Тромбоцитопеническая пурпура, вызванная переливанием эритроцитарной массы, возникает у лиц, у которых отсутствует антиген Zwa. Показано, что этот антиген входит в состав гликопротеида IIb/IIIa. Переливание эритроцитарной массы с примесью тромбоцитов, несущих антиген Zwa, приводит к появлению антител к этому антигену. Полагают, что они перекрестно реагируют с гликопротеидом IIb/IIIa собственных тромбоцитов больного.
2. Лечение
а. Переливание тромбоцитарной массы не проводят, поскольку оно обычно неэффективно. Кроме того, донорами тромбоцитарной массы при этом заболевании могут быть лишь 2% людей, у которых тромбоциты не несут антиген Zwa.
б. Преднизон, 1—2 мг/кг/сут внутрь, уменьшает геморрагический синдром и повышает число тромбоцитов.
в. Заболевание проходит самостоятельно после того, как кровь больного освобождается от тромбоцитов донора.
г. Впоследствии для переливания должна использоваться эритроцитарная масса доноров, у которых отсутствует антиген Zwa.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Аргатробан
- Дексаметазон
- Метилпреднизолон
- Преднизолон
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Аутоиммунная тромбоцитопения.
Описание
Аутоиммунная тромбоцитопения – заболевание системы крови связанное с образованием антител к собственным тромбоцитам и сопровождающееся их разрушением с формированием клинической картины нарушения свёртываемости крови.
Причины
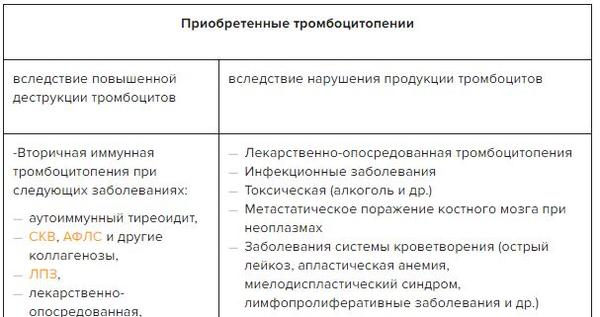
Крайне вариабельны и зависят от формы тромбоцитопении, к примеру в случае симптоматических аутоиммунных тромбоцитопений причиной их развития является основное заболевание (лейкозы, ревматоидный артрит, гепатиты и многие другие) вызывающее нарушение в иммунной системе. В случае же идиопатической тромбоцитопенической пурпуры причиной заболевания служит сбой в системе взаимодействия имунокомпетентных клеток (клеток иммунной системы) в результате чего нарушается распознавание собственных антигенов; провоцировать его могут заболевания бактериальной или вирусной природы, прием лекарственных препаратов.
Классификация
Среди тромбоцитопений аутоиммунной природы различают:
1. Идиопатическую тромбоцитопеническую пурпурру (собственно аутоиммунную тромбоцитопению).
2. Тромбоцитопению при других аутоиммунных расстройствах.
Симптомы
Клиническая картина проявляется прежде всего как последствия тромбопении и поэтому до некоторой степени неспецифична. Главный симптом — склонность к кровотечениям, в результате которых может развиться анемия. Наибольшую опасность, угрожающую жизни больного, представляют кровотечения в центральную нервную систему. Также важными симптомами являются поражения кожи и слизистых оболочек (геморрагический диатез, отеки).
Диагностика
Основывается на клинической картине и данных о количестве тромбоцитов в общем анализе крови. Так же определяется время кровотечения по Дьюке и свёртываемость по Ли-Уайту.
Лечение
Базовым препаратами для терапии являются глюкокортикоидные гормоны. При критическом снижении уровня тромбоцитов возможно переливание тромбоцитарной массы.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Тромбоцитопения — пониженное содержание тромбоцитов в периферической крови, наиболее частая причина кровоточивости. При снижении содержания тромбоцитов менее 100´109/л удлиняется время кровотечения. В большинстве случаев петехии или пурпура появляются при снижении содержания тромбоцитов до 20–50´109/л. Серьёзное спонтанное кровотечение (например, желудочно — кишечное) или геморрагический инсульт возникают при тромбоцитопении менее 10´109/л.
Код по международной классификации болезней МКБ-10:
- D69 Пурпура и другие геморрагические состояния
Причины
Этиология и патогенез
• Тромбоцитопения может возникать как проявление лекарственной аллергии (аллергическая тромбоцитопения), обусловлена выработкой антитромбоцитарных АТ (аутоиммунная тромбоцитопения), вызвана инфекциями, интоксикациями, тиреотоксикозом (симптоматическая).
• У новорождённых тромбоцитопения может быть вызвана проникновением аутоантител больной матери через плаценту (трансиммунная тромбоцитопения).
• Патология тромбоцитопоэза •• Созревание мегакариоцитов избирательно подавляют тиазидные диуретики и другие препараты, особенно используемые при химиотерапии, этанол •• Особая причина тромбоцитопении — неэффективный тромбопоэз, связанный с мегалобластным типом кроветворения (возникает при дефиците витамина В12 и фолиевой кислоты, а также при миелодиспластическом и предлейкозном синдромах). В костном мозге выявляют морфологически и функционально аномальные (мегалобластные или диспластические) мегакариоциты, дающие начало пулу дефектных тромбоцитов, разрушающихся в костном мозге •• Амегакариоцитарная тромбоцитопения — редкая причина тромбоцитопении, обусловленная врождённым дефицитом мегакариоцитарных колониеобразующих единиц.
• Аномалии формирования пула тромбоцитов возникают при элиминации тромбоцитов из кровотока, наиболее частая причина — депонирование в селезёнке •• В обычных условиях в селезёнке содержится треть пула тромбоцитов •• Развитие спленомегалии сопровождается депонированием большего числа клеток с исключением их из системы гемостаза. При очень больших размерах селезёнки возможно депонирование 90% всего пула тромбоцитов •• Оставшиеся в периферическом кровотоке 10% имеет нормальную продолжительность циркуляции.
• Повышенное разрушение тромбоцитов на периферии — наиболее распространённая форма тромбоцитопений; такие состояния характеризуются укороченным периодом жизни тромбоцитов и увеличенным числом мегакариоцитов костного мозга. Эти расстройства обозначается как иммунная или неиммунная тромбоцитопеническая пурпура •• Иммунная тромбоцитопеническая пурпура ••• Идиопатическая тромбоцитопеническая пурпура (ИТП) — прототип тромбоцитопении, обусловленной иммунными механизмами (отсутствуют явные внешние причины деструкции тромбоцитов). См. Пурпура идиопатическая тромбоцитопеническая ••• Другие аутоиммунные тромбоцитопении, обусловленные синтезом антитромбоцитарных АТ: посттрансфузионная тромбоцитопения (связана с воздействием изоантител), лекарственная тромбоцитопения (например, вызванная хинидином), тромбоцитопения, обусловленная сепсисом (частота развития может достигать 70%), тромбоцитопения в сочетании с СКВ и другими аутоиммунными заболеваниями. Лечение направлено на коррекцию основной патологии. Необходимо прекратить приём всех потенциально опасных ЛС. Терапия ГК не всегда эффективна. Перелитые тромбоциты подвергаются такому же ускоренному разрушению •• Неиммунная тромбоцитопеническая пурпура ••• Инфекции (например, вирусные или малярия) ••• Массивное переливание консервированной крови с низким содержанием тромбоцитов ••• ДВС ••• Протезы сердечных клапанов ••• Тромботическая тромбоцитопеническая пурпура.
Генетические аспекты
• Тромбоцитопения (*188000, Â). Клинические проявления: макротромбоцитопения, геморрагический синдром, аплазия рёбер, гидронефроз, рецидивирующая гематурия. Лабораторные исследования: аутоантитела к тромбоцитам, укорочение жизни тромбоцитов, увеличение времени свёртывания, турникетная проба в норме, дефекты плазменного компонента гемостаза.
• Аномалия Мая–Хегглина (синдром Хегглина, 155100, Â). Макротромбоцитопения, базофильные включения в нейтрофилах и эозинофилах (тельца Дёле).
• Синдром Эпстайна (153650, Â). Макротромбоцитопения в сочетании с синдромом Олпорта.
• Синдром семьи Фехтнер (153640, Â). Макротромбоцитопения, включения в лейкоцитах, нефрит, глухота.
• Тромбоцитопения врождённая (600588, делеция 11q23.3–qter, Â). Клинические проявления: врождённая дисмегакариоцитарная тромбоцитопения, незначительно выраженный геморрагический синдром. Лабораторные исследования: делеция 11q23.3–qter, увеличение количества мегакариоцитов, гигантские гранулы в тромбоцитах периферической крови.
• Тромбоцитопения циклическая (188020, Â). Геморрагический синдром, циклическая нейтропения.
• Тромбоцитопения Париж–Труссо (188025, делеция 11q23, дефект гена TCPT, Â). Клинические проявления: геморрагический синдром, тромбоцитопения, гипертелоризм, аномалии ушей, умственная отсталость, коарктация аорты, отставание в развитии в эмбриональный период, гепатомегалия, синдактилия. Лабораторные исследования: гигантские гранулы в тромбоцитах, мегакариоцитоз, микромегакариоциты.
• Синдром TAR (от: thrombocytopenia–absent radius — тромбоцитопения и отсутствие лучевой кости, *270400, r). Врождённое отсутствие лучевой кости в сочетании с тромбоцитопенией (выражена у детей, позднее сглаживается); тромбоцитопеническая пурпура; в красном костном мозге дефектные мегакариоциты; иногда отмечают аномалии развития почек и ВПС.
Симптомы (признаки)
Клиническая картина определяется основным заболеванием, вызвавшим тромбоцитопению.
Диагностика
Диагностика • Тромбоцитопения — показание для исследования костного мозга на наличие мегакариоцитов, их отсутствие свидетельствует о нарушении тромбоцитопоэза, а наличие — либо о периферическом разрушении тромбоцитов, либо (при наличии спленомегалии) о депонировании тромбоцитов в селезёнке • Патология тромбоцитопоэза. Диагноз подтверждают выявлением мегакариоцитарной дисплазии в мазке костного мозга • Аномалии формирования пула тромбоцитов. Диагноз гиперспленизма ставят при умеренной тромбоцитопении, выявлении в мазке костного мозга нормального количества мегакариоцитов и значительном увеличении селезёнки • Диагностика идиопатической тромбоцитопенической пурпуры требует исключения заболеваний, протекающих с тромбоцитопенией (например, СКВ), и тромбоцитопений, обусловленных приёмом лекарств (например, хинидина). Известны доступные, но неспецифические методики выявления антитромбоцитарных АТ.
Лечение
ЛЕЧЕНИЕ
• Патология тромбоцитопоэза. Лечение основано на устранении повреждающего агента, если это возможно, или лечении основного заболевания; время полужизни тромбоцитов обычно нормально, что позволяет проводить переливания тромбоцитов при наличии тромбоцитопении и признаках кровоточивости. Тромбоцитопения, обусловленная дефицитом витамина В12 или фолиевой кислоты, исчезает с восстановлением их нормального уровня.
• Амегакариоцитарная тромбоцитопения хорошо поддаётся терапии, обычно назначают антитимоцитарный иммуноглобулин и циклоспорин.
• Аномалии формирования пула тромбоцитов. Лечение обычно не проводят, хотя спленэктомия может разрешить проблему. При переливаниях часть тромбоцитов депонируется, что делает трансфузии менее эффективными, чем при состояниях сниженной активности костного мозга.
• Лечение идиопатической тромбоцитопенической пурпуры — см. Пурпура идиопатическая тромбоцитопеническая.
Осложнения и сопутствующие состояния • Снижение образования тромбоцитов сочетается с апластической анемией, миелофтизом (замещением костного мозга опухолевыми клетками или фиброзной тканью) и некоторыми редкими врождёнными синдромами • Эванса синдром (Фишера–Эванса синдром) — сочетание аутоиммунной гемолитической анемии и аутоиммунной тромбоцитопении.
МКБ-10 • D69 Пурпура и другие геморрагические состояния
Источник
