Тромбофилия при беременности код по мкб

Содержание
- Описание
- Характеристика
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Тромбофилия.
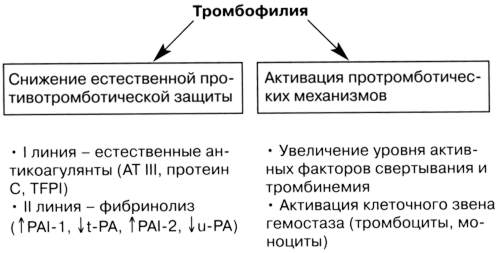
Патогенез тромбофилии
Описание
Тромбофилия является состоянием, при котором кровь имеет повышенную склонность к образованию тромбов. Сгустки крови могут вызвать проблемы, такие как тромбоз глубоких вен (ТГВ) и легочная эмболия (ЛЭ). Существуют различные типы тромбофилии, которые подразделяются на наследственные и приобретенные. Часто тромбофилия протекает мягко, и многие люди с тромбофилией не имеют проблем со здоровьем. Анализы крови могут диагностировать проблему. Тромбофилия не всегда требует лечения, но некоторые люди должны принимать аспирин или варфарин.
Характеристика
В организме существует естественный процесс свертывания в крови, который нарушается при тромбофилии.
Процесс нормальной свертываемостикрови называется гемостазом. Гемостаз помогает остановить кровотечение в случае травмы или другого патологического состояния. Когда кровеносный сосуд получает травму, срабатывает процесс свертывания крови. Это цепная реакция различных химических веществ в крови, которые называются факторами свертывания. Свертывание крови способствует образованию сгустка (тромба), который прилипает к поврежденной части кровеносного сосуду. Формированию сгустка также способствуют свойства тромбоцитов.
В крови есть также природные химические вещества, которые действуют против свертывания системы, чтобы остановить чрезмерное свертывание крови.
Тромбофилия происходит, если нормальный баланс свертывающей системы нарушен. В крови может быть слишком много факторов свертываемости крови, или слишком мало веществ, которые выступают против свертывания крови.
Тромбофилия может вызвать нежелательные сгустки крови. Это не значит, что у каждого человека с тромбофилией формируются тромбы. Но это означает, что у пациента есть более высокий риск тромбообразования, чем у остальной популяции.
Классификация
Наследственные тромбофилии.
1. Фактор V Лейдена. Довольно часто эта патология встречается у людей европейского происхождения, и примерно 1 из 20 европейцев являются носителями фактора V Лейдена. Этот ген влияет на часть V фактора свертывания, что делает процесс свертывания более длительным. При этом повышается риск развития тромбов в венах примерно в восемь раз, что все еще является относительно низким риском, поэтому у большинства людей с фактором V Лейдена не развиваются осложнения. Некоторые люди наследуют два фактора V Лейдена — один ген от каждого родителя (известный как «гомозиготных фактор V Лейдена). Это состояние менее распространенное, но при нем риск осложнений гораздо выше (риск тромбообразования увеличивается в 80 раз).
2. Дефицит протеина С. Белок С является природным химическим антикоагулянтом в крови. Дефицит может быть генетическим, или в силу других условий, таких как болезни почек. Для определения риска при этой патологии следует установить, были ли случаи тромбообразования у близких родственников. Если ребенок наследует два гена с дефицитом протеина С (по одному от каждого родителя, что бывает очень редко), он будет иметь более серьезные проблемы. Возможно тромбообразование уже вскоре после рождения(состояние, называемое пурпура Fulminans). Это состояние лечится концентратом протеина С и антикоагулянтами.
3. Дефицит протеина S. Белок S также является естественным химическим антикоагулянтом в крови. Дефицит протеина S развивается редко. Риск формирования кровяного сгустка колеблется в различных семьях.
4. Дефицит антитромбина. Антитромбин — еще одинестественный антикоагулянт крови. Существуют различные типы дефицита антитромбина: наследственный и приобретенный. Наследственная форма встречается редко, и выявляется примерно у 1 из 2000 человек.
Риск возникновения тромбов колеблется, но может быть увеличен в 25-50 раз по сравнению с остальной популяцией. При этой патологии сгусток крови может формироваться не только в ногах и легких, а также в венах рук, кишечника, мозг или печени. Примерно 1 из 2 человек с дефицитом антитромбина тромб формируется в возрасте до 30 лет, но другие могут дожить до старости без проблем.
При дефиците антитромбина рекомендован долгосрочный прием варфарина. Кроме того, может быть назначено лечение концентратом антитромбина, когда есть более высокий риск возникновения тромбов — например, если у пациента планируется операция.
При беременности, лечение антикоагулянтами, как правило, необходимо. Концентрат антитромбина также может быть использован.
5. Дисфибриногенемия. Это редкий генетический дефект, при котором нарушается нормальная функция фибрина. При этом может быть увеличено свертывание крови и/или повышенная кровоточивость.
6. Комбинированные наследственные тромбофилии. Некоторые люди наследуют более одного гена тромбофилии. При комбинированной тромбофилии риск развития тромбов умножается.
Приобретенные тромбофилии.
Приобретенные тромбофилии не наследуются, и обычно начинается в зрелом возрасте.
1. Антифосфолипидный синдром.
Этот синдром также известен как синдром Хьюза. Он обусловлен антифосфолипидными антителами. APS, как иногда называют антифосфолипидный синдром для краткости, может стать причиной кровяных сгустков в артериях и мелких кровеносных сосудов, а также в венах.
APS может повлиять на беременность в некоторых случаях. Многие женщины с APS не имеют проблем во время беременности. Тем не менее, APS может привести к выкидышу или другим проблемам — ограничение роста плода, преэклампсии или, реже, гибели плода. Эти проблемы могут быть уменьшены путем профилактики.
APS можно лечить с помощью низких доз аспирина. Если у пациентки уже был тромб, то, как правило, рекомендуется варфарин.
Смешанные тромбофилии.
Они обусловлены как генетическими, так и не генетическими причинами.
1. Гипергомоцистеинемия. При этой патологии наблюдается повышенный уровень химического вещества, называемого гомоцистеин, в крови, который, как считается, увеличивает риск артериальных и венозных тромбов, потому что гомоцистеин повреждает кровеносные сосуды. Для лечения назначают витамин В12 и фолиевую кислоту.
2. Пароксизмальная ночная гемоглобинурия. Это редкое состояние, влияющее на костный мозг. Оно может привести к сгусткам венозной крови, часто в необычных местах, таких как вены кишечника, печени или головного мозга.
3. Повышенный фактор VIII. Эта патология связана с аномально высоким уровни фактора VIII, который является одним из естественных факторов свертывания крови. При повышении фактора 8 риск тромбообразования увеличивается примерно в 6 раз.
Симптомы
Даже если пациент страдает тромбофилией, у него могут не наблюдаться никакие симптомы. У многих людей с тромбофилией не формируются тромбы.
Однако, если возникает тромб, появляются характерные симптомы. Тромбы могут образовываться в артериях и венах. Артерии кровеносные сосуды принимают кровь от сердца к органам и тканям тела. Венами являются кровеносные сосуды, приносящие кровь обратно к сердцу, от других частей тела.
Тромб в вене является наиболее распространенной проблемой при тромбофилии. Это состояние называется венозным тромбозом.
Возможные симптомы:
1. Боль и отек ног. Эти симптомы возникают при тромбозе глубоких вен.
2. Тромб может добраться до сердца и легких, что приводит к легочной эмболии. Возможные симптомы включают в себя боли в груди, боли при глубоком вдохе, одышку или, реже, коллапс.
3. Некоторые виды тромбофилии могут вызвать кровяной сгусток в необычном месте, например, в головном мозге, кишечнике или печени. Это может вызвать симптомы боли живот, цефалгии. Тромбоз в венах печени называется синдромом Бадда-Киари.
Тромб в артерии может наблюдаться при некоторых типах тромбофилии. Это состояние называется артериальным тромбозом. В зависимости от пораженной артерии тромб может вызвать инсульт, сердечный приступ или проблемы с плацентой во время беременности. Таким образом, возможные симптомы артериальных тромбозов из-за тромбофилии являются:
1. Инсульт в сравнительно молодом возрасте.
2. Повторные выкидыши.
3. Осложнения беременности: преэклампсия, снижение роста плода или, реже, внутриутробная гибель плода.
Тромбоцитоз.
Диагностика
Тромбофилию можно заподозрить, если кровный родственник страдал тромбозом в молодом возрасте (до 40 лет), или, если развивается тромбоз, который не стал неожиданностью, учитывая возраст и общее состояние здоровья пациента.
Тромбофилия диагностируется по анализам крови.
Обследование проводится через несколько недель или месяцев после эпизода тромбоза глубоких вен или легочной эмболии, так как наличие этой патологии может повлиять на результаты. Обычно необходим перерыв от приема антикоагулянтов в течение 4-6 недель. Тест на тромбофилию должен быть отложен на срок 8 недель после родов, так как результаты во время беременности могут быть недостоверны.
Для теста берется образец крови, анализируются части процесса свертывания. Как правило, испытания проводятся в два этапа. Первый этап предполагает оценку основных показателей. Если на первой этапе обнаруживается патология, проводится второй этап, который предполагает более тщательное исследование.
Таким образом, отрицательные тесты не исключают возможности того, что у вас есть унаследованных увеличить риск возникновения тромбов.
Тестирование на тромбофилию показано в следующих ситуациях:
-в случае венозного тромбоза или легочной эмболии в возрасте до 40 лет;
- приповторных эпизодах венозного тромбоза или легочной эмболии, или тромбофлебита (воспаление вен);
- при тромбозах в нетипичных местах (например, органы брюшной полости или мозг);
- необъяснимые тромбозы у новорожденных;
- у младенцев и детей с редким состоянием, которое называется пурпурой Fulminans;
- при некрозе кожи за счет лекарств, таких как варфарин;
- если у пациента есть родственники с определенными типами высокого риска тромбофилии, например, дефицит белков С и S.
- при тромбозах у беременной женщины;
- при наличии семейного анамнеза венозного тромбоза, по крайней мере, у двух родственников;
- при других заболеваниях: при повторном выкидыше или смерти плода, идиопатической тромбоцитопенической пурпуре (ИТП), системной красной волчанке (СКВ).
Лечение
На первом этапе для пациента и врача, важно определить риск образования тромбов. Этот риск зависит от сочетания факторов, таких как:
1. Какой тип тромбофилии имеется у пациента (некоторые из них имеют более высокий риск тромбообразования, чем другие).
2. Возраст, вес, образ жизни и другие заболевания у пациента.
3. Настоящая беременность или недавние роды.
4. Образование тромбов в анамнезе.
5. Наследственный анамнез по тромбообразованию.
Возможными методами лечения тромбофилии являются:
1. Низкие дозы аспирина.
Низкие дозы аспирина подавляют действие тромбоцитов, таким образом, могут помочь предотвратить образование тромбов. Это может также помочь предотвратить выкидыш или осложнения беременности при некоторых видах тромбофилии.
2. Лечение антикоагулянтами.
Антикоагулянтную терапию часто называют разжижением крови. Однако, этот метод лечения на самом деле не разжижает кровь. Он изменяет определенные химические вещества в крови, чтобы замедлить процесс свертывания. Антикоагулянты не растворяет тромб. Антикоагулянты могут значительно уменьшить вероятность тромбообразования. Эти препараты обычно используются для лечения венозных тромбозов и легочной эмболии.
При тромбофилии антикоагулянт может быть рекомендован, если:
- при наличии тромба, чтобы предотвратить еще один;
- при высоком риске образования тромба;
- в случае беременности, в течение 6 недель после родов, или в случае вынужденного неподвижного образа жизнив течение длительного периода.
Есть два основных типа антикоагулянта: гепарин и варфарин. Гепарин применяется в виде инъекций один или два раза в день. Варфарин принимается в виде таблеток один раз в день.
Варфарин является обычным антикоагулянтом. Тем не менее, период, когда варфарин начинает проявлять свои антикоагулянтные свойсвтва, может занять до нескольких дней. Таким образом, инъекции гепарина (часто даются только подкожно) используются наряду с варфарином в первые несколько дней (обычно 5 дней) для немедленного эффекта, если у пациента уже образовался. При отсутствии тромба прием варфарина не сопровождают инъекциями гепарина.
Цель терапии состоит в том, чтобы подобратьдозу варфарина так, кровь не сворачивалась легко, или, наоборот, слишком долго, что может вызвать проблемы с кровотечением. Пациенту необходимо проводить регулярные анализы крови, в первую очередь, МНО, в то время как он принимает варфарин. Дозу устанавливают индивидуально в зависимости от результатов анализа крови. МНО кровиизмеряет способность свертывания крови.
Гепарин является инъекционным антикоагулянтом.
Гепарин с низкой молекулярной массой вводится в кожу на нижней части живота. Различные дозы используются для профилактики и лечения существующих сгустков крови.
Лечение тромбофилии во время беременности.
Лечение тромбофилии может быть различным в период беременности, потому что:
1. Некоторым женщинам с определенным типом тромбофилии рекомендуется принимать низкие дозы аспирина во время беременности, чтобы предотвратить выкидыш или осложнения беременности.
2. Сама беременность увеличивает риск венозного тромбоза — это относится ко всей беременности и особенно к периоду до 6 недель после родов. Таким образом, пациентке может быть рекомендовано лечение антикоагулянтами во время беременности или после родов. Это будет зависеть от типа тромбофилии.
3. При приеме варфарина обычно рекомендуется перевод на гепарин. Это связано с тем, что гепарин более безопасен для плода (имеется значительная вероятность того, что варфарин может вызвать аномалии развития плода). Как гепарин, и варфарин являются безопасными для грудного вскармливания.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Утратил силу — Архив
Также:
Р-О-019

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Венозное осложнение во время беременности неуточненное (O22.9)
Общая информация
Краткое описание
Венозные осложнения во время беременности — это нарушение функции венозной сети вследствие механического фактора (застой крови в варикозно расширенных венах, реологические нарушения, недостаточность клапанного аппарата и т.д.) и изменение параметров системы свертывания крови (тромбофилических состояний), обусловленные беременностью [9].
Код протокола: P-O-019 «Венозные осложнения во время беременности»
Профиль: акушерско-гинекологический
Этап: ПМСП
Код (коды) по МКБ-10:
O22 Венозные осложнения во время беременности
O22.0 Варикозное расширение вен нижних конечностей во время беременности
O22.1 Варикозное расширение вен половых органов во время беременности
O22.2 Поверхностный тромбофлебит во время беременности
O22.3 Глубокий флеботромбоз во время беременности
O22.4 Геморрой во время беременности
O22.5 Тромбоз церебральных вен во время беременности
O22.8 Другие венозные осложнения во время беременности
O22.9 Венозное осложнение во время беременности неуточненное
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Тромбофилия:
— врожденная;
— приобретенная [2].
Факторы и группы риска
2. Возраст беременной старше 40 лет.
3. Повышение массы тела.
4. Образ жизни (тяжелая физическая работа, длительное пребывание в положении стоя, высокая температура окружающей среды).
5. Группы крови A(II), B(III) и AB(IV).
6. Коллагенозы (в частности, СКВ), наличие волчаночного антикоагулянта.
7. Гиперэстрогения (прием пероральных контрацептивов, подавление лактации).
8. Большое число родов в анамнезе (более четырех).
9. Повышенная свертываемость крови (наследственный дефицит антитромбина III, протеинов C и S, дисфибриногенемии, пароксизмальная ночная гемоглобинурия).
10. Тромбоэмболии или травмы (с нарушением целостности эндотелия) в анамнезе.
11. Гомоцистинурия.
12. Нефротический синдром.
13. Родоразрешение путем кесарева сечения или наложения акушерских щипцов.
14. Венозный застой (при длительном постельном режиме).
15. Продолжительное хирургическое вмешательство и длительная неподвижность в послеоперационном периоде.
16. Преэклампсия (снижение уровня антитромбина III).
Диагностика
Диагностические критерии:
— расширение, а в последующем и варикозная (узловая) трансформация подкожных вен;
— трофические нарушения кожи голени;
— вторичная лимфатическая недостаточность в виде сначала приходящего, а затем постоянного отека тыла стопы, лодыжек и нижней трети голени.
— отеки голени и стопы в вечернее время;
— боли в ногах;
— ощущение тепла и жжения в ногах по ходу вен;
— тяжесть и распирание в икрах;
— ночные судороги в ногах;
— появление на бедрах и голенях сетки из синюшных вен;
— расширенные вены;
— потемнение и уплотнение кожи голеней;
— трофические язвы.
При тромбозе церебральных сосудов [5,6,8,10]:
— головная боль;
— рвота;
— эпилептические припадки;
— заторможенность;
— сонливость.
Физикальное обследование:
— общий и акушерский осмотр;
— измерение АД;
— росто-весовые показатели.
Лабораторные исследования:
— время кровотечения;
— ПТИ;
— коагулограмма;
— фибриноген, гематокрит.
Инструментальные исследования:
1. Ультразвуковое дуплексное ангиосканирование (по показаниям).
2. Ультразвуковое исследование плода и органов малого таза.
3. Допплерография маточно-плацентарного и фетоплацентарного кровотока.
4. КТГ плода (с 30 нед. беременности).
5. ЭКГ-исследование матери.
6. Селективная или субтракционная ангиография (при тромбозе церебральных сосудов) — при возможности проведения данного исследования.
Показания для консультации специалистов:
Консультация:
— хирурга.
По возможности:
— ангиохирурга;
— флеболога;
— нейрохирурга (тромбоз церебральных вен во время беременности);
— невропатолога (тромбоз церебральных вен во время беременности);
— проктолога (геморрой во время беременности).
По показаниям — другие специалисты.
Перечень основных диагностических мероприятий:
1. Время кровотечения.
2. ПТИ.
3. Коагулограмма.
4. Фибриноген, гематокрит.
Перечень дополнительных диагностических мероприятий: ультразвуковое дуплексное ангиосканирование.
Дифференциальный диагноз
Дифференциальную диагностику тромбоза церебральных сосудов проводят с внутричерепным кровоизлиянием, эмболией церебральных артерий, опухолью головного мозга, эпилепсией и мигренью.
Лечение
Консервативное лечение при обнаружении варикозного расширения вен, геморроя.
При обнаружении тромбоза церебральных сосудов в I триместре, беременность рекомендуют прервать, если тромбоз обнаружен на более позднем сроке, рекомендуется родоразрешение путем кесарева сечения.
Цели лечения: устранение тромботических осложнений.
Немедикаментозное лечение [7,13]:
1. Нормализация труда (ликвидация длительного стояния, подъема тяжести).
2. Ношение эластичных бинтов или медицинского компрессионного трикотажа.
3. Подъем ножного конца кровати на 10-15 см.
4. Лечебная физкультура.
5. Самомассаж.
6. Плавание.
7. Рациональное питание, исключающее прием острой и жирной пищи.
8. Фитотерапия.
9. Электромагнитная терапия.
Медикаментозное лечение:
1. Применение лекарственных средств, укрепляющих сосудистую стенку, применение средств, улучшающих реологические свойства крови, улучшающие микроциркуляцию (В) [16,18].
2. Антикоагулянты (низкомолекулярный гепарин) (А) надропарин кальция — раствор для инъекций в предварительно наполненных шприцах. [19-23].
3. При тромбозе церебральных сосудов в остром периоде, если удалось исключить внутричерепное кровоизлияние, применяют антикоагулянты (особенно при резком нарастании неврологической симптоматики).
4. Для профилактики отека головного мозга назначают дексаметазон, 20 мг/сут. в/в, и маннитол (А) [5,6,8,10].
Показания для госпитализации:
1. Варикозное расширение вен – госпитализация по показаниям в стационар хирургического профиля для решения вопроса о продлении беременности.
2. Тромбоз вен любой локализации – дородовая госпитализация в отделение или акушерско-гинекологический стационар в любом сроке беременности.
3. Тромбофлебит вен любой локализации — при любом сроке беременности.
4. Венозное осложнение во время беременности неуточненное – госпитализация по показаниям в нейрохирургический стационар.
Профилактические мероприятия (профилактика обострений и осложнений):
1. Физические меры улучшения венозного оттока, включая посильную двигательную активность [16,18].
2. Дезагреганты.
3. Флеботоники.
4. Исключить препараты, содержащие эстрогены [12].
Дальнейшее ведение, принципы диспансеризации:
1. Продолжение местной и компрессионной терапии в течение 4 месяцев после родов.
2. Развернутая гемостазиограмма на 4-6 сутки после родов.
3. Консультация флеболога.
4. Дуплексное ультразвуковое исследование вен через 1 месяц после родов.
5. После родов гепарин постепенно заменяют на антивитамины К и терапию продолжают 4-6 недель.
6. В послеродовом периоде рекомендуется ранняя активизация и лечебная физкультура.
Перечень основных и дополнительных медикаментов:
1. Надропарин кальция 2850 МЕ анти-Ха/0,3мл; 3800 МЕ анти-Ха/0,4мл; 5700 МЕ анти-Ха/0,6мл; 7600 МЕ анти-Ха/0,8мл. Аэсцин
2. Троксерутин
3. Дексаметазон
4. Маннол
Индикаторы эффективности лечения: улучшение кровообращения, нормализация реологических свойств крови.
Профилактика
Первичная профилактика:
— своевременное выявление факторов риска;
— применение антикоагулянтов;
— при длительном постельном режиме женщине рекомендуют упражнения для ног;
— при высоком риске тромбоза показаны п/к инъекции гепарина в малых дозах, ношение эластичных чулок или перемежающаяся пневматическая компрессия ног [11].
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы:
1. Кулаков В.И. Заболевания венозной системы нижних конечностей у
беременных, рожениц и родильниц. Автореф. дис…. д-ра мед. наук. 1976.
2. Савельев В.С. Флеболимфология. 1996; 1: 5–7.
3. De Stefano V, Rossi E, Paciaroni K, Leone G. Haematologica 2002; 87 (10): 1095–
108.
4. Мурашко А.В. Хроническая венозная недостаточность и беременность.
Автореф. дис. д-ра мед. наук, 2004.
5. Dias M. S., Sekhar L. N. Intracranial hemorrhage from aneurysms and arteriovenous
malformations during pregnancy and the puerperium. Neurosurgery 27:855, 1990.
6. Depret-Mosser S. et al. Cerebral aneurysms and pregnancy: 4 cases. J. Gynecol.
Obstet. Biol. Reprod. 21:947, 1992.
7. Robinson J. L., Hall C. S., Sedzimir C. B. Arteriovenous malformations, aneurysms,
and pregnancy. J. Neurosurg. 41:63, 1974.
8. Horton J. C. et al. Pregnancy and the risk of hemorrhage from cerebral arteriovenous
malformations. Neurosurgery 27:867, 1990.
9. Sadisivan B. et al. Vascular malformations and pregnancy. Surg. Neurol. 33:305,
1990.
10. de la Monte S. M. et al. Risk factors for the development and rupture of intracranial
berry aneurysms. Am. J. Med. 78:957, 1985.
11. Demers C., Ginsberg J. S. Deep venous thrombosis and pulmonary embolism in
pregnancy. Clin. Chest Med. 13:645, 1992.
12. Rutherford S. E., Phelan J. P. Clinical management of thromboembolic disorders in
pregnancy. Crit. Care Clin. 7:809, 1991.
13. Ahmad R. et al. Dipyridamole in successful management of pregnant women with
prosthetic valve. Lancet 2(8000):1414, 1976.
14. Biale Y. et al. The course of pregnancy in patients with artificial heart valves treated
with dipyridamole. Int. J. Obstet. Gynecol. 18:128, 1980.
15. Ibarra-Perez C. et al. The course of pregnancy in patients with artificial heart valves.
Am. J. Med. 61:504, 1976.
16. Sareli P. et al. Maternal and fetal sequelae of anticoagulation during pregnancy in
patients with mechanical heart valve prostheses. Am. J. Cardiol. 63:1462, 1989.
17. Trauscht-Van Horn J. J. et al. Pregnancy loss and thrombosis with protein C
deficiency. Am. J. Obstet. Gynecol. 167:968, 1992.
18. Ansell J. Risk-benefit assessment of anticoagulant therapy. Drug Saf. 6:54, 1991.
19. Ginsberg J. S. et al. Heparin effect on bone density. Thromb. Haemost. 64:286, 1990.
20. Matzsch T. et al. No transplacental passage of standard heparin or an enzymatically
depolymerized low molecular weight heparin. Blood Coagul. Fibrinolysis 2:273,
1991.
21. Gillis S., Shushan A., Eldor A. Use of low molecular weight heparin for prophylaxis
and treatment of thromboembolism in pregnancy. Int. J. Gynaecol. Obstet. 39:297,
1992.
22. Melissari E. et al. Use of low molecular weight heparin in pregnancy. Thromb.
Haemost. 68:652, 1992.
23. van Besien K., Hoffman R., Golichowski A. Pregnancy associated with lupus
anticoagulant and heparin induced thrombocytopenia: Management with a low
molecular weight heparinoid. Thromb. Res. 62:23, 1991.
- Список использованной литературы:
Информация
Тулебаева Л.Р. – зам. главного врача ГККП «Костанайский городской родильный дом».
Жумагалиева А.К. – врач акушер-гинеколог ГККП «Костанайский городской родильный дом».
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
