Триада синдромов характерных для гломерулонефрита


Данная форма поражения капилляров почек чаще всего поражает мужчин, наблюдается в подростковом и детском возрасте, реже – в зрелости (до 40 лет). Острый гломерулонефрит характеризуется как аутоиммунное заболевание с аллергическими признаками, имеет ярко выраженные симптомы. Стоит отметить, что болезни больше подвержены люди, проживающие во влажном климате, особенно в холодный сезон.
Основная причина острого гломерулонефрита
В медицинской практике рассматриваемый недуг считается иммунокомплексной патологией, во время которой изменяется реактивность выработки и функциональности защитных клеток в организме. Таким образом, антигены начинают взаимодействовать не только с враждебными микроорганизмами, но и со здоровыми клетками, что приводит к воспалительным процессам в паренхиме почек.
Главной причиной описанного механизма является стрептококк группы А (12-бета-гемолитический). Среди остальных факторов, вызывающих острый гломерулонефрит, отмечаются:
- ангина;
- инфекционные болезни верхних дыхательных путей;
- тонзиллит;
- пневмония;
- стафилококк;
- брюшной тиф;
- малярия;
- дифтерия;
- вирусные инфекции;
- переохлаждение;
- аллергия;
- токсические отравления.
Острый гломерулонефрит требует лечения первичной причины заболевания одновременно с терапией самой болезни, так как устранение симптоматики только клубочкового нефрита может привести к его переходу в хроническую стадию.
Триада симптомов при остром гломерулонефрите
Первые признаки заболевания:
- Отечность. Отмечается, по большей части, на лице в утреннее время суток.
- Гипертонический синдром. Характеризуется резким повышением давления, особенно к вечеру.
- Гематурия – окрашивание мочи в розовый, грязно-красный цвет. При этом общая выработка жидкости уменьшается по сравнению с нормальными суточными показателями.
Острый диффузный постстрептококковый гломерулонефрит
Данный вид клубочкового нефрита развивается, как правило, сразу после серьезных инфекционных поражений организма, таких как ангина, ларингит, пневмония, отит или скарлатина.
Среди самых ранних симптомов этого тип гломерулонефрита наблюдается очень сильная отечность лица и тела больного, может даже произойти кратковременная прибавка в весе (до 10 кг). Кроме того, отмечается побледнение кожных покровов в разное время суток. В некоторых случаях пациентов мучают достаточно сильные боли в пояснице в области обеих почек.
Острый гломерулонефрит – диагностика
Чаще всего постановка диагноза осуществляется уже на стадии рассмотрения симптоматики заболевания, так как признаки клубочкового нефрита в рассматриваемой форме ярко выражены. После этого назначается ряд лабораторных исследований. Анализ мочи при остром гломерулонефрите показывает наличие большого количество белка и эритроцитов. Более того, исследуется относительная плотность биологической жидкости, а также ее количество относительно суточной нормы.  Определяющим фактором становится отсутствие в моче бледных и активных лейкоцитов. Для уточнения диагноза может быть назначено УЗИ почек.
Определяющим фактором становится отсутствие в моче бледных и активных лейкоцитов. Для уточнения диагноза может быть назначено УЗИ почек.
Осложнения острого гломерулонефрита
Тяжелое течение заболевания может привести к почечной и сердечной недостаточности, особенно, если больной пожилого возраста. Но самым распространенным осложнением является острый гломерулонефрит с нефротическим синдромом, для которого характерным последствием является перетекание воспалительного процесса в хроническую стадию. При этом начинается резкое снижение функций почек, сильно меняется состав мочи.
Источник
Дата обновления: 2019-05-14

Острый гломерулонефрит, или клубочковый нефрит, — это острое заболевание аутоиммунной этиологии, поражающее в большинстве случаев клубочковый аппарат (гломерулы). В отдельных случаях в патологический процесс могут быть вовлечены и другие ткани почек. Заболевание характеризуется наличием двухстороннего воспалительного процесса. В клинической нефрологии выделяют острую и хроническую формы данной патологии. Гломерулонефрит бывает самостоятельным заболеванием, но чаще является вторичной патологией при наличии другого острого или хронического воспалительного процесса.
Острый гломерулонефрит протекает стремительно, с ярко выраженными симптомами. Если патология приобретает хронический характер, то болезнь может длиться годами (до 25-ти лет), причем первые несколько лет она протекает бессимптомно. На протяжении этого времени у пациента циклически наступают периоды обострения или ремиссии.
Такая патология редко встречается у детей, ей подвержены люди обоих полов в возрасте до сорока лет. К сожалению, однажды начавшись, данная патология постоянно прогрессирует, и случаи полного выздоровления встречаются в клинической практике крайне редко.
Определенное значение в развитии данной патологии играет общий иммунный статус пациента, реактивность его организма, правильное питание и условия жизни. Также не последнее место среди причин возникновения гломерулонефрита играет сильное общее переохлаждение организма.

Классификация гломерулонефрита
По характеру течения заболевания гломерулонефрит бывает острым и хроническим. В обособленную группу принято выделять латентный гломерулонефрит — один из вариантов хронического течения заболевания, при котором отсутствуют клинические симптомы.
Острая форма заболевания может быть классифицирована в соответствии с этиологией на следующие виды:
- постстрептококковый гломерулонефрит;
- бактериальный;
- вирусный;
- паразитарный.
К отдельным категориям относятся гломерулонефрит неинфекционного генеза, или хроническая патология, возникающая при системных заболеваниях, а также врожденные синдромы (Фабри, Альпорта и другие).
Течение заболевания может быть острым, быстропрогрессирующим или хроническим. Выделяют также нефротическую, гематурическую и смешанную формы гломерулонефрита.
В клиническом течении могут быть выделены определенные фазы и периоды:
- активная фаза;
- неактивная фаза.
Неактивная фаза характеризуется отсутствием клинико-лабораторных признаков заболевания. В активной фазе выделяют период разгара, стихания и ремиссии. При классификации заболевания учитывают нарушения функции почек. Так условно выделяют гломерулонефрит с сохранностью функций почек, с наличием парциальных нарушений, с сопутствующей острой или хронической почечной недостаточностью.
Профилактика и медицинский прогноз острого гломерулонефрита
С целью профилактики гломерулонефрита следует избегать инфекционных заболеваний. При первых признаках той или иной инфекционной болезни нужно немедленно обращаться в медицинские учреждения и начинать незамедлительное лечение. Все инфекционные заболевания имеют острое начало с повышением температуры тела, изменениями общего соматического состояния, лихорадкой и ознобом, явлениями острой интоксикации организма. При наличии подобных симптомов не рекомендуется заниматься самолечением, необходимо немедленно обратиться к специалистам. Своевременно начатая терапия ведет к полному выздоровлению и отсутствию остаточных или побочных явлений.
Нужно избегать переохлаждений, а пациентам, у которых в анамнезе имеются аллергические реакции различного генеза, следует отказаться от вакцинации.
Медицинский прогноз зависит от многих факторов. Прежде всего, от характера патологических деструктивных изменений почки и степени нарушения ее функций. При типичном течении заболевания прогноз оценивается как условно-благоприятный. Полное выздоровление наступает в 60-79% случаев (при своевременном и правильном лечении). В остальных обстоятельствах острый воспалительный процесс переходит в злокачественную подострую или хроническую фазу. Бывают прецеденты, когда выздоровление пациента оказывается кажущимся. С целью предотвращения рецидива заболевания рекомендовано посещать врача-нефролога хотя бы один раз в год. Случаи летальности единичны.
Пациентам следует избегать переохлаждения и работы в холодных, сырых помещениях. Если пациент перенес приступ острого гломерулонефрита, то ему показано диетическое питание, исключающее прием острой и соленой пищи, а предпочтение рекомендуется отдать вегетарианскому питанию. Полезен прием натуральных соков из овощей, фруктов и ягод, которые следует напополам разводить водой. Такая диета создает благоприятные условия для работы почек, нормализации артериального давления. При таком режиме питья и питания отеки постепенно исчезают.
Острый гломерулонефрит: причины возникновения (этология и патогенез)
Гломерулонефрит ассоциируют с заболеваниями аутоиммунной этиологии. Предположительно, существует два механизма возникновения этого заболевания:
- при том или ином инфекционном процессе в крови пациента появляются определенные иммунокомплексы (антигены-антитела), циркулирующие в кровеносной системе и фиксирующиеся в тканях клубочкового аппарата и разрушающие их базальные мембраны;
- в ответ на повреждение почек некими антителами в организме появляются определенные аутоантитела, способные разрушать собственные ткани почек.
Известны случаи, когда острый гломерулонефрит возникает после той или иной вакцинации, а также является следствием аллергических реакций на лекарственные препараты, пыльцу растений, яды против насекомых и т.д. Тогда принято говорить о неинфекционно-иммунном воспалительном процессе. Причиной острого гломерулонефрита может стать алкогольное отравление. Существуют также данные о влиянии наследственности или генетической предрасположенности.
В других случаях наиболее распространенной причиной возникновения данной патологии является стрептококковая инфекция, провоцирующая следующие заболевания:
- ангину;
- тонзиллит;
- скарлатину;
- фарингит;
- стоматит;
- острые респираторные вирусные инфекции;
- инфекционные заболевания кожи и т.д.
Острый гломерулонефрит, причины возникновения которого весьма разнообразны, опасен тем, что порой изменения, произошедшие в тканях почек, становятся необратимыми.
Острый гломерулонефрит: симптомы заболевания
Первые симптомы появляются у человека через некоторое время после того, как он перенес какое-либо заболевание или подвергся воздействию других провоцирующих факторов. Все симптомы можно условно поделить на почечные и внепочечные.
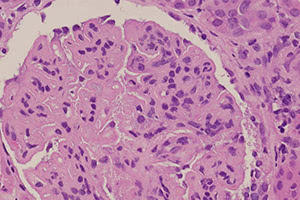
В большинстве клинических случаев дебют заболевания характеризуется триадой симптомов: отёки в области лица, мочевой синдром и артериальная гипертензия. У пациента могут наблюдаться повышение температуры тела, ухудшение общего соматического состояния, лихорадка и озноб, боли в области поясницы (часто с обеих сторон), тошнота, рвота, тахикардия, нарушение функции сна, двигательной активности и т.д.
Все симптомы заболевания ярко выражены в первые несколько дней. Затем артериальное давление постепенно снижается, проходят тахикардия и гипертермический синдром. Часто преобладают те или иные симптомы. Бывает гломерулонефрит с преобладанием отечности, которая со временем может распространиться не только на лицо, но и на другие части тела. При гипертонической форме течения болезни изменения затрагивают сердечно-сосудистую систему. У пациента наблюдается гипертония и тахикардия. Если данные симптомы долго не проходят, то могут возникать различные изменения глазного дна, гипертрофия левого желудочка, одышка и т.д. Другой вариант течения характеризуется наличием лишь мочевого (или почечного) синдрома.
Одним из наиболее характерных признаков гломерулонефрита является гематурия (наличие крови в моче пациента). Может наблюдаться как макрогематурия (с большим количеством крови в моче) или микрогематурия (наличие крови обнаруживается только при лабораторных исследованиях).
В дебюте заболевания часто наблюдаются явления олигурии или аурии. Это состояния, когда моча выделяется в недостаточных количествах (менее 50 мл в сутки) или не выделяется вовсе.
При смешанной форме патологии присутствуют одновременно отечность и гипертония. Наиболее злокачественным вариантом течения заболевания принято считать быстро прогрессирующий гломерулонефрит, для которого характерно острое начало и быстрое развитие острой почечной недостаточности.
Таким образом, симптомы заболевания достаточно вариабельны и зависят от множества факторов.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика гломерулонефрита
Диагностика гломерулонефрита начинается со сбора анамнеза. Важно выяснить, какие инфекционные заболевания пациент перенес в недалеком прошлом. После этого проводятся оценка общего состояния пациента и анализ клинических проявлений (наличие отечности, повышенного артериального давления и т.д.). Важное диагностическое значение принадлежит общему анализу мочи, при проведении которого могут быть обнаружены следующие отклонения от нормы, указывающие на патологические изменения в почках:
- цвет мочи зависит от того, насколько выражена гематурия. Если речь идет о макрогематурии, то моча может быть очень темная (коричневого или даже черного цвета), или напоминающая «мясные помои». При незначительной гематурии (микрогематурии) цвет мочи практически не изменен и наличие крови в исследуемом материале может быть обнаружено лишь при микроскопии;
- может быть обнаружена никтурия — увеличение выделения мочи в ночное время — по пробе Зимницкого. Данное состояние свидетельствует об угнетении функций почки;
- в моче пациента могут быть обнаружены белки (альбуминурия), что является патологий и признаком почечной дисфункции;
- могут быть обнаружены нарушения способности почек к нормальной фильтрации.
Следующим методом диагностики является общий анализ крови пациента. При остром гломерулонефрите у пациента наблюдается повышение скорости оседания эритроцитов и изменения в лейкоцитарной формуле (лейкоцитоз).
Весьма информативными при данной патологии являются визуализирующие методы исследования, такие как УЗИ и допплерография. Данные методы позволяют визуализировать ткани и сосуды почек и выявить окклюзию, если она имеет место. Для постановки окончательного диагноза может быть назначена биопсия почки и исследование полученного биологического материала.
Лечение острого гломерулонефрита
Лечение острого гломерулонефрита или обострения имеющегося хронического процесса возможно только в условиях стационара. Необходимо постоянное наблюдение врачей и контроль клинических показателей. Пациенту предписываются постельный режим и состояние полного покоя, а также диетическое питание. Диета должна быть строгой, бессолевой, так как соль лишь способствует задержке жидкости в организме, что при заболеваниях почек губительно для больного.
Проводится антибактериальная терапия с применением антибиотиков пенициллинового ряда или комбинированных антибактериальных препаратов. Параллельно проводится противовоспалительная терапия препаратами на основе диклофенака («Вольтарен» и прочие).
Так как заболевание имеет аутоиммунную природу, то оправданной считается иммуносупрессивная терапия. Прием препаратов, угнетающих иммунитет, способствует торможению деструктивного воздействия на ткани почек. Также проводится гормональная терапия с применением преднизолона.
Также лечение острого гломерулонефрита предполагает симптоматическую терапию, которая должна быть направлена на устранение отеков и нормализацию артериального давления.
Продолжительность курса лечения индивидуальна. Выздоровление наступает через 2-3 недели. После окончания курса медикаментозной терапии пациентам показано санаторно-курортное лечение и постоянное диспансерное наблюдение у врача-нефролога.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 12 августа 2019;
проверки требуют 30 правок.
Гломерулонефри́т (также клубо́чковый нефри́т, сокращённо ГН) — заболевание почек, характеризующееся поражением гломерул (клубочков почек). Это состояние может быть представлено изолированной гематурией и/или протеинурией;
или как нефритический синдром (не путать с нефротическим синдромом), острая почечная недостаточность, или хроническая почечная недостаточность. Они собраны в несколько различных групп — непролиферативные или пролиферативные типы.
Диагностирование образца ГН важно, потому что тактика и лечение отличаются в зависимости от типа.
Первичные ГН — те, которые развиваются непосредственно из-за нарушения морфологии почек, вторичные ГН связаны с определёнными инфекциями
(бактериальные, вирусные или паразитные микроорганизмы такие как стрептококк группы А), наркотиками, системными заболеваниями (СКВ, васкулиты) или раковыми образованиями можно разделить на острый, хронический и быстропрогрессирующий. Основная причина острого гломерулонефрита – это стрептококк бета-гемолитический, проникший в организм в момент, когда иммунная система ослаблена или не смогла создать сильный барьер для необходимой защиты.[2]
Хронический диффузный гломерулонефрит[править | править код]
Хронический диффузный гломерулонефрит — это хронический воспалительный процесс в клубочках почек, приводящий к постепенному отмиранию воспалённых клубочков с замещением их соединительной тканью. При этом страдают также и канальцы, в которых развивается воспалительный процесс и некроз с образованием рубцовой ткани, затем происходит замещение почечной ткани соединительной. У 10-20 % больных причиной заболевания является острый гломерулонефрит. Но у 80-90 % наблюдается медленное, постепенное, латентное начало со случайным выявлением изменений в анализе мочи.
Патогенез[править | править код]
Это аутоиммунное заболевание, при котором в клубочки почек приносятся из крови иммунные комплексы, которые повреждают клубочки, вызывая в них воспаление. Хронический гломерулонефрит является наиболее частой причиной хронической почечной недостаточности. Ввиду того, что процесс аутоиммунный, заболевание неуклонно прогрессирует. Чаще встречается у мужчин до 40 лет.
В детском возрасте может сопровождаться повышением АД до 130/90, носовыми кровотечениями и болями в спине.
Патанатомия[править | править код]
Процесс всегда двусторонний; почки уменьшены в размерах, вся поверхность покрыта рубчиками, почечная ткань плотная — это называется вторично сморщенная почка. На разрезе много соединительной ткани, которая замещает почечную. Функционирующих клубочков очень мало. Граница между корковым и мозговым слоем стёрта.
Клиническая картина[править | править код]
Существует 5 вариантов хронического диффузного гломерулонефрита.
- Гипертонический (20 % случаев) выраженная гипертензия — диастолическое давление выше, чем 95 мм рт. ст.
- Нефротический (20 %) — большая потеря белка с мочой до 10-20 граммов в сутки, в крови гипоальбуминемия, выраженные отеки конечностей, гидроторакс, асцит, анасарка.
- Сочетанная форма. Наиболее типичная комбинация двух предыдущих, неуклонное, прогрессирующее течение. Во всех трех формах болезни обязательно имеются изменения в анализе мочи (гематурия и протеинурия).
- Гематурическая форма. Болезнь Берже, IgA-нефрит (рецидивирующая гематурия, отеки и АГ).
- Латентная или мочевая форма. Самая частая форма. Проявляется лишь в изменении анализа мочи — микрогематурия, умеренная протеинурия —небольшое количество белка.
Течение длительное — более 15 лет. При этом варианте отёков нет, повышение артериального давления незначительное. В среднем 10-25 лет сохраняется функция почек, но всегда неуклонно прогрессирует и приводит к хронической почечной недостаточности. Течёт циклически с периодами обострений, ремиссий. В периоде ремиссии больные не предъявляют никаких жалоб, и только артериальная гипертензия, изменения в анализе мочи позволяет говорить о болезни. Изменения в анализе мочи остаются всегда, только в период ремиссии они меньше. Обострения вызываются переохлаждениями, инфекцией, употреблением алкогольных напитков. Во время обострений клиника такая же, как при остром гломерулонефрите. У больного с хроническим гломерулонефритом кожа сухая.
Стадии хронического гломерулонефрита[править | править код]
Стадия сохранной функции почек[править | править код]
Стадия компенсации. Больной чувствует себя удовлетворительно, но заболевание течёт прогрессивно, постепенно почечная ткань замещается рубцовой тканью, функция почек нарушается. Почки неспособны концентрировать мочу. Удельный вес мочи равен удельному весу плазмы. Можно диагностировать по анализу мочи: сбор мочи по Зимницкому — если удельный вес не меняется, то это начальный признак хронической почечной недостаточности.
Стадия с нарушением функции почек и развитием хронической почечной недостаточности[править | править код]
Стадия декомпенсации. В крови накапливаются мочевина, креатинин, которые почки не могут выделить, так как функция почек нарушена. В результате этого возникает интоксикация. Это называется уремия (азотемия, мочекровие (устаревшее понятие)). Появляются признаки интоксикации: нарастает слабость, головная боль, тошнота, рвота, жажда, язык сухой, кожа сухая, потрескивается, поносы, быстрое похудение, развивается дистрофия внутренних органов, кахексия за счёт того, что почки не могут выводить вредные вещества и организм пытается выводить их другими путями: через кожу, через кишечник. В тяжёлых случаях запах аммиака изо рта. В терминальных стадиях наступает уремическая кома.
Уремия[править | править код]
Уремия — это клинический синдром, развивается у больных с нарушением азотовыделительных функций почек — это конечная стадия хронической почечной недостаточности, когда в крови накапливается много мочевины, креатинина, остаточного азота, наступает интоксикация.
Конечная стадия уремии — уремическая кома. Возникает нарушение дыхания (дыхание Чейн-Стокса), периоды резкой заторможенности сменяются периодами возбуждения — галлюцинации, бред. Изо рта резкий уренозный или аммиачный запах. На сухой коже беловатый налёт из кристалликов мочевины, АД высокое, в крови анемия, лейкоцитоз.
Другие болезни, которые вызывают уремию: хронический пиелонефрит, сосудистые поражения почек, диабетическая нефропатия.
Профилактика[править | править код]
Диагностика и лечение острого гломерулонефрита, выявление изменений в анализах мочи при хорошем самочувствии больного.
Лечение хронического гломерулонефрита и хронической почечной недостаточности. Радикальное лечение невозможно, так как процесс аутоиммунный. Вне обострения, в большинстве случаев, показана нефропротекция. Длительное пребывание в постели, противопоказана физическая нагрузка, избегание переохлаждений, работа в сухом теплом помещении, желательно сидя, диета, ограничение соли до 2-3 грамм в сутки, белка, пищи, богатой витаминами. Санация очагов хронической инфекции. В тяжёлых случаях глюкокортикостероиды (дексаметазон, гидрокортизон), цитостатики (меркаптопурин, азатиоприн, циклофосфан), курантил. Санаторно-курортное лечение в сухом жарком климате. Лечение в период обострения: госпитализация. Ухудшение в анализе мочи следует рассматривать как обострение. Лечение в период обострения такое же, как и при остром гломерулонефрите.
Противопоказания для лечения глюкокортикостероидами: язва желудка, сахарный диабет, почечная недостаточность, первые 15 недель беременности, хронический гломерулонефрит с очень высокой гипертонией.
Хронический ГН делится на мембранозный, мембранозно-пролиферативный, мезангиопролиферативный (IgA-нефропатия), фокально-сегментарный гломерулосклероз.
Гломерулонефрит у животных[править | править код]
В отличие от человека, у животных преобладает очаговый нефрит. При острой стадии болезни в клубочках наблюдается экстракапиллярный экссудативный процесс, вследствие чего клубочки увеличены, сосуды их переполнены кровью, полость капсулы Шумлянского-Боумена содержит серозно-фибринозный экссудат. Набухает эндотелий капилляров, в их просветах-значительное количество лейкоцитов, а в просветах канальцев видны гомогенные или зернистые белковые цилиндры. При чуме и роже свиней воспаление развивается по типу геморрагического и в капсуле Шумлянского-Боумена и канальцах преобладают эритроциты.[3]
См. также[править | править код]
- Уремия
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Острый гломерулонефрит. Дата обращения 12 ноября 2018.
- ↑ А.В.Жаров, В.П.Шишков и др. Патологическая анатомия сельскохозяйственных животных. — М.: Колос, 1995. — 543 с.
Источник
