Три синдрома при остром гломерулонефрит
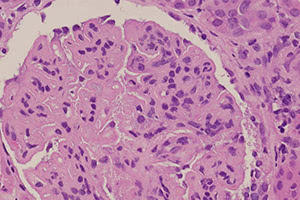
Острый гломерулонефрит – это заболевание иммуновоспалительного характера, характеризующееся вовлечением структурных единиц почек – нефронов и преимущественным поражением клубочкового аппарата. Патология протекает с развитием экстраренальных синдромов (отечного и гипертонического) и ренальных проявлений (мочевого синдрома). В диагностике применяется исследование мочи (общий анализ, проба Реберга, Зимницкого, Нечипоренко), УЗИ почек, биохимическое и иммунологическое исследование крови, биопсия почечной ткани. Лечение требует соблюдения постельного режима и диеты, назначения стероидных гормонов, гипотензивных, диуретических средств.
Общие сведения
Острый гломерулонефрит развивается преимущественно у детей в возрасте 2-12 лет и взрослых до 40 лет. Мужчины заболевают в 15,2 раза чаще, чем женщины. Пик заболеваемости приходится на влажное и холодное время года. При болезни происходит преимущественное поражение клубочков (почечных телец), кроме этого в патологический процесс вовлекаются канальца и межуточная ткань обеих почек. Поражение почек связано со специфической иммунной реакцией, обусловленной инфекционным или аллергическим процессом.
Острый гломерулонефрит
Причины
В большинстве случаев развитие острого гломерулонефрита сопряжено с перенесенной стрептококковой инфекцией – фарингитом, ангиной, обострением тонзиллита, скарлатиной, рожистым воспалением кожи. Этиологическим агентом в этих случаях, как правило, выступает b-гемолитический стрептококк группы А. О стрептококковой этиологии острого гломерулонефрита свидетельствует определение повышенного титра антител к стрептококковой гиалуронидазе и стрептолизину-О, увеличение ЦИК, содержащих антигены к стрептококку.
Иногда развитию болезни предшествует вирусная инфекция – грипп, эпидемический паротит, ветряная оспа, краснуха, инфекционный мононуклеоз, герпес, гепатит. Реже патология возникает после дифтерии, стафилококковых и пневмококковых пневмоний, малярии, бруцеллеза, инфекционного эндокардита, брюшного и сыпного тифа и других инфекций.
Кроме инфекционно-иммунных острых гломерулонефритов встречаются неинфекционно-иммунные формы заболевания, вызванные введением сывороток и вакцин, индивидуальной непереносимостью пыльцы растений, приемом нефротоксичных лекарственных препаратов, укусом насекомых или змей, алкогольной интоксикацией и др. причинами. Предрасполагающими факторами служат переохлаждение, анатомо-физиологическая незавершенность строения нефронов у детей.
Патогенез
Специалисты в сфере современной урологии придерживаются мнения, что острый гломерулонефрит — это иммунокомплексная патология. После инфекционного или аллергического воздействия происходит изменение реактивности организма, что проявляется образованием антител к чужеродным антигенам. Взаимодействуя с комплементом, иммунные комплексы откладываются на поверхностях базальных мембран капилляров клубочков. Изменяется структура капиллярных стенок, увеличивается проницаемость сосудов, создаются условия для тромбообразования.
Расстройство трофики почечной ткани ведет к тому, что в ишемической почке активизируется функция ренин-ангиотензин-альдостероновой системы, что приводит к спазму периферических сосудов и, как следствие, повышению АД. На этом фоне нарушаются процессы фильтрации и реабсорбции, происходит задержка Na и воды, в моче появляются патологические элементы.
Классификация
По вызывающим поражение причинам различают первичный, идиопатический и вторичный гломерулонефрит. Первичный гломерулонефрит связан с инфекционным, аллергическим или токсическим воздействием на почечную ткань; вторичный – служит проявлением системной патологии (геморрагического васкулита, СКВ и др.); идиопатический гломерулонефрит развивается по неопределенным причинам. В зависимости от этиофакторов гломерулонефриты могут быть инфекционно-иммунными и неинфекционно–иммунными.
В зависимости от объема поражения клубочкового аппарата различают очаговую (поражено <50% клубочков) и диффузную (поражено <50% клубочков) формы болезни. Существует несколько различных морфологических типов — пролиферативный эндокапиллярный, пролиферативный экстаракапилярный, мезангиопролиферативный, мембранозно-пролиферативный, склерозирующий.
По клиническому течению заболевание может развиваться в классической развернутой форме (с гипертензивным, отечным и мочевым синдромами), в бисиндромной форме (сочетание мочевого синдрома с отечным или гипертензивным) или моносиндромной форме (только с мочевым синдромом). В МКБ-10 для обозначения острого диффузного гломерулонефрита используется понятие «острый нефритический синдром».
Симптомы острого гломерулонефрита
Классическая картина включает триаду симптомокомплексов: почечный (ренальный) – мочевой синдром и внепочечные (экстраренальные) – отечный и гипертензивный синдромы. Патология обычно манифестирует спустя 1-2 недели после имевшего место этиологического воздействия (инфекции, аллергической реакции и т. д.).
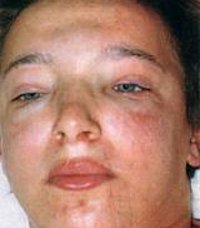
Появление отеков – наиболее ранний и частый признак острого гломерулонефрита, встречается у 70-90% пациентов, у половины из них отеки бывают значительными. Отеки располагаются преимущественно в области лица: наиболее выражены по утрам и спадают днем, сменяясь отечностью лодыжек и голеней. В дальнейшем отечный синдром может прогрессировать до анасарки, гидроперикарда, гидроторакса, асцита. В некоторых случаях видимые отеки могут отсутствовать, однако ежедневное увеличение массы тела пациента свидетельствует о задержке жидкости в тканях.
Артериальная гипертензия обычно выражена умеренно: у 60-70% пациентов АД не превышает 160/100 мм рт. ст. Однако стойкая длительная гипертензия имеет неблагоприятный прогноз. Для острого гломерулонефрита характерно сочетание артериальной гипертензии с брадикардией менее 60 уд. в мин., которая может держаться на протяжении 1-2 недель. При остро развивающейся гиповолемии возможны явления недостаточности левого желудочка, выражающейся сердечной астмой и отеком легких.
Нередко отмечается развитие церебральных нарушений, обусловленных отеком головного мозга — головной боли, тошноты и рвоты, снижения зрения, «пелены» перед глазами, понижения слуха, психо-моторной возбудимости. Крайним проявлением церебрального синдрома может стать развитие ангиоспастической энцефалопатии – эклампсии (тонико-клонических судорог, потери сознания, набухания шейных вен, цианоза шеи и лица, урежения пульса и т. д.).
Течение патологии может сопровождать болевой синдром различной степени выраженности: боли в пояснице чаще симметричны и обусловлены растяжением почечных капсул и нарушением уродинамики. Мочевой синдроме характеризуется ранним развитием олигурии и даже анурии в сочетании с сильной жаждой. При этом отмечается повышение относительной плотности мочи, появление в моче гиалиновых и зернистых цилиндров, эритроцитов, большого количества белка.
Эритроцитурия может протекать в виде микрогематурии (Er- 5 –50 – 100 в поле зрения) или макрогематурии, при которой моча становится цвета «мясных помоев». Протеинурия и гематурияе в большей степени выражены в первые сутки заболевания. Реже острый гломерулонефрит развивается по типу моносиндромной (мочевой) формы без отеков и при нормальном АД. На фоне болезни может формироваться нефротический синдром.
Диагностика
При диагностике острого гломерулонефрита учитывается наличие типичных клинических синдромов, изменений в моче, биохимическом и иммунологическом анализе крови, данные УЗИ и биопсии почки. Общий анализ мочи характеризуется протеинурией, гематурией, цилиндрурией. Для пробы Зимницкого типично уменьшение количества суточной мочи и повышение ее относительной плотности. Проба Реберга отражает снижение фильтрационной способности почек.
Изменения биохимических показателей крови могут включать гипопротеинемию, диспротеинемию (уменьшение альбуминов и увеличение концентрации глобулинов), появление СРБ, и сиаловых кислот, умеренную гиперхолестеринемию и гиперлипидемию, гиперазотемию. При исследовании коагулограммы определяются сдвиги в свертывающей системе – гиперкоагуляционный синдром. Иммунологические анализы позволяют выявить нарастание титра АСЛ-О, антистрептокиназы, антигиалуронидазы, антидезоксирибонуклеазы В; повышение содержания IgG, IgM, реже IgА; гипокомплементемию СЗ и С4.
УЗИ почек обычно показывает неизмененные размеры органов, уменьшение эхогенности, снижение скорости клубочковой фильтрации. Показаниями к проведению биопсии почки служат необходимость дифференциации острого и хронического гломерулонефрита, быстропрогрессирующее течение заболевания. При острой форме болезни в нефробиоптате определяются признаки клеточной пролиферации, инфильтрация клубочков моноцитами и нейтрофилами, наличие плотных депозитов иммунных комплексов и др. При гипертензивном синдроме необходимо проведение исследования глазного дна и ЭКГ.
Лечение острого гломерулонефрита
Терапия проводится в урологическом стационаре и требует назначения строгого постельного режима, бессолевого диетического питания с ограничением потребления животных белков, жидкости, назначением «сахарных» и разгрузочных дней. Производится строгий учет количества потребляемой жидкости и объема диуреза. Основная терапия заключается в применении стероидных гормонов — преднизолона, дексаметазона курсом до 5-6 недель.
При выраженных отеках и артериальной гипертензии одновременно назначаются диуретические и гипотензивные средства. Антибиотикотерапия проводится при имеющихся признаках инфекции (тонзиллите, пневмонии, эндокардите и др.). При острой почечной недостаточности может потребоваться назначение антикоагулянтов, проведение гемодиализа. Курс стационарного лечения составляет 1-1,5 месяца, после чего пациента выписывают под наблюдение врача-нефролога.
Прогноз и профилактика
В большинстве случаев патология хорошо поддается терапии кортикостероидными гормонами и заканчивается выздоровлением. В 1/3 случаев возможен переход в хроническую форму; смертельные исходы крайне редки. На этапе диспансерного наблюдения пациенту требуется динамическое исследование мочи.
Профилактика развития первичного острого гломерулонефрита и его рецидивов заключается в лечении острых инфекций, санации хронических очагов в носоглотке и полости рта, повышении сопротивляемости организма, недопущении охлаждения и длительного нахождения во влажной среде. Лицам с повышенным аллергическим фоном (крапивницей, бронхиальной астмой, сенной лихорадкой) профилактические вакцинации противопоказаны.
Источник
Дата обновления: 2019-05-14

Острый гломерулонефрит, или клубочковый нефрит, — это острое заболевание аутоиммунной этиологии, поражающее в большинстве случаев клубочковый аппарат (гломерулы). В отдельных случаях в патологический процесс могут быть вовлечены и другие ткани почек. Заболевание характеризуется наличием двухстороннего воспалительного процесса. В клинической нефрологии выделяют острую и хроническую формы данной патологии. Гломерулонефрит бывает самостоятельным заболеванием, но чаще является вторичной патологией при наличии другого острого или хронического воспалительного процесса.
Острый гломерулонефрит протекает стремительно, с ярко выраженными симптомами. Если патология приобретает хронический характер, то болезнь может длиться годами (до 25-ти лет), причем первые несколько лет она протекает бессимптомно. На протяжении этого времени у пациента циклически наступают периоды обострения или ремиссии.
Такая патология редко встречается у детей, ей подвержены люди обоих полов в возрасте до сорока лет. К сожалению, однажды начавшись, данная патология постоянно прогрессирует, и случаи полного выздоровления встречаются в клинической практике крайне редко.
Определенное значение в развитии данной патологии играет общий иммунный статус пациента, реактивность его организма, правильное питание и условия жизни. Также не последнее место среди причин возникновения гломерулонефрита играет сильное общее переохлаждение организма.

Классификация гломерулонефрита
По характеру течения заболевания гломерулонефрит бывает острым и хроническим. В обособленную группу принято выделять латентный гломерулонефрит — один из вариантов хронического течения заболевания, при котором отсутствуют клинические симптомы.
Острая форма заболевания может быть классифицирована в соответствии с этиологией на следующие виды:
- постстрептококковый гломерулонефрит;
- бактериальный;
- вирусный;
- паразитарный.
К отдельным категориям относятся гломерулонефрит неинфекционного генеза, или хроническая патология, возникающая при системных заболеваниях, а также врожденные синдромы (Фабри, Альпорта и другие).
Течение заболевания может быть острым, быстропрогрессирующим или хроническим. Выделяют также нефротическую, гематурическую и смешанную формы гломерулонефрита.
В клиническом течении могут быть выделены определенные фазы и периоды:
- активная фаза;
- неактивная фаза.
Неактивная фаза характеризуется отсутствием клинико-лабораторных признаков заболевания. В активной фазе выделяют период разгара, стихания и ремиссии. При классификации заболевания учитывают нарушения функции почек. Так условно выделяют гломерулонефрит с сохранностью функций почек, с наличием парциальных нарушений, с сопутствующей острой или хронической почечной недостаточностью.
Профилактика и медицинский прогноз острого гломерулонефрита
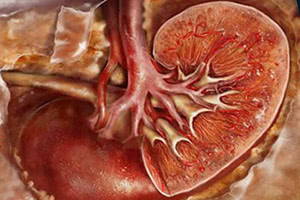
С целью профилактики гломерулонефрита следует избегать инфекционных заболеваний. При первых признаках той или иной инфекционной болезни нужно немедленно обращаться в медицинские учреждения и начинать незамедлительное лечение. Все инфекционные заболевания имеют острое начало с повышением температуры тела, изменениями общего соматического состояния, лихорадкой и ознобом, явлениями острой интоксикации организма. При наличии подобных симптомов не рекомендуется заниматься самолечением, необходимо немедленно обратиться к специалистам. Своевременно начатая терапия ведет к полному выздоровлению и отсутствию остаточных или побочных явлений.
Нужно избегать переохлаждений, а пациентам, у которых в анамнезе имеются аллергические реакции различного генеза, следует отказаться от вакцинации.
Медицинский прогноз зависит от многих факторов. Прежде всего, от характера патологических деструктивных изменений почки и степени нарушения ее функций. При типичном течении заболевания прогноз оценивается как условно-благоприятный. Полное выздоровление наступает в 60-79% случаев (при своевременном и правильном лечении). В остальных обстоятельствах острый воспалительный процесс переходит в злокачественную подострую или хроническую фазу. Бывают прецеденты, когда выздоровление пациента оказывается кажущимся. С целью предотвращения рецидива заболевания рекомендовано посещать врача-нефролога хотя бы один раз в год. Случаи летальности единичны.
Пациентам следует избегать переохлаждения и работы в холодных, сырых помещениях. Если пациент перенес приступ острого гломерулонефрита, то ему показано диетическое питание, исключающее прием острой и соленой пищи, а предпочтение рекомендуется отдать вегетарианскому питанию. Полезен прием натуральных соков из овощей, фруктов и ягод, которые следует напополам разводить водой. Такая диета создает благоприятные условия для работы почек, нормализации артериального давления. При таком режиме питья и питания отеки постепенно исчезают.
Острый гломерулонефрит: причины возникновения (этология и патогенез)
Гломерулонефрит ассоциируют с заболеваниями аутоиммунной этиологии. Предположительно, существует два механизма возникновения этого заболевания:
- при том или ином инфекционном процессе в крови пациента появляются определенные иммунокомплексы (антигены-антитела), циркулирующие в кровеносной системе и фиксирующиеся в тканях клубочкового аппарата и разрушающие их базальные мембраны;
- в ответ на повреждение почек некими антителами в организме появляются определенные аутоантитела, способные разрушать собственные ткани почек.
Известны случаи, когда острый гломерулонефрит возникает после той или иной вакцинации, а также является следствием аллергических реакций на лекарственные препараты, пыльцу растений, яды против насекомых и т.д. Тогда принято говорить о неинфекционно-иммунном воспалительном процессе. Причиной острого гломерулонефрита может стать алкогольное отравление. Существуют также данные о влиянии наследственности или генетической предрасположенности.
В других случаях наиболее распространенной причиной возникновения данной патологии является стрептококковая инфекция, провоцирующая следующие заболевания:
- ангину;
- тонзиллит;
- скарлатину;
- фарингит;
- стоматит;
- острые респираторные вирусные инфекции;
- инфекционные заболевания кожи и т.д.
Острый гломерулонефрит, причины возникновения которого весьма разнообразны, опасен тем, что порой изменения, произошедшие в тканях почек, становятся необратимыми.
Острый гломерулонефрит: симптомы заболевания
Первые симптомы появляются у человека через некоторое время после того, как он перенес какое-либо заболевание или подвергся воздействию других провоцирующих факторов. Все симптомы можно условно поделить на почечные и внепочечные.

В большинстве клинических случаев дебют заболевания характеризуется триадой симптомов: отёки в области лица, мочевой синдром и артериальная гипертензия. У пациента могут наблюдаться повышение температуры тела, ухудшение общего соматического состояния, лихорадка и озноб, боли в области поясницы (часто с обеих сторон), тошнота, рвота, тахикардия, нарушение функции сна, двигательной активности и т.д.
Все симптомы заболевания ярко выражены в первые несколько дней. Затем артериальное давление постепенно снижается, проходят тахикардия и гипертермический синдром. Часто преобладают те или иные симптомы. Бывает гломерулонефрит с преобладанием отечности, которая со временем может распространиться не только на лицо, но и на другие части тела. При гипертонической форме течения болезни изменения затрагивают сердечно-сосудистую систему. У пациента наблюдается гипертония и тахикардия. Если данные симптомы долго не проходят, то могут возникать различные изменения глазного дна, гипертрофия левого желудочка, одышка и т.д. Другой вариант течения характеризуется наличием лишь мочевого (или почечного) синдрома.
Одним из наиболее характерных признаков гломерулонефрита является гематурия (наличие крови в моче пациента). Может наблюдаться как макрогематурия (с большим количеством крови в моче) или микрогематурия (наличие крови обнаруживается только при лабораторных исследованиях).
В дебюте заболевания часто наблюдаются явления олигурии или аурии. Это состояния, когда моча выделяется в недостаточных количествах (менее 50 мл в сутки) или не выделяется вовсе.
При смешанной форме патологии присутствуют одновременно отечность и гипертония. Наиболее злокачественным вариантом течения заболевания принято считать быстро прогрессирующий гломерулонефрит, для которого характерно острое начало и быстрое развитие острой почечной недостаточности.
Таким образом, симптомы заболевания достаточно вариабельны и зависят от множества факторов.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика гломерулонефрита
Диагностика гломерулонефрита начинается со сбора анамнеза. Важно выяснить, какие инфекционные заболевания пациент перенес в недалеком прошлом. После этого проводятся оценка общего состояния пациента и анализ клинических проявлений (наличие отечности, повышенного артериального давления и т.д.). Важное диагностическое значение принадлежит общему анализу мочи, при проведении которого могут быть обнаружены следующие отклонения от нормы, указывающие на патологические изменения в почках:
- цвет мочи зависит от того, насколько выражена гематурия. Если речь идет о макрогематурии, то моча может быть очень темная (коричневого или даже черного цвета), или напоминающая «мясные помои». При незначительной гематурии (микрогематурии) цвет мочи практически не изменен и наличие крови в исследуемом материале может быть обнаружено лишь при микроскопии;
- может быть обнаружена никтурия — увеличение выделения мочи в ночное время — по пробе Зимницкого. Данное состояние свидетельствует об угнетении функций почки;
- в моче пациента могут быть обнаружены белки (альбуминурия), что является патологий и признаком почечной дисфункции;
- могут быть обнаружены нарушения способности почек к нормальной фильтрации.
Следующим методом диагностики является общий анализ крови пациента. При остром гломерулонефрите у пациента наблюдается повышение скорости оседания эритроцитов и изменения в лейкоцитарной формуле (лейкоцитоз).
Весьма информативными при данной патологии являются визуализирующие методы исследования, такие как УЗИ и допплерография. Данные методы позволяют визуализировать ткани и сосуды почек и выявить окклюзию, если она имеет место. Для постановки окончательного диагноза может быть назначена биопсия почки и исследование полученного биологического материала.
Лечение острого гломерулонефрита
Лечение острого гломерулонефрита или обострения имеющегося хронического процесса возможно только в условиях стационара. Необходимо постоянное наблюдение врачей и контроль клинических показателей. Пациенту предписываются постельный режим и состояние полного покоя, а также диетическое питание. Диета должна быть строгой, бессолевой, так как соль лишь способствует задержке жидкости в организме, что при заболеваниях почек губительно для больного.
Проводится антибактериальная терапия с применением антибиотиков пенициллинового ряда или комбинированных антибактериальных препаратов. Параллельно проводится противовоспалительная терапия препаратами на основе диклофенака («Вольтарен» и прочие).
Так как заболевание имеет аутоиммунную природу, то оправданной считается иммуносупрессивная терапия. Прием препаратов, угнетающих иммунитет, способствует торможению деструктивного воздействия на ткани почек. Также проводится гормональная терапия с применением преднизолона.
Также лечение острого гломерулонефрита предполагает симптоматическую терапию, которая должна быть направлена на устранение отеков и нормализацию артериального давления.
Продолжительность курса лечения индивидуальна. Выздоровление наступает через 2-3 недели. После окончания курса медикаментозной терапии пациентам показано санаторно-курортное лечение и постоянное диспансерное наблюдение у врача-нефролога.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
