Тревожно депрессивный синдром дифференциальная диагностика
Главная»Невроз»Тревожные расстройства: дифференциальный диагноз
Опубликовано: 17 июня 2011 в 20:54
 Необходимо отличать генерализованное тревожное расстройство от других психических расстройств, а также от соматических заболеваний. Симптомы тревоги могут возникать при всех психических заболеваниях, но при некоторых из них они могут быть особенно трудными для диагностики. Например, тревога является типичным симптомом при синдроме Депрессивного расстройства; И наоборот—синдром тревожного невроза часто включает в себя некоторые депрессивные симптомы. Эти синдромы обычно можно различить по относительной тяжести их симптомов и по порядку, в котором последние возникают. Информацию по этим двум моментам следует получать от родственника пациента или от другого информатора, но также и от больного. Одна из серьезных диагностических ошибок заключается в том, что ажитацию, присущую тяжелому депрессивному расстройству, принимают за генерализованное тревожное расстройство. Эту опасность можно свести к минимуму, взяв за правило расспрашивать каждого больного, находящегося в состоянии тревоги, о симптомах депрессивного расстройства, включая депрессивные и суицидальные идеи. При Шизофрении Больной иногда жалуется на тревогу до выявления других симптомов. Однако часто можно поставить правильный диагноз, расспросив больного, находящегося в состоянии тревоги, о том, что он считает причиной своих симптомов. При ответе у больного шизофренией можно обнаружить бредовые идеи. Пресенильную Или Сенильную деменцию Иногда замечают потому, что человек приходит с жалобой на тревогу. Когда такое случается, клиницист порой упускает из виду сопровождающее ее нарушение памяти или же не обращает на него внимания, считая его результатом плохой концентрации. Поэтому необходимо как следует проверять память у каждого больного, находящегося в состоянии тревоги. Иногда больной с Алкогольной Или Наркотической Зависимостью утверждает, что он принимает эти вещества для облегчения тревоги, — либо желая обмануть врача, либо искренне принимая абстиненцию за тревогу. Если больной сообщает, что состояние тревоги особенно тяжело, когда он просыпается по утрам, это должно навести на мысль о возможности алкогольной зависимости (симптомы абстиненции чаще всего возникают именно в такое время, хотя следует помнить, что и симптомы тревоги, являющиеся частью депрессивного расстройства, также усиливаются в это время суток).
Необходимо отличать генерализованное тревожное расстройство от других психических расстройств, а также от соматических заболеваний. Симптомы тревоги могут возникать при всех психических заболеваниях, но при некоторых из них они могут быть особенно трудными для диагностики. Например, тревога является типичным симптомом при синдроме Депрессивного расстройства; И наоборот—синдром тревожного невроза часто включает в себя некоторые депрессивные симптомы. Эти синдромы обычно можно различить по относительной тяжести их симптомов и по порядку, в котором последние возникают. Информацию по этим двум моментам следует получать от родственника пациента или от другого информатора, но также и от больного. Одна из серьезных диагностических ошибок заключается в том, что ажитацию, присущую тяжелому депрессивному расстройству, принимают за генерализованное тревожное расстройство. Эту опасность можно свести к минимуму, взяв за правило расспрашивать каждого больного, находящегося в состоянии тревоги, о симптомах депрессивного расстройства, включая депрессивные и суицидальные идеи. При Шизофрении Больной иногда жалуется на тревогу до выявления других симптомов. Однако часто можно поставить правильный диагноз, расспросив больного, находящегося в состоянии тревоги, о том, что он считает причиной своих симптомов. При ответе у больного шизофренией можно обнаружить бредовые идеи. Пресенильную Или Сенильную деменцию Иногда замечают потому, что человек приходит с жалобой на тревогу. Когда такое случается, клиницист порой упускает из виду сопровождающее ее нарушение памяти или же не обращает на него внимания, считая его результатом плохой концентрации. Поэтому необходимо как следует проверять память у каждого больного, находящегося в состоянии тревоги. Иногда больной с Алкогольной Или Наркотической Зависимостью утверждает, что он принимает эти вещества для облегчения тревоги, — либо желая обмануть врача, либо искренне принимая абстиненцию за тревогу. Если больной сообщает, что состояние тревоги особенно тяжело, когда он просыпается по утрам, это должно навести на мысль о возможности алкогольной зависимости (симптомы абстиненции чаще всего возникают именно в такое время, хотя следует помнить, что и симптомы тревоги, являющиеся частью депрессивного расстройства, также усиливаются в это время суток).
Симптомами тревоги проявляются некоторые соматические заболевания. Следует подумать о них при постановке диагноза, если не удалось выявить явной психологической причины и если личность нормальна. Правда, установление некоторых диагнозов сопряжено с трудностями. Например, при Тиреотоксикозе Больной раздражителен и беспокоен, имеются тремор и тахикардия. Поэтому нужно обследовать тревожно-беспокойных больных на предмет увеличения щитовидной железы, предсердной фибрилляции и экзофтальма. Если есть какое-то сомнение, следует проверить функцию щитовидной железы. Если тревожные симптомы носят эпизодический характер, следует подумать о Феохромоцитоме И Гипогликемии. При других соматических заболеваниях больной иногда сообщает о тревоге, потому что боится, что его начальные симптомы предвещают смертельное заболевание. Это очень вероятно, когда у больного есть особая причина опасаться серьезного заболевания, например, потому что его родственник или друг умер после того, как у него развились подобные симптомы. Хорошей практикой является расспросить больного с состоянием тревоги, знает ли он кого-нибудь, у кого были аналогичные симптомы.
Бывают и противоположные диагностические ошибки. Так, генерализованное тревожное расстройство с ярко выраженными соматическими симптомами можно ошибочно принять за соматическое заболевание. В таком случае больного могут подвергнуть ненужным обследованиям, что только усугубит его тревогу. Подобные ошибки будут реже встречаться, если врач будет помнить о многообразии симптомов тревоги; учащенное сердцебиение, головная боль, частое мочеиспускание и абдоминальный дискомфорт — все это может оказаться первичной жалобой больного в состоянии тревоги. Правильный диагноз зависит от обнаружения других симптомов генерализованного тревожного расстройства; следует также внимательно расспросить о том, в каком порядке появлялись симптомы по мере развития болезни и в каком порядке они ощущаются во время приступа; например, при приступе тахикардии — осознается ли учащенное сердцебиение до или после появления ощущения тревоги? Эти вопросы обсуждаются в гл. 12 при рассмотрении психических расстройств, проявляющихся соматическими симптомами.
Источник
Вопрос дифференциальной диагностики расстройств депрессивного спектра представляется достаточно сложным. Здесь позиции исследователей неоднократно пересматривались, как в связи с изменением представлений о депрессии, так и в связи с пересмотром международной классификации болезней.
Наряду с многочисленными утверждениями о специфичности нозологической симптоматики депрессии имеются данные, уточняющие эти представления. Так, Е.С. Михайлова с соавт. (1994), исследуя чувствительность симптомов депрессии к электросудорожной терапии, показала, что ряд проявлений этой патологии, демонстрирует корреляцию с недостаточным терапевтическим эффектом, причем данный факт отмечался как при эндогенной, так и при реактивной депрессии.
Следует отметить тот факт, что критерии дифференциальной диагностики различных расстройств депрессивного спектра разработаны недостаточно и в этом отношении требуется проведение специальных клинико-психопатологических, клинико-психологических и клинико-биологических исследований.
Несмотря на относительность понятий «эндогенный» и «психогенный», с точки зрения прогноза и тактики лечения всегда было значимо разделять эндогенную и психогенную депрессию. Однако, была известна и сложность такого разделения, что привело к выделению таких промежуточных форм, как «эндореактивная дистимия».
Наиболее сложно дифференцировать депрессию в рамках ее рекуррентных вариантов от депрессии при шизоаффективном расстройстве или шизофрении. Следует подчеркнуть важность точной диагностики в данном случае, поскольку здесь определяется тактика лечения (например, терапия лития или атипичными нейролептиками) и прогноз заболевания. Дифференциальная диагностика в этом случае опирается на данные семейного анамнеза, клиническую симптоматику, результаты параклинических исследований, особенности течения заболевания. Депрессию следует тщательно оценить на предмет ее наличия при других заболеваниях: алкогольный психоз, синдромы отмены, неврологические заболевания мозга и др. Диагноз шизоаффективного расстройства не следует ставить до тех пор, пока не исключена вышеуказанная патология.
Для аффективного расстройства характерны определенные преморбидные особенности (склонность к дистимии, циклотимии, тревоге), сравнительно острое начало заболевания, вызывающие живое переживание аффективные нарушения, несмотря на замедленность мышления его логичность и последовательность, соответсвующие настроению проявления психоза (бред и галлюцинации), сохранность личности, реметтирующий характер течения болезни, специфические нарушения сна. В семейном анамнезе возможны указания на алкоголизм или расстройства настроения. При шизофрении в анамнезе можно выявить шизоидные или шизотипические особенности личности, постепенное начало заболевания и его течение без ремиссий, ригидные или уплощенный аффект, особые нарушения мышления (разорванность ассоциативного процесса), социальная дезадаптация.
Наиболее часто депрессию следует дифференцировать от расстройства настроения на фоне соматического заболевания. Совпадение соматического и психического расстройства во времени, тяжесть соматической патологии, ее специфика, исчезновение признаков депрессии по мере лечения соматической болезни, являются наиболее важными критериями дифференциальной диагностики.
Депрессию следует отличать от расстройства настроения, вызванного употреблением наркотиков или алкоголя. Кроме того, необходимо дифференцировать депрессию от расстройства дефицита внимания с повышенной активностью. Последнее часто осложняется вторичной депрессией и может включать ее некоторые симтпомы, особенно низкую концентрацию внимания, беспокойство и бессонницу. Расстройства реакций адаптации и их кратковременность говорят против наличия депрессии.
Значимо отличать депрессию от реакции горя или утраты. Грустное настроение обычно более кратковременно, чем депрессия.
Следует отметить, что нередко у людей пожилого и старческого возраста депрессия может перекрываться симптомами деменции. Депрессия начинается обычно быстрее, чем деменция и сопровождается выраженными когнитивными и аффективными нарушениями (чувство вины, безнадежности, плохая концентрация внимания, временно улучшающееся при значительном напряжении).
Диагностику депрессии затрудняют соматические расстройства, сопровождающиеся апатией, сонливостью, астенией. Ситуация значительно осложняется в случае так называемых вторичных депрессий, возникающих после инсульта, на фоне болезни Паркинсона, рассеянного склероза. Постинсультная депрессия чаще всего развивается при инфарктах левой передней лобной доли, с кортикальным или субкортикальным очагом.
Вернуться к Содержанию
Источник
Дифференциальная диагностика депрессии
Органические причины депрессии: развитие примерно 10-15% депрессий обусловлено соматическими заболеваниями:
1. Причины соматической депрессии в неврологии:
Эпилепсия
Опухоль мозга
Сердечно-сосудистые заболевания
Атрофия головного мозга
Болезнь Паркинсона
Травмы головного мозга
Височный артериит
Энцефалит (вирусный, например, весенне-летний (клещевой); менингоэнцефалит)
Диссеминированный энцефаломиелит
Амиотрофный латеральный склероз
Миастения
Фуникулярный миелоз
2. Причины соматической депрессии в эндокринологии:
Гипо-/гипертиреоз
Гигантоклеточный тиреоидит
Гипо-/гиперпаратиреоидизм
Надпочечниковая недостаточность
Болезнь Аддисона
Болезнь Кушинга
Феохромоцитома
Акромегалия
3. Причины соматической депрессии в кардиологии:
Пороки сердца (аортальный порок, митральный стеноз и др.)
Эссенциальная гипертензия
Позиционная гипертония
Функциональные сердечно-сосудистые расстройства:
например, после замены сердечного клапана
например, после инфаркта миокарда
4. Причины соматической депрессии в гастроэнтерологии:
Раздраженная толстая кишка
Воспаление подвздошной кишки
Язвенный колит
Вирусный гепатит
Цирроз печени
Болезнь Жильбера (Мейленграхта)
Спру
Панкреатическая энцефалопатия
5. Причины соматической депрессии в нефрологии:
Хронический (пиело-) нефрит
Пациенты, нуждающиеся в диализе
Аденома простаты
6. Причины соматической депрессии коллагенозах и иммунных нарушениях:
Системная красная волчанка
Узелковый периартериит
Ревматизм, фибромиалгия
7. Причины соматической депрессии при болезнях обмена веществ:
Анемия
Порфирия
Гемохроматоз
Гипогликемия
Болезнь Гоше
8. Причины соматической депрессии при инфекционных болезнях:
Сифилис
Туберкулез (легочная форма)
Бруцеллез
Токсоплазмоз
Саркоидоз
Мононуклеоз и другие вирусные заболевания (например, вирусная пневмония)
СПИД
Боррелиоз
Вирус Борна
9. Причины соматической депрессии при интоксикациях:
Хронические отравления ртутью/углекислым газом
Алкоголизм
10. Причины соматической депрессии в гинекологии:
Предменструальный синдром
11. Причины соматической депрессии в радиологии и хирургии:
«Лучевое похмелье»
Послеоперационное состояние
12. Причины соматической депрессии в онкологии:
Хронические лейкозы
Рак поджелудочной железы
Бронхиальная карцинома
Рак яичника
13. Депрессия позднего возраста:
Гипо-/гипертиреоз
Анемия
Неадекватное питание
Латентная карцинома
Климакс (?)
Потенциальным пусковым механизмом является, прежде всего, злоупотребление алкоголем/лекарственными средствами.
Дифференциальная диагностика депрессии
• Соматические заболевания (гипотиреоз, анемия, болезнь Паркинсона, опухоль мозга, рассеянный склероз, рак)
• Фармакогенные причины (например, антидепрессанты, кортизон, антибиотики, цитостатики)
• Деменция
• Алкоголизм
• Шизофрения/шизоаффективные расстройства
• Психоз
• Тревога
• Соматизированное расстройство
• Расстройство личности
• Биполярная депрессия (F31.0-9)
• Циклотимия (F34.0)
• Дистимия (хроническое пониженное настроение) (F34.1)
• Реакция на стресс (F43.0)
• (Посттравматическое) стрессовое расстройство (F43.1)
• Реакция скорби, расстройство адаптации (F43.2)
Дифференциальная диагностика начинающейся деменции, сопровождающейся выраженными нарушениями когнитивных способностей, может вызывать трудности, особенно при инволюционных депрессиях. В случаях сомнения рекомендуется начать пробное лечение антидепрессантами.
При наличии психотических симптомов (бред, галлюцинации, ступор) необходимо провести дифференциальную диагностику с шизоаффективным или шизофреническим психозом Патологическая скорбь, стрессовое расстройство и расстройство адаптации:
• Депрессивное расстройство личности
• Соматоформное расстройство
Отличие депрессивной «псевдодеменции» от сенильной деменции
а) Депрессия:
Начало: чаще стремительное, заметное
Течение: эпизодическое
Постоянно подавленное настроение
Наиболее частые ответы: «Не знаю»
Жалобы на когнитивные нарушения
Тотальное самообвинение, чувство вины
б) Деменция:
Начало: латентное, скрытое
Течение: хроническое
Колебания настроения и странности в поведении
Поверхностные суждения
Не предъявляет жалоб на снижение когнитивных функций, попытки сокрытия
Нарушение ориентации
— Также рекомендуем «Лечение депрессии — схемы терапии, подбор антидепрессантов»
Автор: Искандер Милевски
Оглавление темы «Синдромы и болезни в психиатрии»:
- Депрессия — синонимы, эпидемиология, причины
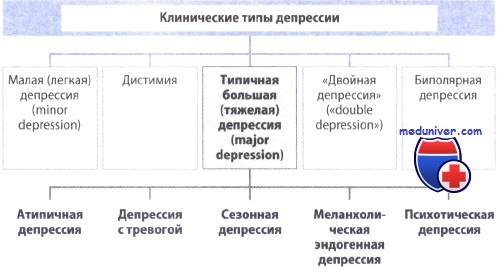
- Клиника и классификация депрессии
- Диагностика депрессии
- Дифференциальная диагностика депрессии
- Лечение депрессии — схемы терапии, подбор антидепрессантов
- Прогноз и течение депрессии
- Дисморфофобия — синонимы, диагностика, прогноз
- Диссоциативные расстройства — синонимы, диагностика, прогноз
- Дистимии — синонимы, диагностика, прогноз
- Зависимость — синонимы, диагностика, прогноз
Источник
Тревожно-депрессивные расстройства — это психопатологический синдром, включающий в себя симптомы преимущественно тревожного и депрессивного круга. Этот вид психических нарушений встречается при самых различных заболеваниях и состояниях.
Симптомы тревожно-депрессивного расстройства
Тревожно-депрессивный синдром включает в себя в первую очередь признаки депрессии, проявляющиеся в классическом варианте триадой симптомов, которые являются основными критериями для постановки диагноза «депрессия» в МКБ-10:
- Гипотимия — сниженный фон настроения, сопровождаемый чувством тоски. Его описывают как мучительное ощущение в теле, локализуемое за грудиной («душевная боль»). Аффект тоски влияет на всю психическую, продуктивную деятельность больного. Появляются идеи самообвинения в жизненных неудачах, «порочности», ничего не радует. Возможно возникновение чувственного бреда: больной убежден в собственном «бессмертии» и обреченности на «вечные страдания» (бред Котара). Особо опасны суицидальные мысли.
- Ангедония — состояние, при котором утрачивается способность получать удовольствие от прежде радовавших вещей.
- Анергия. Проявляется состоянием выраженной усталости, не проходящей даже при продолжительном отдыхе. При более выраженной степени депрессии проявляется идеаторной и двигательной заторможенностью, при которых наблюдается ощущение медленного течения мыслей, апатия, медленная походка и сутулая, сгорбленная поза. В крайне тяжелой степени заторможенность может достигать степени депрессивного ступора: человек подолгу лежит в одной позе, устремив взгляд в одну точку, не разговаривает, не ест и не пьет
Кроме триады основных симптомов, депрессии характеризуются разнообразием других проявлений, которые определяют степень тяжести заболевания:
- «Психическая анестезия» — мучительное «онемение чувств». Проявляется ощущением неполноты переживания чувств.
- Нарушение сна. При депрессии характерно раннее пробуждение, после чего невозможно уснуть вновь.
- Нарушение аппетита. Чаще всего наблюдается снижение аппетита вплоть до полного отказа от еды, что ведет к значительной потере веса. Реже появляется усиление аппетита.
- Выраженное чувство вины вплоть до бреда самообвинения. Человек начинает обвинять себя во всем что происходит не только с ним, но и с другими, подчас посторонними людьми.
- Суицидальные намерения. Человек может высказывать мысли о самоубийстве и даже предпринимать попытки.
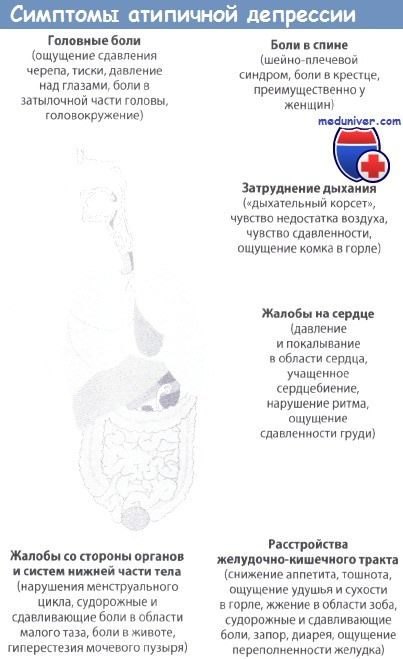
Нередко депрессии сопутствует тревога, формирующая смешанное тревожно-депрессивное состояние. В таком случае наслаиваются симптомы тревоги: нервное напряжение, неопределенное ожидание негативных событий, несчастий. Сознание больных в состоянии тревожной депрессии наполнено опасениями по поводу будущего: тревогой о здоровье (своем или близких), финансовом и социальном благополучии и т. д.
Депрессию, сопровождающуюся выраженной тревогой за свое здоровье, выделяют отдельно и называют ипохондрической.
Иногда депрессивная двигательная заторможенность при тревожной депрессии сменяется приступами двигательного и эмоционального возбуждения — тревожной ажитацией. Человек при этом становится чрезвычайно суетливым, не может усидеть на одном месте, способен выполнять лишь автоматические действия. Приступ сопровождается острым непереносимым чувством отчаяния.
Вегетативные симптомы
Тревожная депрессия часто сопровождается вегетативной симптоматикой (синдром возбуждения вегетативного отдела нервной системы). У больных наблюдаются приступы сердцебиения, лабильность (регулярное спонтанное повышение показателей) артериального давления, головные боли, одышка, расстройства работы пищеварительной системы, у женщин — дисменорея (выраженные боли внизу живота во время месячных).
Часто больных беспокоят неприятные или болезненные ощущения во внутренних органах или частях тела (психосоматические симптомы), однако при самом детальном обследовании у них не удается обнаружить никакой органической патологии. Эти ощущения бывают упорны, не купируются никакими медикаментозными средствами и тем самым усиливают ипохондрическую тревогу.
В некоторых случаях вегетативная и ипохондрическая симптоматика полностью маскирует симптомы депрессии. Такая патология называется ларвированной или маскированной депрессией. Этим пациентам особенно трудно поставить диагноз.
Соревнование тревоги с депрессией
Тревожно-депрессивное состояние подразумевает сочетание и сложную связь двух разных состояний — тревоги и депрессии. Определить однозначно, какое из них преобладает, тяжело, так как они могут переходить друг в друга и сменяться. Например, тревожность может возрастать на фоне депрессии, а после фазы интенсивной тревоги наступает депрессивное состояние.
Поскольку в тревожном состоянии наблюдается страх, то человек теряет способность адекватно и трезво мыслить: он повсюду видит угрозу, из-за этого у человека возникает подавленное состояние, ангедония (неспособность радоваться).
Это закономерно приводит к депрессии.
Поскольку страх при этом психическом расстройстве не имеет объективной причины и поэтому не находит выхода, то он парализует действия человека. Человек испытывает страх, но ничего не делает, поскольку нет угрозы, не нужно бежать и спасаться, не нужно защищаться.
Во время тревоги увеличивается выброс в кровь гормонов стресса (адреналин, норадреналин, кортизол), которые возбуждают нервную систему. Также угнетается выработка «гормонов счастья» — серотонина и дофамина.
Причины тревожно-депрессивных расстройств
Несмотря на то что существуют причины и провоцирующие факторы, иногда тревожно-депрессивное расстройство возникает само по себе, без видимых объективных причин. В таком случае возникает настороженность насчет наличия другого психического отклонения.
Основными причинами тревожной депрессии являются:
- интенсивный кратковременный стресс или пребывание в постоянном хроническом стрессе;
- чрезмерное физическое и психическое чувство напряженности;
- наличие подобных расстройств у членов семьи;
- продолжительное, тяжелое заболевание, сопровождающееся изматывающей борьбой с ним;
- самолечение такими психотропными препаратами, как транквилизаторы, нейролептики, антидепрессанты, противосудорожные средства;
- сложные проблемные жизненные обстоятельства (потеря работы, финансовые трудности, семейные неурядицы);
- алкогольная и наркотическая зависимость, истощающая нервную систему;
- возрастные кризисы у подростков, пожилых людей, женщин в период менопаузы, людей в «кризисе среднего возраста»;
- посттравматическое стрессовое расстройство (в результате войны, потери близких и других самых разных бедствий).
Клинические формы
Заболевание имеет следующие формы:
- эндогенная депрессия (внутренние причины, нехватка гормона радости);
- реактивная депрессия (психогенная: ответ на травмирующее событие);
- медикаментозная депрессия;
- невротическое тревожное расстройство (невроз);
- паническое расстройство;
- генерализованное тревожное расстройство (постоянная тревога, при это создается ощущения, что она не связана с конкретными объектами или обстоятельствами);
- агорафобия без панического расстройства;
- обсессивно-компульсивное расстройство;
- социофобии;
- специфические фобии;
- посттравматическое стрессовое расстройство;
- острое стрессовое расстройство.
Паническая атака при тревожных расстройствах
Тревожная депрессия может сопровождаться внезапным чувством паники, называемым панической атакой. Она проявляется во внезапном ощущении сильного страха. Это состояние сопровождается различными соматическими (телесными) симптомами, такими как:
- изменение дыхания (учащенное дыхание или задержка дыхания, одышка и т.п.);
- частое сердцебиение;
- неприятные ощущения в области сердца;
- повышенная потливость;
- головокружение, иногда вплоть до потери сознания;
- симптомы со стороны желудочно-кишечного тракта (тошнота, рвота, боли в животе, запоры, диарея, вздутие и т.п.);
- частое мочеиспускание.
Эти проявления заболевания могут наблюдаться как по отдельности, так и в комплексе. Кроме того, могут быть и другие ощущения в теле, такие как озноб, покалывание, жар и т.д.
Диагностика
Тревожная депрессия диагностируется с учетом клинической картины и специальными методами. К стандартным методикам относятся:
- шкала Занга (тест для определения депрессии);
- опросник депрессии Бека (применяется для определения степени тяжести депрессии);
- цветовой тест Люшера — используется для анализа состояния личности и степени невротических расстройств при их наличии;
- шкала Гамильтона и Монтгомери-Асберг — дают представление о степени тяжести депрессии.
При оценке клинической картины для постановки диагноза и выбора методов терапии учитываются такие критерии:
- факт наличия тревожно-депрессивных симптомов;
- неадекватность реакции на стрессовый фактор;
- продолжительность симптомов (какой период существуют);
- условия, при которых возникают симптомы;
- необходимость исключить другие заболевания тела.
Какой врач лечит тревожную депрессию
Симптомы психосоматического расстройства воспринимаются больным не как психическое нарушение, а как другая болезнь тела. Это происходит по тому, что человек чувствует неприятные болезненные ощущения в теле, но не знает, с чем это связано. Он начинает думать, что у него какое-нибудь заболевание, и посещает различных специалистов (кардиолога, гастроэнтеролога, пульмонолога, онколога, эндокринолога и т.д.). И это является правильным: необходимо исключить органические патологии, которые могут быть в организме.
Наблюдаются сочетание и взаимосвязь нарушения психики и какой-нибудь телесной болезни. Поэтому такая логика и такие действия человека обоснованы и верны. Однако редко кто-то задумывается о том, что причиной симптомов может быть психологическое расстройство, и к психотерапевту обращаются уже после того, как обойдут всех возможных специалистов.
Широко распространен такой сценарий, когда человек обращается сразу к обычному терапевту. Врач, не найдя никаких заболеваний, направляет пациента к неврологу (невропатологу). Специалист диагностирует вегето-сосудистую дистонию и назначает успокоительные и тонизирующие средства, которые влияют на нервную систему.
Однако лечение не дает существенных результатов, и невролог направляет пациента на консультацию к психиатру. Он назначает сильные препараты, которые снимают симптомы тревоги и депрессии. Однако, когда прием препаратов заканчивается, симптомы возвращаются с новой силой. Поэтому ограничиться психиатром, который лечит препаратами, здесь не уместно.
Психотерапевт — это специалист, который обладает необходимыми знаниями и умениями вести комплексную терапию. Если же все-таки найти психотерапевта не представляется возможным, то можно совмещать помощь разных специалистов: психиатра и психолога. Поэтому так важно проводить лечение комплексно, и лучше всего с этой задачей справляется психотерапевт.
Лечение тревожно-депрессивного состояния
Медикаментозное лечение
В терапии тревожно-депрессивного синдрома назначаются такие препараты:
- Антидепрессанты (Прозак, Эсцитам, Амитриптиллин). Используются с целью коррекции содержания таких биологически активных веществ, как норадреналин, дофамин, серотонин в организме. Данные медикаменты облегчают симптомы депрессии. Наблюдается нормализация настроения, аппетита, сна и психической деятельности. Курс лечения продолжительный, поскольку действие лекарственных средств наступает не сразу, а по мере накопления их в организме и адаптации к ним. Антидепрессанты нужно подбирать индивидуально для каждого пациента.
- Транквилизаторы (Феназепам, Гидазепам, Элзепам, Седуксен, Элениум). Эффективно устраняют тревожный компонент, панические атаки и психосоматические проявления. Препараты этой группы оказывают миорелаксирующее, противосудорожное и вегетостабилизирующее действие. Эффект проявляется быстро, но может так же быстро и закончиться. Более продолжительный эффект оказывают транквилизаторы в таблетированной форме, поскольку они медленнее действуют. Данная группа лекарственных средств быстро вызывает привыкание, поэтому курсы лечения ими непродолжительные.
- Типичные (труксал, галоперидол) и атипичные (эглонил, тералиджен, кветиапин) нейролептики. Типичные нейролептики используются реже. Некоторые нейролептики оказывают умеренный антидепрессивный эффект за счет частичного блокирования серотониновых рецепторов, в результате накапливается «гормон счастья». Также нейролептики оказывают значительный противотревожный эффект. Достоинством препаратов данной группы является то, что они практически не вызывают привыкания, что дает возможность длительно их принимать.
- Бета-адреноблокаторы (Анаприлин, Атенолол, Метопролол). Назначаются в случае сочетания тревожно-депрессивного расстройства с вегетососудистая дистония нарушениями. Препараты этой группы нормализуют артериальное давление, лечат аритмии, устраняют такие неприятные ощущения, как жар, озноб, тремор и прочую вегетативную симптоматику.
Необходимо строго соблюдать допустимую дозу препарата, время приема, исключить употребление алкоголя и не садиться за руль автомобиля во время лечения. Препараты данных групп имеет право назначать только врач-психиатр. Обратите внимание при прочтении инструкции к лекарствам на пункт «взаимодействие препарата с другими веществами».
Методы физиотерапии
Эффективным методом в комплексной терапии психосоматических расстройств являются физиопроцедуры:
- массаж (ручной и электрический);
- электросон;
- электросудорожная терапия;
- иглорефлексотерапия;
- водные лечебные процедуры.
Данные процедуры оказывают успокаивающий, расслабляющий, тонизирующий, стимулирующий эффекты, нормализуют деятельность нервной и сердечно-сосудистой систем и работу мозга.
Психотерапевтические методы
В психотерапии применяют такие методы лечения:
- рациональное убеждение;
- овладение способами медитации и расслабления;
- беседы с психотерапевтом.
Народное лечение
Хорошо зарекомендовало себя при тревожной депрессии траволечение. Чаще всего в лечении применяется травяной настой на зверобое. Также используют настойки женьшеня, пустырника, боярышника, валерианы, лимонника, родиолы розовой и других растений.
Питание
Питание должно быть рациональным и органично сбалансированным по всем жизненно необходимым веществам. Важно соблюдать правильный режим питания с приемами пищи в одно и то же время, в необходимых объемах.
Принимаемая пища должна быть свежей, по возможности с минимальным количеством вредных добавок, достаточно термически обработанной (если это необходимо) и приятной по вкусу, запаху и виду.
Последствия
Если не лечить тревожно-депрессивное расстройство, это может привести к негативным последствиям. Запущенная психическая патология может осложниться развитием гипертонии, заболеваниями сердечно-сосудистой, нервной, пищеварительной систем. Возможно также развитие других тяжелых психических расстройств.
У больного впоследствии ухудшаются качество жизни, профессиональные навыки, отношения с людьми, снижается уровень социальной активности.
Профилактика тревожно-депрессивного синдрома
Для того чтобы минимизировать риск возникновения или обострения тревожно-депрессивного синдрома, важно соблюдать простые правила:
- рациональная организация труда и отдыха, сна, режима питания и физических нагрузок;
- отказ от вредных привычек;
- избегание стрессов или управление ими.
А самое главное — это положительное эмоциональное состояние человека!
Источник
