Третья ступень лечения болевого синдрома

ПРО ПАЛЛИАТИВ использует cookie для статистики и аналитики, чтобы сделать сайт максимально удобным. Оставаясь на сайте, вы подтверждаете свое согласие на использование файлов cookie.
Содержание
Терапия слабой боли — I ступень ВОЗ
Терапия умеренной боли — II ступень лестницы обезболивания ВОЗ
Терапия сильной боли — III ступень лестницы обезболивания ВОЗ
Представляем фрагмент брошюры для врачей «Обезболивание в паллиативной помощи. Практическое руководство для врача», подготовленной благотворительным фондом «Вера». Полная версия брошюры доступна для скачивания по ссылке.
Терапия слабой боли — I ступень лестницы обезболивания ВОЗ
- В каждом конкретном случае необходимо соотносить возможные риски с пользой.
- Парацетамол может быть назначен всем пациентам, если он эффективен и к нему нет противопоказаний; парацетамол усиливает действие опиоидов, но гепатотоксичен.
- При деменции препарат выбора для обезболивания — парацетамол, в случае его неэффективности пациента переводят на морфин (НПВС и трамадол не рекомендуются).
- НПВС показаны при боли, имеющей в своем патогенезе воспалительный компонент (например, при болях в костях). НПВС высокоэффективны, но обладают серьезными побочными эффектами: способствуют образованию язв ЖКТ, усиливают почечную, печеночную недостаточность, повышают риск развития бронхоспазма, гипертонии, инфаркта миокарда и инсульта (особенно у пожилых пациентов).
- Пациенты, получающие глюкокортикоиды, уже находятся в группе высокого риска развития осложнений со стороны ЖКТ; одновременный прием аспирина также значительно повышает риск кровотечения.
- Пациенты, получающие паллиативную помощь, могут иметь недиагностированную почечную недостаточность, прогрессирующую в ходе лечения, в связи с чем необходим мониторинг функции почек; НПВС при этом следует использовать с осторожностью.
- Новые НПВС, селективно ингибирующие циклооксигеназу-2 (ЦОГ-2), могут применяться один раз в день, что позволяет снизить общий объем потребляемых препаратов.
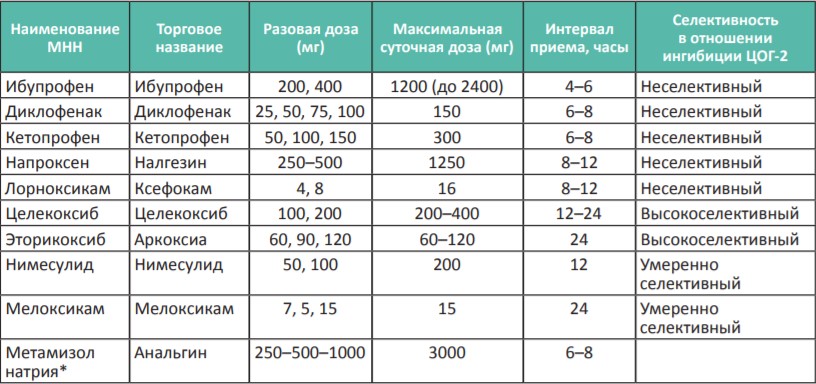
Таблица 1. Нестероидные противовоспалительные препараты для терапии слабой боли (I ступень лестницы обезболивания ВОЗ)
* Анальгин (метамизол натрия) — нет однозначных данных об отнесении данного препарата к НПВС, его назначают при непереносимости других НПВС и парацетамола, не следует сочетать с другими НПВС в течение длительного времени.
Терапия умеренной боли — II ступень лестницы обезболивания ВОЗ
В качестве второй ступени лестницы обезболивания ВОЗ рекомендует кодеин в дозе 30–60 мг 4 раза в день, назначае мый одновременно с парацетамолом. В России нет кодеина в дозировках, необходимых для лечения умеренной боли. Поэтому основным слабым опиоидным анальгетиком является трамадол или трамадол в сочетании с парацетамолом. Максимальная суточная доза трамадола составляет 400 мг, у пациентов старше 65 лет — 300 мг. К слабым опиоидам также относятся отечественные препараты: тримеперидин (промедол) и пропионилфенилэтоксиэтилпиперидин (просидол), которые в 2–3 раза слабее морфина. С 2018 года для клинического применения появился новый опиоидный анальгетик тапентадол (палексия), который также в 2–3 раза слабее морфина и назначается для терапии умеренной боли в дозах 50–200 мг/сут.
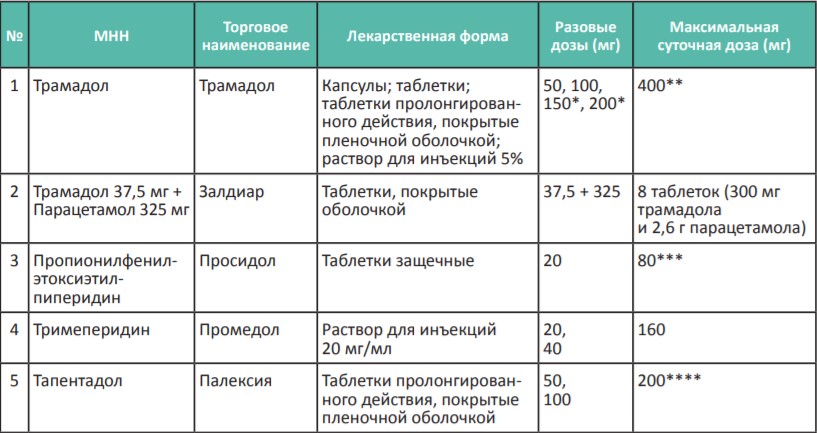
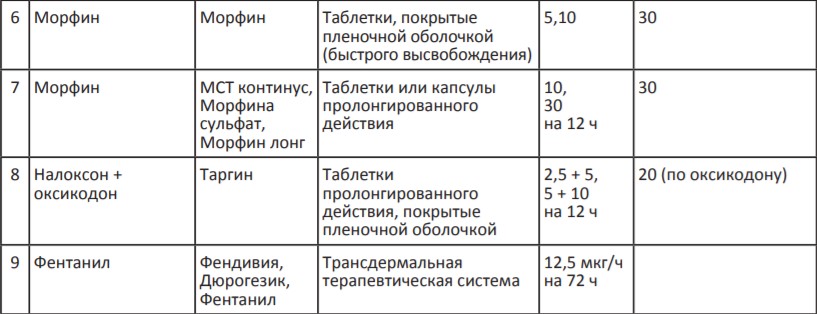
Таблица 2. Опиоидные анальгетики для терапии умеренной боли (II ступень лестницы обезболивания ВОЗ)
* 150, 200 мг только для таблеток трамадола продленного действия.
** Для пациентов старше 65 лет максимальная суточная доза трамадола 300 мг.
*** При умеренной боли рекомендуется не превышать разовую дозу 20 мг и суточную дозу 80 мг, хотя при сильной боли препарат может использоваться в более высоких дозах (см. Таблицу 3).
**** Для умеренной боли максимальная суточная доза тапентадола до 200 мг, тогда как при сильной боли она составляет 600 мг (см. Таблицу 3).
Комментарии
- Доказано, что из-за генетических особенностей метаболизма у 8–10% людей трамадол не эффективен, но может задерживаться в организме, вызывая тошноту, заторможенность и т.п.
- Трамадол и тапентадол нельзя сочетать с антидепрессанами из-за опасности возникновения серотонинового синдрома.
- При плохой переносимости трамадола следует назначать более сильные опиоиды: просидол до 80 мг/сут, тапентадол до 200 мг/сут. Либо можно сразу назначить сильные опиоиды в низких дозах: морфин быстрого или замедленного высвобождения в таблетках или капсулах (от 10 до 30 мг/сут), налоксон+оксикодон в таблетках замедленного высвобождения (5–20 мг/сут по оксикодоу) или ТТС фентанила 12,5 мкг/ч, если пациент не может проглотить таблетку (см. Таблицу 2 и 3).
- Эффективность трамадола следует признать недостаточной, если его разовая доза 100 мг (в капсулах или таблетках быстрого высвобождения) действует менее 4–6 часов на фоне приема НПВС и других адъювантных средств. Длительность действия трамадола в таблетках пролонгированного действия 100 мг и 200 мг должна быть не меньше 12 часов.
- При недостаточной эффективности трамадола следует переходить на обезболивание более сильными опиоидными анальгетиками. Превышать суточную дозу трамадола 400 мг (300 мг у пожилых пациентов) нецелесообразно.
- Как правило, после неэффективности 400 мг трамадола стартовая доза перорального морфина продленного действия составляет 60 мг/сут (1 таблетка 30 мг — 2 раза в сутки), ТТС фентанила 25 мкг/час, налоксон+оксикодон в таблетках продленного действия 40 мг/сут по оксикодону (по 20 мг — 2 раза в сутки), тапентадола 150–200 мг/сут.
Терапия сильной боли — III ступень лестницы обезболивания ВОЗ
В России для терапии сильной хронической боли применяются сильные опиоидные анальгетики, которые представлены в Таблице 3. Возможно назначение четырех неинвазивных препаратов: морфин быстрого и замедленного высвобождения (капсулы и таблетки), комбинированный препарат налоксон+оксикодон, ТТС фентанила и тапентадол.
Важно
Внимание! Предельно допустимое количество наркотического препарата, разрешенное к выписке на 1 рецепт, определено Приложением 1 Приказа МЗ РФ № 1175н
Изменения в порядке назначения и оформления рецептурных бланков на наркотические лекарственные препаратыПрофессор Василий Падалкин — об актуальных нормативных актах, регламентирующих применение наркотических обезболивающих, и изменениях в них
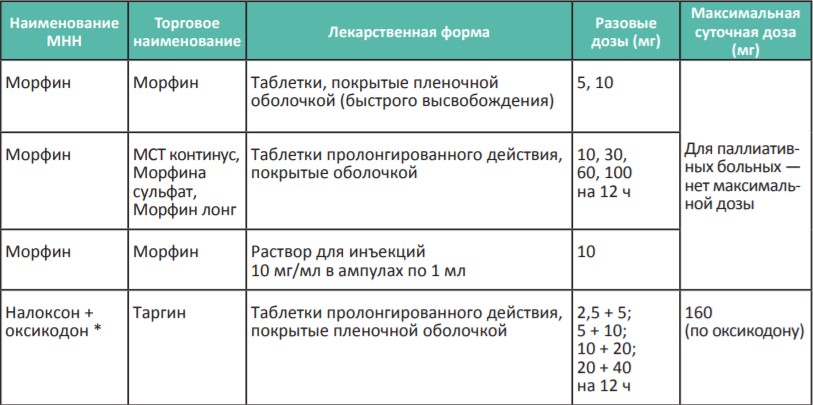
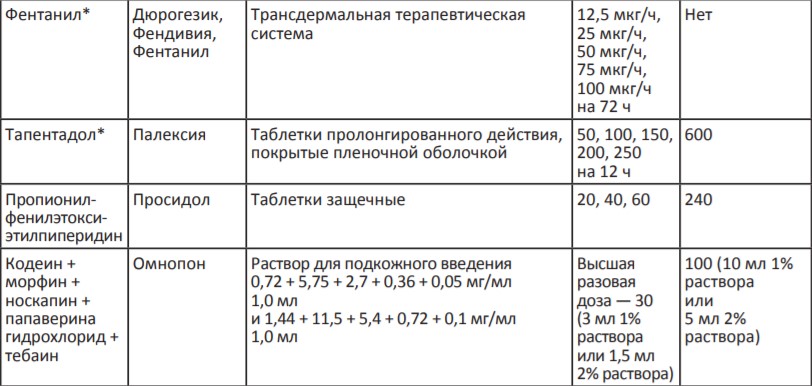
Таблица 3. Опиоидные анальгетики для терапии сильной боли (III ступень лестницы обезболивания ВОЗ)
*Налоксон + оксикодон, тапентадол и ТТС фентанила выписываются на рецептурном бланке формы N148-1/у-88.
Читайте дальше: «Нейропатическая боль»
Горячая линия помощи неизлечимо больным людям
Если вам или вашим близким срочно необходимо обезболивание, помощь хосписа, консультация по уходу или поддержка психолога.
8-800-700-84-36
Круглосуточно, бесплатно
Источник
 История обезболивания уходит своими корнями в глубокую древность. С незапамятных времён учение об этом аспекте медицинской помощи не получало широкого распространения и медицина считалась отраслью, полной страданий. Как таковая анестезиология получила официальное признание как медицинская специальность в Англии только в 1947 г., когда в Королевском хирургическом колледже был основан факультет анестезиологии. Современное развитие медицины позволяет оказывать помощь широкому кругу пациентов в состояниях с различной степенью тяжести. И теперь анестезиология — это наука, занимающаяся проблемами, далеко выходящими за рамки простого обезболивания.
История обезболивания уходит своими корнями в глубокую древность. С незапамятных времён учение об этом аспекте медицинской помощи не получало широкого распространения и медицина считалась отраслью, полной страданий. Как таковая анестезиология получила официальное признание как медицинская специальность в Англии только в 1947 г., когда в Королевском хирургическом колледже был основан факультет анестезиологии. Современное развитие медицины позволяет оказывать помощь широкому кругу пациентов в состояниях с различной степенью тяжести. И теперь анестезиология — это наука, занимающаяся проблемами, далеко выходящими за рамки простого обезболивания.
Благодаря углублению знаний о физиологии, патофизиологии процессов, происходящих в организме, расширились и возможности помощи при различных заболеваниях и критических состояниях.
В клинике применяются практически все виды анестезиолого-реанимационной помощи – от проведения анестезиологического пособия при плановых оперативных вмешательствах, до лечения труднокурабельных пациентов и пациентов, находящихся в критических состояниях. Конечно же, как и много веков назад важнейшей задачей медицины и анестезиологии в частности является полноценное обезболивание. В настоящее время подбор обезболивания осуществляется в соответствии с трёхступенчатой схемой, рекомендованной и утвержденной ВОЗ в 1986 году. Трехступенчатая схема обезболивания при раке, рекомендуемая ВОЗ:
Слабая боль — Ненаркотические анальгетики/коанальгетики:
Парацетамол, Аспирин, Анальгин
Умеренная боль — Слабый опиат:
Кодеин, Промедол
От слабой до умеренной боли:
Трамадол, Просидол
Сильная боль — Сильные опиаты:
Морфин, МСТ континус
Коанальгетики:
- кортикостероиды (Дексаметазон)
- антидепрессанты (Амитриптилин)
- противосудорожное средство (Карбамазепин)
- спазмолитическое средство (Дротаверин)
- НПВС (Ибупрофен)
Адьювантная терапия —
Контроль за побочными эффектами:
- слабительное (Гутталакс)
- противорвотное (Галоперидол)
Психотропные препараты:
- снотворные средства (Родедорм)
- транквилизаторы (Диазепам)
- антидепрессанты (Амитриптилин)
Боль — защитная функция организма, это предупреждение о грозящей опасности. В этом заключается ее положительная роль в жизни любого живого существа. Однако у онкологических больных данная функция боли теряет свое значение и проявляется в виде хронического болевого синдрома.
Несмотря на однозначный прогноз, больной нуждается в адекватном обезболивании с целью предотвращения действия боли на физическое, психическое и моральное состояние пациента и как можно более долгого сохранения его социальной активности.
Для решения этой проблемы необходимо придерживаться простых правил:
- прием анальгетиков строго по времени с соблюдением дозировки
- прием «от слабых к сильным»
- использование адъювантных средств
- профилактика и лечение побочных эффектов, а не отказ от обезболивания
Правило 1
Все анальгетики должны приниматься строго по схеме, а не по требованию больного. Боль намного легче предупредить, чем потом купировать.
Это правило имеет значение только при неукоснительном соблюдении дозировки.
Правило 2
Прием «от слабых к сильным» подразумевает трехступенчатую схему использования аналгетиков, рекомендованной ВОЗ в 1988 г
Лечение начинают с ненаркотических анальгетиков до момента, пока сохраняется эффект, с последующим переходом на более сильные препараты.
1 ступень — парацетамол и нестероидные противовоспалительные средства (НПВС).
НПВС применяют и в последующем на всех этапах обезболивания, а не заменяют более сильными препаратами
- Парацетамол по 500–1000 мг 4 раза в сутки.
- Ибупрофен по 400–600 мг 4 раза в сутки.
- Кетопрофен по 50–100 мг 3 раза в сутки.
- Кетанов – 10 – 20 мг 3 – 4 раза в сутки (считается одним из сильных в этой группе)
Побочное действие неопиоидных аналгетиков:
— парацетамол при передозировке обладает гепато- и нефротоксичностью
— НПВС могут вызвать желудочно-кишечные кровотечения
2 ступень — использование слабых опиоидов. Либо добавление кодеинсодержащих средств к препаратам первой группы, либо использование следующих препаратов:
- Трамадол по 50 — 100 мг 4 раза в сутки (считается самым сильным анальгетиком в группе)
- Стадол по 1 — 2 мг в/м или в/в 6 — 8 раз в сутки
- Золдиар по 1 – 2 таблетки 4 раза в сутки
- Солпадеин по 1 – 2 таблетки 4 раза в сутки (кодеинсодержащий)
Некоторые замечания по препаратам этой группы:
- — кодеинсодержащие средства — выбор для пациентов с одышкой
- — стадол имеет выраженный галюциногенный эффект, но имеет так же форму аэрозоля для интраназального введения (удобно)
- — залдиар – комплекс «трамадол+парацетамол»
- — солпадеин – комплекс «парацетамол+кодеин+кофеин»
- — трамадол имеет пороговый эффект в суточной дозе 400 мг. Дальнейшее увеличение дозировки не сказывается на обезболивающем эффекте. Если 400 мг трамадола не купируют болевой синдром, необходимо переходить на морфин.
Основные побочные эффекты – тошнота, рвота, запоры.
3 ступень – использование наркотических анальгетиков
- Промедол
- Омнопон
- Морфин – по 5 – 10 мг в/м или п/к 6 раз в сутки
- Бупренорфин
- Фентанил – используется в стационарном лечении
Некоторые замечания по препаратам этой группы:
- морфин – основной препарат этой группы. Не имеет порогового эффекта, следовательно, может использоваться бесконечно долго + можно увеличивать дозировку (вплоть до 300 мг в сутки – крайне осторожно). Основная опасность в увеличении дозы морфина – остановка дыхания (необходимо контролировать его частоту), хотя очень быстро возникает толерантность к этому осложнению. Наркотическая зависимость при использовании морфина (по данным ВОЗ) возникает у 1 пациента из 10000. Основные побочные эффекты: тошнота, рвота, запоры (легко купируются приемом слабительных средств)
- омнопон состоит из нескольких опиоидных компонентов, морфина около 50%
- промедол и бупренорфин не эффективны при хроническом болевом синдроме, т.к. дают достаточный обезболивающий эффект только при первых введениях
- Фентанил – в 100 раз сильнее морфина, но имеет очень кратковременный эффект (до 20 минут). Существует накожный пластырь с фентанилом – «Дюрогезик». Эффект длится до 72 часов.
- МСТ континус – морфин в таблетированной форме. Принимается по 30 – 60 мг 2 раза в сутки. Выпускается в большом количестве дозировок.
Однако, существуют состояния, при которых наркотические анальгетики не оказывают обезболивающего эффекта. Это опухоли мозга (или метастазы в головной мозг), вовлечение в опухолевый процесс нервных сплетений или корешков спинного мозга. Лучшее средство при таких состояниях – дексаметазон (или аналоги).
Правило 3
Использование адъювантных средств
Адьювантные – вспомогательные средства, которые имеют свои положительный свойства, или уменьшают побочные эффекты основного лечения, или потенцируют действие основных препаратов.
- — кортикостероиды (дексаметазон) – при неврологических болях, болях в костях, болях при метастазах в печень, при потере аппетита
- — при тошноте и рвоте – церукал, галоперидол, аминазин
- — при мышечных спазмах – диазепам
- — при депрессии – амитриптилин
- — при запорах – слабительные средства
- — при судорогах – финлепсин, карбамазепин
- — при нейропатических болях, при саркомах костей и метастазах в кости – нейралгин. При использовании Нейралгина необходимо применять высокую дозировку (от 900 мг в сутки). В противном случае результат от лечения будет минимальным.
Таким образом
Трехступенчатая схема лечения хронического болевого синдрома по ВОЗ (позволяет достигнуть удовлетворительного обезболивания у 90% пациентов) представляется так:
- – слабая боль — ненаркотический анальгетик (НПВС) + адъювантные средства.
- – средняя боль — слабый опиоид типа кодеина (или трамадол) + ненаркотический анальгетик (НПВС) + адъювантные средства.
- – сильная боль — сильный опиоид группы морфина + ненаркотический анальгетик (НПВС) + адъювантные средства.
— Из схемы видно, что ненаркотические анальгетики должны применяться на всех этапах лечения.
— На 2 ступени доза тромадола может увеличиваться до 400 мг в сутки, при отсутствии эффекта от лечения, дальнейшее увеличении дозы считается нецелесообразным. Необходимо переходить к 3 ступени терапии.
— Основным препаратом 3 ступени терапии является морфин.
— Целесообразным является переход на не инъекционные методы лечения (МСТ континус, Дюрогезик и др.)
Боль – многофакторное понятие, интенсивность её оценивается по общепринятой во всем мире визуально аналоговой шкале (ВАШ), где окраска, соответствующая интенсивности боли сочетается с цифрами (количеством баллов):


Интенсивность боли в 4-5 баллов по ВАШ как правило либо не требует обезболивания вовсе, либо нужно применение нестероидных противовоспалительных средств. К сожалению, болевой синдром является трудной клинической задачей, и устранить его удается не всегда. При неэффективности проводимой терапии возможна смена препарата и перевод пациента на парентеральный путь введения анальгетиков. В ряде случаев, при локализации болевого процесса в области нижней половины тела, при отсутствии противопоказаний в схеме комплексного обезболивания применяются центральные сегментарные блокады, в частности продленная эпидуральная анестезия. Это позволяет уменьшить или вовсе обойтись без применения наркотических аналгетиков, что существенно улучшает качество жизни и помогает ликвидировать побочные эффекты от применения наркотических аналгетиков (такие как тошнота, запоры, кожный зуд, депрессия сознания и пр.).
Анестезиологическое пособие во время оперативных вмешательств.
При проведении плановых и экстренных оперативных вмешательств в клинике проводится анестезиологическое пособие в соответствие с мировыми требованиями, включающими обязательный мониторинг в объёме, являющимся Гарвардским стандартом интраоперационного мониторинга.
Гарвардский стандарт мониторинга
1) Постоянная ЭКГ
2) АД и пульс каждые 5 мин.
3) Вентиляция минимум 1 из параметров:
- пальпация или наблюдение за дыхательным мешком;
- аускультация дыхательных шумов;
- капнометрия или капнография;
- мониторинг газов крови;
- мониторинг выдыхаемого потока газов.
4) Кровообращение минимум 1 из параметров:
- пальпация пульса;
- аускультация сердечных тонов;
- кривая артериального давления;
- пульсоплетизмография;
- пульсоксиметрия.
5) Дыхание аудиосигнал тревоги для контроля дисконнекции дыхательного контура.
6) Кислород аудиосигнал тревоги для контроля нижнего предела концентрации на вдохе.
Работа с пациентами, находящимися в тяжелом состоянии.
 Крайне важным сегментом работы отделения анестезиологии-реанимации является курация тяжёлых больных, больных в терминальном состоянии, с выраженными расстройствами в функционировании практически всех органов и систем – полиорганной недостаточностью. Отделение способно проводить интенсивную терапию в самом широком смысле этого слова, от малоинвазивного форсированного диуреза под контролем гемодинамики, до полноценных методов экстракорпоральной гемокоррекции – гемодиализ, гемодиафильтрации, плазмаферез, МАРС-терапия. Синдром полиорганной недостаточности (СПОН) описан для острых процессов (политравмы, острой кровопотери и проч.), в механизме его возникновения ключевую роль играет цитокиновый каскад (поток биологически активных веществ из активированных иммунокомпетентных клеток крови).
Крайне важным сегментом работы отделения анестезиологии-реанимации является курация тяжёлых больных, больных в терминальном состоянии, с выраженными расстройствами в функционировании практически всех органов и систем – полиорганной недостаточностью. Отделение способно проводить интенсивную терапию в самом широком смысле этого слова, от малоинвазивного форсированного диуреза под контролем гемодинамики, до полноценных методов экстракорпоральной гемокоррекции – гемодиализ, гемодиафильтрации, плазмаферез, МАРС-терапия. Синдром полиорганной недостаточности (СПОН) описан для острых процессов (политравмы, острой кровопотери и проч.), в механизме его возникновения ключевую роль играет цитокиновый каскад (поток биологически активных веществ из активированных иммунокомпетентных клеток крови).
Однако если речь идёт об онкологических заболеваниях, то развитие СПОН мы видим на терминальных стадиях патологического процесса, когда имеет место полиорганная дисфункция, сопровождающаяся прежде всего прогрессирующими нутритивными расстройствами, белковой недостаточностью, а в случае опухолевого распада еще и нарастающей опухолевой интоксикацией.
Трудность ведения таких больных заключается в одновременном наличии нескольких клинических проблем, влияющих на прогноз для жизни и прогноз для лечения. Кроме того, в ходе противоопухолевого лечения (лучевой терапии, химиотерапии или их комбинации) также возникают нутритивные расстройства вследствие гастро-энтеропатии, развития выраженной диспепсии (тошноты, рвоты, тотального отсутствия аппетита). Помимо нутритивных возникают также расстройства кроветворения, гемостаза и в ходе сопроводительной терапии необходимо наблюдение пациента в условиях отделения анестезиологии- реанимации, поскольку на этом этапе состояние пациента приобретает статус критического.
Для получения информации о записи на прием к специалистам просим обращаться по телефонам:
8 499 324-93-39; 8 499 324-44-97, +7 906 749-98-00
или по электронной почте Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript. / Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.
Источник

