Тошнота при постхолиэктомическом синдроме как избавиться в

Содержание
- Постхолецистэктомический синдром
- Причины развития постхолецистэктомического синдрома
- Симптомы постхолецистэктомического синдрома
- Диагностика постхолецистэктомического синдрома
- Лечение постхолецистэктомического синдрома
- Профилактика и прогноз
Постхолецистэктомический синдром – специфический симптомокомплекс, обусловленный перенесенной холецистэктомией и связанными с этим изменениями функционирования желчевыделительной системы. К проявлениям постхолецистэктомического синдрома относятся рецидивирующие болевые приступы, диспепсические расстройства, диарея и стеаторея, гиповитаминоз, снижение массы тела. Для выявления причин синдрома проводится УЗИ и МСКТ брюшной полости, фиброгастродуоденоскопия, РХПГ. Лечение постхолецистэктомического синдрома может быть консервативным (щадящая диета, прием спазмолитиков и ферментов) и хирургическим (дренирование желчных протоков, эндоскопическая сфинктеропластика и др.).
Постхолецистэктомический синдром
Постхолецистэктомический синдром – это комплекс клинических симптомов, развивающийся вследствие оперативного удаления желчного пузыря. В группу пациентов с постхолецистэктомическим синдромом не входят больные, у которых проведена холецистэктомия с погрешностями, остались камни в желчных протоках, развился послеоперационный панкреатит, сопровождающийся сдавлением общего желчного протока, холангит.
Постхолецистэктомический синдром встречается в среднем у 10-15% пациентов (при этом в разных группах этот показатель доходит до 30%). У мужчин он развивается практически в два раза реже, чем у женщин. Постхолецистэктомический синдром может развиться сразу после проведения оперативного удаления желчного пузыря, а может проявиться спустя длительное время (несколько месяцев, лет).
Причины развития постхолецистэктомического синдрома
Основным патогенетическим фактором развития постхолецистэктомического синдрома является нарушение в билиарной системе – патологическая циркуляция желчи. После удаления желчного пузыря, являющегося резервуаром для вырабатываемой печенью желчи и участвующего в своевременном достаточном ее выделении в двенадцатиперстную кишку, привычный ток желчи изменяется. В некоторых случаях нормальное снабжение кишечника желчью не удается обеспечить. Окончательный механизм этих нарушений еще недостаточно изучен.
Факторами, способствующими развитию постхолецистэктомического синдрома, могут быть имеющие место дискинезии желчевыводящих путей, спазм сфинктера Одди (мышечного образования в месте впадения общего желчного протока в двенадцатиперстную кишку), оставшийся после операции пузырный проток значительной длины. Иногда причинами возникновения этого синдрома может быть выраженная послеоперационная боль и скопление жидкости в области произведенной операции. Только в 5% случаев причину развития постхолецистэктомического синдрома выявить не удается.
Симптомы постхолецистэктомического синдрома
Данный симптомокомплекс может проявляться сохранением клинических проявлений, имевших место до операции, в той или иной степени выраженности (чаще всего менее выраженных, но иногда отмечают и усиление дооперационной клиники). Иногда после холецистэктомии возникают новые симптомы.
Основной симптом – болевой. Боль может быть как режущей, так и тупой, различной степени интенсивности. Встречается приблизительно в 70% случаев. Вторым по распространенности является диспепсический синдром – тошнота (иногда рвота), вздутие и урчание в животе, отрыжка с горьким привкусом, изжога, диарея, стеаторея. Секреторные нарушения приводят к нарушению всасывания пищи в 12-перстной кишке и развитию синдрома мальабсорбции. Следствием этих процессов служат гиповитаминоз, снижение массы тела, общая слабость, ангулярный стоматит.
Также может подниматься температура тела, возникать желтуха (иногда проявляется только субиктеричностью склер). Постхолецистэктомический синдром может принимать различные клинические формы, проявляясь ложными и истинными рецидивами камнеобразования холедоха, стриктурами общего желчного протока, стенозирующим папиллитом, спаечным процессом в подпеченочном пространстве, холепанкреатитом, билиарными гастродуоденальными язвами.
Диагностика постхолецистэктомического синдрома
В ряде случаев диагностирование развивающегося постхолецистэктомического синдрома бывает затруднено сглаженной, слабо выраженной клинической картиной. Для получения полноценной медицинской помощи пациенту в послеоперационном периоде и в дальнейшей жизни без желчного пузыря необходимо внимательно относиться к сигналам своего организма и однозначно сообщать об имеющихся жалобах своему врачу. Необходимо помнить, что постхолецистэктомический синдром – это состояние, требующее выявления причин его возникновения и соответствующей этиологической терапии.
Для выявления состояний, приведших к развитию постхолецистэктомического синдрома, назначают лабораторные исследования крови, чтобы обнаружить возможный воспалительный процесс, а также инструментальные методики, направленные на диагностирование патологий органов и систем, как непосредственно оказывающих влияние на работу билиарной системы, так и опосредованно действующих на общее состояние организма.
Спиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ печени) максимально точно визуализирует состояние органов и сосудов брюшной полости, также информативной методикой является УЗИ брюшной полости. Эти методы могут выявить присутствие конкрементов в желчных протоках, послеоперационное воспаление желчных путей, поджелудочной железы.
При рентгенографии легких исключают заболевания легких и средостения (которые могут быть причиной болевого синдрома), рентген желудка с контрастным веществом может помочь выявить наличие язв и непроходимости в желудочно-кишечном тракте, рефлюкса.
Для исключения происхождения симптомов в результате иных заболеваний пищеварительного тракта, производят эндоскопическое исследование желудка (гастроскопия) и двенадцатиперстной кишки (фиброгастродуоденоскопия). Нарушения в циркуляции желчи выявляют с помощью радионуклеидного исследования – сцинтиграфии. При этом в организм вводится специфический маркер, который скапливается в желчи.
Одним из самых информативных методов, позволяющих изучить состояние протоков билиарной системы является РХПГ (эндоскопическая ретроградная панкреатохолангиография). В ходе этого исследования выявляются нарушения тока желчи, отмечают состояние желчных путей, протоков, ампулы Фатерова сосочка, выявляют мелкие конкременты, отмечают скорость выделения желчи. Также можно произвести манометрию сфинктера Одди и общего желчного протока.
Во время проведения РХПГ возможно осуществить некоторые лечебные мероприятия: удалить имеющиеся в протоках камни, расширить просвет желчных путей в местах сужений, произвести сфинктеротомию при стойком спазме. Однако стоит помнить, что в некоторых случаях эндоскопия желчных протоков способствует возникновению панкреатита. Для исключения патологии сердца используют ЭКГ.
Лечение постхолецистэктомического синдрома
Методы лечения постхолецистэктомического синдрома напрямую зависят от причин его развития. В том случае, если данный синдром является следствием какой-либо патологии органов пищеварения, лечение осуществляют согласно рекомендациям по терапии данной патологии.
Лечение, как правило, включает в себя щадящую диету: соблюдение режима питания – еда небольшими порциями 5-7 раз в день, пониженное суточное содержание жиров (не более 60 грамм), исключение жареных, кислых продуктов, острой и пряной пищи, продуктов, обладающих желчегонной активностью, раздражающих слизистые оболочки элементов, алкоголя. При выраженном болевом синдроме для его купирования применяют дротаверин, мебеверин. Лекарственные средства назначаются гастроэнтерологом в соответствии с принципами медикаментозного лечения основной патологии.
Хирургические методы лечения направлены на дренирование и восстановление проходимости желчных протоков. Как правило, проводится эндоскопическая сфинктеропластика. При неэффективности производят диагностическую операцию для детального изучения брюшной полости на предмет вероятных причин развития синдрома.
Профилактика и прогноз
В качестве профилактики постхолецистэктомического синдрома можно отметить меры по своевременному выявлению различных сопутствующих заболеваний, могущих послужить причиной развития нарушений циркуляции желчи: полное и тщательное комплексное обследование печени, поджелудочной железы, желчевыводящих путей, пищеварительного тракта, сосудистой системы брюшной полости при подготовке к операции.
Прогноз излечения от постхолецистэктомического синдрома связан с излечением от основного заболевания, послужившего причиной развития симптомокомплекса.
Источник
Постхолецистэктомический синдром возникает после удаления желчного пузыря. Он диагностируется у 15% людей, перенесших такую операцию. Постхолецистэктомический синдром может появиться сразу после хирургического вмешательства или через несколько недель. Давайте посмотрим подробнее, что это и что можно с ним сделать.
Что это такое?
Постхолецистэктомический синдром является специфическим симптомокомплексом и возникает после холецистэктомии. Этот недуг напрямую связан с изменениями в работе желчевыделительной системы, он характеризуется болевыми приступами в области удаления желчного пузыря. При постхолецистэктомическом синдроме может возникнуть диарея, заболевание «Гиповитаминоз». Чтобы выявить причины недуга, нужно провести комплексное обследование. Врач назначает УЗИ: этот метод позволяет выявить состояние брюшной полости. Если медикаментозное лечение не дает результатов, назначается хирургическое. При постхолецистэктомическом синдроме нужно придерживаться диеты (согласовывается с гастроэнтерологом).
Код постхолецистэктомического синдрома по МКБ-10 — K91.5.
Причины
Причины возникновения связаны с тем, что функции билиарной системы нарушены. Главной причиной недуга является неправильная циркуляция желчи. При удалении желчного пузыря человек лишается резервуара, в котором она должна скапливаться.
Благодаря желчному пузырю, обеспечивается своевременная отправка жидкости в двенадцатиперстную кишку. После удаления желчного пузыря нарушается полноценный отток желчи. Все причины Постхолецистэктомического синдрома еще не изучены. К этому недугу больше склонны люди с дискинезией желчевыводящих путей. Иногда он возникает из-за того, что после хирургического вмешательства остается пузырный проток. Если в месте вмешательства скопилась жидкость, человек будет чувствовать боль после операции: в дальнейшем, она приведет к постхолецистэктомическому синдрому.
Неофициальная классификация синдрома:
- повторное образование камней;
- стриктуры желчных путей;
- дуоденальный папиллит;
- спаечный процесс;
- холепанкреатит;
- язвы.
В этом видео вам тоже расскажут о синдроме.
Симптомы
Симптомы проявляются по-разному и с разной интенсивностью: они могут возникать в дооперационный период, а после хирургического вмешательства — усиливаться.
- Постхолецистэктомический синдром характеризуется режущими болями.
- У человека могут случаться нарушения, приводящие к мальабсорбции.
- При постхолецистэктомическом синдроме нарушается всасывание пищи в двенадцатиперстной кишке. Вследствие такой реакции может возникнуть гиповитаминоз.
- При таком синдроме человек теряет в весе, появляется слабость.
- У некоторых больных поднимается температура, желтеют глазные яблоки.
- Стоит отметить, что постхолецистэктомический синдром может вызывать гастродуоденальные язвы.
Диагностика
Диагностика может быть затруднена, это связано с тем, что симптомы недуга могут быть слабо выраженными. При выявлении подозрительных симптомов надо обращаться к гастроэнтерологу — важно выявить истинные причины постхолецистэктомического синдрома. Разные диагностические мероприятия помогают выявить или опровергнуть воспаление.
- Диагностика проводится с применением инструментальных методик, также врач изучает состав крови.
- В процессе обследования врач оценивает состояние внутренних органов.
- Для выявления постхолецистэктомического синдрома может понадобиться компьютерная томография. С ее помощью можно определить состояние органов брюшной полости.
- В процессе диагностики часто применяется УЗИ. В результате комплексного обследования удается узнать, есть ли конкременты в желчных путях. Диагностика позволяет выявить воспаление в поджелудочной или желчных протоках.
- Рентгенография помогает узнать, в каком состоянии находятся лёгкие.
- Чтобы выявить причину синдрома, надо оценить состояние желудочно-кишечного тракта: возможно, у пациента развивается язва желудка. Для исключений болезней ЖКТ надо исследовать двенадцатиперстную кишку.
- Радионуклидное исследование позволяет выявить нарушения, связанные с оттоком желчи.
- Эндоскопическая ретроградная панкреатохолангиография — высокоэффективный метод диагностики, она тоже применяется с этой целью. Важно выявить, в каком состоянии находятся желчные протоки (при необходимости удаляются камни, которые в них скопились). Благодаря эндоскопической ретроградной панкреатохолангиографии можно расширить просвет желчных путей.
- Чтобы исключить сердечно-сосудистые заболевания, проводится ЭКГ.
Лечение
Лечение зависит от того, чем вызван постхолецистэктомический синдром. Если он появился на фоне болезней ЖКТ, следует провести соответствующую терапию.
Врач назначает:
- ферменты для восстановления пищеварения (Мезим);
- слабительные средства (Дюфалак);
- спазимолитики (Дюспаталин);
- препараты для восстановления печени: (Эссенциале, Липостабил);
- желчегонные лекарства (Лиобил, Холосас).

Хирургическое лечение — это эндоскопическая сфинктеропластика и дренирование желчевыводящих протоков. Врач рекомендует один из этих методов, в зависимости от характера синдрома. Основным методом хирургического лечения является эндоскопическая сфинктеропластика. Если процедура не даёт результатов, врач проводит дополнительную диагностику.
Народные методы лечения
При постхолецистэктомическом синдроме можно использовать народные средства, но в этом случае надо посоветоваться с врачом. Целебные травы помогают устранить боли.
- Метод №1
Можно пить чай на основе цветков календулы. Возьмите около 10-ти г цветков, залейте кипятком в количестве 200 мл. Отвар настаивается 15 минут. По такому же принципу готовится лекарство из травы сушеницы.
- Метод №2
Еще одно эффективное средство: возьмите 6 гр корневищ валерианы, залейте кипятком в количестве 250 мл. Подождите 15 минут, затем — принимайте до еды. Достаточно двух столовых ложек за раз. Курс лечения — 4 недели.
- Метод №3
Если выявлен синдром культи протока, можно использовать настой из золототысячника. Возьмите 10 граммов травы и залейте 250 мл кипятка. Настаивать нужно 15 минут. По аналогичному рецепту готовится отвар из кукурузных рылец.
- Метод №4
Следующее средство готовится на основе чистотела. Следует взять 3 гр измельченной травы и залить 250 мл воды. Употреблять 2 раза в день за 25 минут до еды.
При постхолецистэктомическом синдроме рекомендованы средства на основе ромашки, шиповника.
Диета
В первые дни нужно придерживаться строгой диеты:
- Лучше питаться маленькими порциями 6 раз в день.
- Стоит ограничить потребление жиров, категорически запрещено употреблять кислые, маринованные острые, жареные блюда.
- Не рекомендованы пряности.
- Противопоказана пища, которая раздражает слизистые желудка.
- Алкоголь тоже под строгим запретом.
- Нельзя употреблять еду с эфирными маслами и ту, которая вызывает брожение в кишечнике.
- Разрешена легкая протертая пища: пюре из картофеля, моркови, тыквы.
- Хлеб должен быть подсушенным.
- Разрешен кисель на основе фруктов, запечённые яблоки.
- Максимальное потребление жидкости — 1.5 л в сутки.

Специальная строгая диета назначается на 14-18 дней, затем нужно переходить на питание «Стол 5».
Читайте подробнее о диете после удаления желчного пузыря здесь.
Осложнения
Осложнения могут быть следующими:
- занесение инфекции в рану;
- появление гнойников;
- воспаление легких;
- атеросклероз;
- снижение иммунитета на фоне активизации болезнетворной микрофлоры кишечника;
- нехватка витаминов в организме;
- бесплодие.
При условии своевременного лечения прогноз благоприятен. Важно соблюдать профилактику постхолецистэктомического синдрома. Следует своевременно лечить заболевания ЖКТ и печени, рационально питаться (рекомендованы фрукты и овощи с клетчаткой). С разрешения врача можно принимать витаминные комплексы. Лучшая профилактика постхолецистэктомического синдрома — здоровый образ жизни!
Источник
Постхолецистэктомический синдром – специфический симптомокомплекс, обусловленный перенесенной холецистэктомией и связанными с этим изменениями функционирования желчевыделительной системы. К проявлениям постхолецистэктомического синдрома относятся рецидивирующие болевые приступы, диспепсические расстройства, диарея и стеаторея, гиповитаминоз, снижение массы тела. Для выявления причин синдрома проводится УЗИ и МСКТ брюшной полости, фиброгастродуоденоскопия, РХПГ. Лечение постхолецистэктомического синдрома может быть консервативным (щадящая диета, прием спазмолитиков и ферментов) и хирургическим (дренирование желчных протоков, эндоскопическая сфинктеропластика и др.).
Общие сведения
Постхолецистэктомический синдром – это комплекс клинических симптомов, развивающийся вследствие оперативного удаления желчного пузыря. В группу пациентов с постхолецистэктомическим синдромом не входят больные, у которых проведена холецистэктомия с погрешностями, остались камни в желчных протоках, развился послеоперационный панкреатит, сопровождающийся сдавлением общего желчного протока, холангит.
Постхолецистэктомический синдром встречается в среднем у 10-15% пациентов (при этом в разных группах этот показатель доходит до 30%). У мужчин он развивается практически в два раза реже, чем у женщин. Постхолецистэктомический синдром может развиться сразу после проведения оперативного удаления желчного пузыря, а может проявиться спустя длительное время (несколько месяцев, лет).
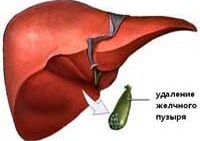
Постхолецистэктомический синдром
Причины
Основным патогенетическим фактором развития постхолецистэктомического синдрома является нарушение в билиарной системе – патологическая циркуляция желчи. После удаления желчного пузыря, являющегося резервуаром для вырабатываемой печенью желчи и участвующего в своевременном достаточном ее выделении в двенадцатиперстную кишку, привычный ток желчи изменяется. В некоторых случаях нормальное снабжение кишечника желчью не удается обеспечить. Окончательный механизм этих нарушений еще недостаточно изучен.
Факторами, способствующими развитию постхолецистэктомического синдрома, могут быть имеющие место дискинезии желчевыводящих путей, спазм сфинктера Одди (мышечного образования в месте впадения общего желчного протока в двенадцатиперстную кишку), оставшийся после операции пузырный проток значительной длины. Иногда причинами возникновения этого синдрома может быть выраженная послеоперационная боль и скопление жидкости в области произведенной операции. Только в 5% случаев причину развития постхолецистэктомического синдрома выявить не удается.
Симптомы постхолецистэктомического синдрома
Данный симптомокомплекс может проявляться сохранением клинических проявлений, имевших место до операции, в той или иной степени выраженности (чаще всего менее выраженных, но иногда отмечают и усиление дооперационной клиники). Иногда после холецистэктомии возникают новые симптомы.
Основной симптом – болевой. Боль может быть как режущей, так и тупой, различной степени интенсивности. Встречается приблизительно в 70% случаев. Вторым по распространенности является диспепсический синдром – тошнота (иногда рвота), вздутие и урчание в животе, отрыжка с горьким привкусом, изжога, диарея, стеаторея. Секреторные нарушения приводят к нарушению всасывания пищи в 12-перстной кишке и развитию синдрома мальабсорбции. Следствием этих процессов служат гиповитаминоз, снижение массы тела, общая слабость, ангулярный стоматит.
Также может подниматься температура тела, возникать желтуха (иногда проявляется только субиктеричностью склер). Постхолецистэктомический синдром может принимать различные клинические формы, проявляясь ложными и истинными рецидивами камнеобразования холедоха, стриктурами общего желчного протока, стенозирующим папиллитом, спаечным процессом в подпеченочном пространстве, холепанкреатитом, билиарными гастродуоденальными язвами.
Диагностика
В ряде случаев диагностирование развивающегося постхолецистэктомического синдрома бывает затруднено сглаженной, слабо выраженной клинической картиной. Для получения полноценной медицинской помощи пациенту в послеоперационном периоде и в дальнейшей жизни без желчного пузыря необходимо внимательно относиться к сигналам своего организма и однозначно сообщать об имеющихся жалобах своему врачу. Необходимо помнить, что постхолецистэктомический синдром – это состояние, требующее выявления причин его возникновения и соответствующей этиологической терапии.
Для выявления состояний, приведших к развитию постхолецистэктомического синдрома, назначают лабораторные исследования крови, чтобы обнаружить возможный воспалительный процесс, а также инструментальные методики, направленные на диагностирование патологий органов и систем, как непосредственно оказывающих влияние на работу билиарной системы, так и опосредованно действующих на общее состояние организма.
Спиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ печени) максимально точно визуализирует состояние органов и сосудов брюшной полости, также информативной методикой является УЗИ брюшной полости. Эти методы могут выявить присутствие конкрементов в желчных протоках, послеоперационное воспаление желчных путей, поджелудочной железы.
При рентгенографии легких исключают заболевания легких и средостения (которые могут быть причиной болевого синдрома), рентген желудка с контрастным веществом может помочь выявить наличие язв и непроходимости в желудочно-кишечном тракте, рефлюкса.
Для исключения происхождения симптомов в результате иных заболеваний пищеварительного тракта, производят эндоскопическое исследование желудка (гастроскопия) и двенадцатиперстной кишки (фиброгастродуоденоскопия). Нарушения в циркуляции желчи выявляют с помощью радионуклеидного исследования – сцинтиграфии. При этом в организм вводится специфический маркер, который скапливается в желчи.
Одним из самых информативных методов, позволяющих изучить состояние протоков билиарной системы является РХПГ (эндоскопическая ретроградная панкреатохолангиография). В ходе этого исследования выявляются нарушения тока желчи, отмечают состояние желчных путей, протоков, ампулы Фатерова сосочка, выявляют мелкие конкременты, отмечают скорость выделения желчи. Также можно произвести манометрию сфинктера Одди и общего желчного протока.
Во время проведения РХПГ возможно осуществить некоторые лечебные мероприятия: удалить имеющиеся в протоках камни, расширить просвет желчных путей в местах сужений, произвести сфинктеротомию при стойком спазме. Однако стоит помнить, что в некоторых случаях эндоскопия желчных протоков способствует возникновению панкреатита. Для исключения патологии сердца используют ЭКГ.
Лечение постхолецистэктомического синдрома
Методы лечения постхолецистэктомического синдрома напрямую зависят от причин его развития. В том случае, если данный синдром является следствием какой-либо патологии органов пищеварения, лечение осуществляют согласно рекомендациям по терапии данной патологии.
Лечение, как правило, включает в себя щадящую диету: соблюдение режима питания – еда небольшими порциями 5-7 раз в день, пониженное суточное содержание жиров (не более 60 грамм), исключение жареных, кислых продуктов, острой и пряной пищи, продуктов, обладающих желчегонной активностью, раздражающих слизистые оболочки элементов, алкоголя. При выраженном болевом синдроме для его купирования применяют дротаверин, мебеверин. Лекарственные средства назначаются гастроэнтерологом в соответствии с принципами медикаментозного лечения основной патологии.
Хирургические методы лечения направлены на дренирование и восстановление проходимости желчных протоков. Как правило, проводится эндоскопическая сфинктеропластика. При неэффективности производят диагностическую операцию для детального изучения брюшной полости на предмет вероятных причин развития синдрома.
Профилактика и прогноз
В качестве профилактики постхолецистэктомического синдрома можно отметить меры по своевременному выявлению различных сопутствующих заболеваний, могущих послужить причиной развития нарушений циркуляции желчи: полное и тщательное комплексное обследование печени, поджелудочной железы, желчевыводящих путей, пищеварительного тракта, сосудистой системы брюшной полости при подготовке к операции.
Прогноз излечения от постхолецистэктомического синдрома связан с излечением от основного заболевания, послужившего причиной развития симптомокомплекса.
Источник
