Торакалгия грудного отдела код по мкб
Торакалгия на фоне остеохондроза грудного отдела позвоночника означает болевой синдром в области грудной клетки. Он возникает из-за компрессии нервных корешков в зоне выхода из позвоночного столба. Причиной ущемления могут стать мышцы, связки, позвонки. Диагностируется болевой синдром у людей любого возраста.
Содержание:
- Причины
- Симптомы
- Диагностика
- Медикаментозная терапия
- Физиотерапия и массаж
- ЛФК при торакалгии

Причины
Согласно международной классификации торакалгии у взрослых присвоен код по МКБ 10 – М 54.6. Провоцирующим механизмом болевого синдрома является остеохондроз грудного отдела позвоночника. Из-за дистрофических изменений в межпозвонковых дисках происходит уменьшение расстояния между телами позвонков, создается их трение, образуются костные наросты (остеофиты), которые раздражают мышечные ткани и сдавливают нервные корешки. Состояние вызывает боль в области грудного отдела, которая может иррадиировать в другие части тела. Болевой синдром диагностируется как вертеброгенная торакалгия.

Основными причинами патологического состояния являются:
- остеохондроз позвоночника, сопровождающийся грыжами и протрузиями;
- искривление позвоночного столба;
- травмы грудной области;
- опоясывающий лишай;
- мышечные спазмы в результате трения позвонков;
- деформация позвоночника в период формирования скелета.

На заметку. Спинномозговые нервы могут воспаляться из-за инфекционных заболеваний и сдавливания их спазмированными мышцами.
Вертеброгенная торакалгия делится на несколько видов:
- травматическая;
- компрессионная;
- воспалительная.
Любая форма вызывает отек нерва, увеличение его в объеме, нарушение кровотока и проводимости. Это приводит к возникновению болей различной интенсивности.

Симптомы
Синдром торакалгии проявляется болью в груди, схожей таковой при патологиях сердечно-сосудистой системы. Она может быть ноющей, жгучей, режущей. Болезненность усиливается при глубоком вдохе, кашле, чихании, попытке поменять положение тела. Торакалгия чаще локализуется слева, иногда распространяясь на руку, лопатку, область ключицы и поясничную зону. Кроме болезненных ощущений нарушается чувствительность кожного покрова в области грудной клетки. Это свидетельствует о повреждении нервных корешков.

Основные симптомы торакалгии:
- болевой синдром при вдохе;
- покраснение лица;
- повышение потоотделения;
- покалывание в межреберной зоне;
- появление ноющих болей при длительном пребывании в одном положении;
- жжение в области сердца;
- дискомфорт между лопаток;
- бледность кожных покровов;
- редко незначительное повышение температуры.

При хронической торакалгии болевой синдром сохраняется длительное время. Приступ может продолжаться до 48 часов. Прием нитроглицерина не приносит облегчения. В некоторых случаях на фоне болевых ощущений происходит нарушение сердечного ритма, возникают панические атаки, снижается аппетит, мучает бессонница.
На заметку. Понять, что боль связана с остеохондрозом, можно по хрусту в позвоночнике при движении и поворотах туловища.
Диагностика
Грудная торакалгия имеет множество симптомов, схожих с другими заболеваниями. Из-за этого диагностику проводят особенно тщательно. На осмотре доктор опрашивает пациента, проводит визуальный осмотр.

Для более четкой картины проводят лабораторные и инструментальные исследования. К ним относятся:
- общий анализ крови и мочи;
- МРТ позвоночника – позволяет выявить патологические изменения костных структур, мягкий тканей, сосудов и нервных окончаний;
- денситометрию – неинвазивный метод, позволяющий определить плотность костной ткани;
- электрокардиографию;
- сцинтиграфию – введение радиоактивных изотопов для получения двумерного изображения;
- рентген грудного отдела.
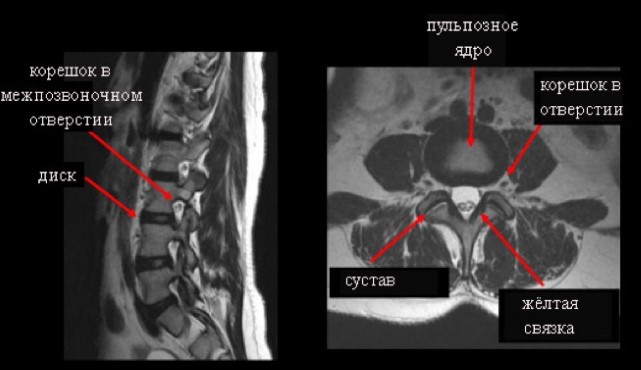
Такие исследования позволяют поставить точный диагноз и подобрать наиболее эффективное лечение.
Медикаментозная терапия
Лечение торакалгии начинается с устранения болевых синдромов. Основной курс направлен на снятие воспалительных процессов, улучшение кровообращения, восстановление межпозвоночных дисков. Комплексная терапия включает в себя прием медикаментозных препаратов, физиопроцедуры, массаж, ЛФК.
Лекарственные средства:
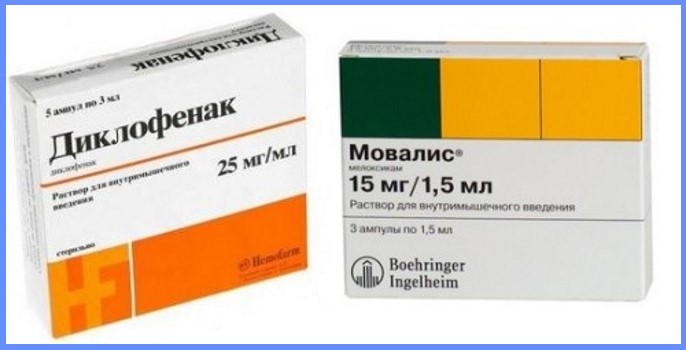
- Препараты группы НПВС – устраняют воспаление, уменьшают боль. Часто назначают Мовалис, Диклофенак, Нимесулид.
- Новокаиновые блокады применяют для быстрого купирования болевого синдрома.
- Витаминные комплексы группы В – Нейромультивит, Мильгамма, Тригамма.
- Миорелаксанты – помогают устранить спазмы гладкой мускулатуры (Мидокалм, Сирдалуд).
- Хондропротекторы – действие препаратов направлено на регенерацию хрящевых структур и восстановление межпозвоночных дисков. Пьют таблетки длительным курсом, наиболее популярные препараты: Артра, Алфлутоп, Терафлекс.
- Разогревающие гели и мази применяют наружно.
Физиотерапия и массаж
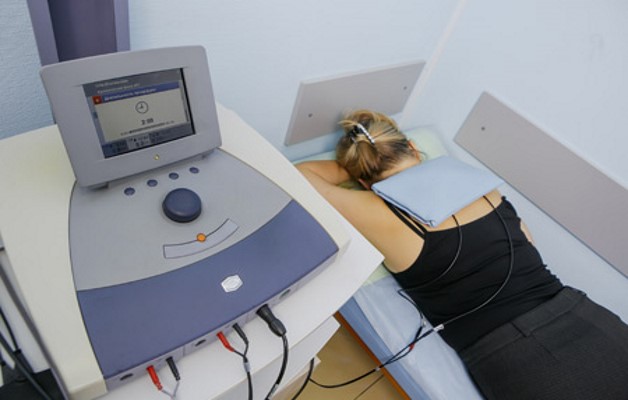
Физиотерапевтические процедуры позволяют ускорить выздоровление, улучшают кровообращение, уменьшают воспаление и болевой синдром.
Врач может назначить:
- Электрофорез – прогревание тканей постоянным током с лекарственными растворами. Это позволяет активным веществам попасть в больную зону, минуя желудок.
- Лазеротерапия – уменьшает воспаление, снимает мышечные спазмы, запускает процессы регенерации тканей.
- Магнитотерапия – воздействует на больную зону магнитными полями, останавливает воспалительные процессы, снимает зажатость мышц, повышает эластичность сосудов.
- Ультразвуковая терапия – действие звука высокой частоты на больную зону.
Массаж назначают после проведения физиопроцедур для проработки подлопаточных мышц. Он улучшает микроциркуляцию крови, расслабляет мускулатуру, стимулирует обменные процессы.
ЛФК при торакалгии
Лечебная гимнастика необходима для растяжения позвонков и устранения защемлений. Она помогает укрепить мышцы, улучшает кровоток и заряжает энергией.
Комплекс упражнений при вертеброгенной торакалгии:
- Лягте на ровную поверхность, прямые руки поднимите за голову, носочки потяните на себя, опустите руки, расслабьте стопы.
- Правую кисть поднимите вверх, левую расположите вдоль туловища, растягивайте спину, меняя конечности.
- Левую руку отведите в сторону, перпендикулярно телу. Правой кистью тянитесь к левой не отрывая лопатки от поверхности, повторите движение в другую сторону.
- Согните ноги в коленях, ступни упираются в поверхность. Правое бедро опустите на пол, стараясь коснуться коленом. Поднимите ногу в исходное положение, сделайте повторное движение другой ногой.
- Не меняя положения вытяните руки перед собой. Отрывайте плечи от поверхности и тянитесь кистями к потолку.
- Не изменяя позы руки вытяните вдоль туловища. Приподнимитесь, оторвав лопатки от пола, напрягите пресс, задержитесь на несколько секунд. Опуститесь на пол.
- Поза лежа на спине, согнутые ноги упираются в пол. Приподнимите торс за счет работы ягодичных мышц, задержитесь, опуститесь на поверхность.
- Повернитесь на бок, делайте махи ногами, описывайте круги, отводите в бок. Перевернитесь на другую сторону повторите движения.
- Поза лежа на животе, руки вытянуты вперед. Оторвите грудь от поверхности задержитесь на несколько секунд. Вернитесь в исходное положение.
- Не меняя позы приподнимите одновременно ноги и руки. На весу разводите и сводите передние и задние конечности.
- Поднимитесь на колени, спина прямая, макушка тянется вверх, руки расположите на поясе. Не прогибаясь в пояснице отведите корпус назад. Вернитесь в первоначальное положение.
- Не меняя позы, делайте наклоны вправо и влево.

Все упражнения повторяйте по 10-15 раз. Лечебный комплекс дополняют отжиманиями, висом на турнике для растяжения позвонков, наклонами вперед с расслаблением позвоночного отдела.
Торакалгия грудного отдела – серьезная проблема, которая требует длительного и комплексного лечения. Чем раньше начнется терапия, тем выше шанс на полное выздоровление. Наилучшей профилактикой является ЛФК, которая требует сознательного и ежедневного подхода.
Источник
Торакалгия – заболевание периферических нервов, характеризующееся наличием болевого синдрома в груди, вызванного сдавливанием или раздражением нервных корешков межреберных нервов. Иногда такое заболевание называют межреберной невралгией. Вертебральная или вертеброгенная торакалгия может возникнуть в подростковом возрасте из-за активного роста организма, при беременности, когда возрастает нагрузка на позвоночник, в старшем возрасте, когда связки и мышцы ослабевают. Код торакалгии по МКБ 10 М 54.6.
Виды
Существует несколько разновидностей недуга, возникающие из-за различных факторов.
По причинам возникновения различают следующие виды торакалгий:
- Вертеброгенная. Вызывается заболеваниями позвоночного столба.
- Костно-мышечная. Связана с появлением болезненных точек в мышечных и хрящевых структурах после травм, перенапряжения, заболеваний ревматизмом, проблемами с обменом веществ, остеохондрозе.
- Психогенная. Развивается по причине эмоциональной и физической усталости, сопровождается постоянной депрессией и тревожностью.
По степени повреждения нерва различают:
- Воспалительную торакалгию, при которой нерв отекает.
- Травматическую торакалгию, возникающую из-за тяжелых физических нагрузок на позвоночник. При таком виде недуга происходит надрыв нерва.
- Компрессионную торакалгию, характеризующуюся сдавливанием нерва из-за спазма мышц или грыжи позвоночника.
Причины
Торакальный синдром может возникать по различным причинам, но главной является поражение позвоночника. Провоцирует появление заболевания:
- остеохондроз;
- сколиоз;
- остеопороз;
- кифоз;
- лордоз;
- артроз спондилогенной природы;
- опоясывающий лишай;
- мышечно-тонический синдром;
- межпозвоночная грыжа;
- травмы позвоночника;
- сильные и резкие нагрузки на позвоночник;
- опухоли;
- болезнь Шайермана-Мау, когда при усиленном росте организма деформируются нижнегрудные позвонки, мышечные спазмы. В итоге мышцы начинают сдавливать межреберные нервы. Нерв отекает, появляется его надрыв и сдавливание.
Торакалгия вертеброгенного генеза развивается из-за дегенеративно-дистрофических процессов в позвоночнике. Из-за смещения позвонков повреждаются или защемляются нервные корешки. Они могут воспаляться из-за пережимания их спазмированными мышечными тканями или из-за инфекционного поражения.
При любой форме недуга нерв в спинном мозге отекает, становится больше в объеме. Это приводит к нарушению обменных процессов и кровообращения в пораженном участке. Возникает боль, нарушается проводимость нервного импульса и работа органов, импульсы в которые проходят через поврежденный нерв.
Симптоматика
Диагностировать вертеброгенную торакалгию опытному врачу достаточно легко благодаря четким симптомам: боль в груди при вдохе и выдохе, пронизывающая межреберная боль при движениях. Если не лечить недуг, он станет хроническим и болевой синдром в грудной клетке будет мучить человека на протяжении всей жизни, постепенно усиливаясь.
Вертеброгенная торакалгия имеет несколько синдромов:
- Висцеральный. При этом синдроме возникает сильный дискомфорт в грудной клетке, в межреберных промежутках, происходит нарушение функционирования внутренних органов.
- Корешковый. Он включает в себя следующие симптомы: нарушение чувствительности по ходу пораженного нерва, боль в межреберных промежутках, прострелы в позвоночник, руку, ключицу, шею, напряжение мышц груди, панические атаки, ощущение нехватки воздуха и кома в горле, резкие перепады настроения, скачки давления.
Симптоматика в зависимости от расположения нерва
Боли появляются в разных местах в зависимости от места расположения пораженного нерва.
Если вертеброгенная торакалгия возникла в нижнем шейном отделе, то у человека возникает боль в надключичной, подключичной ямке, иррадиирующая в шею (симптом цервикалгии) и руку. Болевой симптом усиливается при попытке сделать даже самое простое движение.
При торакалгии верхнего грудного отдела ощущается ноющая загрудинная боль, не связанная с движением, распространяющаяся в область между лопатками.
Торакальная патология в области передней грудной стенки проявляет себя длительной болью ноющего характера, усиливающейся при движении.
Поражение в лопаточно-реберной области проявляется болевыми симптомами (ноющими или колющими) в левой части груди, между лопатками, в области подмышек. Становится сильней при попытке глубоко вдохнуть.
Диагностика
Для выяснения типа болезни необходимо провести диагностику. Врач выслушивает жалобы пациента, собирает анамнез (историю болезни), прослушивает сердце, определяет локализацию триггерных точек, прощупывает живот, изучает подвижность суставов.
Во время диагностики проводят дифференцированию торакалгии с такими заболеваниями, как стенокардия, инфаркт миокарда, болезни ЖКТ и дыхательной системы, ишемическая болезнь сердца. Для этого врач отправляет пациента на ЭКГ, рентген, флюорографию, при необходимости на МРТ позвоночника, дает направление на сдачу крови и мочи.
- Рентген помогает выявить переломы ребер, сужение межпозвонкового расстояния, повреждение позвонков, растяжение костной ткани.
- КТ выявляет костные изменения и деформацию внутренних органов.
- МРТ выявляет патологические процессы в мышцах, сосудах, связках.
- Денситометрия помогает диагностировать истончение костей.
- Электронейромиография определяет имеющиеся воспалительные изменения.
- Клинические исследования мочи и крови помогают выявить воспалительные процессы в организме.
Врач для диагностики может направить пациента к узким специалистам (пульмонологу, кардиологу, гастроэнтерологу, травматологу, ортопеду).
При помощи лабораторных и инструментальных диагностических методик можно провести дифференциацию торакалгий и назначить адекватное лечение.
Лечение
Терапия торакалгии долгая и комплексная. Применяют медикаментозное и физиотерапевтическое лечение.
Терапия медикаментами
Медикаментозное лечение торакалгии включает:
- новокаиновые блокады с использованием глюкокортикоидов (Гидрокортизон, Дексаметазон);
- миорелаксанты для купирования мышечного спазма (Мидокалм, Сирдалуд, Баклосан);
- нейропротекторы, усиливающие кровообращение и обмен веществ в нервных корешках (витамины группы В);
- НПВС чтобы снять вертеброгенный болевой синдром и воспаление (Аэртал, Диклофенак, Мелоксикам, Целебрекс).
Дозировку врач подбирает индивидуально в каждом случае.
Физиотерапия
Основным и эффективным средством при вертеброгенной торакалгии является физиотерапия, в которую включают:
- гимнастика;
- массаж;
- релаксация;
- иглорефлексотерапия.
При комплексном проведении физиотерапевтических процедур положительная динамика лечения гарантирована.
В современных клиниках для облегчения состояния больных предлагают многочисленные процедуры, в том числе:
- электрофорез;
- лазеротерапия;
- моксатерапия;
- тракция позвоночника;
- фармакопунктура.
Если вертебральная торакалгия уже перешла в хроническую форму, то ноющие боли в области груди и постоянный дискомфорт беспокоят человека. Это приводит к постоянной раздражительности, нервозности, стрессовому состоянию. Помогает улучшить состояние пациента физиотерапия и иглоукалывание. Эти процедуры на время снимают боли и успокаивают воспаленные нервы.
С помощью физиотерапии при вертебральной торакалгии улучшаются обменные процессы и кровоток, а массаж расслабляет мышцы. Мануальная терапия снижает:
- спазмированность мышц;
- восстанавливает нормальное положение позвонков;
- помогает восстанавливать мобильность двигательных участков позвоночника;
- снимает мышечный зажим;
- восстанавливает объем движения.
ЛФК укрепляет мышцы и связки, предотвращает защемление нервов, помогает восстановить естественную амплитуду движений.
Для каждого синдрома торакалгии назначается индивидуальное лечение. При патологии в верхней части груди лечение направлено на восстановление работы сегментов межпозвоночных дисков с помощью постизометрического расслабления. При переднегрудном поражении делают физические упражнения на укрепление мышц груди и релаксирующий массаж.
Если нарушения произошли в нижнем шейном отделе (вертеброгенная цервикалгия), лечение направляют на восстановление работы двигательных сегментов. При лопаточно-реберном поражении терапия направлена на восстановление подвижности мышц, которые поднимают лопатку.
Народные средства
В качестве дополнительных средств в борьбе с торакалгией можно применять народные способы. Хорошо помогают спиртовые растирания, прогревание больного места мешочками с горячей солью, песком. Успокоится и расслабиться помогут травяные чаи с ромашкой, мятой и мелиссой.
Торакалгия – болезнь, которая значительно ухудшает качество жизни пациента, поэтому важно вовремя обратиться к врачу для назначения лечения. За несколько сеансов терапии больные уже чувствуют значительное облегчение, заболевание отступает. Если не знать, что это такое торакалгия, не обращать внимания на ее признаки, болезнь перейдет в хроническую форму и будет беспокоить до конца жизни.
(1 оценок, среднее: 5,00 из 5)
Загрузка…
Источник
Основные симптомы:
- Болевой синдром
- Боль в грудной клетке
- Боль в сердце
- Депрессия
- Деформация грудной клетки
- Колебания артериального давления
- Ком в горле
- Напряжение мышц шеи
- Напряженность мышц спины
- Нарушение сна
- Нехватка воздуха
- Онемение ног
- Ощущение ползанья мурашек
- Перепады настроения
- Повышенная стрессовость
- Потеря аппетита
- Приступы паники
- Снижение чувствительности кожи в месте поражения
- Трудности при глотании
- Хруст при движении
Торакалгия – считается патологическим состоянием, развивающимся из-за сдавливания или воспалительного поражения нервов в области грудины. Степень выраженности болезненности и ее локализация будет напрямую диктоваться провоцирующим фактором.
Онлайн консультация по заболеванию «Торакалгия».
Задайте бесплатно вопрос специалистам: Невролог.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Профилактика и прогноз
Существует множество заболеваний, приводящих к развитию такого расстройства. Зачастую в качестве первопричины выступают недуги позвоночного столба – в таких ситуациях говорят про вертеброгенную торакалгию.
Первым признаком клинической картины считается болевой синдром, на фоне которого будут появляться другие симптомы, а именно снижение чувствительности, ощущение «мурашек» на коже, беспричинная паника и болезненность в области сердца.
На фоне того, что болезнь имеет широкий спектр предрасполагающих факторов, установление правильного диагноза будет носить комплексный характер и состоять из манипуляций, проводимых непосредственно клиницистом, лабораторных исследований и инструментальных мероприятий.
Лечить такое расстройство принято при помощи консервативных методик, среди которых применение медикаментов, физиотерапевтические процедуры и прохождение курса лечебной физкультуры. Однако в некоторых случаях обращаются к хирургическому вмешательству.
Согласно международной классификации болезней десятого пересмотра подобное состояние имеет собственный шифр. Из этого следует, что торакалгия имеет следующий код по МКБ-10 – М54.6.
Что такое торакалгия
Для описания и правильной постановки диагноза пользуются следующими характеристиками болей:
- локализация ощущений (по отношению к грудине, по отношению к средостению, по отношению к верхней или нижней части туловища);
- характер ощущений: жгучие, сдавливающие, тянущие, прокалывающие, простреливающие;
- длительность (быстро проходящие или длящиеся постоянно);
- причины возникновения: нагрузки, травмы, стрессы, инфекции;
- связь с двигательной активностью (на высоте нагрузки, после нагрузки, без связи с нагрузкой);
- от чего боли проходят — нитраты, седативные вещества, в положении лёжа.
Болевые ощущения в грудной клетке делят условно на три большие группы:
- висцеральные;
- вертеброгенные;
- психогенные торакалгии.
Торакалгия (код по МКБ 10 — М54.6.)
Диагностика
При наличии боли в грудной клетке, в первую очередь, необходимо исключить соматический и другой генез болей связанный с необходимостью в оказании специализированной медицинской помощи. Если возникают подозрения на острую патологию (например, инфаркт миокарда или травмы) то пациента необходимо срочно госпитализировать. Осмотр пациента позволяет определить наличие болевых точек, высыпаний области спазма мышц и т.д.
Кроме изучения истории болезни и физикального обследования для диагностики применяются инструментальные методы исследования.
Рентгенография позволяет диагностировать переломы ребер, позвонков, суставов. КТ необходимо в тех случаях, когда есть подозрения на патологию костных тканей или органов грудной клетки (например, опухоли).
МРТ наиболее информативно для диагностики изменений в мягких тканях позвоночника (дисках, связках, мышцах, межпозвонковых дисках, нервах).
Сцинтиграфия. Это метод обследования назначается только в тех случаях когда необходимо исключить онкологический генез поражения особенно когда необходимо дифференцировать причину компрессионного перелома (вторичное поражение позвонка или остеопороз).
Денситометрия – этот метод исследования позволяет диагностировать остеопороз.
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и определить наличие компрессии нервных волокон (грыжа диска стеноз позвоночного канала).
Лабораторные исследования необходимы в тех случаях, когда необходимо исключить воспалительный процесс.
Что такое дорсопатия
Вертеброгенная (от лат. «позвонок») дорсопатия (dorsum-спина) – нарушение, при котором возникают боли в спине при физической нагрузке как статической, так и динамической, а также в состоянии покоя. Обусловлено это органическими изменениями костной ткани, хрящей – межпозвонковых дисков.
Остеохондроз, приводящий к болезненности спины, характеризуется снижением эластичности хрящевых дисков между позвонками, а также появлением остеофитов – наростов из костной ткани. Обычно к этим изменениям приводят травмы, избыточные нагрузки на позвоночный столб, а также возрастное нарушение обмена веществ.
Признаки торакалгии при грудном остеохондрозе
Остеохондроз вызван воспалением межпозвонковых тканей, что влечет за собой изменение структуры пораженного участка позвоночника.
Основые причины возникновения торакалгии при остеохандрозе:
- воспаление корешков спинного мозга;
- травмы корешков спинного мозга;
- ущемление корешков спинного мозга.
Выявить заболевание на фоне грудного остеохондроза достаточно тяжело в виду размытости проявлений. О том как диагностировать и лечить грудной остеохондроз написано в этой статье.
Направлено медикаментозное лечение в первую очередь на ослабление симптоматики заболевания. О том какие бывают симптомы у женщин, а какие у мужчин читайте здесь.
Для лечения могут быть назначены следующие препараты:
- противовоспалительные (мелоксикам, диклофенак, целебрекс);
- миорелаксирующие средства (мидокалм, баклосан);
- нейропротекторные препараты (чаще всего – В-витамины).
Медикаментозное лечение торакалгии при грудном остеохондрозе в отдельности не имеет широкого применения.
Стоит помнить, что осуществляется лечение исключительно под наблюдением и с назначения лечащего врача, ровно как и определение дозировок, препаратов и возможности их совмещения при лечении.
Вертеброгенная дорсопатия чем она опасна и как лечить
Большинство людей, когда впервые слышат термин ветреброгенная дорсопатия, не могут себе представить, что это заболевание – один из самых распространенных недугов современного человека. В переводе с латыни это словосочетание означает проблему в спине, связанную с патологией в самом позвоночнике. По статистике, четыре человека из пяти страдают болями в спине, что зачастую снижает качество жизни и даже приводит к нетрудоспособности.
Факторы риска
К факторам риска, которых желательно избегать, относят:
- Профессиональные – физически тяжелая работа, статические нагрузки, поднятие тяжестей, вынужденное положение тела, вибрация на производстве.
- Физические индивидуальные – неестественное положение тела при повышенных нагрузках, стереотипные движения.
- Травмоопасные виды спорта.
- Малоподвижный образ жизни – длительное времяпрепровождение у компьютера или телевизора.
К сожалению, некоторые факторы риска изменить невозможно:
- Возраст – начиная от 30 лет и особенно старше.
- Генетическая предрасположенность.
Классификация
По расположению:
- Шейного отдела – цервикальная;
- Грудного отдела – торакальная;
- Пояснично-крестцового отдела – люмбальная.
По происхождению (причинам):
- Смещение межпозвонкового диска: незначительное – протрузия, значительное – грыжа;
- Хроническое дегенеративно-дистрофическое изменение межпозвонковых суставов – спондилоартроз;
- Окостенение связочного аппарата позвонков – спондилез;
- Снижение плотности костной ткани позвонков – остеопороз;
- Смещение позвонка относительно соседних – спондилолистез;
- Несращение дуги позвонка – спондилолиз;
- Врожденная патология – деформации позвоночника;
- Излишняя подвижность позвоночника – нестабильность;
- Травмы позвоночника.
Симптомы
При вертеброгенной дорсопатии больных беспокоят многочисленные неприятные симптомы в спине и не только:
- Часто встречается местный болевой синдром, то есть напряжение и боль в одном или нескольких соседних сегментах позвоночника, а также в прилегающих мышцах.
- Позвоночник представляет собой единое целое, является основным каркасом спины, поэтому нарушения в одном его участке могут также вызывать нарушения и боли в удаленных сегментах.
- Через позвонки выходят спинномозговые корешки, поэтому при патологии позвоночника они могут сдавливаться. Это вызывает сильные боли и нарушения функций в том месте человеческого тела, которое иннервирует сдавленный нерв. Например, так появляются боли в голове, шее, пояснице, онемение пальцев рук или ног и так далее.
- В канале позвоночника проходит спинной мозг, поэтому возможно его сдавливание. В результате такого процесса нарушается кровообращение и проводимость спинного мозга, появляется расстройство функций внутренних органов, нарушение чувствительности ниже уровня повреждения, а также частичная или даже полная потеря двигательной активности соответствующих мышц.
Как ставят диагноз?
Диагностика вертеброгенной дорсопатии проводится с учетом клинических проявлений, истории заболевания и данных инструментально-лабораторных исследований.
При сборе анамнеза стоит обращать внимание на совокупность следующих признаков:
- возраст,
- предшествующие сильные нагрузки или травмы,
- сторону, на которой болит,
- характер болевых ощущений,
- сохранение боли при движениях, в различных позах, в покое,
- как изменяется боль в течение суток.
В дополнение к описанным методам необходимы общий анализ крови, общий анализ мочи, биохимический анализ крови.
Пациенту требуется консультация невролога и хирурга.
Комплексное лечение
Цели медицинской помощи пациентам, страдающим вертеброгенной дорсопатией:
- устранить болевой синдром,
- не допустить переход болезни в хроническую,
- провести полную реабилитацию,
- обеспечить профилактику рецидивов.
Комплекс лечения включает медикаментозную и немедикаментозную терапию, в тяжелых случаях требуется хирургическое вмешательство. Наиболее эффективно лечение, начатое в максимально ранние сроки.
При медикаментозном лечении используют:
- Нестероидные противовоспалительные препараты;
- Анальгетики;
- Миорелаксанты;
- Спазмолитики;
- Противоишемические препараты.
Немедикаментозное лечение подразумевает:
- Постельный режим от 1 до 3 суток;
- Физиотерапия;
- Рефлексотерапия;
- Мануальная терапия.
Показания к хирургическому лечению:
- Нарастающий парез;
- Нарушение чувствительности;
- Расстройство функций тазовых органов;
- Тяжелый болевой синдром.
Народные средства
Существуют следующие рецепты народной медицины, которые позволяют успешно бороться с проявлением симптомов вертеброгенной торакалгии.
Компресс из голубой глины, мёда и алоэ
Для приготовления данного средства потребуется использовать следующие компоненты:
- 100 г голубой глины;
- 300 мл тёплой воды;
- 5 г мёда;
- 1 лист алоэ.
Принцип приготовления домашнего лекарства заключается в том, что голубая глина смешивается с указанным количеством жидкости, а в их состав добавляется мед, а также измельченный до кашицы лист алоэ.
Полученная масса укладывается на поверхность тела в области локализации боли. Сверху она закрывается пищевой плёнкой, а затем увязывается шерстяным платком. С таким компрессом необходимо ходить 1 ч. Лечебная процедура проделывается ежедневно в течение 2 недель.
Это интересно: Как можно быстро и эффективно поднять гемоглобин у ребенка?
Компресс из ладана и яблочного уксуса
Чтобы приготовить данное средство, необходимо взять 50 г ладана и столько же яблочного уксуса. Все компоненты тщательно перемешиваются, в жидкостном растворе смачивается бинт, а затем укладывается на область болевого синдрома в качестве компресса. Согревающую повязку необходимо носить до её полного высыхания. Срок лечения 5-7 суток.
Прогревание горчичниками
Лечебная процедура выполняется в вечернее время. Необходимо взять 1-2 горчичника, смочить их в тёплой воде и установить на поверхность тела, где сосредоточен болевой синдром.
Терапевтическая процедура должна длится не менее 15-20 мин. Затем горчичники снимаются, а кожа, где они находились, смазывается мёдом. Лечебные мероприятия необходимо выполнять 2-3 раза в неделю до полного исчезновения болей.
Сухое тепло
Чтобы использовать данный метод народного лечения, необходимо взять 200 г поваренной соли, подогреть её на сковороде, а затем высыпать на отрез из шерстяной ткани. Лоскут с солью завязывается в плотный узел, который укладывается на поверхность кожи грудной клетки, где сосредоточен болевой синдром. Процесс прогревания длится 20-30 мин. ежедневно. Срок терапии составляет 2-3 недели.
Торакалгия что это Причины и лечение торакалгии
Сильные боли в грудной клетке сегодня являются одной из наиболее частых причин, заставляющих людей обращаться за медицинской помощью. Они могут быть связаны с сердечно-сосудистой патологией или с проблемами позвоночника. Торакалгия — что это такое? Что является ее причиной и как обезопасить себя от этих болей, узнаем подробнее.
Типы болей в грудной клетке
Синдром торакалгии, проявляющийся сильными, иногда нестерпимыми болями в грудной клетке, тесно связан с поражением периферических нервов. Причиной этого может стать сдавление их мышцами и связками, окружающими их.
Надо отметить, что это может происходить не только в организме зрелого человека, но и наблюдаться у подростков в период активного роста, а также у беременных женщин, когда в связи с ростом плода усиливается нагрузка на позвоночник.
Как правило, по типу заболевания различаются:
- торакалгия вертеброгенная, то есть связанная с патологией позвоночника;
- невертеброгенная торакалгия — в этом случае боль в груди может быть связана с различными заболеваниями внутренних органов: сердца (чаще всего коронарными патологиями), желудочно-кишечного тракта (гастродуоденальный рефлюкс), заболеваниями дыхательной системы, скелетно-мышечными нарушениями;
- психогенная торакалгия — чаще всего она представляет собой органные неврозы и панические атаки.
Боль в области грудной клетки может стать следствием множества причин. Особенность такого синдрома, как торакалгия, – что это заболевание может стать результатом совершенно разных патологических процессов. Наиболее часто его причинами становятся:
- остеохондроз;
- грыжи и протрузии межпозвоночных дисков грудного отдела позвоночника;
- спазм мышц;
- травмы позвоночника;
- подъем тяжестей, физические перегрузки;
- инфекционные и неинфекционные заболевания нервной системы;
- аллергии, вирусные заболевания;
- остеопороз;
- стресс, сниженный иммунитет.
Симптоматика этого заболевания не отличается большим разнообразием. Как правило, она сводится к следующим симптомам:
- постоянные или приступообразные боли в грудной клетке, ощущения жжения в межреберных промежутках;
- боли могут сосредотачиваться в одной половине туловища либо носить опоясывающий характер;
- болезненные участки хорошо прощупываются (мышечно-тоническая торакалгия), обычно они расположены по ходу пораженного нерва, кроме того, часто наблюдается онемение кожи в области его иннервации;
- усиление болевых ощущений при резких движениях, кашле, чихании, глубоких вдохах;
- хруст позвонков при движении;
- состояние больного ухудшается после воздействия холода или долгого пребывания в статическом положении.
Так как торакалгия слева своими симптомами очень схожа с болями, характерными при патологии сердца, то необходима тщательная диагностика, ведь ошибочный диагноз приедет к неэффективному лечению.
Отличия болей при ИБС (ишемической болезни сердца) и вертеброгенной торакалгии
| Признаки | ИБС | Торакалгия вертеброгенная |
| Характер боли | Боль за грудиной сжимающая, жгучая, часто сопровождается страхом смерти | Боли ноющего, колющего, сжимающего, жгучего ? |
