Типы нарушения чувствительности корешковый синдром
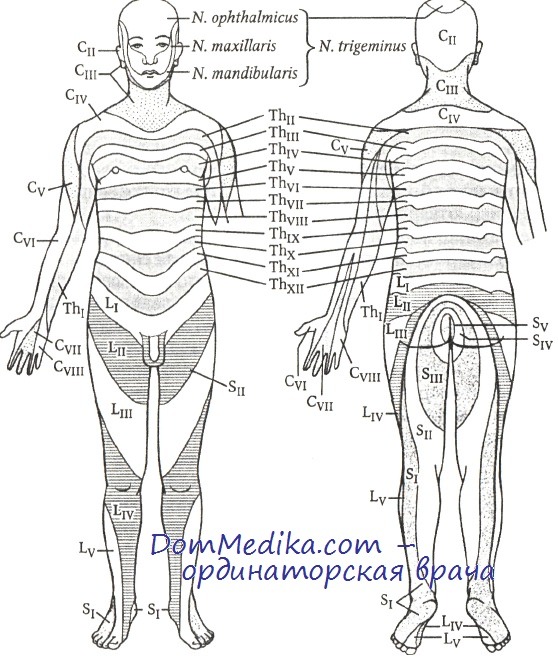
Корешковый тип расстройств чувствительности. Для этого типа периферического варианта характерны нарушение всех видов чувствительности и корешковые боли в виде полос, которые на туловище являются поперечными, а на конечностях — продольными.
Они могут возникать при патологии заднего корешка, корешкового нерва Бабинского — Нажотта (часть корешка от твердой мозговой оболочки до спинномозгового ганглия), спинномозгового ганглия, спиналъного канатика Сикара (образуется в результате слияния двигательного и чувствительного корешков).
Этиологические факторы их поражения разнообразны: инфекционно-токсические, инфекционно-аллергические, компрессионно-ишемические, травматические, токсические, дисметаболические, наследственные.
Среди них доминирующей по частоте является патология спиномозгового канатика невоспалительной природы (фуникулопатия), которая в отечественной литературе традиционно обозначается как радикулит. Клиническая картина корешкового синдрома характеризуется при этом следующими симптомами:
— корешковые расстройства чувствительности, корешковые боли и парестезии в области соответствующего дерматома;
— симптомы натяжения корешков в сочетании с реактивными болями;
— мышечно-тонические синдромы;
— локальная болезненность в области выхода корешков из межпозвоночных отверстий (точки Балле);
— сочетание корешковых чувствительных и корешковых двигательных расстройств различной степени выраженности;
— при вовлечении в патологический процесс спинномозгового ганглия (герпетический ганглионит) вышеперечисленные клинические симптомы, свойственные корешковому типу расстройств чувствительности, дополняются герпетическими высыпаниями.

Сегментарная иннервация кожи по Hansen-Schliack
При установлении нозологии корешкового типа чувствительных расстройств следует иметь в виду, что в большинстве случаев к его развитию может приводить различная вертеброгенная патология:
— вертеброгенная патология преимущественно дегенеративно-дистрофической природы (основными являются патология межпозвоночных дисков, деформирующий спондилез, спондилоартроз, оссифицирующий лигаментоз, синдром узкого позвоночного канала);
— воспалительные поражения тел позвонков (спондилиты гнойные, туберкулезные, бруцеллезные, грибковые и др.);
— опухоли тел позвонков (первичные доброкачественные и злокачественные, метастатические опухоли, миеломная болезнь);
— аномалии развития позвоночника (spina bifida, дополнительный шейный позвонок, аномалии краниовертебрального стыка и др.);
— дисплазии позвоночника (фиброзная дисплазия, болезнь Шейерманна — May, болезнь Педжета, ахондроплазия, спондилоэпифизарная дисплазия);
— эндокринно-метаболические остеодистрофии (чаще при гиперпаратиреозе, гипотиреозе, сахарном диабете);
— травматические поражения позвоночника (ушиб мягких тканей, растяжение, разрыв связок, переломы тел, дужек, отростков, травматические грыжи).
В отличие от корешковых синдромов пояснично-крестцового и шейного отделов корешковые синдромы грудного уровня крайне редко являются следствием дегенеративно-дистрофических процессов в грудном отделе позвоночника. Развитие корешковых торакалгий обычно связано с воспалительными (спондилиты), системными (болезнь Бехтерева) и метастатическими поражениями.
Следует также учитывать, что корешковые боли шейного и грудного уровня могут иметь отраженный характер вследствие патологии органов грудной или брюшной полости.
— Читать «Спинальный тип нарушения чувствительности: причины, клиника, диагностика»
Оглавление темы «Виды нарушений движений»:
- Корешковый тип нарушения чувствительности: причины, клиника, диагностика
- Спинальный тип нарушения чувствительности: причины, клиника, диагностика
- Церебральный тип нарушения чувствительности: причины, клиника, диагностика
- Функциональный тип нарушения чувствительности: причины, клиника, диагностика
- Классификация движений. Виды движений
- Центральный и периферический двигательные нейроны корково-мышечного пути: функции, топография
- Анатомия корково-спинномозгового и корково-ядерного путей. Нейроны пирамидных путей
- Что такое плегия, паралич и парез? Классификация пареза
- Признаки периферического паралича (пареза). Мышечная гипотония при периферическом параличе
Источник
Тема, вызывающая некоторое «зависание» у ряда коллег. Вот сводная таблица, в которой кратко описаны чувствительные расстройства.
Эту таблицу можно запомнить для быстрой ориентации в уровне поражения. Теперь о том же чуть подробнее.
Периферические синдромы.
1. Невральный (невритический) синдром возникает, если поражается ствол периферического нерва, и характеризуется периферическим (невральным) типом расстройства чувствительности в автономной зоне иннервации данного нерва: анестезией или гипестезией всех видов чувствительности, парестезией, болью. Последняя может быть разнообразного характера, постоянной или возникать пароксизмально. Пароксизмальная боль большей частью характерная для невралгии. Как известно, большинство спинномозговых нервов являются смешанными, поэтому в случае их поражения кроме нарушения чувствительности наблюдаются двигательные (периферический парез соответствующих мышц) и вегетативно-трофические расстройства. (Один из примеров — травматическое повреждение нерва, или интраоперационное повреждение).
2. Полиневритический синдром характеризуется множественным поражением периферических нервов. Расстройства всех видов чувствительности возникают симметрично в дистальных отделах конечностей. Наблюдается пальпаторная болезненность нервных стволов, потеря рефлексов, атрофия мышц и вегетативно-трофические расстройства. (Яркий пример — диабетическая или алкогольная полинейропатия)
3. Плексалгический синдром наблюдается, если поражаются шейное, плечевое, поясничное или крестцовое сплетения. Характеризуется болью, парестезиями, выпадением всех видов чувствительности, двигательными и вегетативными расстройствами в участке тех нервов, которые выходят из данного сплетения. (Например, в результате «рюкзачной травмы»)
4. Радикулярный синдром обусловлен повреждением задних спинномозговых корешков и сопровождается нарушением всех видов чувствительности по сегментарному типу. Зона этих расстройств другая, чем в случае поражения периферических нервов, поскольку волокна заднего корешка обеспечивают иннервацию определенного участка кожи (дерматома). Корешковые или сегментарные зоны чувствительной иннервации идут на коже туловища циркулярными полосами, а на конечностях — продольными. Для корешковых поражений особенно характерны боль и парестезии в соответствующих сегментах. (Например, компрессия корешка грыжевым дефектом межпозвоночного диска или опухолью)
5. Ганглионарный синдром возникает при поражении спинномозгового узла. Для этой локализации процесса типичной является опоясывающая боль с иррадиацией по ходу соответствующего корешка. Вместе с выпадением всех видов чувствительности по сегментарному типу на коже соответствующего дерматома появляется пузырьковая сыпь (herpes zoster).
Спинальные синдромы
Спинальные синдромы делят на сегментарные, проводниковые и сегментарно-проводниковые.
I. Сегментарные синдромы
1. Заднероговой синдром характеризуется сегментарным диссоциированным типом расстройства болевой и температурной чувствительности при сохранении на том же участке мышечно-суставной. Нарушения определяют всегда со своей стороны и на уровне поврежденных сегментов. Поражение задних рогов может проявиться тупой, нечетко локализованной болью. Кроме того, теряются соответствующие сегментарные рефлексы. (Заднероговой синдром характерен для клиники сирингомиелии, поэтому в литературе встречается ещё одно название — сирингомиелитический тип расстройства чувствительности.)
2. Синдром поражения передней белой спайки спинного мозга, как и предыдущий, также проявляется сегментарным диссоциированным типом нарушения болевой и температурной чувствительности, но расстройства ее в таком случае являются двусторонними и симметричными, определяются на 1-2 сегмента ниже от патологического очага. При локализации процесса на этом уровне рефлексы сохраняются, так как целостность рефлекторной дуги не нарушается. (Этот синдром может быть обусловлен любым интрамедуллярным патологическим процессом, но чаще всего он наблюдается при наличии сирингомиелии, интрамедуллярных опухолях.)
II. Проводниковые синдромы
1. Синдром поражения бокового канатика спинного мозга характеризуется нарушением болевой и температурной чувствительности по проводниковому типу с противоположной стороны. В таком случае анестезию определяют на 1-2 сегмента ниже от уровня повреждения спино-таламического пути. Этот синдром возникает вследствие экстра- и интрамедуллярных процессов компрессионного генеза. Повреждение бокового канатика вызывает также пирамидную патологию на стороне очага в результате поражения латерального корково-спинномозгового (пирамидного) пути.
2. Синдром поражения заднего канатика спинного мозга сопровождается полной или частичной потерей мышечно-суставного и вибрационного чувства. Вследствие потери проприоцептивной чувствительности возникает сенситивная, или спинальная, атаксия, которая определяется в позе Ромберга и при ходьбе. Исключение зрительного контроля значительно усиливает сенситивную атаксию. Она объективизируется батианестезией (греч. bathis — глубокий, a — частица отрицания, aisthesis — ощущение, чувство — утрата глубокой чувствительности), псевдоатетозом (псевдоатетоз — непроизвольные движения, напоминающие атетоидный гиперкинез, возникающие у больных с нарушениями глубокой чувствительности и, следовательно, афферентного контроля за положением частей тела в пространстве. Может коррегироваться зрением), мимопопаданием при выполнении пальценосовой пробы. Нарушения мышечно-суставной чувствительности может проявляться афферентным парезом, т.е. расстройством двигательных функций. (Наиболее часто поражение задних канатиков вызывается спинной сухоткой (tabes dorsalis), фуникулярным миелозом.)
III. Сегментарно-проводниковые синдромы
1. Синдром поперечного поражения половины спинного мозга (синдром Броун-Секара). В таком случае на стороне очага возникают расстройства проприоцептивной чувствительности и центральный парез или паралич книзу от уровня поражения, а с противоположной стороны выпадает по проводниковому типу болевая и температурная чувствительность. На стороне очага поражения возникают также сегментарная анестезия болевой и температурной чувствительности в соответствующих дерматомах и двигательные расстройства (периферический паралич с арефлексией и атрофией мышц).
2. Экстра- и интрамедуллярный синдромы. Экстрамедуллярный синдром начинается стадией корешковой боли и нарушением чувствительности на уровне очага поражения. Затем формируется клиническая картина синдрома Броун-Секара. Причем вследствие поражения латеральнее размещенных волокон спинномозгово-таламического пути расстройства болевой и температурной чувствительности распространяется снизу вверх с противоположной стороны (восходящий тип расстройства чувствительности). При нарастании патологического очага проводниковая анестезия сочетается с корешковой и завершается синдромом полной компрессии спинного мозга. (Такое поражение могут вызывать спинальные опухоли, патология позвонков.)
Для интрамедуллярного синдрома нехарактерна корешковая боль. Расстройства чувствительности вначале носят характер сегментарных диссоциированных, а в дальнейшем вследствие повреждения спинномозгово-таламического пути к ним присоединяются проводниковые нарушения поверхностных видов чувствительности, которые распространяются сверху вниз на противоположной стороне (нисходящий тип расстройства чувствительности). Как известно, этот синдром может быть обусловлен интраме-дуллярными опухолями, сирингомиелией.
3. Синдром поражения поперечника спинного мозга характеризуется проводниковым типом расстройства всех видов чувствительности ниже от уровня поражения. Кроме двустороннего выпадения чувствительности одновременно развиваются нижний центральный паралич и нарушения функции тазовых органов. Понятно, что синдром полного поперечного поражения спинного мозга имеет свои отличия и особенности в зависимости от уровня локализации патологического процесса.
Мозговые синдромы
1. Альтернирующая гемианестезия возникает в случае локализации очага поражения в боковом отделе покрышки продолговатого мозга. Кроме спинномозгово-таламического пути, в патологический процесс вовлекается спинномозговое ядро тройничного нерва. Возникает своеобразное распределение расстройств чувствительности: сегментарная диссоциированная анестезия болевой и температурной чувствительности на лице на стороне очага поражения и проводниковая гемианестезия поверхностных видов чувствительности с противоположной стороны.
2. Синдром поражения медиальной петли (lemniscus medialis) в границах моста и ножки мозга после слияния tractus spinothalamicus и bulbothalamicus характеризуется потерей всех видов чувствительности с противоположной стороны, т. е. возникает синдром двух геми: гемианестезия и сенситивная гемиатаксия.
3. Синдром поражения таламуса (таламический) чаще всего проявляется гетеролатеральной гемианестезией поверхностных видов чувствительности и нарушением проприоцептивной чувствительности, которая предопределяет развитие сенситивной атаксии с противоположной стороны; возникает также гемианопсия — выпадение противоположных половин полей зрения вследствие поражения бокового коленчастого тела (corpus geniculatum laterale). Иначе говоря, возникает синдром трех геми: гемианестезия, гемиатаксия, гемианопсия.
Для поражения таламуса, особенно в стадии ирритации, характерна таламическая боль (гемиалгия) в противоположной половине тела: жгучая, временами невыносимая боль и гиперпатия, которая усиливается любыми раздражителями (эмоции, резкий звук или простое прикосновение).
4. Синдром поражения внутренней капсулы (капсулярный), обусловленный повреждением задней ножки внутренней капсулы, где проходят чувствительные волокна третьих нейронов от таламуса к коре большого мозга. В таком случае также возникает гетеролатерально синдром трех геми: гемианестезия, гемиатаксия, гемианопсия. Если в процесс вовлекается пирамидный путь, который также проходит через заднюю ножку внутренней капсулы, тогда с противоположной стороны выявляется синдром трех геми другого характера: гемиплегия, гемианестезия и гемианопсия.
5. Корковый синдром вызывается поражением постцентральной извилины. Вследствие большой протяженности корковых центров чувствительности расстройства ее ограничиваются только одной частью тела (верхняя, нижняя конечность или лицо), т. е. возникают с противоположной стороны по монотипу (проводниковая моноанестезия или гипестезия). Если очаг поражения распространяется и на теменную долю, нарушаются преимущественно сложные, эпикритические виды чувствительности: локализации, дискриминации, двухмерно-пространственное, стереогноз. Это корковые симптомы выпадения.
Раздражение постцентральной извилины (опухоль, киста, спайка) предопределяет развитие парестезии, которые проявляются приступами с противоположной стороны в соответствующей локализации патологического очага (сенсорный тип джексоновской эпилепсии). Парестезии могут распространяться на всю половину тела и заканчиваться общим судорожным припадком.
Отдельно следует сказать о функциональной (истерической) гемианестезии, которая характеризуется своеобразным нарушением всех видов чувствительности или преимущественно болевой на одной половине тела. Причем граница зоны анестезии проходит четко по средней линии. При наличии органических расстройств чувствительности граница зоны чувствительных нарушений на 2-3 см не доходит до средней линии тела вследствие перекрытия смежных чувствительных зон.
Источник
Корешко́вый синдро́м (радикулопатия) — довольно частый невралгический синдром, включающий в себя комплекс симптомов и возникающий в результате сдавливания (компрессии) спинномозговых корешков (корешков спинномозговых нервов). Корешковый синдром может проявляться в виде болей в совершенно разных местах: в шее, конечностях, пояснице и даже в области внутренних органов, например, в области сердца или желудка.
Патогенез[править | править код]
Основной причиной развития корешкового синдрома является остеохондроз. Однако данный синдром может развиться по причине спинномозговой грыжи, спондилоартроза, компрессионного перелома позвонков (при остеопорозе), спондилолистезов, развития опухоли (невриномы), бокового смещения тел позвонков, сдавливания корешка боковыми остеофитамии, а также инфекционного поражения позвонков (остеомиелит, туберкулёз, сифилис).
Корешковый синдром возникает не сразу, как правило, к нему ведёт длительный дегенеративный процесс в межпозвоночных дисках, который заканчивается образованием грыжи. В свою очередь грыжа, разрастаясь и смещаясь, может повредить корешок спинномозгового нерва и ганглий, что приводит к его сдавливанию и развитию воспалительной реакции, в итоге развивается радикулопатия, корешковый синдром.
Диагностика[править | править код]
Стандартный инструментальный метод диагностики корешкового синдрома включают рентгенографию позвоночника в передней и боковой проекциях. На сегодня самым чувствительным и информативным методом диагностики патологии позвоночника является магнитно-резонансная томография (МРТ). Однако при установке диагноза «корешковый синдром» важную роль играют клинические симптомы.
Первым и наиболее характерным признаком корешкового синдрома является боль по ходу заинтересованного нерва. Так, процесс в шейном отделе позвоночника вызывает боли в шее и руке, в грудном — в области спины, иногда появляются ощущения характерных болей в сердце или в желудке (такие боли проходят только после лечения корешкового синдрома), в поясничном — в области поясницы, ягодиц и нижних конечностей и так далее. При движении или подъёме тяжести боли усиливаются. Иногда боль бывает в виде прострелов, отдающих в разные части тела в соответствии с расположением соответствующего нерва, в области поясницы такой прострел называется люмбаго. Боль может быть и постоянной, но она всё равно усиливается при любом неосторожном движении (например, люмбалгия — боль в области поясницы). Приступы боли могут провоцироваться физическим или эмоциональным напряжением, переохлаждением. Иногда боли возникают ночью или во время сна, сопровождаются покраснением и отёком кожи, повышенной потливостью.
Другим признаком корешкового синдрома является нарушение чувствительности в зоне иннервации данного нерва: при лёгком покалывании иглой в этой зоне отмечается резкое снижение чувствительности по сравнению с аналогичной областью на противоположной стороне.
Третий признак корешкового синдрома — нарушение движений, которые появляются при изменениях в мышцах, возникающих на фоне поражения иннервирующих их нервов. Мышцы усыхают (атрофируются), становятся слабыми, иногда это видно даже на глаз, особенно, при сравнении двух конечностей.
Боль локализуется в области сдавления корешка и в тех органах, которые иннервируются поврежденным спинномозговым нервом. Например, при поражении корешка на уровне 5 поясничного позвонка (L5) боль определяется в поясничной области (люмбалгия), при ходьбе — в верхне-наружном квадранте ягодицы, иррадиирущая по наружной поверхности бедра и голени к II—IV пальцам стопы (люмбоишалгия). При повреждении корешка L4 боль распространяется от ягодицы через переднюю поверхность бедра и передне-внутреннюю поверхность голени к внутренней части стопы.
Так как в состав спинномозгового корешка входят двигательные отростки нейрона и чувствительные нервные волокна, то при корешковом синдроме может быть нарушение (снижение) чувствительности ткани. Например, при корешковом синдроме L5 снижается чувствительность кожи (гипестезия) в области наружной поверхности бедра, голени.
Наличие выраженной боли в спине (дорсалгии) в результате повреждения опорно-двигательного аппарата (ОДА) вертеброгенного характера необходимо отличать от другой патологии, имеющей сходную клинику, в частности, необходимо дифференцировать с дорсалгиями почечного и психогенного характера, первичной миофасциальной патологией (растяжение мышц и связок).
При почечной колике боль в спине быстро прогрессирует и распространяется по ходу мочеточника в паховую область и наружные половые органы, а также сопровождается острыми болями в животе. При первичной миофасциальной патологии вдоль позвоночника «прощупывается» твёрдая мышца, напоминающая болезненный тяж, даже под слоем других мышц. При дорсалгиях психогенного характера важную роль играет анамнез (стресс, умственное перенапряжение).
При выяснении любого генеза дорсалгий необходимо обращать внимание на наличие общей лихорадки (при инфекционном поражении ОДА), местного повышения температуры в области позвоночника, возрастного фактора и лекарственного анамнеза (пациенты с компрессионным переломом, как правило, старше 50 лет, принимающие кортикостероиды), прогрессивное снижение массы тела (при опухолях любой локализации).
Лечение[править | править код]
Стандарт специализированной медицинской помощи при поражении межпозвонкового диска и других отделов позвоночника с радикулопатией (консервативное лечение) Министерство здравоохранения РФ[1].
Основные принципы лечения корешкового синдрома включают лечебную физкультуру, приём нестероидных противовоспалительных средств (Аэртал, Баралгин, Нурофен, Диклофенак, Кетонал, Мовалис) и местных раздражителей (мазь Финалгон, мазь Капсикам, мазь Никофлекс, перцовый пластырь). При выраженном спазме мышцы применяют миорелаксанты — Мидокалм, Сирдалуд, средства для улучшения микроциркуляции — Пентоксифиллин. При недостаточном эффекте медикаментозного лечения применяют лечебные блокады: внутрикостные блокады, паравертебральные блокады, блокады фасеточных суставов и эпидуральные блокады. Назначение антиконвульсантов и антидепрессантов — по показаниям.
Поскольку корешковый синдром сопровождается не только острыми, но и хроническими ноющими болями, то при лечении данного заболевания следует учитывать длительность курсового назначения НПВС. Как правило, лекарственные средства данной группы обладают рядом побочных эффектов, нарастающих при длительном применении, поэтому при терапии хронической боли следует применять более щадящие методы — рефлексотерапию, мануальное воздействие, физиотерапию (электрофорез, фонофорез), массаж, лечебную гимнастику, диету (направленную на снижение веса и выведение солей).
Медикаментозные меры заключаются в назначении витаминов группы В (В6, В12, В1, комплекса Мильгамма, Нейромультивит, Комбилипен), хондропротекторов (Структум, Хондроксид (таб.), Хондротек, Терафлекс, Артра), НПВС для наружного применения (Матарен плюс крем, Кетонал крем, Фастум-гель).
Иногда пациенты, страдающие корешковым синдромом, принимают миорелаксанты в надежде на то, что препараты снимут мышечные спазмы и сопровождающие их боли. Однако следует помнить, что миорелаксанты можно применять только по назначению врача, иначе лекарство может принести больше вреда, чем пользы.
В отдельных случаях для лечения корешкового синдрома показано хирургическое вмешательство.
Меры профилактики развития корешкового синдрома включают первичную профилактику дегенеративных процессов в позвоночнике, укрепление мышечного каркаса спины с помощью лечебной физкультуры и массажа, а также нормализация веса.
Корешковый синдром — это не заболевание, а только признак широкого круга заболеваний. Выяснить, какого именно и назначить правильное лечение — задача врачей.
Примечания[править | править код]
Источник
