Тимомегалия что это такое код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Тимомегалия.
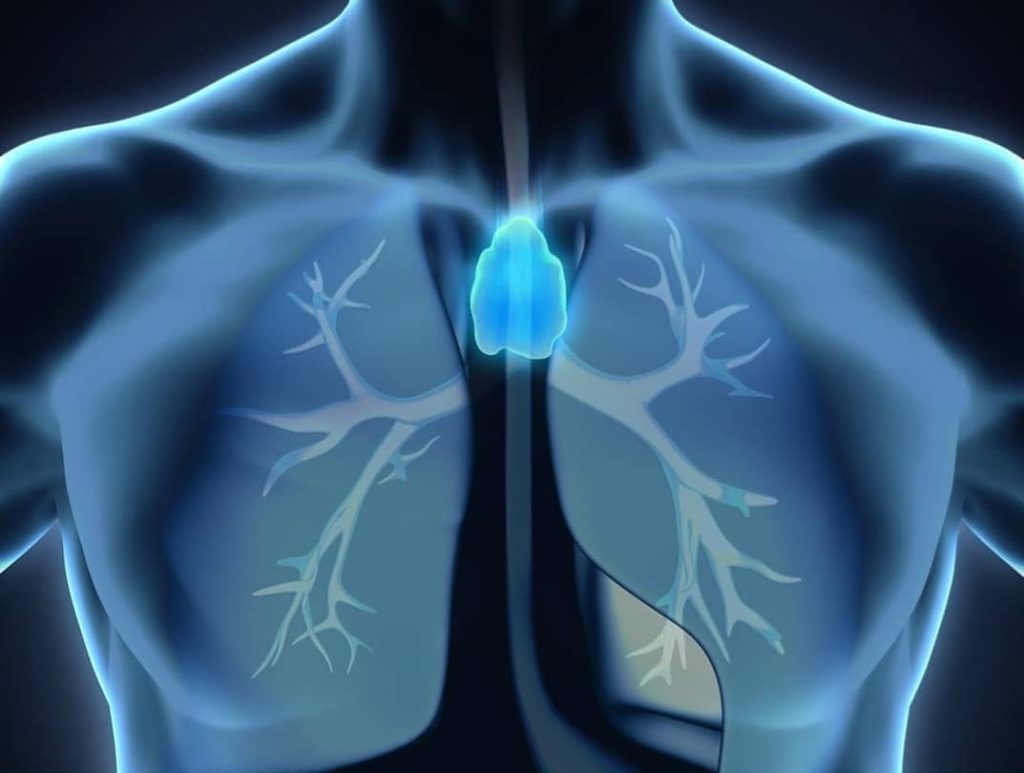
Тимомегалия
Описание
Тимомегалия. Гиперплазия тимуса и его гипофункция, сопровождающие ряд заболеваний детского возраста. Незначительная тимомегалия протекает бессимптомно; выраженное увеличение тимуса может проявляться синдром сдавления жизненно важных органов, синдромом лимфопролиферации, иммунными и эндокрино-обменными нарушениями. Диагностика тимомегалии требует участия детского иммунолога, проведения УЗИ вилочковой железы, рентгенографии грудной клетки, исследования показателей Т-звена иммунной системы и гормонального статуса. Детям с тимомегалией рекомендуются общеоздоровительные мероприятия, прием поливитаминов, биостимуляторов; по показаниям — глюкокортикостероидов.
Дополнительные факты
Тимомегалия – превышение массы и объема вилочковой железы у детей предельных возрастных норм с сохранением нормальной гистологической структуры органа. Тимомегалия обнаруживается примерно у 13-34% детей раннего возраста и 3-12% детей старше 3-х лет. После 5-6 лет количество детей с тимомегалией существенно уменьшается. У мальчиков тимомегалия диагностируется в 1,5-2 раза чаще, чем у девочек. Дети, страдающие тимомегалией, составляют в педиатрии группу риска по развитию аллергических, эндокринных, аутоиммунных и онкологических заболеваний, синдрома внезапной детской смерти, потому нуждаются в особом уходе и дополнительном наблюдении со стороны педиатра и детского аллерголога-иммунолога.
Тимомегалия
Причины
Вилочковая железа или тимус представляет собой центральный орган иммунной системы и железу внутренней секреции. В тимусе происходит трансформация клеток-предшественников (претимоцитов) в Т-лимфоциты, участвующие в регуляции клеточного и гуморального иммунитета. Кроме этого, вилочковая железа секретирует свыше 20 биологически активных веществ, среди которых гормоны и гормоноподобные вещества, регулирующие обмен веществ, гемопоэз, уровень кальция и сахара в крови, фосфора в скелетных мышцах, рост и половое созревание. Максимальную массу тимус имеет к моменту рождения ребенка (4,4% массы тела); его рост продолжается до 15 лет, после чего орган подвергается постепенной возрастной инволюции – замещению железистой ткани жировой и соединительной.
К развитию тимомегалии могут приводить различные эндогенные и экзогенные факторы, а также их сочетание. Доказана генетическая детерминированность тимомегалии и ее связь с HLA-антигенами B15, B18, В27. Определенную роль в формировании тимомегалии у ребенка играет отягощенный акушерский анамнез матери (аборты и выкидыши в анамнезе, токсикозы беременности, резус-конфликт, поздняя беременность и тд ); вредное влияние на плод лекарств, алкоголя, рентгеновского облучения; патология периода новорожденности и раннего возраста (асфиксия, недоношенность, родовые травмы, синдром дыхательных расстройств, конъюгационная желтуха, сепсис новорожденных) и тд Тимомегалия является характерным проявлением лимфатико-гипопластического диатеза.
Классификация
Исследователи выделяют врожденную (первичную) и приобретенную (вторичную) тимомегалию. При врожденной тимомегалии вилочковая железа сформирована правильно, однако увеличена в размерах, что сопровождается снижением ее секреторной функции, гиперплазией лимфоидной ткани и дисфункцией нейро-эндокринной системы.
Приобретенная тимомегалия развивается вследствие первичного поражения других эндокринных желез: гипокортицизма, обусловленного аддисоновой болезнью, травмами, воспалительным или опухолевым поражением коры надпочечников; гипоталамического синдрома при окклюзионной гидроцефалии, васкулитах, опухолях головного мозга и пр.
Кроме этого, увеличение вилочковой железы может носить функциональный характер (например, при ОРВИ, пневмонии и тд заболеваниях). В этих случаях после выздоровления размеры тимуса и иммуногормональные показатели приходят в норму. Органическая тимомегалия связана с непосредственным поражением вилочковой железы.
Симптомы
Незначительное увеличение вилочковой железы может протекать без каких-либо выраженных клинических проявлений. Иногда для обозначения небольшой гиперплазии используется понятие «синдром увеличенной вилочковой железы» (СУВЖ), а термином «тимомегалия» обозначается значительное увеличение органа, сопровождающееся развернутой клинической симптоматикой.
Дети с тимомегалией отличаются характерными фенотипическими чертами: округлыми мягкими формами тела, крупными чертами лица и увеличенными поперечными размерами тела (широким лицом, плечами, грудной клеткой, ладонями и стопами), бледной, слабо пигментированной кожей, светлыми волосами и глазами, слабо развитой мускулатурой, повышенным аппетитом. Чаще чем в популяции у них отмечается нарушение темпов и последовательности прорезывания зубов, позднее начало ходьбы, задержка речевого развития и дислалия.
Из сопутствующих заболеваний при тимомегалии могут встречаться паховые и пупочные грыжи, ВПС (септальные дефекты), перинатальная энцефалопатия, рахит, врожденный вывих бедра, синдактилия, крипторхизм, фимоз, гипоплазия матки и влагалища и тд Дети с тимомегалией склонны к артериальной гипотонии, аритмиям, повышенной потливости, необъяснимому длительному субфебрилитету. Клинически значимая тимомегалии может сопровождаться сдавлением жизненно важных органов (трахеи, сосудистого пучка, ВПВ, блуждающего нерва), развитием синдромов иммунодефицита и лимфопролиферации, эндокрино-обменных нарушений.
При компрессии увеличенным тимусом жизненно важных органов может развиваться синдром верхней полой вены: набухание шейных вен, расширение венозной сети на верхней части туловища, одышка, цианоз. В случае сдавления трахеи возникает кашель, одышка, шумное храпящее дыхание, возбужденное состояние. Раздражение блуждающего нерва сопровождается брадикардией, дисфонией, срыгиваниями или рвотой, коллапсами.
Кашель. Одышка. Потливость. Рвота. Слабость в ногах.
Диагностика
Обследование детей с тимомегалией проводится педиатром, детским иммунологом, детским эндокринологом и включает несколько этапов (клинико-анамнестический, инструментальный и лабораторный). При оценке объективного статуса ребенка с тимомегалией обращается внимание на перинатальный анамнез, конституционные данные, перенесенные заболевания.
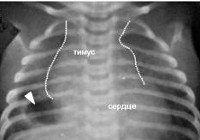
Основная роль в выявлении тимомегалии принадлежит инструментальному обследованию – рентгенографии грудной клетки, УЗИ вилочковой железы, УЗИ органов брюшной полости и надпочечников. Рентгенодиагностика позволяет определить степень тимомегалии на основании исчисления кардио-тимико-торакального индекса (КТТИ) и вазокардиального индекса (ВКИ). В норме на рентгенограммах в прямой проекции тень вилочковой железы располагается за тенью сердца и сосудистого пучка. При тимомегалии I степени тень тимуса занимает 1/2 половину грудной клетки, II степени — 1/2 — 3/4 грудной клетки, III степени — более 3/4 грудной клетки. УЗИ тимуса позволяет оценить объем и массу органа и составить более четкое представление о степени тимомегалии.
Лабораторные показатели при тимомегалии характеризуются снижением субпопуляции Т-лимфоцитов (CD3, CD4, CD8); резким уменьшением количества зрелых В-клеток, низким уровнем IgG и IgА, повышенным — IgM и IgE; снижением концентрации АКТГ, кортизола, повышением уровня СТГ и ТТГ, некоторым увеличением концентрации паратиреоидного гормона.
Лечение
Вопросы ведения детей с тимомегалией и необходимости проведения корригирующей терапии разработаны недостаточно. Общепринято считать, что при незначительном увеличении тимуса специальных лечебных мероприятий не требуется. Рекомендуется грудное вскармливание, рациональное питание, ограничение стрессов и контактов с инфекционными больными.
Объем медикаментозной терапии определяет иммунолог, наблюдающий ребенка с тимомегалией. Часто болеющим детям каждые 3-4 месяца показан прием адаптогенов и биостимуляторов (женьшеня, пантокрина, элеутерококка, лимонника китайского). С целью иммунокоррекции используется экстракт тимуса крупного рогатого скота. Дважды в год до достижения 5-6-летнего возраста ребенку назначаются курсы индукторов синтеза глюкокортикоидов (аммония глицирризината, этимизола).
При тяжелых заболеваниях, стрессах, а также перед оперативными вмешательствами детям с тимомегалией назначаются глюкокортикоиды (преднизолон, гидрокортизон). В случае развития синдрома тимусо-надпочечниковой недостаточности (апатии, сильной слабости, брадикардии, рвоты, диспепсии, артериальной гипотонии, признаков почечной недостаточности) показано введение преднизолона, инфузионных растворов, сердечных гликозидов, препаратов калия.
При тимомегалии I-II степени профилактическая вакцинация не противопоказана, но проводится на фоне гипосенсибилизирующей терапии и гипоаллергенной диеты. Детям с тимомегалией III степени при благоприятной эпидобстановке дается отвод от прививок на 6 месяцев (за исключением вакцинации против полиомиелита).
Прогноз
Обычно тимомегалия у детей сохраняется до 3-6 лет, после чего размеры вилочковой железы приходят норму. Тем не менее, дети с тимомегалией более подвержены инфекционно-воспалительным и аллергическим заболеваниям, риску внезапной смерти от гипофункции коры надпочечников, сдавления увеличенным тимусом органов средостения.
Профилактика
Дети с тимомегалией должны состоять на диспансерном учете у педиатра, детского аллерголога-иммунолога, эндокринолога; проходить ежегодное лабораторно-инструментальное обследование. К возможным мерам по предупреждению тимомегалии можно отнести исключение перинатальных вредностей. Детям с увеличенной вилочковой железой следует избегать стрессов, контактов с инфекционными больными, своевременно проходить профилактические курсы лечения.
Источник
Тимомегалия (код по мкб 10 – E.32) в любом возрасте характеризуется изменением в большую сторону размеров тимуса (вилочковая железа). У взрослых это вызывает ряд внешних или внутренних причин.
Для детей является вариантом нормы. Но если причиной является какая-то болезнь, то это может приводить к нарушениям в работе, например, иммунной системы. Важно обнаружить это заболевание и уже на ранних стадиях начать правильное лечение.
Что такое тимомегалия
Тимус – орган, где проходит развитие (начиная с созревания) T-лимфоцитов из клеток-претимоцитов, это главный орган иммунной системы человека. Отвечает за половое развитие и рост, а также регулирует обменные процессы. С возрастом заменяется жиром.
Тимомегалия – увеличение тимуса по объёму и массе, без изменения гистологической структуры. Чаще встречается в возрасте до года, у 25%. После 6 лет случаи возникновения сводятся к минимуму. Однако встречаются чаще, чем нейрогенные новообразования. По МКБ 10 имеет код Е32.0 (стойкая гиперплазия вилочковой железы), исключая аплазию/гипоплазию с иммунодефицитом (D82.1) и myasthenia gravis (G70.0).
Классификация
Известны два типа болезни, имеющей код Е32.0 по МКБ 10:
- Первичная – врождённая, тимус сформирован правильно, но размеры отклонены от нормы в большую сторону. Характеризуется неправильным функционированием.
- Вторичная – приобретённая вследствие патологий других желёз эндокринной системы (например, травм, некоторых синдромов и др.).
Выделяют ещё тимомегалию, как сопутствующее проявление. Особенно на фоне известных всем ОРВИ, бронхитов. Нормализация состояния происходит после излечения от инфекционного заболевания.
Причины развития
После рождения, вилочковая железа максимальна в размерах и занимает до 4,5% от веса новорожденного. Растёт до пятнадцатилетнего возраста, в дальнейшем инволюционирует.
Возникновение тимомегалии у детей обуславливается факторами, больше относящимися к анамнезу периода до и во время беременности: выкидыши, аборты, употребление спиртного, лекарств, облучения Х-лучами, недонашивание, травмы при родах и т.д. Тимомегалия, по МКБ 10 код Е32.0 – проявление лифатико-гипопластического диатеза. Также уже доказано, что заболевание имеет генетическую детерминированность.
Развитие патологии в старшем возрасте провоцируется некоторыми расстройствами, например, иммунодефицитным, аутоиммунным и иными. Имеют в основном эпителиальное происхождение. Есть кожные болезни, вызывающие тимомегалию: пемфигус, хронический кандидоз слизистых.
Симптоматика
При небольшом росте тимуса в детстве, симптомы не наблюдаются. Поэтому, принято небольшое увеличение характеризовать как синдром увеличенной вилочковой железы.
Для ребёнка, страдающего болезнью, имеющей код E32.0 по МКБ 10 характерны:
- Округлённость и мягкость тела.
- Наблюдается непропорциональность.
- Бледнокожесть, волосяной покров и цвет глаз – светлых оттенков.
- Мускулы плохо развиты и ходить начинает поздно.
- Постоянно хочет есть.
- Говорить начинает поздно.
- Медленно прорезываются зубы, в неправильной последовательности.
Сопутствующие дефекты – рахиты, грыжи, врождённый вывих бедра и др. Вероятны аритмии, гипотония и повышенная потливость. На фоне придавливания трахеи, сосудистого пучка и др. нарушаются эндокринные процессы, появляется иммунодефицит.
При надавливании на внутренности, проявляется синдром полой вены. В области шеи вены набухают, слышна одышка. При сдавливании трахеи: кхеканье и хрипы. При надавливании на блуждающий нерв наблюдаются частые срыгивания, рвота, брадикардия.
Последствия тимомегалии по МКБ у взрослых – проявляются достаточно поздно. Это связано с тем, что опухоль смещается к соседствующим с ней тканям или давит на них. Распространены признаки и симптомы в виде:
- Продолжительного кашля.
- Трудностей при глотании.
- Паралича нерва в шее.
- Дисфункции сердца.
- Миастения.
- Частого безосновательного утомления.
Диагностика основного заболевания
Стопроцентно определить тимомегалию возможно только на рентгенологическом обследовании, т.к. это заболевание проявляется только на поздних стадиях. КТ или МРТ, после постановки диагноза, проводятся для определения размеров и расположения возможной опухоли. Ещё становится возможным понять, есть ли дочерние новообразования (метастазы).
Характер новообразования понятен по гистологическому анализу. Что важно при подозрении на злокачественность. Есть некоторые особенности, из-за которых в некоторых случаях сложно взять образец поверхности тимуса, поэтому забор ткани проводят при операциях удаления.
При подозрении на тимомегалию, ребёнок проходит комплекс исследований, включающий консультации нескольких специалистов, в т.ч. иммунолога. Само обследование делится на основные этапы:
- Клинико-анамнестический – оценка состояния в целом, важны при этом данные по беременности и родам, чем болел и болеет ребёнок: сбор анамнеза.
- Инструментальное обследование – основной метод определения. Включает рентген торакса, УЗИ тимуса (для оценки размеров и массы) и брюшное УЗИ, включающее и надпочечники.
- Лабораторные исследования – для получения развёрнутой картины болезни, как она влияет на состояние. Здесь проводят общий анализ крови.
Методы лечения
Первым и главным средством в лечении болезни по МКБ – удаление, при этом, все лимфатические узлы в этой области удаляют в случае развития злокачественного новообразования. Но всегда удаляют видимые и слишком увеличенные лимфатические узлы. Есть случаи, когда операция не имеет смысла:
- Появление метастазов в некоторых отдалённых участках организма человека.
- Сердечная недостаточность, дисфункция почек или печени.
При незначительном увеличении вилочковой железы, не назначают спецмероприятия. Даются только общие рекомендации:
- Соблюдение нормального питания, соответствующего возрасту.
- Ни в коем случае нельзя подвергать организм стрессу.
- Нельзя допускать контакты с носителями инфекциями, особенно во время сезонных эпидемий.
Т.к. недостаточно разработаны рекомендации по МКБ, врач-иммунолог, наблюдающий ребёнка, назначает лечение лекарствами. Схема обычно такая:
- Адаптогены и стимуляторы биологического происхождения – раз в триместр, если часто болеет, подвержен сезонным заболеваниям.
- Экстракт тимуса крупного рогатого скота – для иммунокоррекции.
- Курс аммония глицирризината и этимизола – каждые полгода детям до шести лет.
- Кортикостероиды (например, гидрокортизон) – если окружают сильнейшие стрессы и при оперативных вмешательствах.
- Преднизолон, препараты калия – при синдроме тимусо-надпочечниковой недостаточности по МКБ.
Стандартное прививание в соответствии с возрастом не противопоказано детям с I-II степенью. Но следует придерживаться гипоаллергенной диеты. При III-й – на полгода запрет вакцин, кроме прививок от полиомиелита.
Прогноз и профилактика заболевания
Как и в случаях любых других опухолей, невозможно проводить профилактику тимомегалии. Единственная рекомендация заключается в том, что следует ежегодно проходить диспансеризацию, включающую КТ грудной клетки. При известном диагнозе: приём у врача каждый сезон в первые два года после выявления, КТ – ежегодно, не чаще.
Детскую тимомегалию регистрируют максимум до шестилетнего возраста, после периода полового созревания, ткани вилочковой железы замещаются соединительными и жировыми. Стоит учитывать, что до шести лет с таким заболеванием может умереть от гипофункции коры надпочечников. Восприимчив к:
- аллергенам и реакции на них;
- инфекционно-воспалительным процессам.
Чтобы снизить риски, исключают перинатальные вредности. При обнаружении, дети ставятся на учёт к педиатру, аллергологу, иммунологу и эндокринологу. Меры, предупреждающие дальнейшее развитие тимомегалии перечислены выше.
Источник
Тимомегалия у взрослых – патологическое увеличение массы и объема вилочковой железы (тимуса), которое может быть вызвано внешними или внутренними причинами. У детей тимомегалия является вариантом нормы и, вопреки утверждениям сторонников антипрививочного движения, не приводит к серьезным осложнениям. Методы диагностики и лечения увеличенного тимуса зависят от основного заболевания. В международной классификации болезней (МКБ-10) тимомегалия обозначается кодом E32.0.
Что такое тимомегалия?

Тимомегалия – это увеличение тимуса вследствие заболеваний или приема лекарственных средств
Вилочковая железа – лимфоидный орган, в котором происходит созревание, дифференцировка и развитие Т-лимфоцитов. Размер тимуса зависит от возраста. В детстве он достигает своего максимального размера со средним весом 30 г. После полового созревания начинается инволюция (уменьшение) органа, при котором ткань тимуса постепенно заменяется жиром.
Микроскопически тимусную ткань можно разделить на корковое и мозговое вещество. Тимус является единственным из лимфоидных органов, который можно назвать лимфоэпителиальным. Основная его задача – развитие и дифференциация Т-клеток. Тимус является своего рода учебным центром для них: незрелые клетки, которые образуются в костном мозге, мигрируют через кровеносные сосуды в тимус. Из коры тимоциты мигрируют в направлении костного мозга. Т-клетки созревают и получают Т-клеточный рецептор, который способен распознавать антигены.
При созревании проводится различие между положительным и отрицательным отбором. В начале проводится положительный: отбираются клетки, которые способны взаимодействовать с человеческим лейкоцитарным антигеном. Затем следует отрицательный отбор: уничтожаются те клетки, которые взаимодействуют с тканями тела. Только 5-10% всех Т-клеток выживают. Они проникают в кровь, чтобы колонизировать вторичные лимфоидные органы. Помимо иммунной функции, тимус также действует как гормональная железа. Гормональные вещества – тимозин, тимопоэтин и тимулин – влияют на созревание иммунных клеток в лимфатических органах.
Тимомегалия – это увеличение тимуса вследствие заболеваний или приема лекарственных средств. У взрослых это второй наиболее распространенный тип опухоли средостения. Более свежие данные, по-видимому, указывают на то, что тимомегалии встречаются с большей частотой по сравнению с нейрогенными опухолями.
У пациентов моложе 20 лет или старше 40 лет примерно 1/3 опухолей средостения являются злокачественными, тогда как у пациентов в возрасте 20-40 лет – примерно ½.
Классификация
Врачи выделяют первичную (врожденную) и вторичную (приобретенную) тимомегалию. При врожденной форме вилочковая железа развита правильно, но увеличена в размерах. Приобретенная форма развивается вследствие злокачественных новообразований, васкулитов, гипокортицизма, поражения надпочечников и других заболеваний.
В онкологии различают доброкачественную и злокачественную тимому. По удельному весу лимфоидных клеток различают лимфоэпителиальную, эпителиальную и лимфоидную тимому
.
Стадии тимомы определяются по классификации Масаоки:
- I стадия: опухоль изолирована от окружающих тканей.
- II стадия: новообразование прорывается через соединительнотканную капсулу.
- III стадия: наблюдаются многочисленные свидетельства вторжения опухоли в смежный орган или структуру (перикард, легкие, крупные сосуды, включая полую вену).
- IVA стадия: распространение опухоли наблюдается в плевре или перикарде.
- IVB стадия: имеются данные о гематогенных или лимфогенных метастазах.
Симптомы
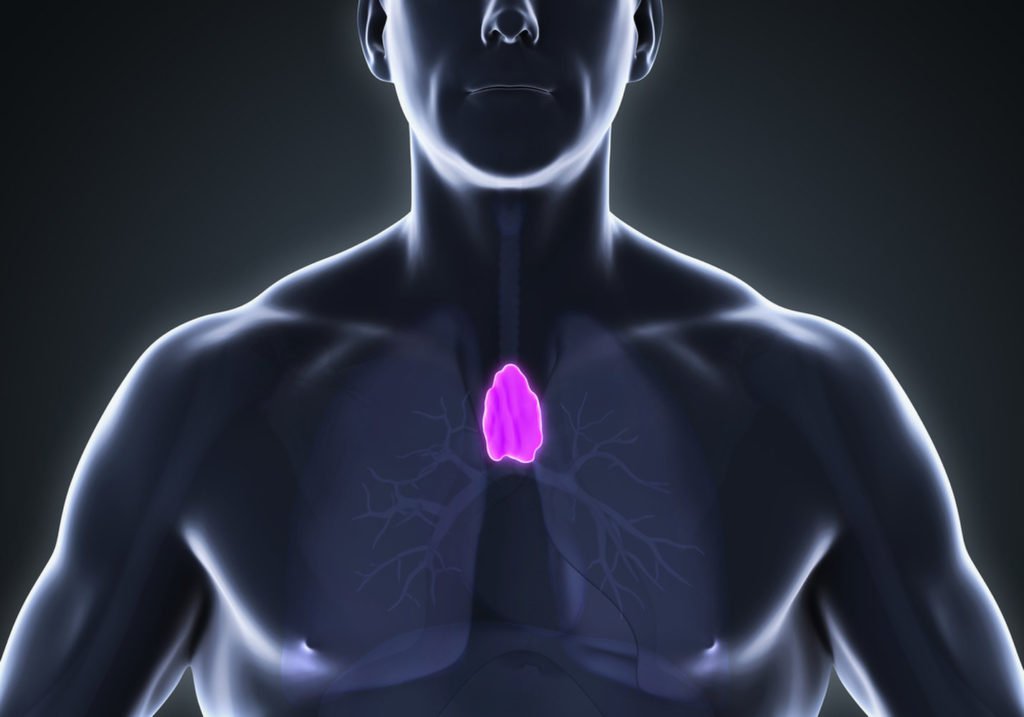
Проявления синдрома увеличения тимуса бывает только при его выраженном и резком увеличении – незначительные стадии увеличения ни каких симптомов не дают
Опухоли и кисты средостения могут вызывать как местные, так и системные симптомы. Доброкачественные новообразования и кисты могут вызывать местные эффекты. У взрослых может возникать обструкция дыхательных путей, пищевода или правого сердца и больших вен. Симптомы зависят от органа, на который давит новообразование.
Злокачественные опухоли средостения могут вызывать все те же локальные эффекты, что и доброкачественные поражения. Местные структуры, которые наиболее часто поражаются опухолями, включают легкие, пищевод, верхнюю полую вену, плевру, грудную стенку и любые смежные внутригрудные нервы.
Патофизиологические изменения, которые могут быть вызваны проникновением опухоли в другие структуры, – обструктивная пневмония и кровохарканье, нарушения глотания, синдром верхней полой вены и плевральный выпот. Изменения могут также включать различные неврологические аномалии, такие как синдром Хорнера, параплегия, диафрагмальный паралич и боль в спине.
Тимомы могут вызывать системные эффекты. Многие из этих проявлений связаны с биологически активными веществами, продуцируемыми определенными новообразованиями.
Наиболее распространенным системным проявлением, связанным с тимомой, является миастения. Она возникает у 10-50% пациентов. У многих пациентов присутствует высокий уровень антител к антиацетилхолиновым рецепторам. Установлено, что только около 10-15% пациентов, страдающих миастениями, имеют тимому. У подавляющего большинства пациентов с миастенией, у которых нет тимомы, обнаружена гиперплазия тимуса. Приблизительно 10-20% пациентов с миастенией не имеют злокачественных новообразований.
Причины
Тимомы развиваются из кортикальных или медуллярных эпителиальных клеток тимуса. Они считаются гистологически доброкачественными опухолями. Тимомы по большей части эпителиального происхождения, хотя можно найти несколько других необычных типов клеток. Существуют тимомы с низкой – дифференцированная плоскоклеточная карцинома, базалоидная карцинома, мукоэпидермомическая карцинома – и очень высокой степенью злокачественности – нейроэндокринная карцинома, лимфоэпителиомальные опухоли, анапластические недифференцированные опухоли.
Гиперплазия тимуса представляет собой аномальный рост вилочковой железы. Фолликулярная или лимфоидная гиперплазия тимуса часто встречается в сочетании с аутоиммунными нарушениями, особенно у пациентов с миастениями. Массивная или идиопатическая гиперплазия – это редкое доброкачественное состояние, выявленное у детей и характеризующееся выраженным увеличением вилочковой железы.
Кисты тимуса могут быть врожденными или приобретенными. Они могут встречаться на шее и в переднем средостении. Тимолипомы являются доброкачественными новообразованиями тимуса, состоящими из хорошо дифференцированной жировой и тимусной ткани. Из-за большой доли жировой ткани в этих опухолях они иногда классифицируются как мезенхимальные.
Нервно-мышечные, гематологические, иммунодефицитные, аутоиммунные, эндокринные, почечные и кожные расстройства также могут вызывать тимомегалию. Нервно-мышечные синдромы, помимо миастении, включают миотоническую дистрофию, синдром Итона-Ламберта и миозит. К гематологическим синдромам относят аплазию костного мозга, эритроцитоз, панцитопению, мегакариоцитопению, Т-клеточный лимфоцитоз, острый лейкоз и множественную миелому. Иммунодефицитные синдромы включают синдром гипогаммаглобулинемии и Т-клеточной недостаточности.
Единственная зарегистрированная аномалия костной ткани, которая может вызывать тимомегалию – гипертрофическая остеоартропатия. Коллагеновые заболевания и аутоиммунные расстройства включают системную красную волчанку, ревматоидный артрит, полимиозит, миокардит, синдром Шегрена и склеродермию. Эндокринные расстройства включают гиперпаратиреоз, тиреоидит Хашимото, болезнь Аддисона и хемодектому. Дерматологические заболевания, которые вызывают тимомегалию – пемфигус и хронический кандидоз слизистых.
Чем грозит тимомегалия?

Боль при глотании – распространенное осложнение при тимомегалии у взрослых
Тимома обычно вызывает осложнения только на последней стадии. Симптомы обычно возникают, когда опухоль смещает или надавливает на соседнюю ткань. Наиболее распространенные осложнения:
- Кашель в течение длительного времени.
- Одышка.
- Трудности с глотанием.
- Паралич шейного нерва.
- Сердечная дисфункция.
- Мышечная слабость и быстрая утомляемость.
Диагностика основного заболевания
Вначале врач проводит физический осмотр пациента и собирает анамнез. Чтобы диагностировать тимому, может потребоваться рентгенография. Поскольку тимомы обычно вызывают симптомы только на поздней стадии, большинство из них обнаруживаются случайно во время рентгенологического обследования по другим причинам.
Последующая компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позволяет врачу определить, где именно расположена опухоль. Врач может увидеть на этих изображениях, насколько она велика. Также обследования помогают выявить вторичные опухоли – метастазы.
Гистологическое исследование образца ткани может определить доброкачественность или злокачественность новообразования. Если есть подозрение на злокачественную тимому, гистологическое исследование подтверждает диагноз. Однако из-за расположения тимуса иногда бывает трудно получить образец ткани. Обычно это происходит только в контексте терапии, при которой врач удаляет опухоль при операции.
Новые диагностические методы, такие как позитронно-эмиссионная томография (ПЭТ), могут помочь в выявлении специфических новообразований. ПЭТ продемонстрировала в исследованиях способность дифференцировать доброкачественные тимомегалии от злокачественных тимом.
Лечение

У больных с опухолями на более поздних стадиях радиотерапия проводится почти всегда
Хирургическое удаление тимомы – лечение первой линии. Операция может быть выполнена с помощью различных областей доступа и зависит от размера опухоли. Удаление всех лимфатических узлов в области оттока опухоли необходимо только при злокачественной тиммое. В целом тимомы очень редко дают метастазы в лимфатических узлах. Вероятность возникновения метастазов составляет 1,8%. Однако во всех случаях необходимо удалить видимые и аномально увеличенные лимфоузлы.
Категорически запрещено заниматься самолечением. Схему терапии должен составить врач. Пациентам необходимо следовать всем рекомендациям специалиста, чтобы избежать развития вторичных осложнений.
В некоторых случаях операция невозможна или бесполезна:
- Слишком большая опухоль.
- Появление дочерних новообразований (метастазов), образовавшихся в отдаленных областях тела.
- Серьезные сопутствующие заболевания (сердечная недостаточность, почечная или печеночная дисфункция).
Пациентам с неоперабельным раком рекомендуется пройти радио- или химиотерапию. Лучевая терапия является неотъемлемой частью лечения любой тимомы. Существуют споры относительно использования лучевой терапии у пациентов с опухолями I стадии. У больных с опухолями на более поздних стадиях радиотерапия проводится почти всегда. Схемы химиотерапии на основе цисплатина часто рекомендуются для пациентов с неоперабельной III стадией заболевания
Лучевая терапия и химиотерапия не были признаны полезными при лечении нейроэндокринных злокачественных опухолей тимуса. В отдельных исследованиях сообщалось, что лучевая терапия помогает замедлить развитие опухоли.
Прогноз
Для профилактики и своевременного выявления тимомегалии, следует проходить КТ грудной клетки каждые 12 месяцев
Прогноз после резекции средостенной опухоли сильно варьируется в зависимости от типа поражения. После резекции средостенных кист и доброкачественных опухолей он обычно благоприятный. Прогноз после лечения злокачественных опухолей средостения зависит от типа поражения, его распространенности и состояния здоровья пациента.
Тимомы обычно не являются доброкачественными новообразованиями. Показатели выживаемости для I стадии составляют 95-97% через 5 лет и 80-95% через 10 лет. При II стадии 5-летняя выживаемость составляет 60-70%, а 10-летняя – 40-50%. Согласно современным данным, уровень выживаемости при III стадии составляет менее 60% через 5 лет и 14% через 10 лет. При IVA стадии 5-летняя выживаемость составляет 40%, а 10-летняя – 0%.
Плоскоклеточная карцинома тимуса встречается довольно редко, в литературе описано менее 200 случаев. Прогноз считается благоприятным в случаях хорошо дифференцированных плоскоклеточных опухолей. Плохо дифференцированные опухоли имеют неблагоприятный прогноз.
Как и при многих других типах опухолей, не существует надежных методов предотвращения тимомегалии. Рекомендуется проходить регулярные профилактические осмотры каждые три месяца в первые два года после постановки диагноза. Компьютерную томографию грудной клетки следует выполнять каждые 12 месяцев для выявления местных рецидивов.
Если возникают дополнительные симптомы – лихорадка, ночная потливость, резкая потеря веса, рекомендуется срочно обратиться за медицинской консультацией. В некоторых случаях симптомы могут указывать на злокачественное новообразование из лимфоидной ткани. Не рекомендуется откладывать визит к врачу, поскольку позднее начало лечения во многих случаях усугубляет состояние пациента.
Источник
