Тератома копчиковой области код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Анатомия и патанатомия
- Симптомы
- Лечение
- Диагностика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Крестцово-копчиковая тератома.
Крестцово-копчиковая тератома
Описание
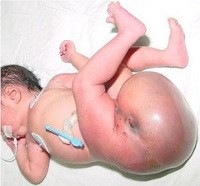
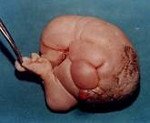
Крестцово. Копчиковая тератома — опухоль смешанного строения, происходящая из зародышевых клеток и расположенная в крестцово — копчиковой зоне. Может быть доброкачественной или злокачественной. Выявляется при рождении. Представляет собой безболезненный узел с неоднородной структурой. Может становиться причиной смещения прямой кишки, нарушения развития мочевыводящей системы и костей таза, затруднений мочеиспускания и кишечной непроходимости. Крупные крестцово-копчиковые тератомы могут провоцировать сердечно-сосудистую недостаточность. Диагноз выставляется с учетом данных внешнего осмотра, УЗИ, КТ и МРТ области поражения. Лечение хирургическое.
Дополнительные факты
Крестцово-копчиковая тератома – врожденная неоплазия из группы эмбриом (организмоидных тератом), локализующаяся в крестцово-копчиковой области. Является самым распространенным новообразованием у новорожденных. Встречается с частотой 1 случай на 35 тысяч детей, девочки страдают в 3-4 раза чаще мальчиков. Опухоль включает в себя производные всех трех зародышевых листков. Степень зрелости клеток крестцово-копчиковой тератомы может различаться. Доброкачественные неоплазии встречаются чаще злокачественных. Крупные новообразования могут становиться причиной внутриутробной гибели плода, недоношенности, врожденных пороков развития, осложнений и смерти во время родов или в раннем постнатальном периоде. Лечение осуществляют специалисты в области онкологии.

Крестцово-копчиковая тератома
Причины
Причины развития точно не установлены. Предполагается, что тератомы возникают под влиянием нескольких факторов, ведущими из которых являются наследственная предрасположенность и инфекционные заболевания матери в период беременности. В пользу наследственного характера данной патологии свидетельствуют случаи крестцово-копчиковых тератом у близких родственников, в том числе – у однояйцевых близнецов. Отмечается частое сочетание с пороками развития опорно-двигательного аппарата, мочевыводящей, пищеварительной, сердечно-сосудистой и нервной систем.
Крестцово-копчиковые тератомы могут располагаться снаружи (более половины случаев заболевания), внутри (у каждого пятого пациента) и частично внутри, частично снаружи. 100% тератом данной локализации содержат ткани-производные эктодермы, 90% — мезодермы и 70% — эндодермы. Опухоль состоит из кист, внутри которых могут находиться элементы кожи, мышечной, хрящевой и нервной ткани, слизистой оболочки кишечника Иногда в таких новообразованиях встречаются волосы, ногти и зачатки различных органов.
Анатомия и патанатомия
Ткань крестцово-копчиковой тератомы может быть представлена преимущественно зрелыми клетками, включать в себя различное количество незрелых клеток или состоять преимущественно из незрелых герминтативных клеток. Незрелые тератомы способны к агрессивному росту, лимфогенному и отдаленному метастазированию. Все доброкачественные неоплазии данного типа представляют угрозу озлокачествления из-за наличия незрелых эмбриональных тканей.
Симптомы
В большинстве случаев заболевание диагностируется либо сразу после рождения, либо внутриутробно, при проведении антенатального УЗИ. В крестцово-копчиковой зоне новорожденного или плода обнаруживается опухолевидное образование размером от 1 до 30 и более сантиметров. При антенатальном исследовании иногда выявляются крестцово-копчиковые тератомы, превышающие размер плода. В подобных случаях существует высокий риск возникновения внутриутробной сердечной недостаточности, обусловленной неспособностью сердечно-сосудистой системы обеспечить достаточно интенсивное кровоснабжение как в организме плода, так и в тканях крестцово-копчиковой тератомы. Кроме того, при крупных тератомах существует опасность развития неимунной водянки плода. Это, а также возможность разрыва опухоли с последующим массивным кровотечением во время родов обуславливают повышенный риск гибели плода в позднем внутриутробном периоде или в периоде родов.
При обследовании новорожденного обнаруживается узел неравномерной консистенции. Крестцово-копчиковые тератомы больших размеров распространяются на область ягодиц и промежности, смещая кпереди влагалище и задний проход. Кожа над новообразованием обычно не изменена. Иногда на поверхности опухоли видна сеть расширенных вен или рубцовые изменения. При пальпации крестцово-копчиковой тератомы выявляются участки различной плотности, что обусловлено наличием плотных костных и хрящевых включений, зон мягких тканей и заполненных слизью кист. При ректальном исследовании нередко удается определить верхнюю границу новообразования, расположенную в пресакральном пространстве. Иногда верхняя граница недоступна пальпации из-за слишком высокого расположения. Сзади крестцово-копчиковая тератома распространяется под ягодичные мышцы.
У новорожденного могут наблюдаться симптомы сердечно-сосудистой недостаточности. Возможны запоры и затруднения мочеиспускания. В последующем крупные опухоли нередко изъязвляются. При проведении инструментальных исследований у пациентов с крестцово-копчиковой тератомой могут выявляться гидронефроз, атрезия уретры, аномалии скелета (деформации костей таза и тазобедренных суставов) и пороки развития нижних отделов желудочно-кишечного тракта. Крестец обычно не изменен, копчик «сдвинут» кпереди.
Боль в копчике. Запор.
Лечение
Как правило, постановка диагноза не представляет затруднений. Опухоль без труда определяется визуально при первом осмотре ребенка сразу после рождения. Для оценки распространенности крестцово-копчиковой тератомы и ее взаимоотношений с близлежащими органами осуществляют КТ, МРТ и УЗИ области поражения и органов малого таза. Для определения степени злокачественности новообразования назначают тест на онкомаркеры и биопсию. В отдельных случаях крестцово-копчиковую тератому приходится дифференцировать со спинномозговой грыжей при расщеплении позвоночника.
Лечение оперативное. Показанием к срочному удалению являются признаки малигнизации новообразования, разрыв и кровотечение из опухоли. В остальных случаях мнения хирургов о наиболее благоприятном времени удаления крестцово-копчиковой тератомы различаются. Одни специалисты считают, что опухоль лучше резецировать во втором полугодии жизни ребенка, другие полагают, что операцию следует проводить в более ранние сроки, чтобы снизить риск озлокачествления. На практике время проведения хирургического вмешательства определяют с учетом общего состояния пациента, влияния тератомы на деятельность различных органов и тщательного взвешивания рисков, возникающих при сохранении или удалении неоплазии.
Крестцово-копчиковую тератому удаляют через дугообразный разрез, проходящий от больших вертелов к точке, расположенной на 3-5 см выше ануса. Для лучшего выделения спаянной с новообразованием прямой кишки в нее вводят газоотводную трубку. После отделения от кишки неоплазию сепарируют от окружающих мягких тканей. Перед выделением тазовой части опухоли выполняют резекцию копчика. Лишнюю кожу иссекают, рану послойно ушивают и дренируют. В послеоперационном периоде осуществляют инфузионную терапию и антибиотикотерапию.
Диагностика
Прогноз при крестцово-копчиковой тератоме зависит от размеров и степени злокачественности неоплазии. Доброкачественные новообразования рассматриваются как прогностически благоприятные. Исключением являются крестцово-копчиковые тератомы крупных размеров, вызывающие сердечно-сосудистую недостаточность, водянку плода и другие осложнения. Первично злокачественные и малигнизировавшиеся опухоли являются прогностически неблагоприятными. Средняя летальность больных с крестцово-копчиковыми тератомами составляет около 50%. Большинство летальных исходов обусловлено аномалиями развития плода и разрывами крупных неоплазий во время родов.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: D21.5
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D21 Другие доброкачественные новообразования соединительной и других мягких тканей
Определение и общие сведения[править]
Тератома крестцово-копчиковой области
Новообразование крестцово-копчиковой локализации, выявленное антенатально, относится к зрелым доброкачественным тератомам.
Эпидемиология
Встречается в среднем у одного из 35 000-40 000 живорожденных детей, среди девочек — в 3-4 раза чаще.
Этиология и патогенез[править]
Опухоль является производным зародышевых клеток, мигрирующих из желточного мешка плода в половые гребни на 4-6-й неделях внутриутробного развития. Нарушение процесса миграции этих полипотентных клеток приводит к образованию тератом различной локализации, состоящих, как правило, из тканей всех трех зародышевых листков (эктодермы, мезодермы и энтодермы). Тератомы любой локализации могут содержать различные ткани. Большое значение имеет степень дифференцировки незрелых недифференцированных фетальных клеток в зрелые соматические клетки. Как правило, большинство опухолей ведет себя как доброкачественные, однако никогда заранее невозможно предугадать, насколько злокачественным будет течение заболевания у конкретного больного. У новорожденных злокачественные варианты опухолей встречаются крайне редко, их количество возрастает пропорционально возрасту. Степень злокачественности зависит скорее не от степени зрелости клеточных элементов, а от присутствия в составе опухоли злокачественных зародышевых клеток.
Синдромология
Сопутствующие пороки развития встречаются крайне редко. Как правило, изменения в других органах и системах имеют вторичный характер и обусловлены основным заболеванием. Выявляют пороки развития костно-мышечной системы, реже — врожденные пороки почек, ЦНС, сердца и желудочно-кишечного тракта, особенно стенозы и атрезии ануса. Кроме того, тератомы могут быть частью наследственного синдрома — триады Куррарино, включающей пресакральную опухоль, аноректальный стеноз и порок развития крестца.
Клинические проявления[править]
Соединительной и других мягких тканей таза: Диагностика[править]
Пренатальная диагностика
Эхографическая антенатальная диагностика возможна с 13-19 недель внутриутробного развития, однако сроки обнаружения зависят от размера и скорости роста опухоли. В крестцово-копчиковой области плода определяется округлой формы объемное образование кистозного, солидного или смешанного кистозно-солидного строения, в трети случаев визуализируют очаги кальцификации. Тератома интактна по отношению к органам брюшной полости и спинномозговому каналу плода.
Дифференциальный диагноз[править]
Соединительной и других мягких тканей таза: Лечение[править]
Профилактика[править]
Прочее[править]
Планирование родоразрешения
Состояние плода на протяжении внутриутробного периода зависит от размеров новообразования и скорости его роста. Наблюдение за беременной предусматривает тщательное эхографическое измерение образования, при значительном росте которого может наблюдаться перераспределение кровотока, развитие сердечной недостаточности и водянки плода, что влечет за собой преждевременное начало родовой деятельности или внутриутробную гибель.
Размер и строение опухоли по данным динамического ультразвукового контроля — определяющие признаки в прогнозировании течения беременности. Медленно растущие образования до 10 см в диаметре с небольшой васкуляризацией не оказывают заметного влияния на продолжительность беременности и состояние плода. Крупные опухоли кистозного строения отличаются бедным кровотоком, медленным ростом и из-за своего размера могут вызывать преждевременные роды. Наибольшую терапевтическую проблему представляют крупные солидные опухоли с массивным магистральным кровоснабжением, которые зачастую отличаются быстрым ростом (более 8 мм в неделю), ранним развитием признаков сердечной недостаточности плода в виде кардиомегалии, асцита, гидроторакса, может развиваться анемия. Появление осложнений является показанием к проведению внутриутробных вмешательств или преждевременному родоразрешению с оказанием экстренной хирургической помощи новорожденному. Объем кровотока в опухоли настолько значителен, что может повлечь за собой быстрое нарастание сердечной недостаточности, а также массивное некупируемое кровотечение с поврежденной поверхности. Удаление опухоли непосредственно после рождения является определяющим в прогнозе дальнейшей жизни.
Роды через естественные родовые пути возможны при размере образования до 5 см в диаметре, в остальных случаях предпочтение следует отдавать оперативному методу, поскольку есть риск ущемления опухоли в родовых путях и разрыва оболочек с развитием массивного кровотечения.
Антенатальное выявление солидной опухоли большого размера служит показанием к родоразрешению женщины в условиях такого родовспомогательного учреждения, где новорожденному можно оказать хирургическую помощь сразу после рождения.
Источники (ссылки)[править]
Акушерство [Электронный ресурс] : национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — (Серия «Национальные руководства»). — https://www.rosmedlib.ru/book/ISBN9785970433652.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Новообразование крестцово-копчиковой локализации, выявленное антенатально, относится к зрелым доброкачественным тератомам.
Эпидемиология
Встречается в среднем у одного из 35 000-40 000 живорожденных детей, среди девочек — в 3-4 раза чаще.
Код по МКБ-10
D21.5 Другие доброкачественные новообразования соединительной и других мягких тканей таза
Этиология
Опухоль является производным зародышевых клеток, мигрирующих из желточного мешка плода в половые гребни на 4-6-й неделях внутриутробного развития. Нарушение процесса миграции этих полипотентных клеток приводит к образованию тератом различной локализации, состоящих, как правило, из тканей всех трех зародышевых листков (эктодермы, мезодермы и энтодермы). Тератомы любой локализации могут содержать различные ткани. Большое значение имеет степень дифференцировки незрелых недифференцированных фетальных клеток в зрелые соматические клетки. Как правило, большинство опухолей ведет себя как доброкачественные, однако никогда заранее невозможно предугадать, насколько злокачественным будет течение заболевания у конкретного больного. У новорожденных злокачественные варианты опухолей встречаются крайне редко, их количество возрастает пропорционально возрасту. Степень злокачественности зависит скорее не от степени зрелости клеточных элементов, а от присутствия в составе опухоли злокачественных зародышевых клеток.
Пренатальная диагностика
Эхографическая антенатальная диагностика возможна с 13-19 недель внутриутробного развития, однако сроки обнаружения зависят от размера и скорости роста опухоли. В крестцово-копчиковой области плода определяется округлой формы объемное образование кистозного, солидного или смешанного кистозно-солидного строения, в трети случаев визуализируют очаги кальцификации. Тератома интактна по отношению к органам брюшной полости и спинномозговому каналу плода.
Синдромология
Сопутствующие пороки развития встречаются крайне редко. Как правило, изменения в других органах и системах имеют вторичный характер и обусловлены основным заболеванием. Выявляют пороки развития костно-мышечной системы, реже — врожденные пороки почек, ЦНС, сердца и желудочно-кишечного тракта, особенно стенозы и атрезии ануса. Кроме того, тератомы могут быть частью наследственного синдрома — триады Куррарино, включающей пресакральную опухоль, аноректальный стеноз и порок развития крестца.
Планирование родоразрешения
Состояние плода на протяжении внутриутробного периода зависит от размеров новообразования и скорости его роста. Наблюдение за беременной предусматривает тщательное эхографическое измерение образования, при значительном росте которого может наблюдаться перераспределение кровотока, развитие сердечной недостаточности и водянки плода, что влечет за собой преждевременное начало родовой деятельности или внутриутробную гибель.
Размер и строение опухоли по данным динамического ультразвукового контроля — определяющие признаки в прогнозировании течения беременности. Медленно растущие образования до 10 см в диаметре с небольшой васкуляризацией не оказывают заметного влияния на продолжительность беременности и состояние плода. Крупные опухоли кистозного строения отличаются бедным кровотоком, медленным ростом и из-за своего размера могут вызывать преждевременные роды. Наибольшую терапевтическую проблему представляют крупные солидные опухоли с массивным магистральным кровоснабжением, которые зачастую отличаются быстрым ростом (более 8 мм в неделю), ранним развитием признаков сердечной недостаточности плода в виде кардиомегалии, асцита, гидроторакса, может развиваться анемия. Появление осложнений является показанием к проведению внутриутробных вмешательств или преждевременному родоразрешению с оказанием экстренной хирургической помощи новорожденному. Объем кровотока в опухоли настолько значителен, что может повлечь за собой быстрое нарастание сердечной недостаточности, а также массивное некупируемое кровотечение с поврежденной поверхности. Удаление опухоли непосредственно после рождения является определяющим в прогнозе дальнейшей жизни.
Роды через естественные родовые пути возможны при размере образования до 5 см в диаметре, в остальных случаях предпочтение следует отдавать оперативному методу, поскольку есть риск ущемления опухоли в родовых путях и разрыва оболочек с развитием массивного кровотечения.
Антенатальное выявление солидной опухоли большого размера служит показанием к родоразрешению женщины в условиях такого родовспомогательного учреждения, где новорожденному можно оказать хирургическую помощь сразу после рождения.
ФЕТАЛЬНЫЕ ВМЕШАТЕЛЬСТВА
Этиотропное лечение плода с тератомой крестцово-копчиковой области направлено непосредственно на опухоль и ее сосудистую сеть. К настоящему времени в литературе представлены единичные сообщения об успешных операциях удаления тератом. Малоинвазивные технологии предусматривают блокаду кровотока опухоли при помощи лазера и эмболизации сосудов (введение спирта, акрила или шариков). Применяют также термокоагуляцию и аблацию опухоли, но при этом иногда происходит нарушение коллатерального кровотока у плода. Ни одна из процедур не является полностью безопасной в отношении развития осложнений беременности и преждевременных родов.
Классификация
В современной зарубежной литературе представлена классификация крестцово-копчиковой тератомы, основанная на ее локализации:
I тип — преимущественно наружное расположение опухоли, пресакральный компонент отсутствует или мало выражен;
II тип — размеры наружной и внутренней частей опухоли сопоставимы;
III тип — преимущественно тазовая и ретроперитонеальная локализация, имеет наружный компонент;
IV тип — полностью представлен внутритазовыми массами, внешние проявления отсутствуют.
Гистологическая классификация основана на степени зрелости тератомы.
Клиническая картина
Обычно диагноз может быть установлен при первичном осмотре новорожденного. Объемное образование располагается в крестцово-копчиковой области, покрыто неизмененной или частично изъязвленной кожей. Могут встречаться участки истончения покрова опухоли, надрывы с истечением жидкости или кровотечением с ее поверхности.
Опухоли с преимущественной внутренней локализацией имеют более стертую клиническую картину. Отмечают вторичные изменения в тазовых органах, связанные с растущим объемным образованием. Вследствие сдавления прямой кишки возможны запоры, при компрессии на область мочевого пузыря нарушается мочеиспускание, развивается уретерогидронефроз, возможны изменения в тазобедренных суставах.
Если тератома крупная и на нее приходится значительная часть кровотока, то после рождения у ребенка возможны признаки сердечно-сосудистой недостаточности, снижение показателей гемоглобина и гематокрита, выраженные нарушения в свертывающей системе крови.
Мероприятия в родильном зале
Дети с неосложненным течением заболевания могут быть переведены в хирургическое отделение в плановом порядке.
При обнаружении образований большого размера, надрывов тканей, покрывающих тератому, изъязвлений и кровотечения перевод должен быть организован в кратчайшие сроки. Кровотечения с поверхности солидного строения тератомы нередко бывают массивными, в этих случаях требуется наложение давящей повязки с применением гемостатических перевязочных материалов, начинают инфузионную терапию, может понадобиться гемотрансфузия.
Диагностика
Для диагностики применяют УЗИ, однако более информативны МРТ и КТ, с помощью которых уточняют характер и распространенность опухоли, ее сообщение с позвоночным каналом.
Всем детям с диагнозом крестцово-копчиковой тератомы определяют уровень α-фетопротеина крови. α-Фетопротеин вырабатывается эмбриональными клетками желточного мешка и является маркером степени дифференцировки тканей тератомы. Высокую его концентрацию отмечают у пациентов с незрелыми (злокачественными) тератомами.
Лечение
До 90% тератом крестцово-копчиковой области у новорожденных доброкачественны, но после 2-месячного возраста значительно возрастает риск малигнизации опухоли, и ко второму полугодию жизни от 40 до 80% опухолей содержат недифференцированные клетки. Поэтому хирургическое удаление тератомы выполняют в неонатальном периоде. Осложненное течение тератом (разрыв оболочек кистозных полостей, надрывы покрова опухоли, кровотечение, вторичное инфицирование) — показание к экстренному вмешательству.
Прогноз
Риск рецидива опухоли не превышает 14%, но пациентов следует наблюдать не менее 4 лет с регулярными осмотрами, УЗИ и контролем уровня α-фетопротеина. Рецидивы, как правило, представлены незрелыми злокачественными тератомами, которые хорошо поддаются консервативному химиотерапевтическому лечению. Не более трети пациентов в отдаленном послеоперационном периоде страдают нейрогенной дисфункцией тазовых органов, требующей наблюдения и консервативного лечения.
Врожденные пороки сердца
Проблема врожденных пороков сердца (ВПС) — одна из наиболее значимых для детского здравоохранения: из-за высокой ранней смертности, склонности к формированию тяжелых, хронических осложнений и развития необратимых изменений в организме.
Эпидемиология
ВПС составляют в среднем около 35% всех врожденных пороков развития и занимают первое место (45-46%) среди причин младенческой смертности в этой группе. Без специализированной помощи на первом году жизни умирают 87% детей, в том числе 42% — в периоде новорожденности.
Рекомендуемые страницы:
Читайте также:
Источник
