Тактика при остром коронарном синдроме
Острый коронарный синдром нередко быстро развивается, в результате чего сердце начинает испытывать кислородное голодание. В таких случаях крайне важна своевременная первая помощь, что позволяет существенно снизить риск смерти.
Острый коронарный синдром (ОКС) — это группа заболеваний, связанных со снижением кровоснабжения сердечной мышцы. Блокировка может быть внезапной и возникать в одно мгновение. Другой вариант течения болезни — постепенное исчезновение кровоснабжения в течение определенного периода времени.
ОКС может протекать по разному, поэтому методы лечения зависят от величины поражения миокарда, но в любом случае первая помощь при остром коронарном синдроме должна быть оказана грамотно и своевременно.
Во время проведения первой медицинской помощи нередко используются лекарства из группы нитратов и анальгетиков. Дополнительно проводиться обследование больного посредством электрокардиографии, УЗИ и других методов диагностики. Это позволяет оценить величину и локализацию места поражения.
Видео: Оказание экстренной помощи при остром коронарном синдроме
Описание острого коронарного синдрома
Патогенез заболеваний из группы ОКС связан с жироподобными веществами, откладывающимися на стенках коронарных артерий. Эти сосуды снабжают сердечную мышцу кислородом и питательными веществами.
Сердце нормально работает, когда обеспечено постоянное и полноценное поступление крови, богатой кислородом. Сгусток крови или холестериновая бляшка, образуемые в артерии, наиболее часто приводят к закупорке коронарной артерии.
Типы острого коронарного синдрома
Медицинский термин “острый коронарный синдром” используется для описания трех вариантов течения ишемической болезни сердца (ИБС):
- Нестабильная стенокардия
- Инфаркт миокарда без подъема сегмента ST (NSTEMI)
- Инфаркт миокарда с подъемом сегмента ST (STEMI)
В случае снабжения сердечных клеток недостаточным количеством кислорода, кардиомиоциты могут погибнуть и тогда говорят о некрозе миокарда. Этот процесс необратимый, поэтому крайне важна первая помощь при ОКС, которая помогает сохранить сердечные клетки жизнеспособными.
Недостаток кровоснабжения любой ткани обозначается как ишемия. При полном прекращении поступления крови возникает некроз. В случае некротического повреждения сердечной мышцы ставят диагноз сердечного приступа или инфаркта миокарда.
При ишемии клетки сердца не погибают, но возникает их повреждение из-за кислородного голодания. Подобное приводит к тому, что миокард не функционирует правильно или эффективно. Патологическое состояние может носить временный характер или постоянный.
Для составления правильного лечения определяется тип острого коронарного синдрома, который зависит от местоположения блокированного участка, продолжительности кислородного голодания и количеством / величиной области повреждений.
Симптомы острого коронарного синдрома
Клиническая картина ОКС обычно развивается быстро, иногда без каких-либо предшествующих проявлений. Все же существуют симптомы, которые могут предупредить человека о том, что его здоровье нарушено.
Общие проявления острого коронарного синдрома:
- Боль в груди или дискомфортное ощущение за грудиной
- Боль или неприятное ощущение в одной или обеих руках, спине, челюсти, шее или животе
- Сбивчивое дыхание
- Головокружение или общее чувство слабости
- Диспепсия
- Тошнота или рвота
- Повышенное потоотделение
Эти признаки очень серьезны, и при их появлении нужно немедленно обратиться за врачебной помощью.
Боль в груди, развивающаяся на фоне острого коронарного синдрома, может начаться внезапно, без каких-либо предшествующих признаков. Подобное особенно характерно для сердечного приступа.
В других случаях болевые ощущения могут заметно усиливаться даже после отдыха. Подобный признак особенно характерен для нестабильной стенокардии.
Боль в груди или дискомфорт за грудиной, как правило, чаще всего встречаются при остром коронарном синдроме. Все же клинические признаки нередко зависят от возраста, пола больного и наличия у него других сердечно-сосудистых заболеваний.
Факторы риска и диагностика
Существуют определенные обстоятельства, при которых заметно возрастает вероятность развития острого коронарного синдрома. О них должно знать как можно большее количество людей. Факторы риска включают в себя:
- Пожилой возраст — 45 лет и старше для мужчин, 55 лет и старше для женщин
- Высокое артериальное давление
- Повышенный уровень холестерина
- Курение
- Недостаток физической активности
- Нездоровое питание
- Ожирение или лишний вес
- Сахарный диабет и другие эндокринные нарушения
- Семейная предрасположенность
Диагностика острого коронарного синдрома
Идентификация коронарного синдрома проводится врачом-кардиологом с учетом следующих характеристик:
- Определение тропонинов в крови, выделяемых поврежденной тканью сердца
- Выявление клинических признаков болезни
- Получение результатов электрокардиографии (ЭКГ)
Правильное определение типа болезни особенно важно, когда дело доходит до выбора стратегии лечения. Для уточнения диагноза используется как ЭКГ, так и другие методы визуализации:
- Электрокардиография (ЭКГ). Этот тест позволяет измерить электрическую активность сердца посредством электродов, прикрепленных к коже. Аномальные или нерегулярные импульсы могут указывать на плохую работу сердца из-за недостаточного поступления кислорода к миокарду. Определенные виды электрических сигналов могут также указать на местоположение блокировки.
- Анализы крови. Некоторые ферменты могут быть обнаружены в крови, особенно если наступила смерть кардиомиоцита и наступило повреждение сердечной ткани. Определение этих составляющих указывает на сердечный приступ.
- УЗИ сердца. Это ультразвуковое сканирование может показать, получает ли сердце достаточно крови. Также позволяет оценить состояние области повреждения после сердечного приступа.
Врачи также могут использовать другие тесты для определения необходимости дополнительного лечения или наличия сопутствующих заболеваний сердца.
В частности, иногда человеку с подозрением на ОКС предписывают носить монитор Холтера, который записывает электрическую активность сердца на протяжении суток-двух. Холтеровское мониторирование помогает определить, есть ли у человека аномальные сердечные ритмы или периодический недостаток кровоснабжения миокарда. Этот метод исследования особенно помогает, когда у больного отсутствуют какие-либо жалобы.
Дополнительные методы диагностики по типу КТ и МРТ могут быть использованы, чтобы исключить другие причины болезни, а также лучше оценить состояние человека.
Лечение острого коронарного синдрома
В первую очередь — это неотложное медицинское воздействие. В оказании первой помощи при ОКС важна каждая минута, поскольку от начала развития сердечного приступа может очень быстро наступить смерть.
Краткосрочная стратегия лечения включает уменьшение боли и улучшение кровотока, что позволяет восстановить работу миокарда как можно быстрее.
Долгосрочная тактика лечения основана на улучшении общей функции сердца, управлении факторами риска и снижении вероятности развития сердечного приступа. Чаще всего долгосрочная терапия проводится в условиях больницы и включает комбинацию из медицинских препаратов с хирургическими процедурами.
Лекарства, используемые для устранения острого коронарного синдрома:
- Нитроглицерин
- Антиагрегантные препараты
- Бета-блокаторы
- Ингибиторы ангиотензинпревращающего фермента (иАПФ)
- Блокаторы ангиотензиновых рецепторов (БРА)
- Статины
Людям, которые вызывают скорую медицинскую помощь, до ее приезда чаще всего рекомендуется принять аспирин. Если лекарства не могут облегчить проблемы и восстановить правильную функцию сердца, может потребоваться ангиопластика в сочетании со стентированием. Также в зависимости от показаний может проводится операция коронарного шунтирования.
Видео: Мастер класс по оказанию экстренной помощи при Остром коронарном синдроме Отек легких
Алгоритм первой помощи больным с острым коронарным синдромом
В случае подозрения на ОКС первая помощь и госпитализация больного являются обязательными условиями для успешного исхода и исключения дальнейших осложнений. Неотложная помощь, а также транспортировка больного с острым сердечным приступом, осуществляется в положении лежа со слегка поднятой головой.
Основные этапы оказания первой помощи при ОКС:
- Нитроглицерин кладется больному под язык. Это первая помощь при сердечной недостаточности, а также при остром коронарном синдроме. Принимать лекарство можно при необходимости через каждые 5-10 минут.
- Ацетилсалициловая кислота (жевательная таблетка 160-325 мг) принимается в случае отсутствия нитроглицерина.
- Клопидогрел — используется в тех случаях, когда у больного имеется повышенная чувствительность к нитроглицерину.
- Кислородная терапия. Проводится ингаляция с помощью гидратированного кислорода с использованием маски или назального катетера (скорость подачи 4-6 л / мин.). Если же устройства для ингаляции отсутствуют, нужно обеспечить доступ к больному достаточного количества воздуха. Особенно это относится к тем случаям, когда приступ случился в душном помещении.
- Анестезия нитроглицерином — проводится под контролем артериального давления и делается внутримышечно в сочетании с димедролом.
- Морфина гидрохлорид — вводится внутримышечно 1% в виде фолиевого раствора 1:20, позволять снять боль, которая длительно не проходит.
- Гепарин (5 тыс. Ед.).
Дальнейшая тактика зависит от данных электрокардиографии и общего состояния больного.
Лечение NSTEMI и NSTE-ОКС
Если ЭКГ не показывает типичные изменения, тогда это может быть ОКС без подъема сегмента ST (NSTE-ОКС). Также нередко больные страдают от «инфаркта миокарда без подъема сегмента ST» (NSTEMI).
Лечение нестабильной стенокардии и NSTE-ОКС проводится вначале аспирином, а во вторую очередь — ингибитором, таким как клопидогрел или диацилглицерин. Также используется гепарин (низкой плотности), такой как эноксапарин. Внутривенно вводится тринитроглицерин и тринитроглицерол, если проблема не устранена.
Анализ крови используется только в том случае, если нужно проверить нарастание сердечных тропонинов в течение 12 часов. Если результат положительный, тогда делается типичная коронарная ангиография в срочном порядке. Она позволяет быстро определить сердечный приступ и за довольно короткое время.
Если тропонины отрицательны, выполняются упражнения с тестом на беговой дорожке . Если нет признаков высокого сегмента ST на ЭКГ до следующего утра, тогда может быть показана ангиопластика.
Изменения образа жизни
В некоторых случаях острый коронарный синдром может быть предотвращен. Другая болезнь сердца нередко приводит непосредственно к ОКС, но те, у кого нет сердечно-сосудистых заболеваний, могут защитить себя, придерживаясь правил здорового образа жизни:
- Соблюдать диетическое питание, полезное для сердца и включающее побольше фруктов, овощей, цельнозерновых продуктов и нежирного белка.
- Не курить, а если самому трудно отказаться, можно попробовать лекарства и консультации, чтобы лишиться вредной привычки.
- Вести активный образ жизни, то есть заниматься регулярными физическими упражнениями, чтобы иметь хорошую физическую подготовку. Люди должны стремиться к умеренным физическим нагрузкам, по крайней мере, 2-3 часа в неделю.
- Нужно обратить внимание на ряд физиологических показателей, особенно важно знать свое артериальное давление и уровень холестерина и понимать, что означают эти цифры и как их держать в оптимальном диапазоне.
- Поддерживать здоровый вес, что позволит снять лишнюю нагрузку с сердца.
- Употреблять алкоголь в умеренных количествах, желательно свести к одному или двум алкогольным напиткам в день, а лучше вовсе от них отказаться, чтобы не было факторов повышения артериального давления.
Людям, у которых в прошлом были такие проблемы, как сердечный приступ, также может быть рекомендован аспирин в дополнение к ежедневным приемам других лекарств. В аспирине есть ацетилсалициловая кислота, которая помогает предотвратить образование тромбоцитов и снижает вероятность повторного сердечного приступа примерно на 22%.
С помощью коррекции образа жизни и использования правильных лекарств можно предотвратить острый коронарный синдром или вылечить его. Это позволит в дальнейшем заниматься и работать в свое удовольствие.
Видео: Неотложная помощь при ОКС
3.67 avg. rating (76% score) — 3 votes — оценок
Источник
Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.
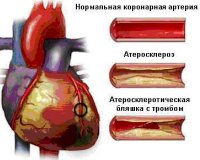
Острый коронарный синдром
Причины
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемом ST (ОКСП ST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъема ST (ОКСБП ST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Источник
