Табачный синдром плода клинические рекомендации
Главная —
Заболевания —
Табачный синдром плода
Табачный синдром плода – это комплекс симптомов, возникающий в результате воздействия табачного дыма на организм беременной женщины и ее плода.
Симптомы табачный синдром плода
- Малый вес при рождении (менее 2500 грамм).
- Развитие никотинового голода: постоянный плач, беспокойство, синюшность кожных покровов, одышка (нарушение дыхания), бессонница.
- Замедленная прибавка в весе.
- Пороки развития:
- врожденные черепно-лицевые аномалии (чаще — расщепление верхней губы и неба);
- пороки развития конечностей (отсутствие, уменьшение/увеличение размера);
- пороки сердца (дефекты клапана, стенки, сосудов сердца);
- пороки органов дыхания (недоразвитие носа, легких, атрезии, стеноз (сужение) бронхов);
- пороки желудочно-кишечного тракта (атрезии (заращения) пищевода, прямой кишки).
- Синдром внезапной детской смерти (неожиданная смерть новорожденного во время сна, когда при вскрытии не обнаруживается каких-либо причин смерти).
- Частые инфекционные заболевания (простуда, ангина, грипп).
- Аллергии.
Причины
- Активное (женщина сама курит) и пассивное курение (вдыхание табачного дыма, когда курит кто-то другой) во время беременности и до нее.
- Экологические вредности (выбросы химикатов из заводов, выхлопные газы автомобилей).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ анамнеза и жалоб заболевания (со слов родителей):
- пороки развития (искривление или отсутствие конечностей);
- расщепление губы, неба;
- заращение пищевода, прямой кишки;
- дефекты сердечного клапана;
- частые заболевания (простуда, ангина, грипп);
- замедленная прибавка в весе.
- Общий анализ крови. Определяет повышенное содержание карбоксигемоглобина (железосодержащего белка и угарного газа), анемию (состояние, при котором в кровотоке наблюдается пониженное содержание эритроцитов или недостаточное количество гемоглобина в них), увеличение лейкоцитов (белых телец крови).
Лечение табачный синдром плода
- Прекращение воздействия табачного дыма на организм.
- Помещение в кувезу (кроватка с подогревом и подачей оптимального объема кислорода) сразу после рождения.
- Симптоматическое лечение. В зависимости от проявлений, проводят хирургическое (при пороках) и медикаментозное лечение.
Осложнения и последствия
- Пороки развития:
- врожденные черепно-лицевые аномалии (чаще — расщепление верхней губы и неба);
- пороки развития конечностей (отсутствие, уменьшение/увеличение размера);
- пороки сердца (дефекты клапана, стенки, сосудов сердца);
- пороки органов дыхания (недоразвитие носа, легких, атрезии, стеноз (сужение) бронхов);
- пороки желудочно-кишечного тракта (атрезии (заращения) пищевода, прямой кишки).
- Задержка умственного и физического развития.
- Синдром внезапной детской смерти (неожиданная смерть новорожденного во время сна, когда при вскрытии не обнаруживается каких-либо причин смерти).
Профилактика табачный синдром плода
Профилактика возможна только со стороны беременной женщины:
- отказ от активного (женщина сама курит) и пассивного курения (вдыхание табачного дыма, когда курит кто-то другой);
- ежедневные прогулки на свежем воздухе;
- сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от консервированной, жареной, острой, пищи).
- Авторы
Женское здоровье. Большая медицинская энциклопедия – 2013 г.
Наркология. Национальное руководство. Под ред. Н.Н. Иванца, И.П. Анохиной, М.А. Винниковой. 2008 г.
Беременность неделя за неделей. Дмитрий Спиридонов. 2013 г.
Что делать при табачный синдром плоде?
Источник
Хотя большинство женщин относится к периоду беременности со всей ответственностью и стремится исключить из своей жизни все факторы, которые могут отрицательно отразиться на новорожденном, некоторым сложно порвать с пагубными привычками.
Зависимость от курения может быть очень сильной, но важно понимать, как это способно отразиться на будущем ребенке. Одна из аномалий – табачный синдром плода. Будущая мама должна понимать, что это за патология, и какие бывают последствия.
Основные особенности табачного синдрома плода
О табачном синдроме плода знают не все будущие мамы. Некоторые думают, что если курение приносит вред, то только им самим. На самом деле для будущего ребенка эта привычка женщины может оказаться фатальной.
Табачный синдром плода может развиться не только у тех, кто является заядлым курильщиком и выкуривает в день несколько десятков сигарет в сутки. Доказано, что с такой же скоростью патология развивается у пассивных курильщиков, когда от табачной зависимости страдает кто-то из членов семьи. 
Гестоз при беременности из-за курения
Еще на этапе беременности из-за активного или пассивного курения женщина может столкнуться со следующими негативными явлениями:
- кровотечение,
- риск выкидыша,
- гестоз,
- предлежание,
- рождение недоношенного ребенка.
У будущего малыша могут развиться следующие нарушения:
- дефицит гемоглобина в крови,
- нехватка фолиевой кислоты,
- накопление никотина и других токсических веществ,
- высокий риск смертности,
- внутриутробная гипоксия,
- гиповитаминоз.
После перенесенного табачного синдрома плода ухудшается способность плода приспосабливаться к новым внеутробным условиям жизни. Ребенок может страдать от гиперактивности, шумного дыхания во сне, легочных патологий.
В течение первых 8 месяцев жизни сохраняется высокий риск внезапной смерти. Курение негативно отражается на процессе лактации.
У матери сокращается количество молока, снижается качество. Анализы подтверждают, что продукт может содержать продукты сигаретного дыма.
Как табак влияет на плод
Для многих женщин стимулом прекратить курить во время беременности стало понимание того, насколько сильно сказывается табак на развивающемся ребенке. Когда будущая мама курит, ее плод находится в безвыходном положении, и будто закупорен в матке, пропитанной токсичными веществами. 
Вредное воздействие табачного дыма на плод
Всего через 8-10 минут после того, как женщина выкурит сигарету, у малыша учащается сердцебиение – оно может достигать 150 ударов в минуту. Помимо питательных веществ, плод получает все токсические соединения.
Лечение табачного синдрома плода довольно сложное. Поэтому намного лучше отказаться от пагубной привычки и защитить своего ребенка от опасных последствий.
Доказано, что курение будущей матери значительно отражается на разных параметрах новорожденного ребенка. Стоит рассмотреть каждый из них в отдельности.
Влияние на размер черепа
В норме окружность головы новорожденного ребенка составляет около 35 см. Хотя в зависимости от массы тела малыша этот параметр может немного изменяться, у детей, чьи матери были активными или пассивными курильщиками, окружность черепа составляет менее 32 см. 
Размер черепа у младенца
В результате у ребенка хуже развиваются легкие, чаще возникает одышка и респираторные заболевания. Увеличивается вероятность развития сахарного диабета, ожирения.
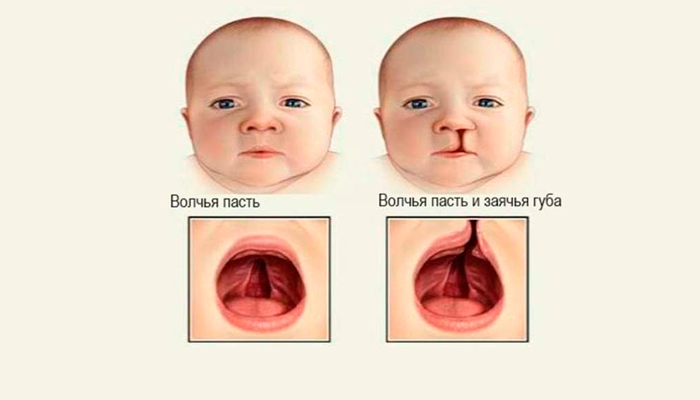
Влияние на появление дефектов лица
Дети, чьи матери продолжали курить во время беременности, чаще страдают от различных нарушений, связанных с дефектами лица. 
Возможная волчья пасть или заячья губа у ребенка в следствии курения при беременности
Увеличивается риск появления «заячьей губы» или «волчьей пасти».
Появление чрезмерной активности и импульсивности
Дети, пострадавшие от табачного синдрома плода, чаще проявляют бунтарство, беспокойство и негативизм. Особенно ярко все эти симптомы выражаются в течение первых двух лет. 
Гиперактивность у детей, пострадавших от табачного синдрома плода
Родители отмечают у ребенка тревожность, гиперактивность, импульсивность. Умственное развитие обычно ниже среднего. Некоторые склонны обманывать окружающих, более агрессивны, могут бить и кусать других.
Влияние на зубы
Дети, которые растут в семьях, где один или двое родителей курят, являются пассивными курильщиками. Их организм довольно сильно страдает от никотиновых ядов.
Исследования группы детей из 4000 в возрасте от 4-10 лет доказали, что повреждения зубов чаще возникают именно у тех, кто растет в семье, где родители курят. Они чаще сталкиваются с кариесом и нуждаются в помощи стоматолога.
Риск развития астмы
У детей, которые растут в семье курильщика или родились у женщины, которая во время беременности не порвала с пагубной привычкой, риск заболеть бронхиальной астмой в 1,5 раза больше. 
Астма у детей, как одно из последствий курения в период беременности
Если курит несколько поколений, риск развития астмы у внучки возрастает в 2,6 раза. Замечено, что склонность к заболеванию через поколение больше. Если мать не курила, а бабушка имела табачную зависимость, риск появления патологии у внучки возрастает в 2 раза.
Риск синдрома внезапной детской смерти
Самое страшное для родителей – смерть любимого ребенка. Ужасно, но пристрастие родителей к табаку увеличивает вероятность возникновения синдрома внезапной смерти младенца. Чаще всего такое происходит на первом году жизни.
Провоцирующими факторами могут стать следующие:
- сон ребенка на животе,
- отдых в душной комнате,
- табачный дым,
- слишком пушистая постель,
- повышенный тонус блуждающего нерва,
- послеродовая депрессия роженицы.
Чаще с таим синдромом сталкиваются родители мальчиков из неблагополучных семей. Еще больше риск у близнецов. Наиболее опасным периодом считается возраст до 13 недель. 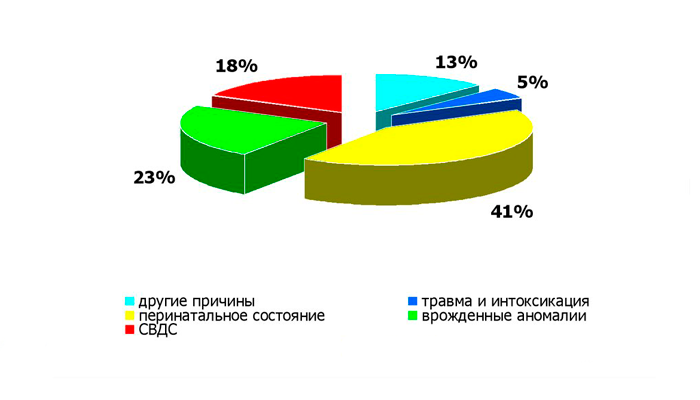
Статистика причин смертности детей первого года
Риск внезапной смерти младенца сокращается на 27%, если мать после родов прекратила курить. Еще на 55% опасность уходит, если женщина кормит грудью, а не искусственной смесью.
Заключение
Табачный синдром плода может привести к непоправимым последствиям. Хотя далеко не каждый новорожденный курящей матери погибает, риск довольно высок. Никто не может гарантировать отсутствие других патологий и аномалий развития.
Видео: Курение при беременности
Загрузка…
Источник
Термин используется для описания состояния маловесных новорожденных, которых во время беременности курили. Такие дети обычно рождаются в срок, но их вес меньше нормального, на 180 г. Позже у них нередко отмечаются нарушения психического развития.
Табачный синдром плода возможен не только у активных курильщиц — более 5 сигарет в день, но и у пассивных. У женщин повышается частота выкидышей, гестозов, недонашивания, предлежания и отслойки плаценты, кровотечений в родах; у ребенка — задержка внутри утробного развития по гипотрофическому типу из-за внутриутробной гипоксии, гиповитаминозов (в частности дефицит фолиевой кислоты, фоликобаламина), накопления в крови плода карбоксигемоглобина, никотина, тиоционата и др., а также расщелин губы и неба, рождения в асфиксии, перинатальной заболеваемости и смертности, в том числе и развития синдрома внезапной смерти.
Затруднение адаптации новорожденных к внеутробной жизни — полицитемический синдром, активация симпатико-адреналовой системы с синдромом гипервозбудимости, медленное восстановление транзиторных потери массы тела и желтухи, более активный и длительный синтез фетального гемоглобина и 2,3-дифосфоглицерата — признаки сохраняющейся тканевой гипоксии.
Кроме того, у ребенка как в неонатальном периоде, так и в дальнейшем увеличивается риск нарушений дыхания во сне, (шумное, свистящее, храп), легочной патологии (ОРВИ, бронхиты), задержек психомоторного и физического развития, синдрома внезапной смерти (СВС) в течение первых 8 месяцев жизни. Считается также, что следствием антенатальной экспозиции к табаку может быть и снижение интеллектуальных способностей, ранняя склонность к курению. Стоит упомянуть, что есть работы, в которых установлено в 2 раза более частое рождение детей с врожденными пороками развития, отражающимися на судьбе ребенка, у отцов — заядлых курильщиков.
Курение может также уменьшить количество молока у матери, а никотин, продукты сигаретного дыма — обнаруживаться в молоке матери
Принципы профилактики наследственных заболеваний
Несмотря на достигнутые успехи при лечении наследственных заболеваний, основное и решающее значение в борьбе с этой патологией принадлежит профилактике. Она осуществляется в двух направлениях: предупреждение возникновения новых мутаций и профилактика рождения больных детей в семьях, где есть наследственные заболевания.
Предотвращение вновь возникших мутаций пока затруднено. Для профилактики унаследованных мутаций существуют действенные подходы. Наибольшее значение имеет медико-генетическое консультирование и пренатальная (дородовая) диагностика.
Не менее важной является профилактика болезней с наследственным предрасположением (сердечно-сосудистые, нервные, психические заболевания, врожденные пороки развития, аллергические заболевания, лекарственная устойчивость или повышенная чувствительность к лекарственным и пищевым воздействиям и т. п.).
Для раннего выявления больных и лиц, предрасположенных к наследственным заболеваниям, большое значение придается учету генетических факторов. Если в семье установлен диагноз наследственной патологии, то остальным членам семьи желательно пройти специальное обследование. Это позволит выявить среди видимо «здоровых» родственников больного лиц с предрасположенностью к этому же заболеванию, и своевременно приступить к предупреждению развития патологии.
Важным методом профилактики наследственных заболеваний может стать введение генетического паспорта, работы, по созданию которого уже начались. Они получили финансовую поддержку в некоторых штатах США, в Финляндии. Генетический паспорт — это набор сведений, касающихся аллельного состояния группы генов и/или маркерных локусов у определенного индивидуума.
Каждая семья должна знать свои «слабые места». Составив и проанализировав родословную, можно выявить лиц, предрасположенных к развитию определенных заболеваний. Далее, используя методы молекулярной генетики, можно провести обследование на наличие или отсутствие у них генов предрасположенности к заболеванию, которым болеют его родственники. Уже говорилось о том, что в настоящее время открыты гены предрасположенности к аллергии, атеросклерозу, сахарному диабету, инфаркту миокарда, гипертонии, бронхиальной астме, некоторым гинекологическим, онкологическим и другим заболеваниям. При необходимости можно оценить состояние иммунитета, а также носительство измененных генов, приводящих к развитию моногенных наследственных заболеваний. Эти исследования должны проводиться только при добровольном согласии индивидуума на проведение тестирования и обязательном соблюдении полной конфиденциальности полученных результатов.
При согласовании с обследованным полученные результаты могут быть переданы его семейному врачу, который должен заниматься профилактикой развития заболевания.
Большие достижения в медико-генетическом консультировании связаны с внедрением методов пренатальной диагностики. Стало возможным не только рекомендовать ограничение рождений в семьях, но и прерывать беременность в случаях обнаружения у плода соответствующей патологии.
Пренатальная диагностика имеет исключительное значение при медико-генетическом консультировании, позволяя прогнозировать исход беременности в семьях с той или иной патологией.
С помощью пренатальной диагностики можно выявить многие пороки развития плода и более 500 наследственных заболеваний обмена веществ.
Принципы лечения наследственных и врожденных заболеваний
Общие подходы к лечению наследственных болезней сходны с подходами к лечению болезней любой другой этиологии. При лечении наследственной патологии полностью сохраняется принцип индивидуализированного лечения (лечить не болезнь, а болезнь у конкретного человека). Этот принцип особенно важен, поскольку наследственные болезни обладают гетерогенностью и с одной и той же клинической картиной могут протекать разные наследственные заболевания с разным патогенезом. В зависимости от генотипа, условий пре- и постнатального онтогенеза проявления мутаций у конкретного индивида могут модифицироваться. В лечении наследственных болезней и болезней с наследственной предрасположенностью выделяют следующие направления: симптоматическое, патогенетическое, этиотропное.
В основном применяются патогенетические и симптоматические методы, которые нередко задерживают течение болезни, а иногда вызывают обратное развитие симптомов. Комплексная терапия наследственных болезней включает и хирургические методы. Такие врожденные уродства и дефекты, как расщепление верхней губы, мягкого и твердого неба, вывих бедра, пилоростеноз, дивертикул пищевода, полидактилия и другие можно устранить операционно (реконструктивная хирургия). Иногда хирургические методы дополняют другие методы лечения (удаление гинекомастии при синдроме Клайнфельтера). Трансплантация органов и тканей как метод лечения наследственных болезней все больше входит в практику.
Аллотрансплантация может рассматриваться как передача нормальной генетической информации пациенту с нарушенным обменом веществ. Таким образом, трансплантацию можно рассматривать как метод генной терапии (подробнее метод генной терапии рассмотрен ниже). Такой подход предполагает пересадку клеток, тканей и органов, имеющих нормальную ДНК, для продукции активных ферментов или других продуктов гена у реципиента. Аллотрансплантация выполняется при разных наследственных болезнях и позволяет непрерывно восполнять недостаток ферментов, гормонов или предохранять орган от функциональных нарушений, обусловленных мутацией структурного гена. Примером может служить трансплантация надпочечников при адренокортикальной недостаточности, пересадка сердца при первичной кардиомиопатии. Огромные возможности хирургического лечения наследственных болезней, используются еще не в полной мере. В этом плане весьма перспективны микрохирургия и эндоскопическая хирургия.
Источник
