Свищ влагалищный код по мкб 10
Утратил силу — Архив
Также:
P-O-030

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Свищ женских половых органов неуточненный (N82.9)
Общая информация
Краткое описание
Мочеполовые свищи – это тяжелое и сравнительно частое заболевание, возникающее в результате ранений мочевых органов или трофических расстройств во время патологических родов, акушерских и гинекологических операций и приводящее к инвалидизации женщины в сравнительно молодом возрасте.
Пузырно-влагалищные свищи – нарушение целости стенок мочевого пузыря и влагалища.
Пузырно-маточные свищи — нарушение целости стенок мочевого пузыря и матки.
Пузырно-придатковые свищи — нарушение целости стенок мочевого пузыря, в результате прорыва гнойных тубоовариальных опухолей, дермоидных кист в мочевой пузырь.
Мочеточниково-влагалищные/мочеточниково-маточные – образуются вследствие нарушения васкуляризации или ранения мочеточников во время гинекологических операций.
Уретро-влагалищные свищи — образуются вследствие ранений мочеиспускательного канала при родоразрешающих и гинекологических операциях, а также при тяжелой травме с перелом костей таза.
Комбинированные свищи – в патологический процесс вовлечены несколько отделов мочеполовой системы (мочеточниково-пузырно-влагалищные свищи, сочетанное поражение мочеполовых органов и кишечника).
Другие виды влагалищных свищей – свищи, которые развиваются в результате нагноения раны и частичного ее заживления после зашивания разрыва промежности 3 степени, пластики кишечно-влагалищных свищей, после пластических гинекологических операций.
Код протокола: P-O-030 «Свищи с вовлечением женских половых органов»
Для поликлиник акушерско-гинекологического профиля
Код (коды) по МКБ 10:
N82 Свищи с вовлечением женских половых органов
Исключено: пузырно-кишечный свищ (N32.1)
N82.0 Пузырно-влагалищный свищ
N82.1 Другие свищи женских мочеполовых путей
N82.2 Свищ влагалищно-тонкокишечный
N82.3 Свищ влагалищно-толстокишечный
N82.4 Другие кишечно-генитальные свищи у женщин
N82.5 Свищи генитально-кожные у женщин
N82.8 Другие свищи женских половых органов
N82.9 Свищ женских половых органов неуточненный
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая Классификация мочеполовых свищей:
— акушерские;
— гинекологические.
II. По патогенетическому признаку:
— травматические;
— трофические;
— онкологические.
III. По локализации:
1. Пузырные свищи:
— пузырно–влагалищные;
— пузырно–маточные;
— пузырно-придатковые.
— мочеточниково-влагалищные;
— мочеточниково-маточные.
3. Уретровлагалищные и пузырно-уретровлагалищные свищи.
4. Комбинированные свищи:
— мочеполовые и мочекишечные.
5. Сложные мочеполовые свищи.
6. Другие виды влагалищных свищей:
— промежностно-влагалищные;
— промежностно-кишечные;
— промежностно-кишечно-влагалищные;
— лигатурные свищи влагалища и промежности.
Факторы и группы риска
1. Слабость родовой деятельности.
2. Роды при анатомически и клинически узком тазе.
3. Нераспознанная травма мочеполовых органов при наложении акушерских щипцов, вакуум-экстракции плода.
4. Нераспознанная травма при кесаревом сечении, гистерэктомии, во время искусственного аборта.
5. Интраоперационное кровотечение и плохая визуализация тканей.
6. Запущенные формы рака.
7. Передозировка рентгеновских лучей.
8. Инородные тела мочевого пузыря (при мастурбации).
9. Насильственный половой акт.
10. Химический ожог.
11. Туберкулезные поражения гениталий.
12. Бытовая травма.
13. Несвоевременное и нерациональное лечение тубоовариальных опухолей, дермоидных кист.
Диагностика
Жалобы:
Мочеточниково-влагалищные свищи:
1. Непроизвольное выделение мочи из влагалища (у большинства больных наблюдается тотальное недержание мочи (лежа и стоя), недержание мочи может усиливаться в положении стоя или при физической нагрузке).
2. Появление крови в моче (симптом Юссифа).
3. Боль в области мочевого пузыря и влагалища.
К жалобам на недержание мочи присоединяются другие жалобы, на фоне прогрессирования свища:
— повышение температуры;
— боль в поясничной области (со стороны свища);
— расстройства желудочно-кишечного тракта.
Мочеточниково-маточные свищи: основная жалоба — появление крови в моче (симптом Юссифа).
Пузырно-придатковые свищи: постоянное выделение гнойной мочи.
Мочеточниково-влагалищные и мочеточниково-маточные свищи:
1. Постоянное подтекание мочи из влагалища, появляется сразу после операции (травматические) или через несколько дней (трофические) в сочетании с нормальным мочеиспусканием.
2. Боль в поясничной области, появляется после прекращения подтекания мочи.
3. Лихорадка (обусловлена гидроуретеронефрозом).
1. Тотальное недержание мочи или потеря отдельных порций, в зависимости от локализации свища.
2. При расположении свища в дистальном отделе уретры – больные удерживают мочу, но при мочеиспускании она выделяется через свищевое отверстие.
3. При расположении свища в среднем и проксимальном отделе уретры — тотальное недержание мочи.
Другие виды влагалищных свищей
Основные жалобы:
— недержание газов;
— недержание жидкого кала;
— постоянное гнойное отделяемое из влагалища и/или свищевого отверстия в промежности.
При лигатурных свищах: рецидивирующее течение — периодически они закрываются, после чего усиливается боль, появляется выбухание и уплотнение, покраснение кожи, затем абсцесс опорожняется, боль стихает.
1. Осмотр на зеркалах: отмечается достаточно быстрое заполнение полости влагалища свободой жидкостью (мочой).
2. Бимануальное исследование: позволяет определить размеры, локализацию свища, подвижность передней стенки влагалища, степень его перифокального отека и воспаление слизистой оболочки.
Мочеточниково-влагалищные и мочеточниково-маточные свищи/ Уретровлагалищные свищи:
Осмотр на зеркалах: определяется фистула, из которой ритмически выделяется моча.
Лабораторные исследования:
— биохимическое исследование влагалищного транссудата (определение уровня креатинина и сравнение его с уровнем сывороточного креатинина);
— биохимическое исследование крови с определением уровня мочевины, креатинина, электролитов;
— общий анализ мочи с микроскопией осадка;
— исследование мазков для выявления специфической и неспецифической инфекции.
Инструментальные исследования:
1. «Красящая» проба (при небольших размерах свища и незначительном подтекании мочи).
Введение в мочевой пузырь физиологического раствора с добавлением индигокармина. Влагалище по всей длине рыхло тампонируют. Пациентка ходит в течение 10-15 минут. Окрашивание самого нижнего тампона характерно для стрессового недержания мочи, верхнего – предполагает пузырно-влагалищный свищ. При мочеточниково-влагалищном свище тампон промокает, но не окрашивается.
2. Внутривенная урография (позволяет выявить обструкцию мочеточников и мочеточниково-влагалищные свищи).
3. Цистография: при наличии пузырно-влагалищного свища определяется «вытекание» контрастного препарата через свищ за пределы мочевого пузыря при его ретроградном заполнении.
4. Контрастная вагинография: введение во влагалище катетера Фолея, с последующем введением контрастного вещества. Ретроградное заполнение мочеточника и полостной системы почки указывает на наличие мочеточниково-влагалищного свища.
5. Цистоскопия: позволяет определить расположение и количество свищей, их отношение к устью мочеточников и треугольнику Льето, состояние тканей вокруг фистулы.
6. Ретроградная уретропиелография: является наиболее точным методом выявления мочеточниково-влагалищных свищей.
7. Гистерография: является наиболее точным методом выявления мочеточниково-маточных свищей.
8. Метросальпиргография: является наиболее точным методом выявления мочеточниково-маточных свищей.
10. Катетеризация мочеточника.
11. Хроморектороманоскопия (для диагностики других видов влагалищных свищей).
Показания для консультации специалистов: консультация уролога.
Перечень основных диагностических мероприятий:
— анамнез;
— жалобы;
— бимануальный осмотр;
— биохимическое исследование крови с определением уровня мочевины, креатинина, электролитов;
— общий анализ мочи с микроскопией осадка;
— исследование мазков для выявления специфической и неспецифической инфекции;
— ретроградная уретропиелография;
— гистерография;
— цистоскопия;
— цистография.
Перечень дополнительных диагностических мероприятий:
— «красящая» проба;
— биохимическое исследование влагалищного транссудата (определение уровня креатинина и сравнение его с уровнем сывороточного креатинина);
— УЗИ-исследование;
— катетеризация мочеточника.
Дифференциальный диагноз
Пузырные свищи — стрессовое недержание мочи.
Лечение
Консервативное лечение возможно:
1. Пузырно-влагалищные свищи.
Консервативное лечение только при «точечных» (до 3 мм в диаметре) свищах:
— установление уретрального катетера Фолея № 12-14;
— введение во влагалище тампонов с синтомициновой эмульсией;
— строгий постельный режим.
Продолжительность консервативного лечения 6-8 недель. При безэффективности – оперативное лечение.
2. Мочеточниково-влагалищные и мочеточниково-маточные свищи
Консервативное лечение эффективно только в первые дни формирования фистул. То есть до развития рубцовой ткани:
— постоянный мочеточниковый стент в течение 6-8 суток.
Пузырные свищи — хирургическое закрытие свища и восстановление произвольного мочеиспускания естественным путем.
Пузырно-придатковые свищи – удаление гнойного очага и восстановление целостности мочевого пузыря.
Показания для госпитализации: плановой и экстренной
1. Размер мочеполового свища более 3 мм.
2. Безэффективность консервативной терапии.
Экстренная госпитализация: осложненные мочеполовые свищи.
Профилактические мероприятия:
Профилактика мочеполовых свищей:
1. Умение вовремя распознать травму мочевых органов, правильно оценить ее характер и выбрать адекватный способ устранения.
2. Санация очагов воспаления.
3. Реабилитационные мероприятия, направленные на восстановление нарушенных функций организма совместно с урологом, терапевтом.
Дальнейшее ведение, принципы диспансеризации: индивидуально.
Перечень основных медикаментов: нет.
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения:
1. Восстановление работоспособности и здоровья больных.
2. Хирургическое закрытие свища.
3. Отсутствие рецидивов заболевания.
Профилактика
Первичная профилактика:
1. Предупреждение акушерской травмы мочевой системы при плановом кесаревом сечении.
2. Правильная организация родовспоможения, своевременная диагностика клинически узкого таза и неправильного положения плода.
3. Своевременное гинекологическое обследование, выявление ранних стадий злокачественных новообразований.
4. Тщательное гинекологическое и урологическое обследование больных перед оперативным лечением.
5. Проведение плановых операций в первой фазе менструального цикла, когда тонус сосудов выше и меньше выражен отек тканей и венозный стаз.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы:
1. American College of Obstetricians and Gynecologists (ACOG). Medical management
of
tubal pregnancy. Washington (DC): American College of Obstetricians and
Gynecologists
(ACOG); 1998 Dec. 7 p. (ACOG practice bulletin; no. 3).
2. Клинические рекомендации, основанные на доказательной медицине: Пер. с
англ. /
Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. —2-е изд.,
испр. — М.: ГЭОТАР-МЕД, 2002. —1248 с.: ил.
3. American College of Obstetricians and Gynecologists (ACOG). Medical management
of
tubal pregnancy. Washington (DC): American College of Obstetricians and
Gynecologists
(ACOG); 1998 Dec. 7 p. (ACOG practice bulletin; no. 3).
4. Клинические рекомендации, основанные на доказательной медицине: Пер. с
англ. /
Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. —2-е изд.,
испр. — М.: ГЭОТАР-МЕД, 2002. —1248 с.: ил.
5. Клиническая гинекология, И.В. Дуда, В.И.Дуда, 1999 год.
6. Неоперативная гинекология, В.П. Сметник, 2003 год.
7. Доброкачественные опухоли и опухолевидные образования яичников,
В.М.Серов, Москва 2001 г.
8. Патология влагалища и шейки матки, В.И Краснопольский, Москва 1999 г.
9. Гинекология, Л.Н. Василевская, В.И Грищенко, Ростов–на-Дону 2002 г.
10. Урологическая гинекология, Ю.В.Цвелева, С.Б. Петрова, Санкт-Пербург 2006г.
- Список использованной литературы:
Информация
Список разработчиков:
Мырзабекова Г.Т., главный врач Городского Центра Репродукции Человека, г. Алматы
Шакаралиева Э.М., зам. главного врача Городского Центра Репродукции Человека, г. Алматы
Гребенникова Г.А., врач Городского Центра Репродукции Человека, г. Алматы
Баймурзаева Л.Г., врач Городского Центра Репродукции Человека, г. Алматы
Рослякова А.Г., врач Городского Центра Репродукции Человека, г. Алматы
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
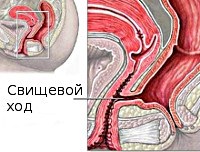
Название: Ректовагинальный свищ.

Ректовагинальный свищ
Описание
Ректовагинальный свищ. Врожденное или приобретенное патологическое сообщение между полостями прямой кишки и влагалища. Проявляется отхождением газов, слизи и кала через влагалище, болями в области промежности, болезненностью при половом акте, дизурическими расстройствами. Для диагностики используют влагалищный осмотр, ректовагинальное обследование, ректороманоскопию, фистулографию. Лечение может быть только оперативным с иссечением и/или замещением дефекта прямокишечно-вагинальной перегородки собственными тканями пациентки, коллагеновой заплатой или пробкой.
Дополнительные факты
Ректовагинальные свищи встречаются сравнительно нечасто. Лишь в 0,001% случаев они являются врожденными, распространенность заболевания среди взрослых не превышает 0,33%. Чаще всего болеют женщины репродуктивного возраста, что обусловлено тесной связью патологии с травматизацией в родах. Обычно свищи ректовагинальной перегородки небольшие (1,0-2,0 мм в диаметре), в некоторых случаях размеры свищевых отверстий достигают нескольких сантиметров. Хотя заболевание не представляет угрозы жизни пациентки, его клинические проявления доставляют значительный дискомфорт. Поскольку классические операции по удалению таких свищей почти в трети случаев завершаются рецидивами, специалисты в сфере гинекологии и проктологии постоянно работают над поиском менее инвазивных и более эффективных вмешательств.
Ректовагинальный свищ
Причины
Стенки влагалища и прямой кишки плотно прилегают друг к другу на участке достаточно большой протяженности. Поэтому при возникновении предрасполагающих условий целостность ректовагинальной перегородки может нарушаться с формированием прямокишечно-влагалищного свища. Крайне редко патология является врожденной — в подавляющем большинстве случаев она формируется под воздействием внешних причин. К образованию ректовагинального свища приводят:
• Травмы, полученные в родах. Перегородка между прямой кишкой и влагалищем может механически разрываться при рождении крупного плода, его вакуум-экстрации или извлечении за тазовый конец, наложении акушерских щипцов, проведении плодоразрушающих операций. Очень редко травмой сопровождается грубое выполнение акушерских пособий (поворота плода на ножку и тд ).
• Затяжное течение родов. При длительном безводном промежутке происходит отмирание мягких тканей вследствие их ишемии при прижатии головкой плода к тазовой кости. При значительных площадях повреждения послеродовый свищ формируется на 3-8 день. Риск особенно возрастает у рожениц с неправильным положением плода и узким тазом.
• Инфицирование послеродовых разрывов. Даже при своевременном ушивании разрыва стенки влагалища, мышцы, поднимающей задний проход или анального сфинктера возможно воспаление раны. В таких случаях ее заживление замедляется, швы в ректовагинальной стенке становятся несостоятельными, возникает свищ.
• Травма прямой кишки. Прямокишечно-влагалищная перегородка может повреждаться при оперативных вмешательствах по удалению доброкачественных и злокачественных новообразований прямой кишки. В редких случаях такие травмы наблюдаются при медицинских манипуляциях (грубом введении наконечника клизмы, термометра, подводном промывании кишечника и тд ) или анальных половых актах.
• Заболевания половых органов и кишечника. Повреждением ректовагинальной перегородки осложняется болезнь Крона, дивертикулез прямой кишки. Деструкция тканей возможна при распаде объемных новообразований у пациенток с раком толстого кишечника, шейки матки, тканей влагалища.
• Абсцессы. Свищевой ход между влагалищем и прямой кишкой может сформироваться в месте прорыва скоплений гноя при парапроктите, туберкулезе половых органов, сифилисе.
Патогенез
Ключевым звеном формирования свищей в ректовагинальной перегородке является повышенное давление в прямой кишке (по сравнению с влагалищем). При возникновении любого сообщения между этими органами слизистая кишечника быстро выворачивается в полость вагины. Для ее циркулярного прирастания к краям дефекта требуется не более 7 дней. Поскольку в возникший канал постоянно поступает содержимое кишечника, грануляции участка повреждения не происходит. Полное формирование типичного губовидного свища длится до 4 месяцев (кроме случаев массивного размозжения тканей при затяжных родах или проникающих ранениях).
Классификация
В основу классификации ректовагинальных свищей положена их форма и расположение по отношению к краю заднепроходного отверстия. Различают следующие виды свищей:
• Высокие. Локализующиеся на расстоянии 60 мм и более от края ануса.
• Средние. Расположенные в 30 — 60 мм от края заднепроходного отверстия.
• Низкие. Локализующиеся не выше чем в 30 мм над задним проходом.
Большинство свищей имеют классическую губовидную форму, их отверстия во влагалище и прямой кишке совпадают, а канал является коротким и прямым. На фоне острого парапроктита, колита или проникающего ранения анальной области формируются так называемые трубчатые свищи, для которых характерны множественные каналы, затеки и осумкованные полости с гноем в параректальной клетчатке.
Симптомы
Симптоматика определяется размерами и локализацией свищевого хода. Типичные признаки — отхождение через влагалище кишечных газов, неконтролируемое выделение слизи (при маленьких соустьях) и каловых масс (при больших свищах). У некоторых пациенток с присоединившейся инфекцией влагалищные выделения становятся гнойными, возникает дискомфорт, болезненные ощущения, жжение и зуд вагины и промежности. При растяжении воспаленных тканей, которые формируют и окружают свищ, женщина испытывает боль во время полового акта. При интенсивном болевом синдроме сексуальные отношения становятся невозможными.
Гнойные выделения из влагалища. Запор. Плаксивость. Раздражительность.
Возможные осложнения
Ректовагинальные свищи осложняются локальными и восходящими инфекционно-воспалительными заболеваниями органов половой и мочевыделительной систем. У таких пациенток чаще возникают острые и хронические кольпиты, эндоцервициты, эндометриты, сальпингиты, аднекситы, параметриты, уретриты и циститы. При вовлечении в воспалительный процесс придатков матки возможно нарушение менструальной функции вплоть до полного прекращения месячных. Возрастает риск бесплодия и невынашивания беременности. Со стороны ЖКТ выявляются такие осложнения как запоры или, наоборот, частый жидкий стул.
Диагностика
При подозрении на ректовагинальный свищ назначают комплекс обследований, позволяющий обнаружить свищевой канал, оценить его размеры, форму и расположение. Для постановки диагноза наиболее информативны:
• Осмотр на кресле. При визуализации в зеркалах на задней стенке влагалища обнаруживается характерное отверстие, через которое может поступать слизь или кал. Мануальное обследование подтверждает наличие свища, выявляет рубцевание окружающих тканей. При необходимости можно воспользоваться пуговчатым зондом.
• Двуручное ректовагинальное исследование. Расширяет возможности обычного гинекологического осмотра, позволяет обнаружить соустье на передней стенке прямой кишки, а также его связь с влагалищем.
• Ректороманоскопия. При детальном осмотре слизистой прямой кишки на ней легко определяется свищевое отверстие. В сомнительных случаях с помощью эндоскопического аппарата можно произвести забор тканей для исследования.
• Фистулография. Один из наиболее информативных методов диагностики. Введение в свищ рентгеноконтрастного вещества с последующим выполнением серии снимков обеспечивает точное определение количества, направления и протяженности свищевых ходов, выявляет затеки и полости.
В более сложных диагностических случаях в качестве дополнительных методов рекомендованы хроморектороманоскопия, УЗИ прямой кишки ректальным датчиком, вагино-, прокто- и ирригография. Для оценки функциональной состоятельности анального сфинктера могут назначаться электромиография и сфинктерометрия.
Дифференциальная диагностика
Дифференциальная диагностика выполняется при предположении о существовании других заболеваний, осложнившихся прямокишечно-вагинальным свищом, — злокачественной опухоли, дивертикулеза, болезни Крона К постановке диагноза, кроме гинеколога, обычно привлекают проктолога.
Лечение
Единственным методом лечения заболевания является хирургический. При острой травме ректовагинальной перегородки показано ушивание дефекта в течение первых 18 часов. При таком подходе вероятность возникновения септических осложнений минимальна. Ликвидация сформировавшихся свищей является сложной задачей и часто выполняется в два этапа. В ряде случаев, когда риск последствий от вмешательства превышает неудобства, испытываемые пациенткой, от операции рекомендуется воздержаться. Выжидательная тактика оправдана при свищах небольших размеров с минимальными клиническими проявлениями (выделением небольших количеств газов и слизи при отсутствии болевого синдрома и осложнений).
В 70% случаев за 2-3 месяца до вмешательства по устранению свища на переднюю брюшную стенку накладывается колостома для выведения кала. Временное выключение нижних отделов кишечника создает условия для лечения местного воспаления, после чего некоторые свищи самостоятельно заживают. На сегодняшний день разработано более 30 методик для оперативного лечения ректовагинальных свищей. Различные техники отличаются как доступом (ректальным, промежностным, вагинальным, а при обширных поражениях — полостным), так и техникой пластики. Для устранения дефекта тканей используют:
• Ауто. Или аллотрансплантат. После иссечения рубцово-измененной ткани и свищевого соустья свищ закрывают лоскутом собственной ткани пациентки или коллагеновой заплатой. Для аутотрансплантации берут ткани прямокишечной или влагалищной стенки либо сосудисто-жировой лоскут из основания малой половой губы.
• Биологические коллагеновые пробки. Преимуществом метода является безопасность и малая инвазивность. Вмешательство выполняется без разрезов, при этом в свищевой канал вводится обтуратор, изготовленный из волокон коллагена. Пробка фиксируется швами со стороны прямой кишки, хорошо перекрывает дефект ректовагинальной стенки и за несколько недель полностью замещается собственными тканями.
• Титановые клипсы. Новый способ лечения свищей прямокишечно-влагалищной перегородки. Предполагает сдавливание стенок канала специальной клипсой из никелида титана, обладающего памятью формы. Отличается безболезненностью и легким течением послеоперационного периода.
При наличии показаний оперативное вмешательство по ликвидации свищевого канала совмещают с передней леваторопластикой, вагинопластикой и сфинктеропластикой (при дефекте мышцы, сжимающей анус). После полного заживления свища колостому, если она накладывалась, закрывают.
Прогноз
Ткани, из которых сформирована ректовагинальная перегородка, являются очень тонкими и обычно изменены из-за рубцово-воспалительных процессов. Поэтому частота рецидивов заболевания достигает 18-32% при традиционных операциях и 10-15% — при использовании биологических коллагеновых пробок. Если в течение 3-4 месяцев не получен стойкий результат, проводится повторное радикальное вмешательство. При правильной тактике лечения положительные результаты достигаются в 96% случаев. Если после перенесенной операции женщина планирует беременность, родоразрешение возможно только через кесарево сечение.
Профилактика
Для профилактики рекомендуется выбор оптимальной акушерской тактики ведения беременных с узким тазом, крупным плодом, при нетипичных предлежаниях и вставлениях головки, раннем излитии околоплодных вод. Важную роль играет бережное выполнение акушерских операций и пособий, инвазивных манипуляций, качественная ревизия родовых путей и быстрое ушивание повреждений.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
