Суставной панариций код мкб
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 9 ноября 2019;
проверки требует 1 правка.
Панари́ций (лат. panaricium — ногтоеда[1]; народное: волос, волосень кости (пальца)) — острое гнойное воспаление тканей пальцев рук и, реже, пальцев ног.
Нагноения, возникающие в мягких тканях тыльной поверхности пальцев (кроме области ногтя), к панарициям обычно не относят[2].
Возникновение заболевания[править | править код]
Чаще всего панариций возникает от проникновения в мягкие ткани ладонной поверхности пальца гноеродных микробов (как правило, стафилококков, реже стрептококков, иногда отмечается смешанная патогенная микрофлора)[3].
Проникновение осуществляется через мелкие ранки, уколы, ссадины, царапины, заусенцы, занозы, которые часто остаются даже незамеченными, и которым не придаётся должного значения. Очень часто панариций возникает у детей, этому способствует часто пренебрежительное отношение ребёнка к правилам элементарной гигиены, активность, в ходе которой дети постоянно трогают руками различные предметы, повреждая руки и инфицируя их, а также нежная кожа ребёнка, не имеющая таких барьерных свойств, как кожа взрослого человека.
На ладонной поверхности пальца кожа соединена с ладонным апоневрозом плотными сухожильными тяжами. От глубоких слоёв кожи пальцев в глубину идут прочные эластичные волокна, которые с продольными пучками соединительной ткани образуют ячейки наподобие пчелиных сот. Эти ячейки наполнены жировыми комочками. Вследствие этого воспалительный процесс на пальце не может распространяться по плоскости, а быстро направляется по ходу соединительнотканных тяжей вглубь, поражая глубокие ткани и переходя на сухожилия, кости и суставы. Из-за этих же условий воспалительный выпот находится под значительным давлением, что вызывает сильную боль. Кроме того, скопление экссудата в замкнутых полостях между соединительнотканными перемычками приводит к нарушению кровообращения за счёт сдавливания питающих сосудов и развитию некрозов тканей.
Если не принять срочных мер, то нагноение распространится вглубь тканей — к сухожилиям, кости, суставу, что может привести к значительной и даже полной потере функции пальца. В запущенных случаях воспалительный процесс захватывает все ткани пальца, возникает пандактилит (от др.-греч. πᾶς «весь» и δάκτυλος «палец»). Это самое тяжёлое гнойное поражение пальца кисти. Включает поражение кожи, подкожной клетчатки, сухожильных структур, кости и (или) сустава. В ряде случаев это заболевание может закончиться ампутацией.
Виды заболевания[править | править код]
- Кожный возникает на тыле пальца. Гной скапливается под эпидермисом, в результате чего образуется пузырь, наполненный мутной, иногда кровянистой жидкостью. Кожа вокруг пузыря приобретает красный оттенок, иногда становится ярко-красной. Боли умеренные, часто совсем не сильные, иногда возникает ощущение жжения. Со временем пузырь увеличивается, это сигнал к тому, что воспаление переходит на более глубокие ткани и болезнь прогрессирует.
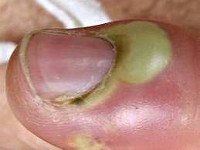
- Околоногтевой (паронихий), (от греческого: para — возле и onyx — ноготь). Воспаление околоногтевого валика. Паронихий часто возникает после некачественно сделанного маникюра. Воспаление начинается у края ногтевой пластинки, в коже ногтевого валика, вследствие различных повреждений кожи (мелкие трещинки, заусенцы, микроскопические порезы). При околоногтевом панариции возможно полное поражение валика и подлежащей клетчатки.
- Подногтевой — воспаление тканей под ногтем. Может возникать в случае проникновения гноя под ногтевую пластинку. Часто такой панариций развивается после укола или попадания занозы под ноготь.
- Подкожный возникает на ладонной поверхности пальца, под кожей. Вследствие того, что кожа на этой стороне пальца достаточно плотная, образующийся под ней гной долго не может вырваться наружу, и процесс распространяется вглубь. Часто подкожный панариций ведёт к дальнейшему поражению сухожилий, суставов и кости. Иногда поражает их одновременно.
- Костный — поражение кости пальца. Развивается либо при непосредственном попадании инфекции в костную ткань (например, при инфицированных открытых переломах), либо при распространении гнойного процесса на кость с прилежащих мягких тканей.
- Суставной — гнойный артрит межфалангового сустава. Развивается как при непосредственном попадании инфекции в полость сустава (например, при ранении), так и вследствие длительного гнойного процесса в мягких тканях пальца над суставом. Для суставного панариция характерно веретенообразное расширение, резкое ограничение движений в суставе, болезненность при пальпации и движениях. Чаще всего поражается сустав первой фаланги.
- Костно-суставной чаще всего развивается вследствие прогрессирования суставного панариция. При таком виде заболевания происходит вовлечение в гнойный процесс суставных концов межфаланговых суставов. Однако окружающие сустав сухожилия сохраняются.
- Сухожильный (тендовагинит). Один из наиболее тяжёлых видов панариция, приводит к длительному нарушению функции кисти. Для него характерно опухание пальца, нахождение его в согнутом положении, ограничение движений, сильные боли. Особенно сильные боли возникают при попытках разогнуть палец.
Симптомы заболевания[править | править код]
Общими симптомами панариция являются: боль (от очень слабой до очень сильной, пульсирующей, дёргающей, способной лишить сна и покоя), отёчность, гипертермия (чаще всего строго соответствует очагу поражения), покраснение, головная боль, повышение температуры, озноб. Тяжесть заболевания и скорость распространения инфекции во многом зависит от состояния иммунной системы организма и общего физического состояния человека.
Осложнения[править | править код]
При панариции возможны многочисленные осложнения: воспаление лимфатических узлов и сосудов (лимфангит, лимфаденит), миозит, тромбофлебит, сепсис, флегмона кисти (воспаление глубоких тканей), остеомиелит, общее заражение крови и т. д.[4]
Профилактика заболевания[править | править код]
- Предупреждение поражения пальцев (работа в защитных перчатках, аккуратность при маникюре и во время ухода за кистями рук, аккуратность в быту);
- Поддержание чистоты рук;
- В случае повреждения пальца необходимо смазать рану йодом и наложить стерильную повязку (как правило, это часто игнорируется, а между тем панариций начинается с самых незначительных повреждений кожи).
Лечение заболевания[править | править код]
Лечение возникшего панариция иногда протекает достаточно легко (если заболевание не запущено), но необходимо помнить, что лечение в домашних условиях и многочисленными «народными средствами» часто приводит к различным осложнениям и потере драгоценного времени. Поэтому лучше при возникновении подозрения на панариций сразу обратиться к врачу. Ситуация ещё осложняется и тем, что чаще всего гнойный процесс вызывается стафилококками, нечувствительными к большинству антибактериальных препаратов. Поэтому приём таких препаратов при самолечении может не дать никаких результатов и только приведёт к потере времени и даст болезни возможность прогрессировать. К тому же распространение инфекции происходит очень быстро, и упущенное время даст возможность вовлечь в процесс более глубокие слои кожи и новые ткани, что может привести к остеомиелиту (расплавление гноем кости).
В начальных стадиях поверхностного панариция допустимы консервативные методы лечения, различные способы устранения боли, тепловые процедуры, УВЧ, несложные операции. Если процесс не остановлен, то необходимо серьёзное хирургическое вмешательство. Костный, суставной и сухожильный панариций лечится только хирургическим путём, причём хирургическая помощь должна быть оказана как можно раньше, особенно в случае с сухожильным панарицием, так как сухожилия быстро погибают в условиях окружающего гнойного процесса[5].
Хирургическое лечение[править | править код]
После обработки фаланги антисептиками и обезболивания (чаще выполняют местную анестезию по Оберсту-Лукашевичу растворами новокаина или лидокаина при отсутствии аллергии или предварительно выполненной реакции на чувствительность к анестетикам (допускается скарификационная проба)) выполняется вскрытие панариция, удаление гнойного содержимого, ревизия полости на наличие карманов и затеков, рекомендуется контрапертура, обязательным условием санация полости растворами антисептиков и постановка перчаточного дренажа, мазь (на выбор оперирующего хирурга), асептическая повязка.
Выполняется анестезия по Оберсту-Лукашевичу в случае панариция дистальной и средней фаланг пальцев. В остальных случаях применяется метод или по Брауну-Усольцовой, или внутрикостным введением анестетика (в случае глубоких форм панариция и флегмон кисти). Методика по Брауну-Усольцовой подразумевает введение раствора анестетика в межпястные промежутки (2,3,4), внутрикостной анестезии – внутрикостно.
В послеоперационном периоде – антибиотики широкого спектра действия, НПВС, бифидобактерии[источник не указан 601 день]. Перевязки по состоянию ран, перчаточный дренаж удаляется после очищения раны от гнойного содержимого. На этапе активной грануляции – УВЧ, солевые ванночки[6].
Примечания[править | править код]
Литература[править | править код]
- Большая медицинская энциклопедия, Т. 18: «Остеопатия — Переломы». — 1982. — 528 с.: ил.
- Панариций — статья из Большой советской энциклопедии.
Источник
Панариций — это инфекция мягких тканей в области кончика пальца, имеющая код L03.0 по МКБ-10. Особенность панариция в том, что он развивается в отдельных клетчаточных пространствах пальца. Они разделяются перегородками из соединительной ткани, внутри которых может возникнуть инфекция.
При мелких травмах пальца инфекция начинает развиваться в отдельных клетчаточных ячейках. Появление отека и гной в замкнутом объеме резко повышают давление. Из-за этого нарушается кровоснабжение инфицированной области, и быстро развиваются локальные очаги омертвения.
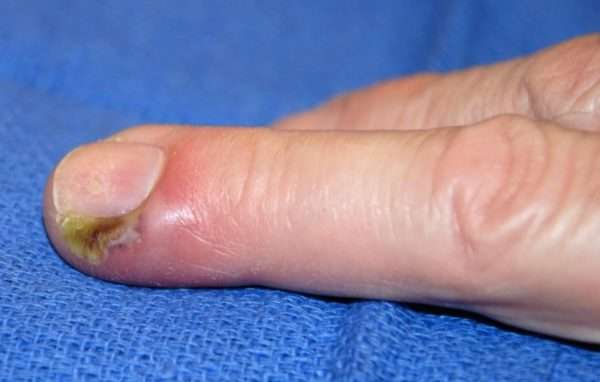
Иногда участок омертвения распространяется на кожу и происходит спонтанная декомпрессия воспалительного очага. Если кожа остается неповрежденной, инфекция будет распространяться на другие части пальца и кисти. Чаще всего панариций развивается в большом и указательном пальцах.
Симптомы панариция
При прогрессировании инфекции появляется острая боль в пальце, которая связана с отеком отдельной ячейки клетчаточного пространства. На этом этапе панариций может разрешиться без лечения.
При прогрессировании панариция появляется пульсирующая боль, которая мешает спать. Первая бессонная ночь является показанием для хирургического лечения панариция.
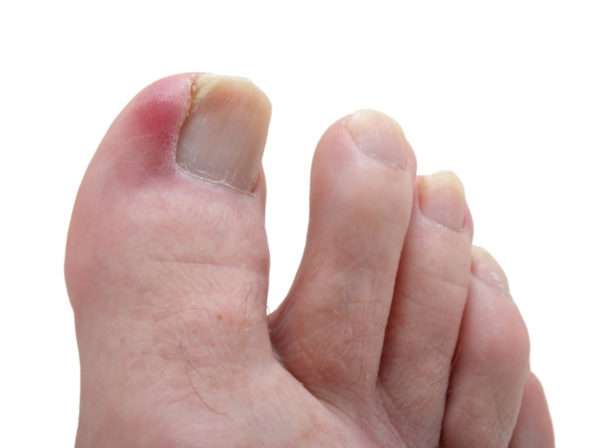
Одним из вариантов панариция может быть паронихий, который поражает околоногтевой валик.
Паронихий
Паронихий – это наиболее часто встречающаяся инфекция руки, которая начинается как воспаление подкожной клетчатки, но может быстро перейти в абсцесс. У женщин это заболевание проявляется в три раза чаще, чем у мужчин. К его развитию предрасположены больные ВИЧ-инфекцией и люди, длительное время принимающие глюкокортикоиды.
Некоторые болезни нарушают ногтевую пластинку, околоногтевой валик, кутикулы и провоцируют развитие паронихия. К ним относят:
- псориаз,
- побочное действие ретиноидов,
- средства для лечения ВИЧ-инфекции.
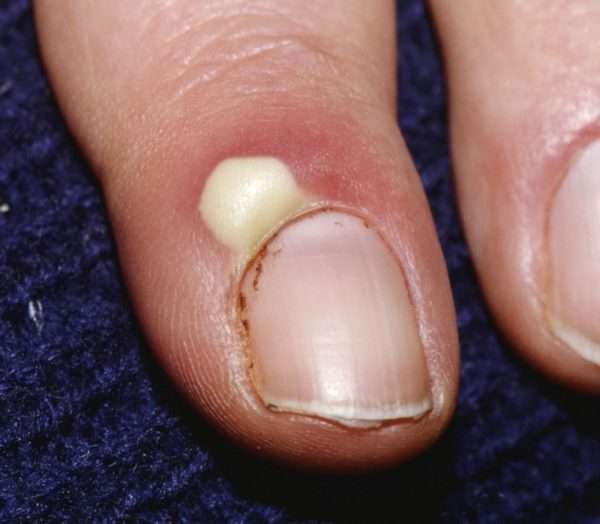
Существует два типа паронихия:
- Острый – болезненное состояние сопровождающееся образованием гноя вызванного стафилококком.
- Хронический – его причиной становится грибковая инфекция.
Острый паронихий
Острый паронихий обычно развивается в результате небольшой травмы, которая отделяет околоногтевой валик от ногтя. К таким повреждениям относят:
- заусенцы,
- порезы при стрижке ногтей,
- маникюр,
- наращивание ногтей.
Для острого паронихия характерны следующие симптомы:
- отек и покраснение кончика пальца,
- скопление гноя под кожей,
- воспаление кожной складки в основании ногтя.
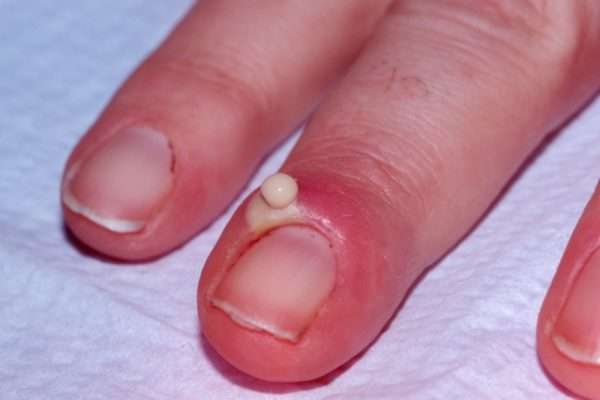
Область воспаления и скопление гноя могут распространяться на противоположный ногтевой валик через участок кожи на основании ногтевой пластинки. Паронихий может переходить в панариций. При прогрессировании инфекции возможно повреждение глубоко расположенных структур, сухожилий, костей и суставы.
Хронический паронихий
Причиной хронического паронихия является грибковая инфекция. Если это заболевание длительное время не поддается лечению, то он может быть проявлением какого-либо новообразования.
Эта болезнь развивается у людей, которые работают во влажной среде, контактируют со слабыми щелочами или кислотами. К такой категории относят:
- уборщиц,
- посудомоек,
- барменов,
- флористов,
- пекарей,
- профессиональных пловцов.
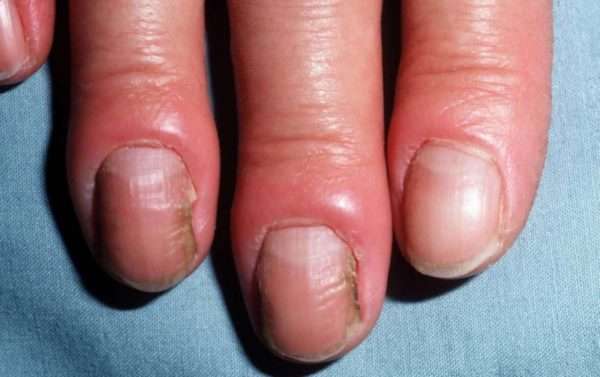
Хронический паронихий проявляется:
- отеком, покраснением и болезненностью околоногтевых валиков без признаков жидкого гноя,
- утолщением и изменением цвета ногтевой пластинки, появлением на ней выраженных поперечных борозд,
- отделением от ногтевой пластинки кутикулы и валиков, что может предрасполагать к инфицированию.
Диагностика
Для диагностики паронихия и панариция используют различные микробиологические методики, которые позволяют выявить бактерии, грибы или признаки герпетической инфекции.
Иногда применяют рентгенологическое исследование для выявления инородного тела внутри пальца.
Лечение паронихия и панариция
При появлении покраснения кожи вокруг ногтя следует 3-4 раза в день по 15 минут делать ванночки, состоящие на 50% из горячей воды и жидкого антибактериального мыла.

Если на фоне покрасневшей кожи появляются видимые скопления гноя, нужно обратиться к врачу. Также консультация хирурга понадобится, если происходит распространение отека и покраснения кожи с области околоногтевых валиков на область подушечки пальца.
При формировании любого абсцесса необходимо его вскрытие и дренирование. Иногда возникает необходимость полного удаления ногтевой пластинки. После дренирования абсцессов больному также следует в течение 48 часов делать горячие ванночки.
Антибиотики
Если покраснение кожи не выходит за границы околоногтевых валиков, то необходимости в антибактериальных препаратах нет. Однако, при появлении сильного отека мягких тканей у пациента, страдающего сахарным диабетом, заболеванием периферических сосудов или иммунодефицитом, понадобится короткий курс антибиотиков.

Антибактериальные средства при паронихии назначают больным с хроническими заболеваниями или в тех случаях, когда отек и покраснение распространяются на подушечку пальца.
Чаще всего причиной становится бактерия стафилококк. Этот микроорганизм не чувствителен к обычному пенициллину. Поэтому для лечения применяют защищенные пенициллины или цефалоспорины первого поколения.
В большинстве случаев паронихий можно лечить в домашних условиях. Госпитализация бывает необходима при распространении инфекции на глубокие клетчаточные пространства руки, сухожилия, кости. Хронический паронихий лечат противогрибковыми препаратами местного действия или для приема внутрь.
Профилактика
Для профилактики панариция следует:
- Отказаться от привычки грызть ногти.
- Носить резиновые перчатки при частом мытье рук или работе во влажной среде.
- Контролировать такие хронические заболевания, как сахарный диабет.
- Чаще мыть руки при работе с почвой, древесиной и в любой ситуации, когда возможно получить порез, укол или ссадину.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Анатомия и патанатомия
- Классификация
- Симптомы
- Диагностика
- Лечение
- Список литературы
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Панариций.
Панариций
Описание
Это острый гнойно-воспалительный процесс, локализующийся в тканях пальцев (реже — на пальцах ног) и происходящий на ладонной поверхности пальцев. Это проявляется болью, отеком, покраснением, повышением температуры, симптомами общей интоксикации. Диагноз ставится на основании жалоб и результатов объективного обследования. Если вы подозреваете, что это заболевание костей и суставов, необходима рентгенография. На ранних стадиях возможно консервативное лечение. При формировании абсцесса, вскрытии, дренировании, в тяжелых случаях необходимо указание на ампутацию.
Дополнительные факты
Панариций — острое нагноение пальцев (реже — пальцы ног). Это одна из самых распространенных патологий в гнойной хирургии. Он развивается в результате деятельности пиогенных микроорганизмов (очень часто Staphylococcus aureus), проникающих в ткани через незначительные кожные образования. При панариции отмечаются припухлость, покраснение и боль в области пальцев. В тяжелых формах наблюдаются озноб и лихорадка. Боль может быть острой, пульсирующей, лишающей вас сна. На ранних этапах возможно консервативное лечение, на более поздних этапах требуется хирургическое вмешательство.

Панариций
Причины
Staphylococcus aureus чаще всего становится прямой причиной патологии, проникая в ткани через раны, ссадины, инъекции, трещины, сколы или заусенцы, которые иногда остаются незамеченными или выглядят настолько незначительными, что пациент просто не обращает на них внимания. Реже панариций вызывается грамотрицательными и грамположительными бактериями, стрептококками, кишечной палочкой, протей, а также анаэробной неклостридиальной микрофлорой и гнилостными патогенами.
Внешние факторы, способствующие развитию панариция, включают систематическое охлаждение, увлажнение, вибрацию, мацерацию, загрязнение или воздействие раздражителей. Внутренними факторами, повышающими вероятность возникновения панариция, являются эндокринные заболевания, гиповитаминоз, нарушения обмена веществ и снижение иммунитета.
Панариций чаще всего наблюдается у детей, а также у людей молодого и среднего возраста — от 20 до 50 лет. Согласно статистике, три четверти пациентов заболевают после микротравмы, полученной на работе. Наиболее распространенным местом является пальцы I, II и III правой руки. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
Анатомия и патанатомия
На ладонной поверхности пальцев имеется много важных анатомических образований: сухожилия и сухожильные влагалища, нервы, кровеносные сосуды, суставные капсулы и т. Д. Подкожная клетчатка этой области имеет особую структуру. От кожи до ладонной фасции существует множество эластичных и прочных волокон. Кроме того, в толще волокна имеются продольные пучки соединительной ткани. В результате волокно делится на маленькие ячейки, напоминающие соты.
Такая структура, с одной стороны, предотвращает распространение воспаления «вдоль», с другой стороны, создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Вот почему при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальцев.
Классификация
В зависимости от местоположения и характера пораженной ткани различают следующие виды панариция:
• кожный преступник. Самый простой способ. Абсцесс образуется в толще кожи.
• Околоногтевый преступник (паронихия). Воспаление локализуется в области околоногтевого валика.
• преступник-преступник. Развивается под ногтевой пластиной.
• подкожный преступник. Встречается в подкожной клетчатке ладонной поверхности пальцев.
• костный преступник. Отличительной особенностью является вовлечение кости в гнойный процесс.
• обычный преступник. Он развивается в межфаланговых или пястно-фаланговых суставах.
• костно-суставной криминал. Обычно это происходит при прогрессировании панариция сустава, когда воспаление переходит на суставные концы костей фаланги.
• криминальное сухожилие. Он расположен в сухожилии.
Симптомы
Симптомы панариция.
Симптомы могут варьироваться в зависимости от формы заболевания. Однако в любой форме наблюдаются многочисленные общие проявления. На ранних стадиях панариция отмечается покраснение, легкое отекание и легкая или умеренная боль, возможно, жжение. Затем отек усиливается, боль усиливается, становится интенсивной, разрывается, тянет, лишает сна.
В области воспаления образуется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование абсцесса может сопровождаться слабостью, усталостью, головной болью и лихорадкой. Симптомы интоксикации наиболее выражены при глубоких и тяжелых формах панариция (кости, суставы, сухожилия). Кроме того, у каждой формы панариция есть свои характерные симптомы.
Высокая температура тела. Недомогание. Озноб. Отсутствие аппетита. Разбитость.
Диагностика
Диагноз основывается на жалобах пациентов и клинических проявлениях заболевания. Чтобы определить форму преступника и уточнить местонахождение абсцесса, пальпацию проводят с помощью кнопочного зонда. Для исключения панариция костей и суставов проводится рентгенография. Следует помнить, что в отличие от костного панариция, при суставной форме заболевания изменения обнаруживаются не сразу и могут быть слабо выражены. Поэтому для уточнения диагноза необходимо назначить сравнительные рентгенограммы того же здорового пальца с другой стороны.
Лечение
Лечение проводят гнойные хирурги. При поверхностных формах пациент может находиться амбулаторно, при глубоких больничных формах это необходимо. На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры. На поздних стадиях поверхностного панариция, а также во всех фазах заболевания костей и сухожилий показано хирургическое вмешательство. Отверстие панариция интегрировано посредством дренажа, чтобы гарантировать наиболее эффективный отток из волокна, разделенного на клетки.
Тактика хирургического лечения панариция костей или суставов определяется степенью консервации пораженной ткани. При частичном уничтожении производится резекция поврежденных участков. При полном разрушении (возможно при костном и костно-суставном панаритии) показана ампутация. Параллельно проводится медикаментозная терапия, направленная на борьбу с воспалением (антибиотиками), уменьшение болевых ощущений и устранение последствий общей интоксикации.
Список литературы
1. Панариций и флегмона кисти/ Мелешевич А. В. — 2002.
2. Хирургия заболеваний и повреждений кисти/ Усольцева Е. В. , Машкара К. И. — 1986.
3. Оперативная гнойная хирургия/ Гостищев В. К. — 1996.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
