Субретинальные кровоизлияния код мкб 10
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
Телеангиэктазия сетчатки, Экссудативный ретинит.
Названия
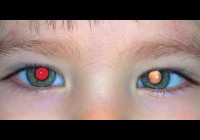
Название: Болезнь Коатса.
Болезнь Коатса
Синонимы диагноза
Телеангиэктазия сетчатки, Экссудативный ретинит.
Описание
Болезнь Коатса. Это наследственная патология, характеризующаяся полиморфными изменениями сосудов сетчатки в сочетании с массивной интра — и субретинальной экссудацией. Клиническая симптоматика представлена лейкокорией, снижением остроты зрения, появлением «тумана», «ярких вспышек» или специфических узоров перед глазами. Диагностика базируется на проведении офтальмоскопии, УЗИ глаза, ОКТ, патоморфологического исследования, КТ головы, ангиографии, периметрии, визометрии. Терапевтическая тактика включает применение лазерной коагуляции, криотерапии, экстрасклерального пломбирования. На IV стадии показана энуклеация.

Болезнь Коатса
Дополнительные факты
Болезнь Коатса (телеангиэктазия сетчатки, экссудативный ретинит) относится к числу орфанных заболеваний. Первым патологию диагностировал В. А. Брейли в 1876 году. Английский ученый Г. Коатс в 1908 году описал морфологические формы болезни. Общая распространенность телеангиэктазии внутренней оболочки в структуре глазных патологий составляет 1:100 000. Согласно статистическим данным, экссудативный ретинит чаще встречается среди лиц мужского пола. В большинстве случаев заболевание диагностируют при достижении ребенком семи лет, однако описаны случаи, когда клинические проявления дебютировали в преклонном возрасте. Вероятность развития рецидивов при адекватном лечении составляет 40%.
Причины
Этиология заболевания до конца не изучена. Выявление патологии у близких родственников позволяет предположить наследственную природу болезни Коатса. Ввиду низкой распространенности ретинита установить тип пораженного гена и характер наследования не удалось. Телеангиэктазия сетчатки может возникать изолированно или на фоне генетических аномалий: болезни Альпорта, синдрома Корнелии де Ланге, прогрессирующей лицевой гемиатрофии, черепно-лицевой дисморфии. Развитию патологии способствует воздействие тератогенных факторов (ионизирующее излучение, потребление алкогольных напитков и наркотических средств), вирусов краснухи, опоясывающего герпеса, токсоплазмы в период беременности.
Патогенез
В механизме развития болезни ведущую роль отводят поражению эндотелиоцитов гемато-ретинального барьера. Из-за патологии строения сосудистой стенки возникают периодические кровоизлияния. В толще сетчатой оболочки и субретинальном пространстве скапливаются кристаллы холестерина и липидосодержащие макрофаги. Организация экссудата и (в большей мере) кровяных сгустков вначале становится причиной утолщения оболочки, а в дальнейшем провоцирует массивную экссудативную отслойку. Генетические мутации, приводящие к возникновению патологии, не установлены. Учеными изучается патогенетическая роль нарастания титра фактора роста фибробластов в крови в развитии телеангиэктазии сетчатки.
Классификация
В основу классификации, предложенной Г. Коатсом, лег характер изменения сосудов (без сосудистых изменений, с аномалиями сосудов, с обширными артериовенозными мальформациями) и особенности экссудации. С клинической точки зрения в отечественной офтальмологии выделяют следующие стадии заболевания :
• I. Начальная. На Іа стадии выявляются сосудистые мальформации и небольшие рассеянные очаги повышенной плотности на периферии или заднем полюсе. При Іb стадии мальформации и экссудаты определяются как на периферии, так и в макулярной зоне.
• II. Развитая. ІІа стадия характеризуется повышенной экссудацией в заднем полюсе, признаками экссудативной отслойки, размер которой составляет не более 2 квадрантов. На ІІb стадии визуализируются опухолеобразные депозиты, субтотальная отслойка протяженностью в 2-3 квадранта.
• III. Далеко зашедшая. ІІІа стадия – образуется тотальная форма отслойки, отмечается формирование субретинальных мембран. На ІІІb стадии наблюдаются объективные признаки поражения увеального тракта, помутнения хрусталика, неоваскуляризации радужки.
• IV. Терминальная. IVа стадия отличается развитием вторичной неоваскулярной глаукомы. Для IVb стадии характерна субатрофия глазного яблока (фтизис).
Симптомы
Экссудативный ретинит характеризуется односторонним поражением органа зрения. Симптоматика заболевания развивается в течение первых 10 лет жизни. Пик клинических проявлений наступает в 6-8 лет. Редко первые признаки выявляются в неонатальном периоде. Специфическое проявление болезни – аномальный рефлекс сетчатой оболочки белого цвета (лейкокория). Снижение остроты зрения длительное время может оставаться незамеченным для пациентов из-за медленного прогрессирования патологии. Первые симптомы представлены появлением «тумана» или «пелены» перед глазами. Клиника наиболее выражена при закрытии здорового глаза.
Галлюцинации.
Возможные осложнения
Аномальное разрастание сосудов в задних отделах внутренней оболочки глазного яблока – распространенная причина развития вторичной глаукомы и помутнения хрусталика. Поражение сетчатки становится причиной ее истончения, отслойки, формирования множественных разрывов. Из-за патологического изменения сосудов нередко возникают субретинальные кровоизлияния, гифема и гемофтальм. Частое проведение коагуляции при болезни Коатса провоцирует формирование макулярных тракций и складок. Превышение мощности лазерного воздействия лежит в основе развития глиоза макулы. Высокий риск послеоперационных кровотечений обусловлен некротическими изменениями сосудистой стенки.
Диагностика
Для детального обследования пациента применяют физикальные и специальные методы диагностики. При визуальном осмотре выявляется диффузная гиперемия конъюнктивы, помутнение и сглаженность рисунка радужки. В комплекс офтальмологического обследования входит:
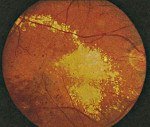
• Офтальмоскопия. Определяются извитые и расширенные сосуды внутренней оболочки, наиболее выраженные в периферических отделах. Видны участки кровоизлияний, зоны отслойки внутренней оболочки. Характерна отечность ДЗН, реже наблюдаются признаки его частичной атрофии.
• Периметрия. Исследование осуществляют периодически для контроля изменений зрительного поля. Расширение зоны поражения ведет к асимметрическому сужению поля зрения, появлению скотом, что говорит о прогрессирующем течении патологии.
• Визометрия. Позволяет диагностировать степень зрительной дисфункции. Результат пробы с мидриатиками отрицателен.
• Ангиография сетчатки. При дополнительном применении флюоресцеинового красителя визуализируются мальформации сосудов, зоны окклюзии звеньев микроциркуляторного русла, новообразованные артериовенозные шунты. Флюоресцентная ангиография проводится накануне оперативного вмешательства для определения участков, подлежащих коагуляции.
• Оптическая когерентная томография. Методика дает возможность выявить утолщение сетчатой оболочки, слой экссудата позади внутренней оболочки, измерить параметры диска зрительного нерва.
• УЗИ глаза. При ультразвуковом исследовании видны гиперэхогенные скопления позади стекловидного тела. Задняя акустическая тень отсутствует или слабо выражена. Определяются признаки гемофтальма и субретинальных кровоизлияний. Исследование назначается с целью дифференциации со злокачественными новообразованиями.
• КТ головы. При проведении компьютерной томографии в аксиальной проекции за стекловидным телом выявляется уплотнение, образованное скоплением экссудата белковой природы.
• Патоморфологическое исследование. При макроскопической диагностике обнаруживается отслойка сетчатки, наличие экссудата. Микроскопически видно утолщение сосудистой стенки, которое чередуется с истончением. Просвет сосудов расширен неравномерно. В состав экссудата входят кристаллы холестерина, макрофаги, пигментоциты, эритроциты, гемосидерин.
Дифференциальная диагностика
Дифференциальная диагностика осуществляется с ретинобластомой, злокачественной медуллоэпителиомой, болезнью Илза. Инструментальные методы не позволяют обнаружить видимые отличия между ретинитом и такими онкопатологиями как ретинобластома и медуллоэпителиома. О наличии злокачественного новообразования свидетельствует повышение уровня нейронспецифической энолазы в крови и лактатдегидрогеназы в жидкости передней камеры. В отличие от телеангиэктазии сетчатки при болезни Илза определяется преретинальный фиброз и рецидивирующие кровоизлияния в стекловидное тело, отсутствуют твердые экссудаты.
Лечение
Тактика лечения определяется клинической стадией, возрастом пациента на момент манифестации болезни. Эффективность терапии наиболее высока при её раннем применении. Основные методы лечения включают:
• Лазерную коагуляцию сетчатки. Показана на Ia-IIa стадиях заболевания при условии, что зона поражения не превышает 240°. Лечение проводится курсами. Среднее количество курсов – 2-6 с интервалами по 3-4 месяца. Вначале назначают барьерную коагуляцию вокруг зон мальформаций. Далее коагулируют зону отслойки, нанося при этом 2-3 рада коагулятов. Если через 5-7 дней визуализируются дополнительные аномалии сосудов, показан еще сеанс процедуры.
• Криопексию сетчатки. Применяется в дополнение к лазерной коагуляции при локализации дефектов на периферии внутренней оболочки при Ia-IIa степени. При диагностике IIb-IIIa степени методика используется изолированно.
• Экстрасклеральное пломбирование. Доказана целесообразность назначения методики при развитии диффузной экссудативной отслойки сетчатки на IIb-IIIa стадии.
• Консервативную терапию. Показано применение лекарственных средств из группы ангиопротекторов, антиагрегантов.
При сохранении остроты зрения проводится плеоптическое лечение пораженного глаза при помощи лазерной стимуляции, цветоимпульсной терапии, рефлексотерапии. Осложненное течение патологии часто требует витрэктомии, иссечения субретинальных мембран. Экссудат необходимо дренировать посредством трансретинального доступа. Тампонада осуществляется с использованием специального силиконового масла либо перфторуглерода. Параллельно выполняется эндодиатермия, коагуляция кровоточащих сосудов. Энуклеация применяется только на терминальной стадии болезни Коатса в случае полной слепоты.
Прогноз
Прогноз при болезни Коатса во многом зависит от тактики ведения пациента. Раннее проведение лазерной коагуляции сетчатки в 88% случаев позволяет сохранить зрительные функции, а в 70% – достичь их полной стабилизации. При пассивном наблюдении за больным в 94% случаев развивается слепота.
Профилактика
Профилактика глубокой зрительной депривации сводится к назначению дозированной окклюзии лучше видящего глаза. Пациентам с установленным диагнозом пигментного ретинита необходимо 1 раз в полгода проходить обследование у офтальмолога. Регулярное нанесение коагулятов в области патологически измененных сосудов позволяет достигнуть ремиссии.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
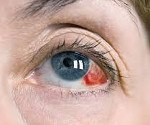
Название: Субконъюнктивальное кровоизлияние.
Субконъюнктивальное кровоизлияние
Описание
Субконъюнктивальное кровоизлияние. Ограниченное скопление крови в пространстве между склерой и конъюнктивой. Патология характеризуется бессимптомным течением, редко возникает зрительный дискомфорт, ощущение постороннего тела в глазу. Для постановки диагноза проводят наружный осмотр зоны поражения, биомикроскопию глаза, гониоскопию, офтальмоскопию, назначают анализ крови и коагулограмму. В большинстве случае лечение не требуется. В качестве вспомогательной терапии используют лекарственные средства из группы ангиопротекторов, препараты искусственной слезы, витамины Р и С.
Дополнительные факты
Субконъюнктивальное кровоизлияние или гипосфагма – широко распространенное явление в практической офтальмологии. Признаки данной патологии выявляются у 98% пациентов с контузией глазного яблока. Согласно статистическим данным, кровотечение на фоне травматического поражения возникает в 10 раз реже кровоизлияний нетравматического генеза. У мужчин заболевание диагностируют чаще, чем у женщин, что связано с более высокими физическими нагрузками. Подконъюнктивальная гематома может развиваться в любом возрасте, наиболее редко встречается в период новорожденности. Географических особенностей распространения не отмечается.
Субконъюнктивальное кровоизлияние
Причины
Подконъюнктивальное кровотечение – это полиэтиологическое состояние, в основе развития которого лежат местные или системные патологические процессы. Редко гипосфагма возникает при повышенных физических нагрузках или увеличении венозного давления, что наблюдается при сильном кашле, рвоте. Выявление субконъюнктивального кровотечения в неонатальном периоде свидетельствует о синдроме травматической асфиксии или дефиците витамина С. Причинами появления симптомов заболевания во взрослом возрасте являются:
• Повышение внутриглазного давления. Повреждение капилляров микроциркуляторного русла часто возникает на фоне офтальмогипертензии. В группу риска также входят пациенты с гипертонической болезнью, гипертиреозом.
• Механическое повреждение конъюнктивы. Провоцировать субконъюнктивальные кровоизлияния могут травмы органа зрения, реже – интенсивное протирание глаз, попадание инородного тела.
• Изменение реологических свойств крови. Снижение вязкости крови обусловлено анемическим синдромом, врожденной или приобретенной коагулопатией, приемом лекарственных средств из группы антикоагулянтов и антиагрегантов.
• Острый геморрагический конъюнктивит. Возникновение геморрагической формы заболевания обусловлено инфицированием вирусом Коксаки или энтеровирусом.
• Травмы головы и глаза. Подконъюнктивальная гематома – распространенный симптом черепно-мозговой травмы, перелома основания черепа и контузионных поражений глазного яблока.
• Ятрогенное воздействие. Развитие гипосфагмы часто потенцирует повреждение кровеносных сосудов при выполнении ретро- или парабульбарных инъекций. Патология может возникать в послеоперационном периоде при выполнении разрезов конъюнктивы или наложении швов.
Патогенез
Конъюнктивальная оболочка содержит множество мелких кровеносных сосудов, склонных к повышенной ломкости. Повреждение капиллярной сети конъюнктивы приводит к спонтанному развитию регионального кровоизлияния. Кровяные сгустки при этом накапливаются между конъюнктивой и склерой, что проявляется образованием ярко-красной гематомы. Согласно другой патогенетической теории, подконъюнктивальное кровотечение возникает при нарушениях в системе свертывания. Расстройство гемостаза обусловлено отсутствием или низким содержанием факторов свертывания, количественными или качественными аномалиями тромбоцитов либо патологией эндотелиального слоя сосудистой стенки.
Классификация
Различают врожденную и приобретенную форму нозологии. Субконъюнктивальное кровоизлияние принято классифицировать в зависимости от площади поражения. Выделяют следующие варианты заболевания:
• І степень. Признаки кровотечения визуализируются на 1/4 поверхности глазного яблока.
• ІІ степень. В патологический процесс вовлечено не более половины площади орбитальной конъюнктивы.
• ІІІ степень. Отмечается поражение от 2/3 пространства между наружной оболочкой глаза и склерой до его полного заполнения кровяными сгустками.
Симптомы
Выраженность клинических проявлений определяется обширностью поражения. При І-ІІ степени кровотечения пациенты не предъявляют жалоб. ІІІ степень сопровождается дискомфортом, который усиливается при моргании, чувством инородного тела. Патология не вызывает болевого синдрома и зрительной дисфункции. Больные отмечают выраженный косметический дефект, заметный невооруженным глазом. На белом фоне склеры визуализируется красный участок кровоизлияния неправильной формы, размеры которого определяются стадией. В течение 2-14 дней симптомы самостоятельно исчезают. Редко клинические проявления сохраняются на протяжении 3 недель и более. При возникновении патологии на фоне нарушения гемостаза субконъюнктивальные кровоизлияния приобретают рецидивирующий характер.
Рвота.
Возможные осложнения
Осложнения наблюдаются крайне редко. Обширное поражение становится причиной присоединения инфекционных и воспалительных осложнений (конъюнктивит, блефарит, кератит). При ятрогенной этиологии возможно нагноение гематомы с последующим развитием пан- и эндофтальмита, реже – генерализацией инфекции в форме сепсиса. Нарушение распределения слезной пленки проявляется синдромом сухого глаза, ксерофтальмией. Кровотечение может сопровождаться кровоизлиянием в переднюю камеру глаза (ПКГ) или стекловидное тело. ІІІ степень приводит к незначительному повышению офтальмотонуса.
Диагностика
Для постановки предварительного диагноза достаточно провести наружный осмотр. На начальных стадиях зона орбитальной конъюнктивы имеет ярко-красный цвет, который позже сменяется желто-зеленой окраской. Комплекс инструментальных и лабораторных методов обследования включает:
• Биомикроскопию глаза. Цель проведения исследования – визуализировать источник кровотечения. Позволяет обнаружить признаки развития воспалительных и инфекционных осложнений.
• Гониоскопию. Методика применяется для исключения сопутствующего кровотечения в ПКГ.
• Офтальмоскопию. Осмотр глазного дна необходим для выявления симптомов поражения внутренней оболочки глаза, центральной вены сетчатки и диска зрительного нерва.
• Общий анализ крови (ОАК). К предрасполагающим факторам относятся такие изменения реологии, как снижение уровня тромбоцитов, эритроцитов, гемоглобина и цветного показателя.
• Коагулограмму. Проводится для обнаружения признаков нарушения свертываемости. О патологии системы гемостаза свидетельствует увеличение протромбинового времени, активированного частичного тромбинового времени (АЧТВ), снижение концентрации фибриногена.
Дифференциальная диагностика
Дифференциальная диагностика осуществляется с гемофтальмом и гифемой. В отличие от гипосфагмы, при гемофтальме кровяные сгустки накапливаются в стекловидном теле, специфические проявления включают плавающие помутнения перед глазами, светобоязнь, появление «тумана» перед глазами. Методом визометрии определяется снижение зрительных функций. Отличительной чертой гифемы является наличие уровня крови в области радужной оболочки, обнаруживающегося при визуальном осмотре. При выявлении изменений в ОАК или коагулограмме показана консультация гематолога.
Лечение
Применение специальных методов лечения не требуется, поскольку все проявления самостоятельно нивелируются в течение 1-3 недель. Этиотропная терапия сводится к устранению основного заболевания. По индивидуальным показаниям назначаются:
• Ангиопротекторы. Показан пероральный прием с целью увеличения резистентности капиллярной стенки. Лекарственные средства обладают спазмолитическим эффектом, улучшают микроциркуляцию и реологию крови.
• Витаминотерапия. При частых кровотечениях рекомендовано применение витаминов С, Р (рутин), которые оказывают капилляропротекторное действие.
• Увлажняющие препараты. Активный компонент увлажняющих средств (гидроксипропилцеллюлоза) способствует утолщению и стабилизации слезной пленки, более быстрому рассасыванию гипосфагмы.
• Антибактериальные средства. Необходимы в случае развития субконъюнктивального кровоизлияния на фоне острого геморрагического конъюнктивита или при возникновении вторичных воспалительных осложнений.
Прогноз
Прогноз для жизни и трудоспособности благоприятный. Развитие патологии не приводит к нарушению зрительных функций.
Профилактика
Специфическая профилактика отсутствует. Неспецифические превентивные меры сводятся к контролю внутриглазного и системного артериального давления, своевременной диагностике и лечению заболеваний крови и органа зрения. При выявлении признаков кровотечения нужно отменить антикоагулянты и антиагреганты (аспирин, клопидогрель, гепарин) либо уменьшить дозировку. Пациентам с рецидивирующими субконъюнктивальными кровоизлияниями следует 2 раза в год проходить обследование у офтальмолога и гематолога.
Источник
