Стриктура терминального отдела холедоха код мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Q44,3 Врожденный стеноз и стриктура желчных протоков.

Q44.3 Врожденный стеноз и стриктура желчных протоков
Описание
Стриктуры жёлчных протоков. Сужение и облитерация просвета желчных путей травматического или рубцово — воспалительного генеза. Стриктуры жёлчных протоков приводят к развитию холестаза, появлению болей в подреберье, желтухи, интоксикации, лихорадки. Диагностика стриктур жёлчных протоков основывается на лабораторных показателях, данных УЗИ, РХПГ, сцинтиграфии, чрескожной чреспеченочной холангиографии, МРТ. Лечение стриктур жёлчных протоков проводится путем эндоскопического бужирования или дилатации, стентирования, хирургической коррекции (холедохоеюностомия, гепатикоеюностомия).
Дополнительные факты
Стриктуры жёлчных протоков являются одной из актуальных и сложных проблем в оперативной гастроэнтерологии. Увеличение частоты развития данной патологии в последние годы обусловлено возросшей хирургической активностью при желчнокаменной болезни. Стриктуры жёлчных протоков в большинстве случаев формируются в результате интраоперационного повреждения желчевыводящих путей во время вмешательств на желчном пузыре (открытой холецистэктомии, холецистэктомии из мини-доступа, лапароскопической холецистэктомии).
По месту возникновения различают стриктуры долевых жёлчных протоков, общего желчного и общего печеночного протока. По степени проходимости желчных протоков стриктуры могут быть частичными или полными.
Q44.3 Врожденный стеноз и стриктура желчных протоков
Причины
Выделяют три основные группы причин формирования стриктур жёлчных протоков: травматические, воспалительные и опухолевые. Травматические стриктуры жёлчных протоков, как правило, развиваются в результате интраоперационных повреждений желчных путей при холецистэктомии, эндоскопических манипуляциях, резекции желудка, трансплантации и резекции печени. К этой же группе относят рубцовые сужения билиодигестивных анастомозов, наложенных по поводу непроходимости желчных протоков, абдоминальных травм.
Интраоперационные повреждения жёлчных протоков, как правило, происходят при сложных условиях хирургического вмешательства: тяжелом состоянии пациента, экстренности операции, кровотечении в брюшную полость, присутствии сильного отека и гноя в зоне операционного вмешательства, наличии ожирения В этих случаях не исключается ошибочная оценка хирургом анатомического строения желчных протоков, их прошивание или пересечение, повреждение лазером или электрокоагулятором и пр.
В случае полной перевязки или пересечения холедоха стриктура жёлчного протока развивается в ближайшем послеоперационном периоде; при частичной перевязке или ранении – в сроки от 2 до 6 месяце; облитерация билиодигестивного анастомоза обычно формируется в течение 1 года с момента его наложения. К возникновению воспалительных стриктур жёлчных протоков приводят рубцовые изменения стенок протоков при склерозирующем холангите, хроническом панкреатите, низких язвах 12-перстной кишки, паразитарных заболеваниях печени (эхинококкозе, описторхозе), пролежнях от конкрементов, фиксированных в пузырном протоке.
Опухолевые стриктуры жёлчных протоков встречаются при раке внепеченочных желчных путей, раке желчного пузыря, метастатических поражениях ворот печени и гепатодуоденальной связки. В редких случаях стриктуры жёлчных протоков бывают обусловлены врожденными анатомическими аномалиями желчных путей, проведением лучевой терапии.
Наличие стриктуры вызывает расширение и утолщение стенок желчных протоков, расположенных выше места сужения. Желчь в закупоренных протоках застаивается, становится вязкой, легко инфицируется, что создает условия для образования желчных камней. Длительное нарушение оттока желчи из печени при нераспознанной и неустраненной обструкции способствует развитию вторичного билиарного цирроза печени и портальной гипертензии.
Симптомы
Проявления стриктур зависят от вида и степени повреждения жёлчных протоков. В случае полного пересечения холедоха клинические признаки стриктуры развиваются уже на 3-7 послеоперационные сутки: появляется боль в правых отделах живота, лихорадка, желтуха, истечение желчи, свидетельствующее о формировании наружной желчной фистулы. Отмечаются диспепсические явления — тошнота, рвота, анорексия, метеоризм; в некоторых случаях развивается кишечная непроходимость. При выделении желчи через поврежденный желчный проток в брюшную полость развивается желчный перитонит, возможно формирование подпеченочного абсцесса.
При перевязке или пережатии холедоха возникают явления нарастающей холестатической желтухи и холангита с лихорадкой, ознобами, болями в эпигастрии, обесцвечиванием кала и потемнением мочи, кожным зудом. При частичной стриктуре жёлчного протока признаки холангита и желтухи развиваются в течение нескольких месяцев, имеют более легкое течение, напоминающее ОРВИ.
Диагностика
В большинстве случаев на развитие стриктур желчных протоков указывает связь клинических проявлений с оперативным вмешательством. Биохимические пробы печени характеризуются повышением уровня билирубина, трансаминаз, активности щелочной фосфатазы.
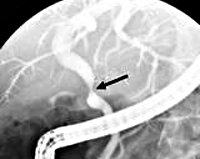
Первичным методом визуализации стриктур желчных протоков служит УЗИ, с помощью которого выявляется выраженность и уровень обструкции. Для обнаружения истечения желчи используется сцинтиграфия гепатобилиарной системы. С помощью МРТ желчевыводящих путей возможно определение причин, локализации, степени, протяженности стриктуры, развитие вторичных осложнений.
Высокую информативность при стриктурах желчных протоков имеет проведение чрескожной чреспеченочной холангиографии, релаксационной дуоденографии, ретроградной холангиопанкреатографии, МРТ панкреатохолангиографии. С диагностической и лечебной целью может применяться лапароскопия, позволяющая осмотреть брюшную полость, удалить остатки желчи, установить дренажи.
Лечение
Опасность тяжелых последствий длительной обструкции желчных путей требует обязательного устранения стриктур желчных протоков эндоскопическим или открытым хирургическим способом. В предоперационном периоде для снятия интоксикации проводится инфузионная терапия, противомикробная терапия с учетом данных посева желчи и крови.
К малоинвазивным методам лечения стриктур желчных протоков относятся чрескожная или эндоскопическая баллонная дилатация, эндоскопическое бужирование стриктур, эндоскопическое стентирование холедоха. Ограниченность применения данных методов заключается в возможности их использования только при неполных и непротяженных стриктурах, а также в высокой частоте развития рестеноза желчных протоков.
При невозможности малоинвазивного устранения стриктур желчных протоков прибегают к иссечению стриктуры и проведению реконструктивных операций. В хирургической практике наиболее часто проводятся операции наложения анастомозов между проксимальным концом холедоха и петлей тощей кишки (холедохоеюноанастомоза) или печеночным протоком и тощей кишкой (гепатикоеюноанастомоза). В некоторых случаях для разрешения механической желтухи первым этапом выполняется декомпрессия билиарного тракта путем наружного дренирования желчных протоков, чрескожного транспеченочного дренирования, назобилиарного дренирования при РПХГ, а затем, в холодном периоде, проводятся реконструктивно-восстановительные вмешательства.
Если устранение стриктуры желчного протока не приводит к уменьшению портальной гипертензии, дополнительно требуется проведение портокавального шунтирования.
Прогноз
Своевременное устранение обструкции желчных путей позволяет избежать развития осложнений. Тем не менее, все пациенты со стриктурами желчных путей в анамнезе, требуют наблюдения гастроэнтеролога и гепатолога для исключения повторного развития стеноза.
Профилактика
Профилактика ятрогенных стриктур желчных протоков заключается в квалифицированном и технически грамотном проведении операций на ЖКТ. Предупреждению воспалительных стриктур жёлчных протоков способствует своевременная терапия холангита, панкреатита, гепатита, холедохолитиаза и тд заболеваний.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: K83.1
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K80-K87 Болезни желчного пузыря, желчевыводящих путей и поджелудочной железы / K83 Другие болезни желчевыводящих путей
Определение и общие сведения[править]
Механическая желтуха — синдром, возникающий при нарушении оттока желчи в ДПК (двенадцатиперстная кишка). Вне зависимости от этиологии данное патологическое состояние характеризуется едиными механизмами расстройств гомеостаза, при нём во многом сходна диагностическая и лечебная тактика.
Этиология и патогенез[править]
Механическая желтуха — патологическое состояние, которое развивается в результате нарушения проходимости желчных протоков от гепатоцита до ДПК. У 40% взрослых желтуха является первым симптомом протоковой обструкции, и с увеличением возраста этот процент увеличивается. Самой частой причиной механической желтухи служат опухоли поджелудочной железы, большого дуоденального сосочка и желчных протоков, холедохолитиаз, панкреатит или ятрогенные стриктуры протоков. Другие менее частые причины — метастазы опухолей в эпителий желчных протоков, в воротах печени, склерозирующий холангит.
Основные черты патологии
Указанные выше патоморфологические причины приводят к нарушению проходимости протоковой системы печени, что сопровождается желчной гипертензией, холестазом, холемией и ахолией.
При механической желтухе давление внутри билиарной системы определяется секреторным давлением, которое при нарушении проходимости протоков растет медленно, в течение нескольких недель. Поэтому клиническая картина развивается постепенно, часто незаметно для больного.
Холестаз
Любое нарушение образования и выделения желчи от мембраны гепатоцита до большого дуоденального сосочка называют холестазом. Это понятие объединяет как механические, так и биохимические факторы. Холестаз — универсальная реакция печени на любой вид поражения (ишемический, токсический, механический, метаболический или аутоиммунный). Он бывает внепечёночным, внутрипечёночным и смешанным. При механической желтухе эти виды холестаза могут сочетаться, т. е. при повышении давления в желчных протоках (внепечёночный холестаз) страдают и гепатоциты (внутрипечёночный холестаз). Поэтому у больных механической желтухой можно встретить повышение обеих фракций билирубина и наряду с повышением концентрации щелочной фосфатазы — повышение аспартат- и аланинаминотрансферазы.
Холемия
Проявляется циркуляцией в крови повышенных концентраций билирубина и желчных кислот. Существует мнение, что билирубинемия опасна, так как вызывает интоксикацию, гипокоагулемию и печёночную недостаточность. Однако в литературе нет фактических сведений, доказывающих токсичность самого билирубина. Наоборот, есть достоверные данные о том, что он обладает мощным антиоксидантным действием и может защитить ткани при кислородном стрессе. Известно, что люди с врождённой ферментопатией (например, болезнь Жильбера) годами живут без каких-либо болезненных проявлений, несмотря на билирубинемию.
Другой фактор холемии — жёлчные кислоты. Возможно, именно их повышенное накопление в плазме крови и тканях вызывает патологическое состояние. Вместе с тем более изучены последствия отсутствия желчи в кишечнике.
Ахолия
Подразумевает патологическое состояние, связанное с непопаданием желчи в кишечник. Без желчных кислот в кишечнике происходят следующие явления.
• Колонизация бактерий и их транслокация в портальную кровь.
• Прекращение эмульгирования бактериального эндотоксина жёлчными кислотами, что ведет к повышению его концентрации в портальной крови.
• Функциональное напряжение клеток Купфера, вызванное желчной гипертензией, не обеспечивает «сдерживания» эндотоксина и бактерий в синусоидах печени, что приводит к их прорыву в центральную вену и системный кровоток. Известно, что именно транслокация бактерий и эндотоксина из кишечника в ВВ (воротную вену) — основной источник сепсиса при критических состояниях.
На основании перечисленных выше фактов сформирована теория, согласно которой причиной системной воспалительной реакции при ахолии служит портальная эндотоксемия. Однако если это так, то механическая желтуха и холангит — звенья одной цепи, и у всех больных с механической желтухой должен возникать холангит, но в реальной клинической практике при механической желтухе без холангита отсутствует системная воспалительная инфекция. Логически напрашивается вопрос: стерильна ли жёлчь при механической желтухе? При опухолевой обструкции билиарного тракта посев желчи на микроорганизмы положителен у 18-50% больных. Между тем обсеменённость желчи при механической желтухе не превышает 104 КОЕ/мл, что кардинально отличается от обсеменённости желчи при холангите (109 КОЕ/мл), приближающейся к обсеменённости содержимого толстой кишки.
Клинические проявления[править]
Для механической желтухи характерны следующие симптомы: желтушность кожных покровов, кожный зуд, потемнение мочи и обесцвечивание кала. В ряде случаев указанная симптоматика появляется спустя 12-24 ч после резкого болевого приступа (печёночной колики). Эти анамнестические данные с большой долей вероятности указывают на наличие холедохолитиаза. Однако чаще боль отсутствует. При этом желтуха часто бывает первым и единственным проявлением опухоли панкреатодуоденальной зоны. Остальные «малые симптомы» выявляют только при тщательном опросе. Иногда больные отмечают поздние признаки опухолевого роста: потерю массы тела, отсутствие аппетита, слабость.
Закупорка желчного протока: Диагностика[править]
Лабораторные методы
Главный признак холестаза — билирубинемия. Однако из-за частой комбинации внепечёночного и внутрипечёночного холестаза по уровню билирубина и его фракций трудно бывает определить характер желтухи. В этом отношении более удобно ориентироваться по показателям печёночных ферментов.
После определения характера желтухи важно определить уровень блока желчных протоков и его причину. Поскольку методы визуализации играют небольшую роль в клинической оценке паренхиматозной желтухи, то первоочередной задачей является констатация факта, расширены жёлчные протоки или нет. Исследования показали, что в 85% случаев разделение на паренхиматозную и механическую желтуху можно провести, используя лишь только клинические данные (возраст, питательный статус, боль, системные проявления, печёночные звездочки, пальпируемое увеличение желчного пузыря) и простые биохимические анализы. У больных с высокой вероятностью немеханической желтухи (по биохимическим тестам), например при циррозе, гепатите, неспособности печени справиться с перегрузкой билирубином (гемолитическая анемия) или метаболической недостаточностью (болезнь Жильбера) редко нужны визуализирующие методы исследования. Можно ограничиться одним УЗИ. Чаще следующим шагом диагностики при необходимости является биопсия печени.
Методы визуализации
В список методов исследования желтушных больных входят: УЗИ, МСКТ, МРТ-холангиопанкреатография и ЭРПХГ (Эндоскопическая ретроградная панкреатохолангиография). В оценке причины и места нарушения проходимости желчных протоков эти методы эффективны в разной степени. ЭРПХГ, кроме того, в целом ряде случаев может быть первым этапом устранения билиарной обструкции. Эндоскопическое УЗИ может быть применено как дополнительное исследование к ЭРПХГ в случае обструкции холедоха для выяснения причины (маленький камень или опухоль).
Следует помнить, что результат каждого из этих исследований напрямую зависит от особенностей исследуемого человека и опыта исследователя.
Дифференциальный диагноз[править]
Закупорка желчного протока: Лечение[править]
Лечение направлено на причины, которые могут привести к механической желтухе.
Профилактика[править]
Прочее[править]
Доброкачественный рецидивирующий внутрипеченочный холестаз
Синонимы: синдром Саммерскилла-Уолша-Тигструппа
Определение и общие сведения
Доброкачественный рецидивирующий внутрипеченочный холестаз представляет собой наследственное заболевание печени, характеризующееся преходящими эпизодами внутрипеченочного холестаза, как правило, без прогрессирования хронического повреждения печени. В настоящее время доброкачественный рецидивирующий внутрипеченочный холестаз относится к клиническому спектру внутрипеченочных холестатических расстройств, который варьируются от мягких преходящих приступов при синдроме Саммерскилла-Уолша-Тигструппа до тяжелого, хронического и прогрессирующего холестаза, наблюдаемого при прогрессирующем семейном внутрипеченочном холестазе.
Распространенность доброкачественного рецидивирующего внутрипеченочного холестаза неизвестна.
Этиология и патогенез
Доброкачественный рецидивирующий внутрипеченочный холестаз 1 типа аллелен прогрессирующему семейному внутрипеченочному холестазу 1 типа и вызван мутациями в гене ATP8B1 (18q21), кодирующим АТФазу P-типа, экспрессируемую в канальцевой мембране гепатоцитов, а также в других клетках эпителия. Доброкачественный рецидивирующий внутрипеченочный холестаз 2 типа аллелен прогрессирующему семейному внутрипеченочному холестазу 2 типа и вызван мутациями в гене ABCB11 (2q24), кодирующим специфический для печени перекачивающий насос желчных солей (BSEP). Доброкачественный рецидивирующий внутрипеченочный холестаз, как правило, вызывается мисенс-мутациями.
Оба типа доброкачественного рецидивирующего внутрипеченочного холестаза наследуются аутосомно-рецессивным способом, хотя сообщается о семействе с, по-видимому, аутосомно-доминантным наследованием.
Клинические проявления
Первый эпизод холестаза может произойти в любом возрасте, наиболее распростран в первые два десятилетия жизни. Пациенты, демонстрируют приступы интенсивного зуда и желтухи, которые могут длиться несколько недель или месяцев, прежде чем разрешаются спонтанно. Сопутствующими симптомами являются утомляемость, потеря аппетита, потемненее мочи и бледный стул. Гепатомегалия также является частой находко. Между эпизодами холестаза пациенты не проявляют никаких симптомов, а интервал между приступами варьируется от месяцев до нескольких лет. Факторы, вызывающие начало холестаза, остаются неясными, но вирусные инфекции, беременность, прием оральных контрацептивов — имеют связь с возникновением холестаза. Описаны две формы доброкачественного рецидивирующего внутрипеченочного холестаза — типы 1 и 2, клинически эти формы очень похожи, однако пациенты с холестазом 1-го типа могут демонстрировать внепеченочные симптомы, такие как потеря слуха, панкреатит и диарея, тогда при холестазе 2-го типа распространенным проявлением является холелитиаз. Пациенты с типом 2 также имеют повышенный риск развития опухолей гепатобилиарной системы.
Диагностика
Диагноз доброкачественного рецидивирующего внутрипеченочного холестаза основан на истории болезни (по крайней мере, на 2-3 эпизода холестаза), биохимии сыворотки крови (от низкой до нормальной активность сывороточного гамма-ГТ и холестерина, повышенние общих желчных кислот и высокик уровни конъюгированного билирубина во время приступов), холангиография (нормальные внутри- и внепеченочные желчные протоки), гистология печени (выявление внутрипеченочного холестаза с нормальной структурой печени) и иммуногистохимический анализ (отсутствие или снижение окрашивания белков BSEP у большинства пациентов холестазом 2-го типа). Молекулярно-генетическое тестирование подтверждает диагноз и определяет подтип.
Пренатальная диашностика возможна для семей, в которых мутации, вызывающие болезнь, уже идентифицированы.
Дифференциальный диагноз
Дифференциальный диагноз включает медикаментозный холестаз, а также внутрипеченочный холестаз при беременности, первичный билиарный цирроз и первичный склерозирующий холангит. Доброкачественный рецидивирующий внутрипеченочный холестаз можно отличить от прогрессирующего семейного внутрипеченочного холестаза на основе течения болезни и гистологии печени.
Лечение
Лечение в основном симптоматическое: рифампицин и колестирамин могут использоваться для уменьшения зуда и для стимуляции ремиссии холестатического эпизода у некоторых пациентов. Было также показано, что в некоторых случаях также проявляется положительный эффект плазмафереза / MARS (система рециркуляции молекулярных адсорбентов). Для людей, которые не реагируют на лекарственую терапию, обычно эффективен эндоскопический назобилиарный дренаж. Частичная наружная билиарная диверсия также используется для улучшения качества жизни и предотвращения прогрессирования заболевания. Трансплантация печени может быть показана пациентам с частыми и тяжелыми присупами холестаза.
Прогноз
Прогноз, как правило, хороший с тенденцией к уменьшению частоты приупов холестаза с возрастом. Однако в литературе отмечены случаи перехода патологии в прогрессирующий семейный внутрипеченочный холестаз и цирроз, что свидетельствует о возможном клиническом континууме.
Стеноз большого сосочка двенадцатиперстной кишки
Синонимы: папиллостеноз, ампулярный стеноз, стеноз фатерова сосочка
Определение и общие сведения
Стеноз большого сосочка двенадцатиперстной кишки — частичное или полное сужение узкого канала фатерова сосочка, нередко приводящее к билиарной гипертензии и нарушению оттока желчи в ДПК. Папиллостеноз, как правило, вторичный патологический процесс, имеющий как доброкачественную, так и злокачественную природу развития. Однако такого мнения придерживаются далеко не все авторы. Часто стеноз большого сосочка рассматривают как самостоятельное заболевание. У пациентов с заболеваниями билиарного тракта распространенность стеноза большого сосочка колеблется в пределах от 0,7 до 35,6%.
Этиология и патогенез
К причинам, вызывающим стеноз большого сосочка, относят ЖКБ, хронический холецистит, холангит, панкреатит, дивертикулы парапапиллярной зоны, опухоли фатерова сосочка, инструментальные воздействия и функциональные поражения сфинктера Одди. Имеются сообщения о высокой частоте дегенеративных изменений большого сосочка при ревматических пороках сердца и недостаточности кровообращения.
Клинические проявления
Нарушение проходимости большого сосочка не имеет специфической клинической картины и проявляется, как правило, болями и желтухой. Гипертензия в желчных путях, возникающая при стенозе фатерова сосочка, проявляется болью, одной из причин которой считается рефлюкс желчи в панкреатический проток. Стеноз большого сосочка в 38-82,4% наблюдений проявляется механической желтухой, имеющей в 80% интермиттирующий характер. Желтуха может протекать без боли, что более характерно для стеноза фатерова сосочка опухолевого генеза.
Диагностика
Диагностика стеноза большого сосочка включает две основные задачи. Поскольку патогномоничных клинических симптомов при этом заболевании нет, диагностический поиск направлен, во-первых, на подтверждение наличия у больного желтухи механического характера, а во-вторых, на определение уровня обтурации билиарного тракта.
При УЗИ, КТ и МРТ основным признаком стеноза большого сосочка двенадцатиперстной кишки является равномерное расширение внепеченочных желчных протоков при сохранении просвета протока на всем протяжении и отсутствии видимых механических причин обструкции, особенно в дистальной части холедоха. При выраженном нарушении оттока желчи и развитии механической желтухи наблюдается и внутрипеченочная холангиоэктазия, кроме того, возможно расширение панкреатического протока. Сам участок стеноза определяется как короткое конусовидное сужение интрамурального отдела расширенного холедоха с четким ровным контуром. При УЗИ этот участок может не визуализироваться из-за экранирования большого сосочка воздухом в содержимом ДПК.
Диагностировать стеноз следует только после исключения других причин билиарной гипертензии, в первую очередь холедохолитиаза в интрамуральном отделе ОЖП и рака большого сосочка. При злокачественной этиологии в эхосемиотике стеноза на первый план выходит объемное образование в проекции дистального отдела холедоха.
Источники (ссылки)[править]
Абдоминальная хирургия [Электронный ресурс] : Национальное руководство: краткое издание / под ред. И.И. Затевахина, А.И. Кириенко, В.А. Кубышкина — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970436301.html
https://www.orpha.net
Лучевая диагностика и терапия в гастроэнтерологии [Электронный ресурс] / гл. ред. тома Г.Г. Кармаз, гл. ред. серии С.К. Терновой — М. : ГЭОТАР-Медиа, 2014.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Гимекромон
Источник
