Стентирование пмжв код мкб

(Ангиопластика сердца, стентирование, коронарная ангиопластика, стентирование сосудов сердца)
Правильное название процедуры: Коронарная ангиопластика со стентированием или чрескожное коронарное вмешательство.
Для простоты иногда говорят просто «стентирование».
Что такое стентирование коронарных артерий
Более 2 миллионов стентов имплантируют ежегодно. И это объяснимо, ведь стентами лечат одну из самых частых болезней — ишемическую болезнь сердца.
Коронарная ангиопластика и стентирование — это внутрисосудистый метод лечения ишемической болезни сердца. Основа ишемической болезни сердца — сужение кровеносных сосудов, питающих сердце (коронарных артерий) холестериновыми бляшками. Стентирование позволяет расширить суженные артерии. Для этого специальный баллон заводится внутрь артерии и раздувается, «расплющивая» таким образом холестериновую бляшку и восстанавливая кровоток по артерии. После этого в место сужения для «закрепления» результата имплантируется металлический каркас — стент. При этом нет необходимости вскрывать грудную клетку и все манипуляции проводятся через небольшой прокол в артерии на руке или в паху.
Кому показано стентирование сосудов сердца?
Стентирование сосудов сердца показано пациентам с тяжелой стенокардией, после инфаркта миокарда и предынфарктным состоянием, больным с доказанной ишемией (нехваткой крови сердцу) по результатам нагрузочных проб. При этом решение о стентировании принимается только по результатам коронарографии – контрастного исследования сосудов сердца. Коронарография, как и стентирование, выполняется в рентгеноперационной. Часто коронарография «переходит» в стентирование сосудов т.к. выполняется через один и тот же прокол в артерии.
Какие альтернативные стентированию методы существуют?
- Медикаментозная терапия. Нужно понимать, что именно таблетки, а не стенты прежде всего снижают риск инфаркта миокарда и определяют прогноз у пациентов с ишемической болезнью. Поэтому у многих пациентов с контролируемой стенокардией, отсутствием объективных доказательств выраженной ишемии (нехватки крови) миокарда, от коронарного стентирования можно отказаться, не смотря на значительные сужения в коронарных артериях.
- Коронарное шунтирование. Полостная операция, которая часто проводится с использованием аппарата искусственного кровообращения. Во время шунтирования из артерий и вен пациента сооружаются обходы (шунты), позволяющие питать кровью сердце, минуя пораженные холестериновыми бляшками участки артерий.
Как выбрать между стентированием, шунтированием и медикаментозной терапией?
Это задача вашего кардиолога, который учитывает следующие данные:
- Выраженность симптомов, а именно: тяжесть стенокардии, выраженность одышки, другими словами насколько ишемическая болезнь «мешает жить» пациенту.
- Объективные доказательства ишемии (нехватки крови) миокарда. Чаще всего это нагрузочная проба, в идеале стресс-эхокардиография, которая должна быть выполнена квалифицированными врачами в центре с большим проведения подобных исследований.
- Данные коронарографии. При распространенном тяжелом поражении всех трех коронарных артерий, результаты шунтирования лучше.
- Сопутствующие заболевания. При наличии у пациента сахарного диабета и многососудистого поражения артерий сердца, например, как правило, показано коронарное шунтирование.
Методика стентирования коронарных артерий (с профессиональным жаргоном)
«Ставим интродьюсер»
Чтобы добраться до сосудов сердца врачу необходимо попасть в артериальную систему пациента. Для этого используется одна из периферических артерий — бедренная (в паху) или лучевая (на предплечье). Под местной анестезией в артерии делается прокол и устанавливается интродьюсер- специальная трубка, которая является «входными воротами» для всех необходимых инструментов.
«Ставим гайд»
Затем специальная тонкостенная трубка длиной около метра — проводниковый катетер («гайд») проводится через артерии пациента и останавливается, немного не доходя сердца, в аорте. Именно от аорты и отходят коронарные артерии, питающие сердце. Кончики катетеров загнуты таким образом, чтобы врачу было удобно попасть в одну из коронарных артерий, правую или левую. Управляя катетером врач «попадает» в одну из коронарных артерий. Половина дела сделана.
«Заводим проводник»
Но как добраться до места максимального сужения в артерии? Для этого нужна «рельса» по которой «поедут» все наши инструменты. Эта рельса — коронарный проводник — тонкая (0.014 дюйма = 0,35 мм) металлическая «ворсина» с мягким кончиком (чтобы не «поцарапать» артерию по ходу операции). Иногда довольно сложно завести проводник за место сужения, мешает извитость артерии, угол отхождения веток артерии или выраженные сужения из-за наличия бляшек. Можно взять проводник «пожестче» или «скользкий». Ну или просто любимый, ведь у каждого врача свои предпочтения. Так или иначе проводник оказывается за местом сужения на периферии артерии, которую хотим стентировать.
«Баллонируем»
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 атмосфер.
«Ставим стент»
Далее по проводнику к месту, которое было суженным до раздувания баллона заводится такой же баллон, на поверхности которого закреплен стент в сложенном состоянии. Баллон раздувается, стент расправляется и «вжимается» в стенку артерии. Не всегда стент расправляется идеально и тогда нужен завершающий этап процедуры — постдилатация (по простому — додувание).
«Додуваем»
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Контрольная коронарография
Стентирование всегда заканчивается коронарографией — необходимо оценить кровоток по стентированной артерии, отсутствие расслоения артерии (диссекции), исключить образование тромбов на недавно имплантированном стенте. Если все в порядке — процедура закончена.
Интродьюсер удаляется.
Гемостаз
Что делать с отверстием в артерии?
Если вмешательство проводилось через лучевую артерию (на руке) – на запястье надевается специальный браслет с валиком (гемостатическая манжета), который будет давить на место вкола и не допустит кровотечения. В зависимости от ситуации манжета останется на руке от 3 до 12 часов.
В случае бедренного доступа возможны 2 основных варианта:
- Мануальный (ручной) гемостаз. После того как вынут интрадьюсер врач давит 15 минут руками на место вкола. После чего накладывает давящую повязку на 6-8 часов. Пациент должен лежать на спине с прямой ногой.
- Закрывающие устройства — специальные «заглушки», позволяющие закрыть артерию изнутри. В этом случае давить на ногу не надо и давящая повязка не нужна. Наклеивается специальный пластырь на место вкола и рекомендуется несколько часов постельного режима.
Стентирование выполнено.
Коронарная ангиопластика и стентирование
Возможные осложнения
Стентирование — инвазивная процедура и, естественно, имеет определенные риски.
Риск серьезных осложнений очень зависит от степени поражения артерий, локализации бляшек, извитости артерий, наличия кальциноза и, конечно, опыта оператора.
В среднем риск серьезного осложнения не превышает 1%. Этими осложнениями могут быть:
- Инфаркт миокарда. По самым разным причинам (расслоение артерии, разрыв артерии, тромбоз стента) вовремя стентирования кровоток по артериям может нарушаться (почти всегда временно), что может приводить к повреждению миокарда и инфаркту. Опыт оператора и наличие под рукой необходимого инструмента — залог выхода из любых сложных ситуаций. Нужно понимать, что небольшое повреждение миокарда очень часто сопутствует стентированию и не вызывает никаких серьезных последствий в будущем.
- Инсульт. Очень редко, но любые манипуляции на артериях приводят к эмболиям (попаданию тромбов, частей холестериновых бляшек в сосуды головного мозга). В последнее время с развитием внутрисосудистых методов лечения инсультов, такие осложнения можно эффективно и быстро лечить. Грубо говоря, появились инструменты, позволяющие «вытащить тромб», улетевший в сосуды головного мозга.
- Тяжелые аллергические реакции. Такие реакции – это большая редкость в инвазивной кардиологии при использовании современных контрастных веществ. В любом случае постоянный мониторинг артериального давления, дыхания, всех жизненных функций, проводящийся в операционной, позволяет быстро справиться с таким осложнением.
- Разрыв коронарной артерии и тампонада перикарда. Это очень редкое осложнение, сопровождающееся кровотечением из коронарной артерии в сердечную сумку (перикард). Опасно сдавлением сердца кровью, требует быстрых действий — пункции перикарда для удаления избытка крови и имплантации «покрытого» стента в месте разрыва коронарной артерии.
«Малые осложнения» стентирования:
- Кровотечение из места пункции (вкола в артерию). При работе через лучевую артерию (через руку) риск кровотечения минимален. Это связано с тем, что место пункции хорошо видно и находится неглубоко под кожей. Именно это преимущество лучевого доступа сделало его предпочтительным во всем мире. Кровотечение из бедренной артерии опаснее, т.е. распознается значительно позже и может приводить к серьезной кровопотере, требующей иногда переливания крови.
- Окклюзия лучевой артерии. Иногда артерия, через которую выполнялась операция закрывается тромбом — возникает окклюзия лучевой артерии. Кисть у человека снабжается по крайней мере двумя артериями: лучевой и локтевой, в случае окклюзии (закрытия тромбом) лучевой артерии, локтевая берет на себя ее функции и пациент чаще всего не замечает «отсутствующей» артерии. Однако может возникать преходящая болезненность и онемение в руке. Существуют специальные методы, сводящие к минимуму риск окклюзии лучевой артерии, при этом большое значение имеет раннее удаление давящей манжеты.
- Спазм лучевой артерии. По сравнению с бедренной, диаметр лучевой артерии небольшой и ее стенка содержит в себе немало мышечных волокон. В связи с этим, артерия может «нервно реагировать» на использование ее в качестве доступа к системе кровообращения. Спазм лучевой артерии это, прежде всего, дискомфорт и болезненные ощущения у пациента, а также затруднение манипуляций катетерами для врача. Для профилактики спазма перед началом и по ходу процедуры в артерию вводятся специальные медикаменты, позволяющие расслабить и расширить лучевую артерию.
Часто задаваемые Вопросы :
?
Можно ли делать коронарографию если у меня аллергия на йод?
Чаще всего да, с соблюдением необходимых мер предосторожности перед плановой процедурой.
?
Сколько занимает процедура?
Длится коронарография чаще всего не более 30 минут. Продолжительность стентирования составляет в среднем 1 час, но время зависит от многих факторов, и может быть от 20 минут до 4 часов.
?
Сколько я проведу в клинике?
При неосложненном стентировании можно выписаться на следующий день.
?
Какие ограничения накладывает наличие в коронарной артерии стента?
Можно ли делать МРТ? Проходить через рамки в аэропорту? Ограничений нет. Делать МРТ и проходить через рамки можно. Единственное ограничение связано с антитромботической (разжижающей кровь) терапией — нужно избегать травмоопасных видов спорта (хоккей, бокс или регби) по крайней мере первый год после стентирования, когда терапия наиболее активная.
?
Можно ли заниматься спортом?
Конечно! Даже нужно, кардио-нагрузки и умеренные силовые тренировки значительно улучшают состояние наших пациентов. Они должны проводится, по согласованию с лечащим врачом и, часто, после проведения нагрузочной пробы.
?
А какой срок службы стентов?
Срок не ограничен. Более уязвимый период – первый год после стентирования, выше риск рестеноза и тромбоза стента. Затем стент врастает в стенку артерии и не вызывает серьезных проблем.
?
Что такое рестеноз стента?
Это специфическая воспалительная реакция артерии на чужеродное металлическое устройство, которая проявляется в разрастании внутренней стенки артерии (не путать с атеросклерозом) и возникает в первый год после стентирования. Угрожает постепенным (к счастью) закрытием стентированного участка артерии. Для предотвращения рестеноза и были придуманы стенты с лекарственным покрытием.
Предположить рестеноз в стенте позволят симптомы стенокардии у стентированного пациента, признаки ишемии при проведении стресс- теста. Окончательный диагноз будет поставлен при проведении коронарографии.
Можно поставить стент в стент, можно расширить сужение в стенте специальным баллоном с лекарственным покрытием, в некоторых случаях приходится отправлять пациента на коронарное шунтирование.
?
Чем отличаются «покрытые» и «непокрытые» стенты?
Специальное покрытие позволяет затормозить воспалительную реакцию артерии на стент и предотвратить рестеноз, риск рестеноза на покрытом стенте около 1%, на непокрытом 15-20%. При этом непокрытые стенты позволяют раньше (уже через месяц) отменить двойную дезагрегантную (разжижающую кровь) терапию.
?
Есть ли ситуации, когда непокрытые стенты предпочтительны?
Да, в редких случаях при высоком риске кровотечений у пациента. Кроме того, непокрытые стенты можно ставить в шунты.
?
Почему часто используют непокрытые стенты?
Непокрытые стенты дешевле.
?
Зачем принимать плавикс или брилинту после стентирования?
Плавикс или брилинта вместе с аспирином нужны для того, чтобы предотвратить тромбоз стента, пока он не «врос» в артерию.
?
Можно ли заменить Плавикс или Брилинту более дешевыми аналогами?
У Брилинты пока таких аналогов нет, а Плавикс можно. Хотя и нежелательно, так как полной уверенности в качестве заменителей нет.
?
Можно ли делать стентирование после шунтирования?
Да, можно. При этом возможно выполнение как стентирования самих шунтов, так и своих собственных артерий, которые эти шунты обходят.
?
Что делать, чтобы стентирование больше не понадобилось?
Найти своего кардиолога и выполнять его назначения. Принимать все препараты, в том числе статины в большой дозе, которая позволит затормозить рост новых бляшек в артериях.
?
Нужно ли повторять коронарографию после стентирования «для проверки»?
Чаще всего нет, достаточно наблюдения у кардиолога и выполнения нагрузочной пробы (стресс-ЭхоКГ) 1 раз в год.
Остались вопросы?
Задайте нам вопрос и мы в ближайшее время вам ответим
Источник
Октябрь 31, 2017
Нет комментариев
В последнее время в медицинском лексиконе появилось понятие «острый коронарный синдром», который объединяет нестабильную стенокардию и инфаркт миокарда — без зубца Q и с зубцом Q (см. ниже).
Острый коронарный синдром (ОКС) относится к спектру клинических проявлений, начиная от инфаркта миокарда с подъемом сегмента ST и заканчивая нестабильной стенокардией. Заболевание практически всегда связано с разрывом атеросклеротической бляшки и частичным или полным тромбозом артерии, являющейся причиной инфаркта.
Признаки и симптомы
Атеросклероз является основной причиной острого коронарного синдрома, и в большинстве случаев заболевание происходит в результате усугубления ранее несерьезного поражения. К симптомам, о которых сообщают больные с ОКС, относятся следующие:
Сильное сердцебиение
Боль, которая как правило ощущается как давление, сдавливание или жжение в области прекордиума (загрудинная область) и может распространяться на шею, плечо, челюсть, спину, верхнюю часть живота или какую-либо из рук
Одышка во время физической активности, которая проходит при отдыхе
Диафорез в результате стимуляции симпатических нервов
Тошнота от стимуляции блуждающего нерва
Снижение толерантности по отношению к физической нагрузке
Данные физического осмотра могут различаться от нормальных до любого из следующих:
Гипотония: указывает на желудочковую дисфункцию вследствие ишемии миокарда, инфаркта миокарда (ИМ) или острой клапанной недостаточности
Артериальная гипертензия: может являться причиной стенокардии или отражать повышенный уровень катехоламинов из-за беспокойства или экзогенной симпатомиметической стимуляции
Повышенное потоотделение
Отек легких и другие признаки левой сердечной недостаточности
Экстракардиальные сосудистые заболевания
Расширение яремной вены
Прохладная на ощупь, липкая кожа и потливость у лиц с кардиогенным шоком
Третий тон сердца (S3) и, в частых случаях, четвертый тон сердца (S4)
Систолический шум, связанный с динамической обструкцией тракта оттока левого желудочка
Хрипы при осмотре легких (предполагающие дисфункцию левого желудочка или митральную регургитацию)
Стенокардия — это один из вариантов клинических форм коронарной недостаточности. Стенокардию нередко называют «грудная жаба» (лат. angina pectoris), т.к. основным ее признаком являются болевые ощущения различного характера, локализованные за грудиной в области расположения сердца. Кроме боли, стенокардию пациенты нередко характеризуют как ощущение тяжести, сдавливания, распирания, жжения за грудиной. Неприятные ощущения распространяются на плечи, руки, шею, горло, нижнюю челюсть, лопатку и спину.
Потенциальные осложнения могут включать в себя следующее:
Ишемия: отек легких
Инфаркт миокарда: разрыв папиллярной мышцы, свободной стенки левого желудочка и желудочковой перегородки
Стенокардия обычно имеет характер приступа, который возникает в ответ на резкое повышение потребности сердца в кислороде, например при интенсивной физической нагрузке, сильном эмоциональном переживании или стрессе. В покое стенокардитические боли практически всегда отсутствуют. Приступы стенокардии могут повторяться с различной частотой – от нескольких раз в день до нескольких эпизодов в месяц. Стенокардия – это всегда приступ описанных болей в области сердца. Вне приступа стенокардия не имеет клинических проявлений.
На основании особенностей клинического течения выделяют три основных варианта стенокардии, получивших названия:
1. Стабильная стенокардия (син.: стенокардия напряжения). Основной признак данной стенокардии — возникновение болей (неприятных ощущений) при физической нагрузке и быстрое их исчезновение после прекращения нагрузки.
2. Нестабильная стенокардия (син.: стенокардия покоя). Для нее характерны приступы, которые возникают спонтанно в состоянии видимого покоя и не связаны с физической нагрузкой. Данная стенокардия имеет более тяжелый характер по сравнению со стабильной стенокардией, приступы продолжаются дольше и могут провоцироваться незначительным напряжением. Нестабильную стенокардию рассматривают в качестве предвестника инфаркта миокарда, поэтому пациенты с нестабильной стенокардией нуждаются в госпитализации и квалифицированной терапии в отличие от случаев стабильной стенокардии.
3. Стенокардия типа Printzmetal [Принцметала] (син.: вариантная стенокардия) является вариантом нестабильной стенокардии. Приступы, как правило, возникают ночью или рано утром, имеют короткую продолжительность — в среднем от 2 до 5 минут и эффективно купируются приемом одной таблетки нитроглицерина под язык. Стенокардия Принцметала развивается вследствие резкого ангиоспазма коронарных сосудов (отсюда еще одно ее название «вазоспастическая стенокардия»). Основой диагностики спонтанной стенокардии является регистрация ЭКГ во время приступа. Стенокардия Принцметала не всегда развивается на фоне ишемической болезни сердца. Данный вид стенокардии может возникать при пороках сердечных клапанов (напр., аортальном стенозе), тяжелой анемии или выраженной гипертрофии миокарда, провоцирующих рефлекторный спазм коронарных сосудов.
В первые несколько часов коронарной недостаточности невозможно определить вариант ее развития у конкретного больного, т. к. клинические проявления и изменения ЭКГ в этот период неспецифичны, а биохимические маркеры некроза миокарда появляются лишь через 4—6 часов после возникновения данной формы патологии. Тем не менее уже в первые часы при подозрении на инфаркт возможно с помощью электрокардиографического обследования различить два основных варианта его развития: инфаркт без зубца Q (синонимы: крупноочаговый, трансмуральный) и инфаркт с зубцом Q (синонимы: мелкоочаговый, субэццокардиальный, «микроинфаркт»).
Клинические признаки, характер и частота осложнений, лечебные мероприятия и прогноз существенно различаются при этих вариантах инфаркта миокарда.
Свидетельством развития инфаркта с зубцом Q является обнаружение патологических зубцов Q в двух и более смежных ЭКГ-отведениях. Инфаркты без зубца Q, как правило, отличаются от инфарктов с зубцом Q меньшими размерами; причиной их развития являются необтурирующие тромбы коронарных артерий или повторяющиеся короткие эпизоды достаточно выраженной ишемии миокарда. Острые инфаркты с зубцом Q характеризуются крупноочаговыми, а инфаркты без зубца Q — мелкоочаговыми поражениями сердца. ЭКГ предвестником развития инфаркта с зубцом Q является подъем сегмента SТ(«коронарной волны»), а инфаркта без зубца Q — отсутствие «коронарной волны». В клиническом аспекте отмечено, что ранняя внутрибольничная смертность у больных инфарктом без зубца Q ниже, а частота повторных инфарктов с летальным исходом на протяжении нескольких месяцев наблюдения выше, чем у больных инфарктом, на ЭКГ которых регистрируют патологические зубцы Q.
Характерные изменения ЭКГ (прежде всего — появление патологического зубца Q) в сочетании с клинической картиной достаточны для диагностики инфаркта с зубцом Q. В противоположность этому при инфаркте без зубца Q комплекс QRS, как правило, не изменяется; отмечают (не всегда!) лишь незначительные изменения сегмента ST и зубца Т. По таким минимальным и непостоянным изменениям ЭКГ (тем более, при отсутствии зубца Q!) возможно лишь предполагать возникновение инфаркта, а для установления диагноза «инфаркт без зубца Q» необходимо определение биохимических маркеров некроза миокарда.
Установлено, что непосредственной причиной инфаркта миокарда с зубцом Q является тромботическая обтурация коронарной артерии, а инфаркта без зубца Q — неполная окклюзия тромбом коронарной артерии. В связи с тем что тромбообразование при инфаркте без зубца Q имеет «щадящий» характер, имеется возможность достаточно быстрой реперфузии сосудов благодаря спонтанному лизису тромба или ослаблению ангиоспазма, сопутствующего тромбообразованию. В связи с этим считают, что при инфаркте без зубца Q и подъема сегмента ST нет необходимости в тромболитической терапии, а при инфаркте с подъемом сегмента ST и зубцом Q показано как можно более раннее проведение тромболитической терапии (иногда ранний тромболизис у больных с подъемом сегмента Т предотвращает развитие инфаркта с зубцом Q).
В дополнение к изложенным критериям диагностики инфаркта миокарда необходимо добавить еще два:
• аритмии сердца — это постоянный спутник инфаркта миокарда;
• сердечная аневризма — это наиболее достоверный рентгенологический признак инфаркта миокарда.
Иногда коронарная недостаточность протекает бессимптомно (латентно), поэтому для ее распознавания необходимо специальное обследование пациента. В амбулаторной практике наличие такой (преимущественно, хронической) коронарной недостаточности можно выявить по изменениям ЭКГ в процессе проведения нагрузочных проб. В кардиологических стационарах для диагностики хронической коронарной недостаточности дополнительно используют фармакологические пробы и коронарографию.
Основными формами осложнений ИБС являются:
• сердечная недостаточность;
• аритмии сердца;
• внезапная коронарная смерть. Внезапной смертью принято считать смерть в пределах одного часа после возникновения первых симптомов ИБС на фоне предшествующего стабильного состояния больного. Непосредственной причиной внезапной смерти в подавляющем большинстве случаев является фибрилляция желудочков.
Лечение больных коронарной недостаточностью предполагает воздействие на основное заболевание, которое ее детерминировало, а также применение антиангинальных, антитромботических, противоаритмических средств. При неэффективности медикаментозной терапии и тяжелом течении коронарной недостаточности в ряде случаев показаны операция аортокоронарного шунтирования и другие методы реваскуляризации миокарда.
Диагностика
В чрезвычайной ситуации электрокардиография (ЭКГ) является наиболее эффективным диагностическим тметодом для стенокардии. К изменениям ЭКГ, которые могут наблюдаться во время ангинальных эпизодов, относятся следующие:
Переходные подъемы сегмента ST
Динамические изменения зубца T: инверсии, нормализации или сверхострые изменения
Депрессии ST: они могут быть соединительными, наклонными или горизонтальными
Лабораторные исследования, которые могут быть эффективными, включают в себя следующие:
Исследование уровни креатинкиназы изофермента MB (CK-MB)
Исследование уровня тропонина сердца
Исследование уровня миоглобина
Общий анализ крови
Основная метаболическая панель
Возможные методы диагностики, которые могут быть назначены:
Рентгенография грудной клетки
Эхокардиография
Перфузионная томография миокарда
Сердечная ангиография
Компьютерная томография, включая КТ-коронарографию и КТ-анализ коронарной артерии
Лечение
Начальная терапия основывается на следующих мероприятиях:
Стабилизация состояния больного
Облегчение ишемической боли
Обеспечение антитромботической терапии
Фармакологическая антиишемическая терапия заключается в следующем:
Прием нитратов (для облегчения симптомов)
Прием бета-блокаторов (к примеру, метопролола): они назначаются для всех пациентов, если не имеется противопоказаний
Фармакологическая антитромботическая терапия заключается в приеме:
Аспирин
Клопидогрел
Прасугрел
Тикагрелор (Ticagrelor)
Антагонисты гликопротеиновых рецепторов (абциксимаб, эптифибатид, тирофибан)
Фармакологическое антикоагулянтное лечение заключается в следующем:
Нефракционированный гепарин (НФГ)
Низкомолекулярный гепарин (НМГ; дальтепарин, надропарин, эноксапарин)
Ингибиторы фактора Ха (ривароксабан, фондапаринукс)
Дополнительные терапевтические меры, которые могут проводиться:
Тромболиз
Чрескожное коронарное вмешательство (предпочтительное лечение инфаркта миокарда с подъемом сегмента ST)
Современные рекомендации для пациентов с ОКС, имеющих средний или высокий риск:
Ранний инвазивный подход
Сопутствующая антитромботическая терапия, в том числе прием аспирина и клопидогреля, а также НФГ или НМГ
Методы реваскуляризации гибернирующего миокарда при атеросклеротическом поражении коронарных сосудов
Ангиопластика баллонная
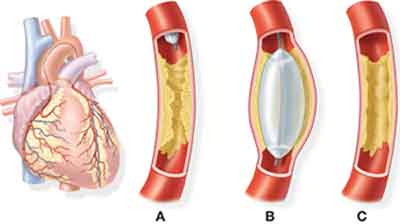
1. Введение катетера с баллоном.
2. Раздувание баллона с целью увеличения просвета сосуда и восстановления кровотока.
3. Просвет сосуда после удаления катетера.
Коронарное (аортокоронарное) шутнирование
Восстановление коронарного кровотока путем обхода места сужения сосуда с помощью шунта (отрезка внутренней грудной артерии или подкожной вены пациента).
Стентирование
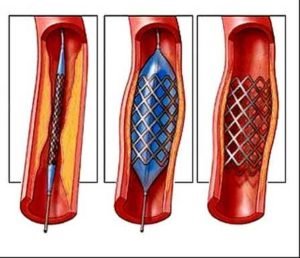
Стент – это металлическая трубочка, состоящая из проволочных ячеек, раздуваемая специальным баллоном.
Стент с помощью катетера вводят в пораженный сосуд, который, расширяясь, вдавливается в сосудистую стенку, увеличивая просвет сосуда.
Код по МКБ 10
Код по международной классификации болезней (МКБ 10) – I20.0.
Загрузка…
Источник
