Стеноз бдс код мкб
В
1984
г.
Langenbuch впервые
сообщил о стенозе боль- шого дуоденального
сосочка (БДС) и описал клиническую
картину его непроходимости, обусловленную
вклиненным камнем. Клинические признаки
и патоморфологические изменения при
стенозе БДС впервые подробно описали
del
Valle и
Donovan
в 1926 г., поэтому указанное заболе- вание
называют также болезнью дель Балле—Донована.
В настоящее время стенозом БДС страдает
не менее 10% больных, подвергшихся
холецистэктомии. Различают пер- вичный
стеноз БДС, причина которого не совсем
ясна, и вторичный,
развившийся
вследствие повреждений
БДС при прохождении камней
или нахождения их в ампуле, а также в
результате патологических процессов
в других от- делах билиарной
системы.
Клиническая
картина данного заболевания не имеет
патогномоничных симптомов и сводится
главным образом к синдрому нарушения
оттока желчи. Наиболее частым признаком
стеноза БДС является боль, которая у
большинства больных носит постоянный
ноющий
характер и локализуется в области
правого подреберья и надчревья. Иногда
она может быть приступообразной
и напоминать таковую при печеночной
колике. Нередко боль усиливается при
приеме пищи и сопровождается чувством
горечи во рту, тошнотой
и рвотой.
Вторым по частоте важным признаком
заболевания является желтуха, которая
возникает после приступа болей
и носит перемежающийся
характер. В большинстве случаев
интенсивность желтухи незначительная.
Стеноз БДС практически никогда не
сопровождается его полной
непроходимостью, однако при наличии
вклиненного камня желтуха непрерывно
нарастает и может иметь высокие показатели
(200—300 мкмоль/л). В результате присоединения
холангита повышается температура тела.
При вовлечении в процесс поджелудочной
железы боли сопровождаются амилазурией.
Прежде
всего выполняется обзорная рентгенография
органов брюшной
полости, которая позволяет определить
в протоках рентгеноконтрастные
камни,дренажи, а иногда и газ (при наличии
желчеотводящих анастомозов и внут-
ренних желчных свищей).
Для
визуализации желчных протоков, особенно
при наличии у больных желтухи, в последнее
десятилетие наиболее широко применяется
эндоскопическая ретрофадная
панкреатохолангиография. Для
контрастирования протоков используются
водорастворимые иодсодержащие препараты
(верографин, урофафин, уротраст и др.).
К инвазивным методам непосредственного
введения контрастного вещества во
внутрипеченочные желчные протоки
относится чрескожная чреспеченочная
холангиография.
Этот
метод особенно ценен при использовании
тонких и гибких игл Шиба, которые в
меньшей
степени травмируют печень и не вызывают
тяжелых осложнений.
В последние годы для этой
цели применяются специальные катетеры,
проксимальный
конец которых остается во внутрипеченочном
протоке после извлечения иглы (при
пункции она находится в просвете
катетера), а наружный
выступает над кожей.
Этот метод особенно информативен у
больных с желтухами, так как дает
возможность оценить характер последних,
определить уровень препятствия при
механической желтухе и осуществить при
необходимости ретро- градный
отток желчи. Пункция печени производится
под контролем УЗИ или компьютерной
томографии.
Ведущую
роль в оценке состояния играет
интраоперационная холангиография.
Подогретые до 37°С водорастворимые
контрастные вещества вводятся путем
пункции гепатикохоледоха. Если его не-
возможно идентифицировать, производится
чреспеченоч- ная холангиография. Чтобы
избежать ошибок при интерпретации
рентгенограмм, необходимо делать
несколько рентгеновских снимков — до
введения спазмолитиков и через 3 мин
после этого. Такая методика позволяет
исклю- чить возможность принятия спазма
БДС за его стеноз.
Основным
методом лечения является эндоскопическая
папиллосфинктеротомия.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
19.02.201643.77 Mб83Kaplan.pdf
- #
- #
- #
- #
- #
- #
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Стеноз двенадцатиперстной кишки.

Стеноз двенадцатиперстной кишки
Описание
Стеноз двенадцатиперстной кишки. Уменьшение просвета начального отдела тонкого кишечника вследствие его органических или функциональных изменений. Выделяют несколько этапов развития патологии (компенсации, субкомпенсации и декомпенсации), каждый из которых отличается клиническими признаками. Основные симптомы заболевания — постоянное чувство тяжести в животе, боль, частая рвота, слабость, обезвоживание, бледность и сухость кожи, слизистых. Диагноз устанавливается на основании характерных признаков и результатов обследования: анализа крови и мочи, рентгенографии пищеварительной системы, ФГДС. Лечение хирургическое, обязательно включает в себя устранение этиологического фактора.
Дополнительные факты
Стеноз двенадцатиперстной кишки – сужение начального отдела кишечника, приводящее к нарушению процессов пищеварения. Заболевание может быть врожденным или приобретенным. Врожденный порок развития двенадцатиперстной кишки составляет примерно 30% среди всех аномалий ЖКТ, встречается чаще у мальчиков. Приобретенная форма развивается чаще всего у мужчин в возрасте 30-50 лет, является осложнением заболеваний пищеварительного тракта (как правило, язвенной болезни 12п. Кишки). Проблема язвенной болезни не теряет своей актуальности в наши дни: медикаментозная терапия позволяет добиться хороших результатов, однако остается высоким риск развития рецидивов (30-80%), которые заканчиваются осложнениями, в т. Стенозом двенадцатиперстной кишки.
Стеноз двенадцатиперстной кишки
Причины
Причинами врожденного стеноза двенадцатиперстной кишки являются аномалии развития пищеварительного тракта плода, вызванные различными факторами. Формирование приобретенного стеноза обусловлено деформацией и сужением просвета ДПК рубцовой тканью, злокачественными новообразованиями. Иногда данное состояние появляется в результате спазма мышечной стенки и отека слизистой оболочки на фоне обострившейся основной патологии.
Стеноз ведет к затрудненной эвакуации химуса по пищеварительному тракту, поэтому он длительно задерживается в желудке, вызывая его переполнение. Постепенно полость органа растягивается, а его стенки истончаются, это усугубляет патологические изменения желудка. Застойные процессы сопровождаются диспепсией и нарушением обмена веществ.
Первоначально затруднение транспорта пищи компенсируется повышенной работой желудка, что приводит к гипертрофии его стенок. Постепенно возможности организма истощаются, полное опорожнение желудка становится невозможным. Учащается рвота и увеличивается количество рвотных масс, в состав которых входит много жидкости и минералов. Для продукции желудочного секрета не хватает ионов хлора, они в большом количестве поступают из крови, что приводит к высвобождению натрия и формированию щелочных групп. В результате развивается алкалоз крови, разрушаются белки, увеличивается концентрация азота. Все это ведет к выводу кальция из тканей и образованию его соединений с фосфатами. Перечисленные обменные нарушения при стенозе двенадцатиперстной кишки приводят к расстройству деятельности нервной системы и усилению возбудимости мышечной ткани.
Симптомы
Симптомы стеноза двенадцатиперстной кишки зависят от периода патологии (компенсация, субкомпенсация либо декомпенсация). Стадия компенсации не сопровождается ярко выраженными признаками. Для нее характерны чувство тяжести в области живота, изжога и отрыжка, редко — рвота содержимым желудка, которая приносит облегчение пациенту.
Период субкомпенсации протекает с усилением всех симптомов: чувство тяжести и заполнения желудка становится более выраженным, отрыжка имеет тухлый запах, так как формируется застой пищевых масс. Пациенты отмечают коликообразную боль в области живота, появляется частая рвота, которая улучшает общее состояние, поэтому больные вызывают ее искусственно. Также для стеноза двенадцатиперстной кишки на этой стадии характерно похудение.
Этап декомпенсации обусловлен прогрессированием патологии, чрезмерным растяжением стенок желудка и его дисфункцией. Общее состояние больного значительно ухудшается. Для этого периода характерна многократная рвота, которая больше не приводит к улучшению самочувствия. Рвотные массы имеют зловонный запах, вызванный длительным брожением пищевых масс в просвете желудка. Пациенты отмечают усиление чувства тяжести в животе. Помимо этого, они истощены, мало двигаются.
Изжога. Отрыжка. Потеря веса. Рвота. Рвота желчью. Рвота пищей. Судороги. Тухлая отрыжка.
Диагностика
Гастроэнтеролог выставляет диагноз стеноза двенадцатиперстной кишки, основываясь на характерных признаках, результатах инструментальных и лабораторных методов исследования: рентгенографии пищеварительной системы с контрастным веществом, фиброгастродуоденоскопии (ФГДС), анализов крови и мочи.
Результаты рентгенографии могут быть полиморфны, они зависят от стадии патологии. На первом этапе выявляется незначительное расширение полости желудка и уменьшение просвета 12-перстной кишки. Полная эвакуация пищи замедляется до 12 часов. Этап субкомпенсации характеризуется утолщением стенок желудка, натощак в нем определяется жидкость, выявляется ослабление перистальтики. Также для данного этапа характерно сужение просвета кишечника, транспорт пищи замедлен на сутки. Третьему периоду присуще сильное растяжение стенок желудка, в нем длительно находятся пищевые массы, нарушена перистальтика желудка и кишечника; транспорт пищи замедляется больше чем на сутки.
ФГДС дает возможность определить степень уменьшения просвета кишечника и состояние слизистой желудка: 1 стадия – просвет уменьшен до 0,5-1 см, определяется рубцовая ткань; 2 стадия – сужение кишечника до 0,5-0,3 см, стенки желудка растянуты; 3 стадия – просвет менее 0,3 см, желудок сильно увеличен в размере, слизистая оболочка атрофирована.
Анализы мочи и биохимический анализ крови позволяют охарактеризовать степень обменных нарушений: у пациентов отмечают гипохлоремию (уменьшение уровня ионов хлора в крови), гипокалиемию (снижение концентрации калия в крови), гипопротеинемию (недостаточный уровень белка в крови), метаболический алкалоз (ощелачивание крови), олиго- либо анурию (снижение диуреза).
Лечение
Терапевтические мероприятия при стенозе двенадцатиперстной кишки осуществляют в стационарных условиях, в отделении гастроэнтерологии либо хирургии. Если патология развивается вследствие функциональных нарушений на фоне обострения основного заболевания, то проводят его консервативное лечение.
Лечение органического стеноза двенадцатиперстной кишки, в том числе врожденной патологии, всегда хирургическое. Перед хирургической процедурой необходимо откорректировать обмен веществ: пациенту вводят растворы альбумина, декстрана, глюкозы, электролитов (ионы калия, натрия и хлора), физиологический раствор. Помимо этого, важно постоянное удаление содержимого желудка через зонд для снижения внутригастрального давления. Больным назначают парентеральное питание для восполнения энергетических потерь. После подобной подготовки примерно через неделю проводят оперативное вмешательство (ваготомию, баллонное расширение просвета двенадцатиперстной кишки, резекцию желудка ).
Профилактика патологии заключается в своевременном лечении заболеваний пищеварительной системы, отказе от вредных привычек, соблюдении принципов здорового питания. Чтобы предотвратить формирование стеноза двенадцатиперстной кишки, важно регулярно проходить медицинские осмотры и выполнять рекомендации лечащего врача.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
H04,5 Стеноз и недостаточность слезных протоков.

H04.5 Стеноз и недостаточность слезных протоков
Описание
Дакриостеноз. Это патологическое сужение слёзных протоков. Выделяют врождённую и приобретенную форму дакриостеноза. Клинически обе формы проявляются примерно одинаково: слёзотечением, слёзостоянием, гнойным отделяемым из пораженного глаза. Диагностику проводят с помощью базовых методов (биомикроскопии, визометрии, тонометрии) и специальных (канальцевых проб, диагностического промывания и рентгенографии слёзных путей с контрастом). Лечение врожденного или приобретенного дакриостеноза вначале консервативное, при неэффективности требуется хирургическое расширение слёзных протоков.
Дополнительные факты
Дакриостеноз – это патологическое сужение вертикального отдела слёзоотводящих путей, приводящее к нарушению движения слёзной жидкости в носовую полость. Врожденная форма встречается у 6% новорожденных (чаще у недоношенных) и детей до года и является главной причиной развития воспалений слезного мешка (дакриоцистита). У мальчиков и девочек возникает с одинаковой частотой. Приобретенная форма – одна из самых частых патологий в офтальмологии у пациентов старше 50 лет. Проявляется в виде обильного слёзотечения, что может значительно снижать качество жизни человека. Женщины подвержены развитию дакриостеноза чаще, чем мужчины. Патология встречается во всех развитых странах.
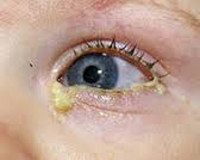
H04.5 Стеноз и недостаточность слезных протоков
Причины
К причинам возникновения врожденного дакриостеноза относятся анатомические особенности в строении различных отделов носослезных путей. По результатам специальных исследований, офтальмологи выяснили, что формирование стеноза наиболее часто встречается на уровне носового соустья носослезного протока. Выделяют следующие факторы, способствующие развитию врожденного дакриостеноза: переход эпителиальной оболочки слизистой полости носа в слизистую носослезного канала; возникновение общей сосудистой сети носа с носослезным каналом; наличие совместных венозных сосудов, переходящих в сплетение носослезного канала; присутствие в просвете канала складок слизистой, сужений, изгибов, а также дивертикулов.
Причинами приобретенных дакриостенозов могут быть длительно текущие воспаления слёзоотводящей системы, тяжелые травмы лица, опухоли, лучевая терапия области головы, операции на органе зрения, носовой полости и пазухах носа в анамнезе. Длительное использование глазных капель (например, при глаукоме) также является риск-фактором развития дакриостеноза.
Симптомы
При врожденной форме дакриостеноза родители могут замечать у детей грудного возраста слёзотечение и слёзостояние в поражённом глазу. Может появиться клиника острого или рецидивирующего конъюнктивита – покраснение конъюнктивы глаза, слизистое или гнойное отделяемое, чувство рези и жжения. Приобретенная форма возникает у взрослых, чаще после 40-50 лет. Основные жалобы, с которыми обращаются пациенты к врачу-офтальмологу – обильное слёзотечение, которое вызывает дискомфорт и снижает остроту зрения. Периодически возникает незначительное слизисто-гнойное отделяемое из глаза. Поражение может быть одно- или двусторонним.
Диагностика
Методы диагностики дакриостеноза включают в себя сбор анамнеза, проведение биомикроскопии, у взрослых — визометрии и тонометрии. Из специальных методов применяют канальцевую или носовую пробы (определяется время прохождения красителя по слёзоотводящему протоку (СОП)). Производится диагностическое промывание для определения проходимости слезоотводящего аппарата, о степени сужения канала судят по характеру эвакуации из СОП промывной жидкости (каплями или струёй).
Основным методом диагностики является дакриоцисторентгенография с контрастированием (возможно точное определение места закупорки или сужения слёзного протока по задержке контрастного вещества). Из дополнительных методов может быть назначена компьютерная томография, которая позволяет определить патологические очаги или процессы в носовых пазухах, возможные деформации внутриносовых структур, влияющие на проходимость слёзного аппарата глаза.
Лечение
Для лечения врожденной и приобретенной формы используют консервативные методы. При врожденном дакриостенозе первостепенно рекомендуется проведение массажа слёзных путей; детский офтальмолог на приёме обучает технике массажа родителей. Неэффективность массажа в течение полугода является показанием для направления на проведение диагностического зондирования и промывания слезо-носового протока у ребёнка. Лечение приобретённой формы сразу начинают с проведения промывания слёзных протоков. При гнойном отделяемом назначаются антибактериальные капли. Может потребоваться промывание глаз антисептиком. Обильное слёзотечение у взрослых является показанием для назначения увлажняющих капель или гелей.
К хирургическому вмешательству прибегают, если отсутствует эффект от консервативных методов в течение года, как у взрослых, так и у детей. Оперативное лечение включает в себя проведение баллонной дакриопластики, стентирования или дренирования слёзных путей. Суть методик заключается в расширении слёзного протока различными способами.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Хронический стеноз гортани.
Хронический стеноз гортани
Описание
Хронический стеноз гортани. Постепенно возникающее сужение гортани, сопровождающееся прогрессирующим снижением количества поступающего в дыхательные пути воздуха с медленным развитием гипоксии. Ведущими симптомами хронического стеноза гортани являются инспираторная одышка и различная по выраженности охриплость голоса. Диагностика хронического стеноза гортани заключается в проведении микроларингоскопии, исследований фонации, КТ гортани, анализа газового состава крови, рентгенографии легких, ЭКГ и пр. В отношении хронического стеноза гортани возможно применение целого ряда хирургических операций и медикаментозных средств лечения, выбор которых диктуется причиной стеноза и возникшими легочно-сердечными осложнениями.
Дополнительные факты
Благодаря постепенному развитию сужения голосовой щели при хроническом стенозе гортани, в отличие от острого стеноза гортани, успевают срабатывать механизмы, компенсирующие уменьшенное поступление воздуха на вдохе. В ответ на пониженное содержание кислорода в крови включаются гемодинамические, дыхательные, кровяные и тканевые приспособительные реакции организма.
Дыхательный компенсаторный механизм заключается в учащении и углублении дыхания, участия в нем вспомогательной мускулатуры. Гемодинамический механизм реализуется посредством увеличения числа сердечных сокращений, повышения сосудистого тонуса, вывода крови из депо, в результате чего увеличивается минутный объем кровотока и улучшается кровоснабжение жизненно важных органов. Кровяной приспособительный механизм характеризуется повышенной способностью гемоглобина к насыщению кислородом, усилением эритропоэза и выходом эритроцитов из селезенки. В основе тканевой приспособительной реакции лежит увеличение способности тканей поглощать кислород из крови, при необходимости частично переходить на анаэробный вид обмена веществ.
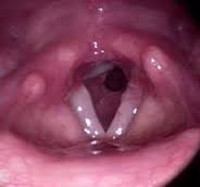
Хронический стеноз гортани
Причины
Причиной врожденного хронического стеноза могут стать аномалии развития гортани, сопровождающиеся сужением гортани или наличием в ней рубцовых мембран. Приобретенный хронический стеноз гортани возникает на фоне патологических процессов в гортани или соседних с ней областях, при которых происходит постепенное изменение морфологической структуры анатомических образований гортани или их прогрессирующее сдавление.
Приобретенный хронический стеноз гортани чаще всего бывает вызван двусторонним анкилозом перстне-черпаловидных суставов или нейропатическим парезом гортани. В свою очередь анкилозы перстне-черпаловидных суставов связаны с перенесенными инфекционными или травматическими артритами. Двусторонний нейропатический парез гортани, обуславливающий хронический стеноз гортани, может быть вызван двусторонним повреждением иннервирующих гортань нервов (при токсическом зобе, аутоиммунном тиреоидите, увеличении щитовидной железы в связи с йододефицитным заболеванием, дивертикулах и опухолях пищевода, двустороннем шейном лимфадените, проведении операций на щитовидной железе), их токсическим поражением (при различных отравлениях, сыпном или брюшном тифе, туберкулезе и тд инфекциях) или иметь центральное происхождение (при нейросифилисе, опухолях головного мозга, сирингомиелии, ботулизме, геморрагическом инсульте, ишемическом инсульте, тяжелой черепно-мозговой травме).
Причиной хронического стеноза гортани могут быть ее рубцовые изменения после травм, ожогов, длительного нахождения инородного тела в гортани. Хронический стеноз гортани возможен в результате прогрессирующего роста доброкачественной опухоли гортани, рака гортани, ее специфических заболеваний (сифилис, туберкулез, склерома).
Хронический стеноз гортани может иметь вторичный характер и развиваться после острого стеноза. Так, хронический стеноз гортани часто наблюдается в связи с нарушением техники выполнения трахеостомии. Например, при введении трахеостомической трубки через разрез первого кольца трахеи, а не 2-3-го, она касается перстневидного хряща и является причиной развития его хондроперихондрита, приводящего к стенозу. Неправильный подбор или ношение трахеостомической трубки в течение длительного времени также могут вызвать хронический стеноз гортани.
Симптомы
Выраженность симптомов при хроническом стенозе гортани напрямую коррелирует со степенью сужения голосовой щели. В связи с этим клиническая отоларингология выделяет 4 стадии хронического стеноза гортани: компенсированную, субкомпенсированную, декомпенсированную и стадию асфиксии. Однако в случае хронического стеноза гортани, в отличие от острого, состояние пациента зависит и от приспособляемости его организма к возникающей гипоксии.
Возникающее при хроническом стенозе гортани сужение голосовой щели приводит к нарушениям дыхания и фонации (голосообразования). Расстройства дыхательной функции проявляются затруднением вдоха, т. Е. Инспираторной одышкой. В зависимости от стадии хронического стеноза гортани одышка может наблюдаться только при физических усилиях пациента (компенсированный стеноз) или в состоянии покоя тоже (суб- и декомпенсированный стеноз). Выраженная инспираторная одышка сопровождается участием в дыхательных движениях дополнительной мускулатуры, западением на вдохе межреберий и яремных ямок, втягиванием эпигастральной области. Нарушения фонации проявляются различной, в зависимости от высоты сужения гортани, степенью охриплости. В некоторых случаях наблюдается афония — полное отсутствие голоса.
Нехватка воздуха. Одышка. Рассеянность. Тошнота.
Возможные осложнения
Недостаточность внешнего дыхания при хроническом стенозе гортани ведет к застойным явлениям и скоплению в дыхательных путях мокроты, что является причиной частых бронхитов и пневмоний. У пациентов с трахеостомой поступающий в трахею воздух не проходит процедуру согревания, увлажнения и биологической очистки, которая в норме осуществляется в верхних дыхательных путях. В результате у них часто возникают трахеиты и трахеобронхиты. Бронхиты при хроническом стенозе гортани имеют преимущественно хроническое течение. Воспалительные заболевания легких протекают в виде затяжной или застойной пневмонии, приводят к развитию бронхоэктатической болезни. Повышенная нагрузка на малый круг кровообращения и правые отделы сердца у пациентов с хроническим стенозом гортани ведет к развитию легочной гипертензии и формированию легочного сердца.
Диагностика
Целью диагностики при хроническом стенозе гортани является не столько постановка самого диагноза, сколько определение причины возникновения стеноза. Для осуществления этой задачи отоларинголог в первую очередь проводит ларингоскопию, в ходе которой могут быть выявлены опухоли и инородные тела гортани, ее рубцовые изменения и врожденные пороки. При необходимости в ходе микроларингоскопии производят эндоскопическую биопсию гортани. Последующее гистологическое изучение материала дает информацию о характере происходящих морфологических изменений стенок и мышц гортани.
Немаловажное значение при хроническом стенозе гортани имеет исследование голосовой функции: фонетография и определение времени максимальной фонации. Электроглоттография и стробоскопия позволяют оценить степень пассивной и активной подвижности голосовых связок.
В ходе установления этиологии хронического стеноза гортани может потребоваться выполнение МСКТ гортани, УЗИ щитовидной железы, МРТ и КТ головного мозга, бактериологического исследования мазков из зева, рентгенографии пищевода. Степень гипоксии и гипоксемии определяют при исследовании газового состава и КОС крови. Для диагностики легочно-сердечных осложнений хронического стеноза гортани проводят рентгенографию легких, ЭКГ, Эхо-КГ.
Лечение
Основой лечения хронического стеноза гортани является ликвидация его причины. С этой целью осуществляют удаление инородных тел и удаление опухолей гортани, открытое и эндоскопическое иссечение рубцов гортани, удаление парафарингеальной опухоли. При опухолях голосовых связок проводится наружная и эндоларингеальная хордэктомия. Удаление обширных или злокачественных опухолей требует проведения последующей реконструктивной пластики гортани. При опухолях щитовидной железы, приводящих к хроническому стенозу гортани за счет сдавливания гортанных нервов, выполняют субтотальную резекцию щитовидной железы или тиреоидэктомию. В соответствии с показаниями проводят операции по удалению опухолей пищевода. В случае невозможности устранения причины хронического стеноза гортани выполняют трахеостомию.
Наряду с хирургическим лечением проводят медикаментозную терапию хронического стеноза гортани с использованием антибактериальных, противовоспалительных, противоотечных, глюкокортикостероидных, антигистаминных препаратов. Борьба с гипоксией осуществляется регулярным проведением оксигенобаротерапии. Дополнительное медикаментозное лечение хронического стеноза гортани осуществляется в соответствии с основным заболеванием или развившимися осложнениями стеноза.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
