Стенокардия код по мкб 10 у взрослых

Одна из хронических разновидностей ишемической болезни сердца ИБС код по МКБ 10 (I20.8) – стенокардия напряжения. Она развивается из-за того, что коронарные артерии не обеспечивают достаточное кровоснабжение сердечной мышцы – миокарда. “Грудная жаба” – устаревшее название патологии. Оно хорошо отражает ощущения больного: чувство сдавленности сердца, болезненного дискомфорта, словно на груди лежит тяжёлый предмет. Стенокардия напряжения – одна из самых распространённых форм ишемического синдрома.
Описание
Существует две формы стенокардии: напряжения и покоя (или спонтанная). Первая форма проявляется только при наличии внешних причин. Вторая не зависит от окружающих факторов или действий пациента. Во втором случае боль возникает сама по себе из-за патологических поражений коронарных сердечных сосудов. В осложнённых случаях стенокардия покоя протекает бессимптомно. Стенокардию напряжения считают начальной и более лёгкой формой болезни, которая может перейти во вторую.
На заметку!
Длительный приступ стенокардии, который не удалось купировать, может привести к инфаркту миокарда. В таком случае нужно срочно обратиться в скорую помощь для экстренной госпитализации.

При патологии боли имеют чёткий характер. Они возникают внезапно в определённых ситуациях: психический и эмоциональный стресс, физическое напряжение, поднятие тяжестей, низкие температуры, приём пищи. Болезненность начинается в области за грудиной и отдаёт чаще всего в левую верхнюю часть тела. Если убрать эти факторы или принять препарат “Нитроглицерина”, боль проходит достаточно быстро. Достаточно 2-3 минут при лёгком течении и 10-20 минут при более тяжёлом.
Читайте также
Классификация по МКБ 10
Поскольку ИБС включает стенокардию напряжения, она входит в классификацию этой патологии. Код по МКБ 10 (I20 – I25) подразумевает 6 диагнозов, уточняющих ишемический синдром. Эксперты Всемирной Организации Здравоохранения (ВОЗ) предложили для стенокардии напряжения следующую классификацию.
| Название | Описание |
Впервые возникшая (ВВС) | Единичная стенокардия, которая не повторялась в течение месяца |
Стабильная | Появляется периодически при наличии конкретных условий. Имеет 4 функциональных класса (ФК): ФК I – приступы появляются при серьёзных длительных физических нагрузках. ФК II – приступы вызывает умеренная активность (подъём в горку или по лестнице, быстрая ходьба), другие внешние причины (холод, переедание, стрессы). ФК III – физическая активность ограничена. Для возникновения боли достаточно ходьбы по ровной местности на расстояние до 200 метров или подъёма в медленном режиме на 10 ступеней. ФК IV – любые действия сопровождаются приступами, болезнь переходит в форму стенокардии покоя |
Прогрессирующая | Приступы учащаются, причин, которые их вызывают, становится больше, эффективность лекарственной терапии снижается |
В классификации стенокардии покоя также выделяют впервые возникшую и прогрессирующую формы. Это связано с тем, что на данных стадиях болезнь может перейти в нестабильную (покоя) или остаться в форме стабильной стенокардии (напряжения).
Симптомы

Симптоматика заболевания совпадает с симптомами ИБС. Главное отличие от других форм – это сопровождение приступов болевыми ощущениями. Их локализация начинается в области за грудиной и отдаёт в левое плечо, руку, шею, межлопаточное пространство, нижнюю челюсть. Реже иррадиация происходит в неспецифичные области: правая и нижняя часть тела, эпигастральная область.
Читайте также
Приступ стенокардии напряжения сопровождается следующими симптомами:
- боли за грудным отделом, которые отдают в левую часть тела;
- тахикардия и нарушения сердечных ритмов;
- мидриаз зрачков;
- затруднённость дыхания;
- обильное потоотделение;
- головокружение, слабость;
- повышение артериального давления.
В зависимости от стадии болезни ощущения меняют интенсивность от небольшого дискомфорта до практически нестерпимых болей. Пациенты описывают их как чувство сдавленности, жжения, тяжести.
Причины возникновения

Атеросклероз – это основная причина любой формы ишемической болезни сердца, в том числе синдрома стенокардии напряжения. Повышенный холестерин в крови негативно действует на сосуды. Он постепенно накапливается и забивает их. Коронарные сердечные артерии также находятся в зоне риска. Происходят их необратимые изменения: сужение просветов, потеря эластичности, деформация. Склеротические бляшки, которые образуются в сердечных артериях, блокируют кровоток к сердцу. Нарушается процесс поступления кислорода и питательных веществ к важной сердечной мышце – миокарду.
На заметку!
Сбои в работе сердца происходят в связи с кислородным голоданием. Именно этот деструктивный процесс сопровождается давящими, жгучими болями.
Существуют и другие причины, усиливающие или создающие клиническую картину. К кардиальным относят кардиомиопатию, тахикардию, стеноз. Некардиальные причины также способны вызвать стенокардию напряжения. К ним относят гипотиреоз, гипертонию, истинную полицитемию, анемию, астму, апноэ, курение, переедание, лишний вес, длительный приём сильных сердечных стимуляторов, инфекции.
Диагностика

Клиническая картина стенокардии напряжения схожа со многими другими болезнями, причём не только сердца. Симптомы могут быть вызваны миалгией, невралгией, болезнями желудка, воспалением рёберных хрящей, грыжей диафрагмы. Составление анамнеза по жалобам пациента – обязательная часть диагностики. Но врач не может поставить заболевание только по описанию болей, даже если они имеют характерные для стенокардии черты.
Полная диагностика выглядит так:
- Составление анамнеза, осмотр больного, измерение давления, прослушивание фонендоскопом.
- Взятие клинического и биохимического анализов крови, анализа на гликемию, на гормоны щитовидной железы.
- Электрокардиограмма (ЭКГ) в состоянии покоя и с физической нагрузкой.
- Суточный мониторинг работы сердца при помощи холтера.
- УЗИ сердца (эхокардиография) в состоянии покоя.
- Стресс-эхокардиография.
- Сцинтиграфия с лекарственной или физической нагрузкой.
- Коронарография (рентген с контрастом, который вводят непосредственно в коронарные артерии при помощи ангиокатетера).

На основании полученных данных кардиолог диагностирует заболевание. Все проведённые исследования дают информацию в том числе о сопутствующих патологиях. Коронарография применяется в тяжёлых случаях, когда необходима операция на сердце или если не удалось поставить точный диагноз остальными методами.
Лечение

Методы лечения направлены на устранение симптомов, достижение продолжительной ремиссии и предотвращение развития инфаркта миокарда. Для успешного выздоровления важен ответственный подход пациента к своему здоровью, самоконтроль и полное понимание особенностей заболевания. Лечащий кардиолог должен полностью ввести пациента в курс дела, а также объяснить, как себя вести в случаях приступов.
Первостепенное значение имеет здоровый образ жизни. Он включает контроль над собственным весом, исключение вредных продуктов, отказ от курения и алкоголя. Важно соблюдать адекватную заболеванию физическую активность. Диета при ишемии должна включать овощи, в том числе крестоцветные, фрукты, свежую зелень, рыбу, особенно богатую Омега-3. Исключают из рациона насыщенные жиры (животного происхождения), продукты, ведущие к ожирению, соль, кофе, сахар.

Медикаментозное лечение включает приём следующих препаратов:
- статины, которые снижают уровень холестерина в крови;
- антиагреганты для разжижения крови (например, аспирин);
- бета-адреноблокаторы снижают давление и частоту сердечных сокращений, давая время крови снабдить кислородом повреждённые зоны миокарда;
- антагонисты кальция (блокаторы кальциевых каналов), расширяющие коронарные артерии;
- нитраты (нитроглицерин, мононитрат изосорбида, динитрат изосорбида), которые оказывают сосудорасширяющее, противоишемическое действие, а также расслабляют сердечные мышцы.
На заметку!
Нитраты разделяют на 3 формы действия: короткое, умеренно продлённое и значительно продлённое. Форму действия назначает кардиолог, основываясь на состоянии больного, частоте и тяжести приступов.
В случае ухудшения состояния или отсутствия эффекта от лекарственных препаратов стенокардия напряжения переходит в стенокардию покоя. Тогда могут назначить хирургическое вмешательство. При ишемии делают следующие операции на сердце: аортокоронарное шунтирование, стентирование, ангиопластика. Стенокардия напряжения, особенно в I-III функциональных классах обычно не требует таких вмешательств.
Факторы риска

В группу риска развития стенокардии попадают люди, у которых наблюдают характерные особенности – факторы риска. Они во многом схожи с атеросклеротическими, ведь атеросклероз – это первопричина стенокардии. После проведённых исследований и наблюдений показатели риска описали в классификации:
- Биологические (возраст, пол, наследственные факторы). Мужчины чаще подвержены стенокардии. Пожилые люди также в большей зоне риска, хотя в последнее десятилетие заболевание всё чаще наблюдают у более молодых людей.
- Физиологические и биохимические (нарушения липидного обмена, повышенное артериальное давление, ожирение, сахарный диабет).
- Поведенческие (питание, наличие вредных привычек, стрессы, гиподинамия или наоборот сверхнагрузки, которые организм не может выдержать).

Риск заболевания возрастает в случае совпадения нескольких факторов. Оценивают также продолжительность и интенсивность, с которой они воздействуют на человека.
Ишемическая болезнь сердца развивается постепенно, и её можно предотвратить в самом начале, заметив первые признаки патологии. Повышенный холестерин – первый симптом, который должен заставить пересмотреть свой образ жизни, пищевые привычки, физическую активность. Снизить холестерин до нормы не так уж сложно. И это намного проще, чем лечить последствия.
Источник
Включено: с упоминанием о гипертензии (I10-I15)
I20 Стенокардия [грудная жаба]
I20.0 Нестабильная стенокардия
I20.1 Стенокардия с документально подтвержденным спазмом
I20.8 Другие формы стенокардии
I20.9 Стенокардия неуточненная
I21 Острый инфаркт миокарда
Включено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала
Исключено:
инфаркт миокарда:
— перенесенный в прошлом (I25.2)
— последующий (I22.-)
— уточненный как хронический или продолжительностью более 4 нед (более 28 дней) от начала (I25.8)
некоторые текущие осложнения после острого инфаркта миокарда (I23.-)
постинфарктный миокардиальный синдром (I24.1)
I21.0 Острый трансмуральный инфаркт передней стенки миокарда
I21.1 Острый трансмуральный инфаркт нижней стенки миокарда
I21.2 Острый трансмуральный инфаркт миокарда других уточненных
локализаций
I21.3 Острый трансмуральный инфаркт миокарда неуточненной локализации
I21.4 Острый субэндокардиальный инфаркт миокарда
I21.9 Острый инфаркт миокарда неуточненный
I22 Повторный инфаркт миокарда
Включено: рецидивирующий инфаркт миокарда
Исключено: инфаркт миокарда, уточненный как хронический или с установленной продолжительностью более 4 недель (более 28 дней) от начала (I25.8)
I22.0 Повторный инфаркт передней стенки миокарда
I22.1 Повторный инфаркт нижней стенки миокарда
I22.8 Повторный инфаркт миокарда другой уточненной локализации
I22.9 Повторный инфаркт миокарда неуточненной локализации
I23 Некоторые текущие осложнения острого инфаркта миокарда
Исключено: перечисленные состояния:
— не уточненные как текущие осложнения острого инфаркта миокарда (I31.-, I51.-)
— сопровождающие острый инфаркт миокарда (I21-I22)
I23.0 Гемоперикард как ближайшее осложнение острого инфаркта миокарда
I23.1 Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда
I23.2 Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
I23.3 Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда
Исключено: с гемоперикардом (I23.0)
I23.4 Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда
I23.5 Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда
I23.6 Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда
I23.8 Другие текущие осложнения острого инфаркта миокарда
I24 Другие формы острой ишемической болезни сердца
Исключено:
преходящая ишемия миокарда новорожденного (P29.4)
стенокардия (I20.-)
I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда
Исключено: коронарный тромбоз хронический или установлен-
ной продолжительностью более 4 недель (более 28 дней) от
начала (I25.8)
I24.1 Синдром Дресслера
I24.8 Другие формы острой ишемической болезни сердца
I24.9 Острая ишемическая болезнь сердца неуточненная
Исключено: ишемическая болезнь сердца (хроническая) БДУ
(I25.9)
I25 Хроническая ишемическая болезнь сердца
Исключено: сердечно-сосудистая болезнь БДУ (I51.6)
I25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная
I25.1 Атеросклеротическая болезнь сердца
I25.2 Перенесенный в прошлом инфаркт миокарда
I25.3 Аневризма сердца
I25.4 Аневризма коронарной артерии
Исключено: врожденная коронарная (артерии) аневризма
(Q24.5)
I25.5 Ишемическая кардиомиопатия
I25.6 Бессимптомная ишемия миокарда
I25.8 Другие формы хронической ишемической болезни сердца
I25.9 Хроническая ишемическая болезнь сердца неуточненная
Ischaemic heart diseases
(I20-I25)
Note:
For morbidity, duration as used in categories I21, I22, I24 and I25 refer to the interval elapsing between onset of the ischaemic episode and admission to care. For mortality, duration refers to the interval elapsing between onset and death.
Incl.:
with mention of hypertension (I10-I15)
Use additional code, if desired, to identify presence of hypertension.
I20 Angina pectoris
I20.0 Unstable angina
Angina:
- crescendo
- de novo effort
- worsening effort
Intermediate coronary syndrome
Preinfarction syndrome
I20.1 Angina pectoris with documented spasm
Angina:
- angiospastic
- Prinzmetal
- spasm-induced
- variant
I20.8 Other forms of angina pectoris
Angina of effort
Coronary slow flow syndrome
Stable angina
Stenocardia
I20.9 Angina pectoris, unspecified
Angina:
- NOS
- cardiac
Anginal syndrome
Ischaemic chest pain
I21 Acute myocardial infarction
Incl.:
myocardial infarction specified as acute or with a stated duration of 4 weeks (28 days) or less from onset
Excl.:
certain current complications following acute myocardial infarction (I23.-)
myocardial infarction:
- old (I25.2)
- specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
- subsequent (I22.-)
postmyocardial infarction syndrome (I24.1)
I21.0 Acute transmural myocardial infarction of anterior wall
Transmural infarction (acute)(of):
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I21.1 Acute transmural myocardial infarction of inferior wall
Transmural infarction (acute)(of):
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I21.2 Acute transmural myocardial infarction of other sites
Transmural infarction (acute)(of):
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I21.3 Acute transmural myocardial infarction of unspecified site
Transmural myocardial infarction NOS
I21.4 Acute subendocardial myocardial infarction
Myocardial infarction with non-ST elevation
Nontransmural myocardial infarction NOS
I21.9 Acute myocardial infarction, unspecified
Myocardial infarction (acute) NOS
I22 Subsequent myocardial infarction
Note:
For morbidity coding, this category should be assigned for infarction of any myocardial site, occurring within 4 weeks (28 days) from onset of a previous infarction
Incl.:
myocardial infarction:
- extension
- recurrent
- reinfarction
Excl.:
specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I22.0 Subsequent myocardial infarction of anterior wall
Subsequent infarction (acute)(of):
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I22.1 Subsequent myocardial infarction of inferior wall
Subsequent infarction (acute)(of):
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I22.8 Subsequent myocardial infarction of other sites
Subsequent myocardial infarction (acute)(of):
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I22.9 Subsequent myocardial infarction of unspecified site
I23 Certain current complications following acute myocardial infarction
Excl.:
the listed conditions, when:
- concurrent with acute myocardial infarction (I21-I22)
- not specified as current complications following acute myocardial infarction (I31.-, I51.-)
I23.0 Haemopericardium as current complication following acute myocardial infarction
I23.1 Atrial septal defect as current complication following acute myocardial infarction
I23.2 Ventricular septal defect as current complication following acute myocardial infarction
I23.3 Rupture of cardiac wall without haemopericardium as current complication following acute myocardial infarction
Excl.:
with haemopericardium (I23.0)
I23.4 Rupture of chordae tendineae as current complication following acute myocardial infarction
I23.5 Rupture of papillary muscle as current complication following acute myocardial infarction
I23.6 Thrombosis of atrium, auricular appendage, and ventricle as current complications following acute myocardial infarction
I23.8 Other current complications following acute myocardial infarction
I24 Other acute ischaemic heart diseases
Excl.:
angina pectoris (I20.-)
transient myocardial ischaemia of newborn (P29.4)
I24.0 Coronary thrombosis not resulting in myocardial infarction
|
|
Excl.:
specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I24.1 Dressler syndrome
Postmyocardial infarction syndrome
I24.8 Other forms of acute ischaemic heart disease
Coronary:
- failure
- insufficiency
I24.9 Acute ischaemic heart disease, unspecified
Excl.:
ischaemic heart disease (chronic) NOS (I25.9)
I25 Chronic ischaemic heart disease
Excl.:
cardiovascular disease NOS (I51.6)
I25.0 Atherosclerotic cardiovascular disease, so described
I25.1 Atherosclerotic heart disease
Coronary (artery):
- atheroma
- atherosclerosis
- disease
- sclerosis
I25.2 Old myocardial infarction
Healed myocardial infarction
Past myocardial infarction diagnosed by ECG or other special investigation, but currently presenting no symptoms
I25.3 Aneurysm of heart
Aneurysm:
- mural
- ventricular
I25.4 Coronary artery aneurysm and dissection
Coronary arteriovenous fistula, acquired
Excl.:
congenital coronary (artery) aneurysm (Q24.5)
I25.5 Ischaemic cardiomyopathy
I25.6 Silent myocardial ischaemia
I25.8 Other forms of chronic ischaemic heart disease
Any condition in I21-I22 and I24.- specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset
I25.9 Chronic ischaemic heart disease, unspecified
Ischaemic heart disease (chronic) NOS
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Стенокардия покоя.

Стенокардия покоя
Описание
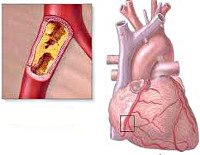
Стенокардия покоя. Приступы внезапной загрудинной боли, возникающие в отсутствие очевидных провоцирующих факторов. Приступ стенокардии развивается в условиях физического покоя, характеризуется длительностью и значительной выраженностью ангинозных болей, удушьем, вегетативными реакциями, страхом смерти. Диагностика стенокардии покоя включает лабораторное обследование, ЭКГ, УЗИ сердца, коронарографию, ПЭТ сердца. Неотложная помощь при стенокардии покоя заключается в сублингвальном приеме нитроглицерина. В дальнейшем пациенту назначается плановый прием нитратов, антитромбоцитарных препаратов, бета-адреноблокаторов, статинов, антагонистов кальция, ингибиторов АПФ. По показаниям проводится реваскуляризация миокарда (коронарная ангиопластика, АКШ).
Дополнительные факты
Стенокардия покоя (декубитальная, постуральная стенокардия) – одна из клинических форм ишемической болезни сердца, характеризующаяся тяжелыми приступами грудной жабы, возникающими в состоянии покоя, вне связи с физическим напряжением. Стенокардия покоя в кардиологии рассматривается как нестабильная стенокардия и развивается у пациентов с IV функциональным классом заболевания. Как отдельные варианты стенокардии покоя выделяются стенокардия Принцметала, обусловленная резким неожиданным спазмом коронарных артерий, и постинфарктная стенокардия, развивающаяся в течение 10-14 дней после перенесенного инфаркта миокарда.
По течению различаю подострую стенокардию покоя (при наличии приступов в течение последнего месяца) и острую стенокардию покоя (при наличии приступов в течение последних 48 часов). Стенокардия покоя прогностически более опасна, чем стенокардия напряжения, и чаще приводит к тяжелому осложнению ИБС – инфаркту миокарда.
Стенокардия покоя
Симптомы
Боль в груди слева. Боль в грудной клетке. Боль за грудиной. Потливость. Тошнота.
Причины
Основной причиной стенокардии покоя служит коронарный атеросклероз. При стенокардии покоя обычно имеет место тяжелое (чаще трехсосудистое) поражение венечных артерий. Морфологическим субстратом динамической коронарной обструкции служит атеросклеротическая бляшка, нередко осложняющаяся тромбозом и артериальным спазмом. Стенокардия покоя присоединяется к стенокардии напряжения по мере прогрессирования сужения просвета коронарных сосудов, утяжеляя течение последней.
Кроме атеросклеротического поражения, возникновению ишемии миокарда могут способствовать другие заболевания, сопровождающиеся увеличением потребности сердечной мышцы в кислороде: артериальная гипертензия, гипертрофическая кардиомиопатия, стеноз устья аорты, коронарит, частичная закупорка коронарных артерий тромбоэмболами или сифилитическими гуммами и тд Поскольку приступы стенокардии покоя в большинстве случаев развиваются во время сна, предполагается, что патогенез заболевания обусловлен повышением тонуса блуждающего нерва.
Развитию стенокардии покоя нередко способствуют состояния, усугубляющие ишемию миокарда (лихорадка, анемии, гипоксия, инфекции, тахиаритмии, сахарный диабет, тиреотоксикоз). В ряду немодифицируемых (неустранимых) факторов риска стенокардии рассматриваются возраст старше 50-55 лет, менопауза у женщин, европеоидная раса, наследственность; к модифицируемым (потенциально устранимым) факторам относятся ожирение, курение, гиподинамия, метаболический синдром, повышенная вязкость крови и тд.
Диагностика
Пациент со стенокардией покоя нуждается в стационарном обследовании с проведением полного комплекса клинико-лабораторной и инструментальной диагностики. На ЭКГ при стенокардии покоя обычно выявляется подъем или депрессия сегмента ST, свидетельствующие о наличии критического стеноза коронарной артерии, нарушения ритма и проводимости сердца; признаки постинфарктного кардиосклероза (патологический зубец Q и отрицательный зубец T).
Проведение нагрузочных проб (велоэргометрии, тредмил-теста) при стенокардии покоя не всегда информативно – результаты могут оказаться отрицательными. Зачастую признаки ишемии удается выявить только в ходе суточного ЭКГ-мониторирования. Всем пациентам со стенокардией покоя проводится ЭхоКГ, позволяющая оценить сократительную способность миокарда, обнаружить сопутствующую сердечную патологию. Минимальное биохимическое исследование крови включает определение уровня общего холестерина, липопротеидов высокой и низкой плотности, АСТ и АЛТ, триглицеридов, глюкозы; анализ коагулограммы.
Для оценки состояния коронарных артерий и определения лечебной тактики всем пациентам со стенокардией покоя показано выполнение рентгеновской коронарографии или ее современных модификаций (КТ-коронарографии, мультиспиральной КТ- коронарографии). Для выявления участков ишемии и оценки коронарной перфузии проводится ПЭТ сердца (позитронно-эмиссионная томография). От стенокардии покоя следует отличать боли при плеврите, межреберной невралгии, дивертикулах пищевода, грыже пищеводного отверстия диафрагмы, язве и раке желудка.
Лечение
Подход к лечению стенокардии покоя включает немедикаментозные мероприятия по коррекции образа жизни, лекарственную терапию, хирургическое вмешательство по реваскуляризации миокарда. Модель поведения при стенокардии покоя требует отказа от табакокурения, употребления алкоголя и энергетических напитков; соблюдения диеты с ограничением холестерина, животных жиров, кофеина, соли; снижения избыточной массы тела.
При остром ангинозном приступе необходим покой, немедленный прием нитроглицерина под язык. При затянувшемся некупируемом приступе требуется вызов «скорой помощи». Плановое лечение стенокардии покоя проводится препаратами различных групп; обычно назначаются антитромбоцитарные препараты (ацетилсалициловая к-та), бета-адреноблокаторы (анаприлин, атенолол, пропранолол), статины (аторвастатин, симвастатин), ингибиторы АПФ (эналаприл), антагонисты ионов кальция (нифедипин, верапамил), нитраты (нитроглицерин, изосорбид мононитрат или изосорбид динитрат).
При стенокардии покоя, как правило, имеются показания к кардиохирургическому лечению. Операцией выбора служит баллонная ангиопластика и стентирование коронарных артерий. Результаты коронарной ангиопластики высоки – у больных прекращаются ангинозные приступы, улучшается сократительная функция миокарда. В некоторых случаях возможно возникновение рестеноза — повторного сужения артерии.
При тяжелом или множественном поражении артерий показано проведение аортокоронарного шунтирования с созданием альтернативных путей для коронарного кровотока. У 20-25% пациентов, перенесших АКШ, стенокардия возобновляется в течение 8-10 лет, что требует повторной операции аортокоронарного шунтирования.
Прогноз
Прогноз при стенокардии покоя серьезнее, чем при стенокардии напряжения: это обусловлено более выраженным и, как правило, множественным поражением коронарных артерий. У таких больных имеется более высокий риск развития инфаркта миокарда и внезапной сердечной смерти.
Профилактика
Профилактическая работа требует полного устранения модифицируемых факторов риска, лечения сопутствующих заболеваний. Все пациенты со стенокардией покоя должны постоянно наблюдаться у кардиолога и при необходимости быть проконсультированы кардиохирургом.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник

