Средства и методы лечения болевого синдрома
В настоящее время остеохондрозом страдает огромное количество людей. Многие из них даже не догадываются об имеющейся проблеме. Между тем, если вовремя не начать лечение, наступят осложнения, которые будут давать о себе знать всю оставшуюся жизнь. Остеохондроз, как и множество других заболеваний, «молодеет» и в значительной степени ухудшает качество жизни, выбивая из её привычного ритма.
В нашей статье мы немного познакомимся с самим заболеванием, а также подробно остановимся на медикаментозном методе его лечения.
Остеохондроз и его виды
Остеохондроз – это деформация суставного хряща, костной ткани позвоночника и межпозвоночных дисков.
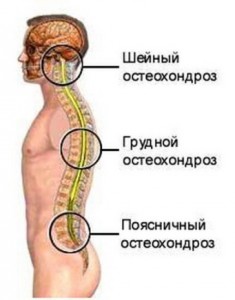 Остеохондроз бывает:
Остеохондроз бывает:
- поясничный (пояснично-крестцовый),
- шейный,
- грудной.
Причины остеохондроза:
- прямохождение,
- искривление позвоночника,
- травмы позвоночника,
- плоскостопие,
- частый подъём тяжестей,
- частые изменения положения туловища,
- длительное пребывание в неудобных позах,
- перегрузки позвоночника,
- гиподинамия и ожирение,
- неполноценное питание,
- стрессовые состояния.
Этапы развития остеохондроза
- Вследствие определённых изменений в межпозвоночном диске появляется нестабильность позвонков. Позвоночник очень подвержен травматизму.
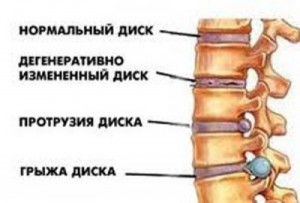
- Происходит начало разрушения фиброзного кольца межпозвоночного диска. Уменьшается межпозвоночная щель.
- Происходит разрыв фиброзного кольца. Студенистое ядро межпозвоночного диска выпячивается. Вследствие образования межпозвоночной грыжи провоцируется деформация позвоночника.
- Возникает ярко выраженный болевой синдром. Вследствие образования костных разрастаний и окостенения связок позвоночника движения становятся ограниченными.
Симптомы остеохондроза
Поясничный (пояснично-крестцовый) отдел
- Постоянные боли в спине ноющего характера.
- Ощущение ломоты и онемения в конечностях.
- Снижение двигательной активности.
- Усиление болей при совершении резких движений, поднятии тяжестей, физической нагрузке, во время чихания и кашля.
Шейный отдел
- Боли в руках и плечах, головные боли.
- Синдром позвоночной артерии (жгучая пульсирующая головная боль, головокружение, шум в голове, цветные пятна и «мушки» перед глазами).
Грудной отдел
- Боль во внутренних органах, в частности грудной клетке («кол» в груди) и области сердца.
Определение диагноза
 Диагноз устанавливается на приёме у невролога на основании жалоб пациента (болевой синдром, ограничение подвижности и т.п.). Позвоночник осматривается им в положении больного стоя, сидя и лёжа (в покое и в движении). При осмотре спины обращается внимание на осанку, особенности строения туловища, нижние углы лопаток, боковые контуры шеи и талии, положение надплечий и т.д. После этого врач, как правило, направляет пациента на рентгенографию, компьютерную томографию или МРТ, с помощью которых уточняется и конкретизируется диагноз, определяется степень поражения, а также выявляются скрытые отклонения от нормы. На основании полученных данных невролог назначает соответствующее лечение. Как правило, это комплексная терапия, включающая в себя применение медикаментов, массаж, ЛФК и другие методы.
Диагноз устанавливается на приёме у невролога на основании жалоб пациента (болевой синдром, ограничение подвижности и т.п.). Позвоночник осматривается им в положении больного стоя, сидя и лёжа (в покое и в движении). При осмотре спины обращается внимание на осанку, особенности строения туловища, нижние углы лопаток, боковые контуры шеи и талии, положение надплечий и т.д. После этого врач, как правило, направляет пациента на рентгенографию, компьютерную томографию или МРТ, с помощью которых уточняется и конкретизируется диагноз, определяется степень поражения, а также выявляются скрытые отклонения от нормы. На основании полученных данных невролог назначает соответствующее лечение. Как правило, это комплексная терапия, включающая в себя применение медикаментов, массаж, ЛФК и другие методы.
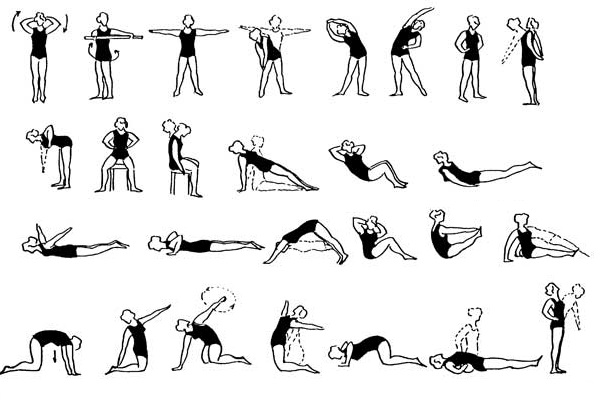
Лечебная гимнастика при остеохондрозе поясничного отдела позвоночника
Лечение остеохондроза медикаментами
Для начала следует отметить, что на начальном этапе развития остеохондроза в определённых случаях можно обойтись без лекарств. Достаточно будет применения лечебной гимнастики, всевозможных аппликаторов (валик «Ляпко», ипликатор Кузнецова), а также уменьшения нагрузок и устранения иных причин заболевания. Если же симптомы набирают силу, а исследования показали характерные изменения, следует подключать лекарственные средства, помогающие воздействовать как на причину, так и на симптомы остеохондроза.
Лечение остеохондроза медикаментами показано в период его обострения и направлено на снятие воспалительного процесса, купирование болевого синдрома и усиление обменных процессов за счёт внутреннего приёма или введения лекарственных средств с использованием инъекций.
В связи с тем, что остеохондроз – это системное заболевание, негативно сказывающееся на различных органах и системах, лечение его должно быть комплексным. Лекарственные средства для лечения остеохондроза осуществляют следующие задачи:
- обезболивание,
- снятие воспаления,
- улучшение кровообращения в пораженных тканях,
- восстановление хрящевой ткани,
- возвращение подвижности суставам,
- устранение депрессии, вызванной постоянной болью.
Итак, какие же лекарственные препараты могут быть назначены неврологом для лечения остеохондроза?
- НПВС (нестероидные противовоспалительные средства)
Устраняют воспаление и боль. Применяются наружно (гель, крем), внутрь (капсулы, таблетки), а также в виде инъекций (внутримышечно, внутривенно, подкожно).
- диклофенак (вольтарен, диклак)
- ибупрофен (нурофен, долгит)
- кетопрофен (кетонал, феброфид)
- нимесулид (нимесил, найз)
- мелоксикам (мовалис, мовасин)
- Вазодилататоры (сосудорасширяющие средства)
В результате мышечного напряжения и болевого синдрома при остеохондрозе происходит сужение кровеносных сосудов. Для того чтобы избежать на фоне этого нежелательных последствий врачом могут быть назначены пентоксифиллин (трентал), расширяющий кровеносные сосуды и улучшающий питание тканей, а также актовегин и берлитион для лучшего восстанавливающего эффекта.
- Миорелаксанты (мышечные релаксанты)
Оказывают расслабляющее и успокаивающее действие на мышцы. Процесс выздоровления без препаратов этой группы протекает медленнее, так как благодаря их свойствам кровообращение нормализуется, болевые ощущения притупляются, подвижность возвращается, а поражённые ткани восстанавливаются быстрее. С этими целями врачом могут быть назначены сирдалуд, мидокалм или баклофен.
- Хондропротекторы
Хондропротекторы не дают дальнейшего разрушения, стабилизируют состояние. Приём хондропротектеров длительный, пожизненный, эффект наступает после лечения сроком не менее 6 месяцев. Применяются хондропротекторы наружно, внутрь и в виде инъекций.
- глюкозамин (дона)
- хондроитин (хондроксид, структум)
- глюкозамин + хондроитин (артра)
- глюкозамин + хондроитин + витамины (терафлекс)
- алфлутоп (концентрат 4-х видов морских рыб)
- Седативные (успокаивающие) средства
Длительный болевой синдром может спровоцировать стресс и депрессию. В этом случае назначают препараты валерианы, пустырника, комбинированные растительные препараты. При более выраженных расстройствах применяют антидепрессанты (симбалта), а для улучшения процесса засыпания и качества сна – снотворные препараты (донормил).
- Витамины и витаминно-минеральные комплексы
Большее значение здесь имеют витамины группы B, так как способны восстанавливать чувствительность поражённых нервных волокон и уменьшать болевой синдром. Они входят в состав таких препаратов как мильгамма (таблетки и раствор для инъекций) и нейромультивит (таблетки).
С целью общего укрепления организма могут быть также назначены витаминно-минеральные комплексы (компливит, мульти-табс).
Источник
Современная медицина располагает
разнообразными средствами лечения
хронического болевого синдрома. В
среднем, хорошие результаты лечения
боли могут быть достигнуты у 85 – 99%
больных.
Методы лечения хронического болевого синдрома.
Этиологическая(специальная
противоопухолевая) терапия может быть
эффективным компонентом комбинированного
лечения болевого синдрома. Назначаются
эти методы лечения при наличии показаний,
коллегиально, с обязательным участием
специалистов-онкологов.
Изхирургических методовдля этого
применяются: паллиативные и санитарные
резекции органов и тканей, некрэктомия,
дренирование полостей (лапаро- и
торакоцентез) и полых органов (гастро-
и энтеростомия, колостомия, цистостомия
и т.д.), хирургическая иммобилизация.
Паллиативная лучевая терапияприменяется с целью обезболивания у 15
–25% инкурабельных больных: при
метастатическом поражении скелета,
мягких тканей, головного мозга, обструкции
дыхательных путей, пищеварительного
тракта и мочевыводящих путей. Лучевая
терапия оказывается эффективной у 80%
пациентов, страдающих от боли вследствие
метастатического поражения костей.
Химиогормональное лечениеприменяется
с целью уменьшения массы опухоли и
ликвидации сдавления нервных стволов,
оно более эффективно при ноцицепторной
боли и менее – при нейропатической.
Локальная фармакотерапия боли включает:
суб- и эпидуральное введение опиоидов;
методы длительной катетеризации
эпидурального пространства или ликворной
системы головного мозга; локальное
применение местных анестетиков;
сакральную (каудальную) анестезию при
тазовых болях и т.д. Следует заметить,
что упомянутые методы редко применяются
на практике по причине их технической
сложности и высокой частоты осложнений.
Их применение более оправдано при
наличии некупируемого болевого синдрома,
как правило, в стационарных условиях.
Возможна блокада нервов с помощью
анестетиков и нейролитических (химических)
препаратов или физических (криовоздействие)
методов – для прерывания нервных
импульсов и подавления возбуждения
болевых рецепторов. Применение местных
анестетиков для блокады нервов в ряде
случаев может привести к длительному
эффекту: при наличии болезненных
инфильтратов, поражении суставов и
связочного аппарата, мышечном спазме.
Для постоянной блокады используются
химические нейролитики (спирт, фенол),
их введение вызывает разрушение
(денатурацию белка) нервных волокон и
может сопровождаться различными
осложнениями (невриты, некрозы тканей
и т.д.). Поэтому химическая блокада нервов
применяется только в тех случаях, когда
обычная фармакотерапия совершенно
неэффективна. Обязательным условием
является предварительная (пробная)
блокада с помощью местных анестетиков,
если она дает эффект, возможно применение
химической или физической денервации.
В настоящее время существуют безопасные
и нетоксичные методы электростимуляционной
аналгезии: чрезкожная, эпидуральная и
транскраниальная электростимуляция
нервов. Однако эти методы эффективны
лишь при болевом синдроме слабой и
средней интенсивности.
Психотерапевтические методы в лечении
боли являются вспомогательными и
направлены на повышение порога болевой
чувствительности за счет улучшения
настроения больного, снятия депрессии
и страха. Известно, что порог восприятия
боли снижается при бессоннице, усталости,
тревоге, страхе, гневе, грусти, депрессии,
скуке, психической изоляции и заброшенности.
В то же время, устойчивость к боли
возрастает после полноценного сна, при
наличии общения, сопереживания, понимания,
возможности расслабиться, посвятить
себя любимому делу. Большое значение
имеет также медицинская и социальная
реабилитация больного, повышение его
активности. В ряде случаев возможно
использование гипноза и аутогенной
тренировки.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
