Спонтанное субарахноидальное кровоизлияние код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Субарахноидальное кровоизлияние.

Субарахноидальное кровоизлияние
Описание
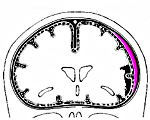
Субарахноидальное кровоизлияние — внезапно возникающее кровотечение в субарахноидальное пространство.
Симптомы
В клиническом течении аневризмы головного мозга выделяют три периода: догеморрагический, геморрагический, постгеморрагический. В догеморрагическом периоде у половины больных с аневризмами головного мозга заболевание не проявляется. У других больных в этом периоде может отмечаться локальная головная боль в области лба, глазниц (по типу мигрени). Возможны эпизоды головной боли с менингеальными симптомами (на протяжении от нескольких часов до 1—2 сут. ). Эти симптомы чаще появляются у людей старше 40 лет. Другими проявлениями могут быть эпилептические припадки неясного генеза, а также преходящие нарушения функции прилежащих к аневризме нервов: диплопия, косоглазие, анизокория (при сдавлении III, IV, VI пар черепных нервов), прозопалгия (сдавление V пары), лицевой гемиспазм (сдавление VII пары). Снижение остроты зрения и битемпоральные дефекты полей зрения бывают результатом давления на хиазму, преходящие гомонимные гемианопсии — при сдавлении зрительного тракта. Таким больным нередко ставят диагноз офтальмической мигрени.
Геморрагический период длится 3-5 нед. После разрыва. Разрыв аневризмы обычно сопровождается острой интенсивной головной болью, нередко с ощущением жара («как кипяток разлился под черепом»). В момент разрыва или сразу после него часто бывает кратковременная утрата сознания (тотальный спазм поверхностных сосудов мозга с выключением функции ретикулярной формации ствола мозга и гипоталамуса). Иногда развивается мозговая кома, однако чаще больной находится в состоянии оглушения. Излившаяся в цереброспинальную жидкость кровь раздражает мозговые оболочки и повышает внутричерепное давление, что проявляется головной болью, тошнотой, рвотой, головокружением, брадикардией, замедлением дыхания. Возможны эпилептические приступы. Ригидность мышц шеи и симптом Кернига начинают выявляться спустя сутки с момента субарахноидального кровоизлияния. В течение первых 5-10 дней повышается температура тела. Примерно у четверти больных появляются очаговые и проводниковые симптомы (парезы, патологические стопные знаки), расстройства речи, памяти и , что связано либо со спазмом соответствующей мозговой артерии, либо с проникновением крови в мозговое вещество (субарахноидально-паренхиматозная геморрагия). У больных с диагностированными аневризмами, не подвергавшихся хирургическому лечению, часто возникают повторные кровотечения, особенно при несоблюдении постельного режима в первые 3-4 нед. После субарахноидального кровоизлияния.
В зависимости от локализации разорвавшейся аневризмы появляется характерная клиническая картина.
При разрыве супраклиноидной аневризмы возникает синдром верхней глазничной щели. Его клиническая картина связана с поражением глазодвигательного нерва (III пары): птоз, расширение зрачка, нарушение движений глазного яблока вверх, кнутри, книзу, локальные боли в лобно-орбитальной области (I ветвь V нерва), центральная скотома в поле зрения, иногда слепота.
При разрыве аневризмы, локализующейся в передней мозговой — передней соединительной артериях, появляются расстройства сознания, нарушения психики, моторная афазия, парез дистальных отделов нижней конечности с одной стороны с симптомом Бабинского.
Разрыв аневризмы средней мозговой артерии сопровождается гемипарезом (гемиплегией), гемианестезией, гемианопсией и афазией.
Разрыв аневризмы вертебрально-базилярной системы характеризуется появлением общемозговых симптомов, поражением каудальной группы черепных нервов, мозжечковыми, стволовыми симптомами с нарушением дыхания, вплоть до его остановки.
Постгеморрагический период включает в себя остаточные неврологические проявления после перенесенного кровоизлияния. В этот период у больных, перенесших внутри мозговое кровоизлияние, велика опасность появления повторных геморрагии, протекающих более тяжело.
Боль в шее. Боль в шее сбоку. Гипонатриемия. Жажда. Обонятельные галлюцинации. Рвота. Слабость мышц (парез). Судороги. Тонико-клонические судороги. Тошнота. Тремор подбородка. Холодный пот.
Субарахноидальное кровоизлияние
Причины
Спонтанное, или первичное, субарахноидальное кровоизлияние (САК) обычно происходит от разрыва аневризмы поверхностных сосудов головного мозга. Реже оно бывает связано с атеросклеротической или микотической аневризмой, артериовенозной мальформацией или геморрагическим диатезом. При черепно-мозговой травме субарахноидальное кровоизлияние встречается часто, вместе с тем оно уступает по своему клиническому значению другим последствиям ушиба головного мозга.
Примерно в половине наблюдений причиной внутричерепного кровоизлияния являются аневризмы сосудов головного мозга. Они бывают врожденными и приобретенными. Внешне аневризма часто имеет мешотчатый вид, в котором различают шейку, тело и дно. Обычно диаметр сосудистого мешка колеблется от нескольких миллиметров до 2 Аневризмы более 2 см в диаметре считаются гигантскими. Встречаются одинаково часто у мужчин и женщин.
Разрывы аневризм обычно происходят в возрасте от 25 до 50 лет (примерно в 91% наблюдений). Неразорвавшиеся аневризмы встречаются у 7-8%, а бессимптомные -у 0,5% людей. Разрыв аневризмы почти всегда происходит в области ее дна, где под увеличением нередко можно увидеть точечные отверстия, прикрытые тромботическими массами. Излюбленная локализация аневризм — места деления сосудов I и II порядка на ветви. Самая частая локализация аневризм — супраклиноидный отдел внутренней сонной артерии (30-34%), передняя мозговая, передняя соединительная артерии — 28-30%, средняя мозговая артерия -16-20%, вертебрально-базилярная система – 5-15%. Множественные аневризмы встречаются в 20% наблюдений.
При субарахноидальном кровоизлиянии на 3-4-е сутки вследствие длительного спазма крупных артерий основания мозга развивается сравнительно диффузная ишемия мозга, что приводит к постгеморрагическим нарушениям когнитивных функций (заторможенности, деменции). Часто отмечаются вторичное повышение внутричерепного давления и усиление головной боли.
Лечение
Больному назначают строгий постельный режим с исключением любых физических и эмоциональных напряжений. Необходимо обеспечить достаточное поступление жидкости и питательных веществ. При возбуждении назначают диазепам, для уменьшения головной боли — ненаркотические анальгетики, кодеин.
Повторные люмбальные пункции для снижения внутричерепного давления проводят у тех пациентов, которым первая диагностическая люмбальная пункция приносила облегчение головной боли. При развитии острой гидроцефалии вводят дегидратирующие препараты, иногда дренируют желудочки, вплоть до наложения вентрикулоперитонеального шунта.
Коагулянты вводят только в первые 2 суток. Затем их введение нецелесообразно из-за развития нарушений микроциркуляции в головном мозгу вследствие длительного спазма крупных артерий основания мозга. В случаях ухудшения — нарастания общемозговых и очаговых симптомов на 3-5-й день с момента субарахноидального кровоизлияния и отсутствия в ликворе признаков повторного субарахноидального кровоизлияния — можно ввести небольшие дозы гепарина (по 5000 ЕД под кожу живота 2 раза в сут. ) или фраксипарина.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: I60.8
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I60-I69 Цереброваскулярные болезни / I60 Субарахноидальное кровоизлияние
Определение и общие сведения[править]
Субарахноидальное кровоизлияние — один из видов внутричерепного кровоизлияния, при котором кровь распространяется в субарахноидальном пространстве головного и спинного мозга. Различают субарахноидальное кровоизлияние при ЧМТ и нетравматическое, или спонтанное, субарахноидальное кровоизлияние.
Эпидемиология
По данным регистров инсульта разных стран, количество субарахноидальных кровоизлияний составляет 14-20 случаев на 100 000 населения в год. Доля субарахноидального кровоизлияния среди других видов инсульта не превышает 5%. Субарахноидальное кровоизлияние может случиться в любом возрасте, однако наиболее часто оно происходит в 40-60 лет.
Этиология и патогенез[править]
Клинические проявления[править]
Клиническая картина
а. Разрыв аневризмы. Субарахноидальное кровоизлияние чаще всего обусловлено разрывом мешковидной аневризмы — дефекта внутренней эластической мембраны артериальной стенки, возникающего обычно в месте бифуркации или ветвления артерии. В большинстве случаев разрыв происходит в возрасте 35—65 лет. Возможны сопутствующие аномалии, такие, как поликистоз почек или коарктация аорты. Аневризмы другого типа располагаются по ходу внутренней сонной, позвоночной или базилярной артерии; в зависимости от строения они делятся на веретенообразные, шаровидные и диффузные. Такие аневризмы проявляются клинически, если оказывают давление на соседние структуры или при тромбозе, однако разрываются редко. К редким причинам субарахноидального кровоизлияния относятся и разрывы микотических аневризм, возникающих вследствие септической эмболии. К сожалению, вплоть до разрыва аневризмы остаются бессимптомными.
1) Характерна внезапная интенсивная головная боль. Больной обычно говорит, что столь сильной головной боли никогда раньше не испытывал. Возможна потеря сознания; иногда она переходит в кому, но чаще сознание восстанавливается, хотя и сохраняется оглушенность. В некоторых случаях потеря сознания происходит внезапно, до появления головной боли. Субарахноидальное кровоизлияние часто возникает при физической нагрузке, в том числе во время полового акта. При разрыве аневризмы диагноз обычно несложен, но иногда на ранней стадии никаких объективных симптомов нет, поэтому при внезапной интенсивной головной боли необходимо исключить субарахноидальное кровоизлияние.
2) Часто выявляются менингеальные симптомы и субфебрильная температура.
3) При офтальмоскопии часто обнаруживаются субгиалоидные кровоизлияния.
4) Кровоизлияние может ограничиваться субарахноидальным пространством или распространяться на вещество мозга, вызывая очаговую симптоматику.
5) Иногда вскоре после кровоизлияния развивается ишемический инсульт из-за нарушений кровотока или тромбоза в артериях, пораженных аневризмой.
6) Клинически определить локализацию аневризмы сложно, хотя иногда возможно. Так, боль в глубине глазницы и поражение II—VI черепных нервов указывают на аневризму пещеристой части сонной артерии; гемиплегия, афазия и ряд других симптомов — на аневризму средней мозговой артерии; поражение III черепного нерва — на аневризму в месте соединения задней соединительной и внутренней сонной артерий; абулия и слабость в ноге — на аневризму передней соединительной артерии; поражение нижних черепных нервов — на аневризму базилярной или позвоночной артерии.
7) Преходящий или стойкий очаговый неврологический дефект, развивающийся спустя несколько суток после субарахноидального кровоизлияния, обычно обусловлен спазмом мозговых сосудов, возникающим в ответ на попадание крови в субарахноидальное пространство.
8) Как ранним, так и поздним осложнением субарахноидального кровоизлияния может быть гидроцефалия, при которой иногда требуется желудочковое шунтирование.
б. Артериовенозные мальформации обычно проявляются эпилептическими припадками или кровоизлиянием, однако при крупных артериовенозных мальформациях из-за большого сброса крови может возникать ишемия прилегающих участков мозга. Симптомы обычно появляются в детском или юношеском возрасте. Поскольку артериовенозные мальформации часто проникают вглубь мозга, их разрыв может приводить к сочетанному внутримозговому и субарахноидальному кровоизлиянию. Разрыву артериовенозной мальформации нередко предшествуют постоянные головные боли. На артериовенозную мальформацию указывает наличие у ребенка или молодого человека сосудистого шума в области глазницы, сонной артерии или сосцевидного отростка. Бывают и другие внутричерепные сосудистые мальформации, в том числе телеангиэктазии, кавернозные и венозные ангиомы. Дифференцировать их можно с помощью МРТ. Это имеет определенное клиническое значение, поскольку разрывы венозных ангиом и телеангиэктазий, по-видимому, возникают редко. Очевидно, риск разрыва кавернозных ангиом существует, хотя и в меньшей степени, чем артериовенозной мальформации.
Во многих случаях причину субарахноидального кровоизлияния установить не удается. Часть таких случаев обусловлена разрывом мелких артериовенозных мальформаций, не выявляемых при ангиографии. Спинальные артериовенозные мальформации можно заподозрить у молодых лиц с субарахноидальным кровоизлиянием без признаков поражения сосудов головного мозга; иногда над позвоночником выслушивается сосудистый шум.
Другое субарахноидальное кровоизлияние: Диагностика[править]
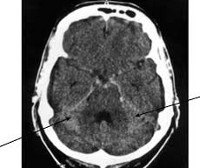
а. КТ — лучший метод диагностики субарахноидального кровоизлияния, в большинстве случаев (но не всегда) выявляющий кровь в субарахноидальном пространстве. КТ позволяет также диагностировать отек мозга, паренхиматозное и внутрижелудочковое кровоизлияние, гидроцефалию. Большое локальное скопление крови в субарахноидальном пространстве может указать на локализацию источника кровоизлияния.
б. Исследование СМЖ. Люмбальная пункция показана лишь в тех случаях, когда КТ недоступна или ее результаты сомнительны. Люмбальная пункция может спровоцировать вклинение или возобновление кровотечения. Кровь в СМЖ при субарахноидальном кровоизлиянии выявляется всегда. Кроме того, кровь может попадать в СМЖ в результате ранения сосуда при люмбальной пункции; для того чтобы исключить такое происхождение крови, используют приемы, указанные в гл. 10, п. II.В.3.
в. Рентгенография черепа выявляет обызвествленные артериовенозные мальформации и (реже) аневризмы, однако ее, как правило, не проводят.
г. Церебральная ангиография. Многие проводят ангиографию вскоре после госпитализации, поскольку при разрывах аневризм с нетяжелыми неврологическими расстройствами раннее оперативное вмешательство (в первые 24—48 ч), по-видимому, наиболее эффективно. В тяжелых случаях ангиографию лучше проводить только при неясном диагнозе (разрыв аневризмы, артериовенозной мальформации или церебральной артерии при артериальной гипертонии), и особенно при показаниях к хирургической декомпрессии.
д. Отсутствие изменений на ангиографии и неврологических симптомов, указывающих на локализацию поражения, еще не позволяет исключить аневризму. Иногда сразу после разрыва артерия облитерируется тромбом, и увидеть аневризму при ангиографии удается лишь после его растворения. Поэтому спустя несколько недель исследование повторяют. К числу редких причин субарахноидального кровоизлияния относится спинальная артериовенозная мальформация, и при подозрении на нее (например, при сосудистом шуме в области позвоночника или скоплении крови в позвоночном канале по данным КТ и МРТ) показана спинальная ангиография. Диагностировать спинальную артериовенозную мальформацию удается и с помощью МРТ.
Дифференциальный диагноз[править]
Другое субарахноидальное кровоизлияние: Лечение[править]
Если хирургический подход к аневризме возможен, то лучший способ лечения — операция. Главная задача в предоперационном периоде — предотвращение и лечение повторного кровоизлияния и спазма мозговых сосудов. При артериовенозной мальформации хирургическое лечение не всегда возможно, но поскольку риск повторного кровоизлияния существует (хотя и меньший, чем при аневризмах), в раннем периоде после разрыва артериовенозной мальформации в любом случае проводят перечисленные ниже мероприятия.
а. Предоперационный период
1) Общие мероприятия
а) Следует по возможности не допускать повышения АД. При артериальной гипертонии используют гипотензивные средства.
б) Для предотвращения эмоциональных реакций и связанного с ними повышения АД назначают седативную терапию (фенобарбитал или диазепам).
в) Эпилептические припадки — одно из осложнений субарахноидального кровоизлияния — тоже способствуют повышению АД. Поэтому с профилактической целью назначают противосудорожные средства. Обычно используют фенобарбитал (начальная доза 30 мг внутрь 3 раза в сутки), оказывающий одновременно противосудорожное и седативное действие.
г) Для исключения натуживания при дефекации назначают слабительные, например докузат натрия (100 мг 3 раза в сутки внутрь).
д) Палата должна быть затемнена, а посторонние шумы сведены к минимуму.
е) Хотя в предоперационном периоде следует избегать повышения АД, однако при признаках гиповолемии назначают плазмозаменители (см. гл. 10, п. III.В.3.а.4.б). При этом нужна особая осторожность, поскольку искусственные коллоидные растворы могут нарушать свертывание крови, удлиняя ПВ, АЧТВ и время кровотечения.
2) Антифибринолитические средства. Считается, что повторное кровотечение из аневризм или артериовенозной мальформации частично обусловлено растворением тромба, формирующегося в месте их разрыва. Это служит основанием для применения антифибринолитических препаратов. Большинство исследований подтвердило их эффективность в предотвращении повторного кровоизлияния. Однако их применения избегают, поскольку возрастает риск венозных и артериальных тромбозов. Тем не менее они показаны при разрыве аневризмы, если операция откладывается.
Аминокапроновую кислоту назначают в дозе 30—36 г/сут в/в. Обычно 30—36 г препарата разводят в 1 л раствора (например, 0,45% NaCl с 5% глюкозы) и вводят в течение 24 ч с помощью инфузионного насоса. Возможен прием внутрь — по 4 г каждые 3 ч. Аминокапроновую кислоту применяют вплоть до операции или, если хирургическое вмешательство противопоказано, в течение 6 нед. Побочные эффекты: тошнота, мышечные спазмы, понос, головокружение, шум в ушах, гиперемия конъюнктив, заложенность носа, головная боль, сыпь, тромбофлебит, ТЭЛА.
3) Противоотечная терапия (при повышении ВЧД) — см. гл. 10, п. II.Г.4.
4) Лечение спазма мозговых сосудов. Признаки спазма мозговых сосудов (сонливость или очаговые неврологические симптомы) обычно появляются не ранее 2—3 сут после кровоизлияния, чаще всего — на седьмые сутки. Полагают, что спазм мозговых сосудов обусловлен высвобождением сосудосуживающих веществ, таких, как серотонин, катехоламины, пептиды и эндотелин.
а) Для расширения мозговых сосудов с переменным успехом применялись изопреналин и нитроглицерин в/в.
б) Гиперволемия способствует повышению мозгового кровотока и является, по-видимому, наиболее эффективным средством лечения спазма мозговых сосудов. Используют 5% альбумин или другие фракции плазмы. Можно применять и искусственные коллоидные растворы, но в предоперационном периоде — с осторожностью, так как они нарушают свертывание крови, удлиняя ПВ, АЧТВ и время кровотечения. Этот вид терапии не рекомендуют при снижении сердечного выброса или сердечной недостаточности. Лечение проводят под контролем ЦВД (поддерживать на уровне 8—12 мм рт. ст.) или ДЗЛА (12—16 мм рт. ст.). Гиперволемию можно сочетать с кровопусканием и гемодилюцией (гематокрит снижают до 30—35%). Если спазм мозговых сосудов сохраняется даже на фоне гиперволемии, то можно попытаться повысить АД с помощью дофамина, фенилэфрина или добутамина в/в. Этот метод лечения более безопасен после клипирования аневризмы, так как при повышении АД увеличивается риск повторного кровотечения.
в) Согласно последним данным, хорошие результаты дает дилатация спазмированных сосудов с применением баллонной ангиопластики.
г) Для лечения спазма мозговых сосудов предложен антагонист кальция нимодипин (по 30—60 мг каждые 4 ч внутрь). Он эффективен, по-видимому, при раннем (до развития спазма мозговых сосудов) начале лечения. Наиболее серьезный побочный эффект — артериальная гипотония, которая при спазме церебральных артерий особенно опасна.
5) Если операция противопоказана, то перечисленные мероприятия проводят в течение примерно 6 нед, после чего больного постепенно активизируют.
б. Хирургическое лечение при разрыве аневризм предпочтительнее консервативного, поскольку после операции риск повторных кровоизлияний резко снижается. Решение об операции зависит от опыта и мнения нейрохирурга. В то же время есть и некоторые общие правила.
1) Противопоказания. Больных в коме или с тяжелыми неврологическими расстройствами обычно не оперируют из-за высокой летальности и низкой вероятности восстановления.
2) Сроки. В прошлом операцию обычно производили спустя примерно 10 сут после кровоизлияния (в отсутствие выраженного спазма мозговых сосудов). Однако недавнее кооперированное исследование продемонстрировало хорошие результаты ранних (в первые 24—48 ч после разрыва аневризмы) операций у больных без тяжелых неврологических расстройств. Очевидно, хирургическое лечение предпочтительно именно в этой стадии, когда еще не успел развиться спазм мозговых сосудов. Эвакуация крови из субарахноидального пространства при ранней операции, по-видимому, уменьшает угрозу спазма мозговых сосудов. В некоторых клиниках во время операции после клипирования аневризмы лизируют тромб с помощью алтеплазы.
3) Типы операций включают клипирование шейки аневризмы (наиболее распространенная), укутывание аневризмы мышцей или синтетическим материалом, окклюзию внутренней сонной артерии в области шеи.
а) При артериовенозной мальформации проводят ее резекцию или перевязку крупной артерии, хотя часто подобные процедуры неосуществимы из-за риска ишемии важных отделов мозга. В этих случаях показана эмболизация артериовенозной мальформации с помощью пенистого геля или силастиковых шариков.
б) Баллонная окклюзия. Гигантские аневризмы внутричерепного отдела сонной артерии обычно неоперабельны. Однако современные ангиографические методики позволяют провести у многих больных баллонную окклюзию аневризмы. Иногда удается произвести окклюзию шейки аневризмы, оставляя просвет артерии открытым. В других случаях приходится осуществлять окклюзию внутренней сонной артерии. Предварительно у бодрствующего больного проводят пробное пережатие артерии и при появлении признаков ишемии процедуру прекращают, накладывают обходной экстракраниально-интракраниальный анастомоз и спустя несколько суток производят окклюзию.
в) Лучевая терапия. Попытки вызвать с помощью обычного рентгеновского облучения гиалинизацию и окклюзию артериовенозной мальформации оказались неудачными. Позднее более успешно применялся протонный пучок, который можно направить непосредственно на область аномалии. Недавно предложена новая достаточно эффективная методика, основанная на использовании гамма-ножа, то есть точно сфокусированного потока гамма-лучей, испускаемых кобальтовым источником.
г) Эмболизация. Если операция противопоказана, иногда проводят эмболизацию аневризмы конским волосом или тонкой спиралью, чтобы спровоцировать тромбоз.
д) Желудочковое шунтирование. Гидроцефалия бывает как ранним, так и поздним осложнением субарахноидального кровоизлияния; в ряде случаев требуется желудочковое шунтирование.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
1. Fields, W. S., et al. Controlled trial of aspirin in cerebral ischemia: II. Surgical group. Stroke 9:309, 1978.
2. Genton, E., et al. Platelet-inhibiting drugs in the prevention of clinical thrombotic disease. N. Engl. J. Med. 293:1174, 1975.
3. Genton, E., et al. Report of the Joint Committee for Stroke Facilities: XIV. Cerebral ischemia: The role of thrombosis and of antithrombotic therapy. Stroke 8:150, 1977.
4. Hass W. K., et al. A randomized trial comparing ticlopidine hydrochloride with aspirin for the prevention of stroke in high-risk patients. N. Engl. J. Med. 321:501, 1989.
5. Hinton, R. C. Treatment of cerebral ischemia. Compr. Ther. 7:24, 1981.
6. Kistler, J. P., Ropper, A. H., and Heros, R. C. Therapy of ischemic cerebral vascular disease due to atherothrombosis (first of two parts). N. Engl. J. Med. 311:27, 1984.
7. Kistler, J. P., Ropper, A. H., and Heros, R. C. Therapy of ischemic cerebral vascular disease due to atherothrombosis (second of two parts). N. Engl. J. Med. 311:100, 1984.
8. NASCET Collaborators. Beneficial effects of carotid endarterectomy in symptomatic patients with high-grade carotid stenosis. N. Engl. J. Med. 325:445, 1991.
9. Nibbelink, D. W., Torner, J. C., and Henderson, W. G. Intracranial aneurysms and subarachnoid hemorrhage: A cooperative study. Antifibrinolytic therapy in recent onset subarachnoid hemorrhage. Stroke 6:622, 1975.
10. Origitano, T. C., et al. Sustained increased cerebral blood flow with prophylactic hypertensive hypervolemic hemodilution («Triple-H» Therapy) after subarachnoid hemorrhage. Neurosurgery 27:729, 1990.
11. Petty, G. W., et al. Complications of long-term anticoagulation. Ann. Neurol. 23:570, 1988.
12. Sandok, B. A., et al. Guidelines for the management of transient ischemic attacks. Mayo Clin. Proc. 53:665, 1978.
13. Sorenson, P. S., et al. Acetylsalicylic acid in the prevention of stroke in patients with reversible cerebral ischemic attacks: A Danish cooperative study. Stroke 14:15, 1983.
14. Steering Committee of the Physicians’ Health Study Research Group. Final report on the aspirin component of the ongoing physicians’ health study. N. Engl. J. Med. 321:129, 1989.
15. Swedish Cooperative Study. High dosage acetylsalicylic acid after cerebral infarction. Stroke 18:325, 1987.
16. Thompson, J. E., Austin, D. J., and Patman, R. D. Carotid endarterectomy for cerebrovascular insufficiency: Long-term results in 592 patients followed up to 13 years. Ann. Surg. 172:663, 1970.
Неврология [Электронный ресурс] / Под ред. Е.И. Гусева, А.Н. Коновалова, А.Б. Гехт — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970428900.html
Действующие вещества[править]
Источник
