Спина бифида мкб код
Рубрика МКБ-10: Q05.9
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q00-Q07 Врожденные аномалии пороки развития нервной системы / Q05 Spina bifida (неполное закрытие позвоночного канала)
Определение и общие сведения[править]
Дефекты нервной трубки
Спинальная дизрафия представляет собой порок развития, связанный с неполным закрытием тканей мезодермального и эктодермального происхождения вдоль срединного шва — средней линии позвоночника. Проявлениями спинальной дизрафии являются расщепление дуг позвонков (spina bifida) и сагиттально расположенных мягких тканей, а также возникающие при этом различные варианты спинномозговых грыж, иногда дермоидные кисты, липомы, синдром «жесткой» конечной нити.
Spina bifida
Spina bifida является наиболее распространенным вариантом дефекта нервной трубки. Нервная трубка — это эмбриональная структура, из которой в ходе эмбриогенеза развивается головной и спинной мозг.
Spina bifida чаще всего локализуется в поясничном или крестцовом отделе позвоночника и затрагивает 2 — 3 позвонка или более.
Распространенность достигает 0,5 на каждые 1000 живорождений во Франции. В Европе распространенность Spina bifida составляет 5,09 / 10 000 беременностей.
Этиология и патогенез[править]
Spina bifida развивается вследствие незаращения нервной трубки на 3—4-й неделе внутриутробного развития.
Клинические проявления[править]
Spina bifida — неполное закрытие позвоночного канала.
Spina bifida occulta — скрытая щель дуг позвонков, чаще в области I крестцового позвонка. Нередки вдавления концов незаращенной дуги в позвоночный канал и компрессия его содержимого. Аномалия может сочетаться с гидромиелией, дермоидными кистами, деформацией стопы, липомами, капиллярными мальформациями, тазовыми нарушениями.
Spina bifida complicata — незаращение дуг позвонков, сочетающееся с увеличенным количеством жировой ткани в позвоночном канале, липомами и фибромами, которые располагаются под кожей и могут врастать в спинной мозг и его оболочки, а также в корешки спинномозговых нервов.
Spina bifida cystica — щель дуг позвонков и спинномозговая грыжа с незаращением мягких тканей пояснично-крестцовой области (80-90% случаев), реже — крестцовой, шейной или грудной. Сочетается с менингоцеле, гидромиелией и диастематомиелией.
Spina bifida anterior — незаращение тел позвонков, которое может сопровождаться расщеплением спинного мозга, грыжевидным выпячиванием спинного мозга, его оболочек и корешков спинномозговых нервов в грудную или брюшную полости. Грыжи спинного мозга и его оболочек обозначают как миелоцеле, если в грыжевом мешке обнаруживают частично покрытую оболочками часть спинного мозга и СМЖ, как миелоцистоцеле — при обнаружении в грыжевом мешке истонченного участка спинного мозга с его оболочками, расширенного центрального канала, задних корешков спинномозговых нервов, как миеломенингоцеле — при выявлении в грыжевом мешке части спинного мозга с его оболочками и корешками спинномозговых нервов, как миеломенингоцистоцеле — при скоплении СМЖ не только в центральном канале, но и между оболочками части спинного мозга.
Spina bifida может проявляться параплегией, гидроцефалия, мальформацией Арнольда-Киари, недержанием мочи и кала. Выраженность симптомов сильно варьирует в зависимости от уровня и степени поражения.
Spina bifida неуточненная: Диагностика[править]
Spina Bifida может быть обнаружена в ходе пренатального УЗИ.
Дифференциальный диагноз[править]
Spina bifida неуточненная: Лечение[править]
Лечение хирургическое, если развивается гидроцефалия — проводят вентрикулоперитонеальное шунтирование.
Профилактика[править]
Прием фолиевой кислоты во время беременности снижает риск возникновения дефектов нервной трубки .
Прочее[править]
Миеломенингоцеле — грыжевое выпячивание спинного мозга с его оболочками через расщелину позвоночника. Имеет вид кистозного образования и располагается на спине по задней срединной линии.
Распространенность имеет географические особенности, составляя в среднем 1 на 1000 новорожденных.
Дефект чаще всего локализуется в пояснично-крестцовой области. Возможен разрыв грыжевого мешка.
Миеломенингоцеле часто сочетается с другими пороками развития ЦНС, в 90% случаев — с синдромом Арнольда-Киари. Последний нередко приводит к гидроцефалии, что требует вентрикулоперитонеального шунтирования.
Лечение
Ребенка кладут на живот или на бок. Грыжевой мешок закрывают марлей, смоченной в теплом физиологическом растворе, обеспечивают тщательный уход за ребенком. Новорожденного переводят в специализированное отделение для хирургического лечения порока. Проводят профилактическую антимикробную терапию.
Прогноз
Риск двигательных нарушений зависит от локализации дефекта. После хирургического лечения возможно улучшение состояния. После лечения 80% детей имеют нормальный IQ. Противопоказаниями к хирургическому лечению в настоящее время считают только тяжелую гидроцефалию и выраженную гипоплазию коры головного мозга.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Fanaroff M., Martin R. J. Neonatal-Perinatal Medicine: Diseases of the Fetus and Newborn. St. Louis: Mosby-Year Book, 1992.
«Патологическая анатомия [Электронный ресурс] : национальное руководство / гл. ред. М.А. Пальцев, Л.В. Кактурский, О.В. Зайратьянц — М. : ГЭОТАР-Медиа, 2014. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970431542.html
https://www.orpha.net
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Расщепление позвоночника.

Спинно-мозговая грыжа при spina bifida
Описание
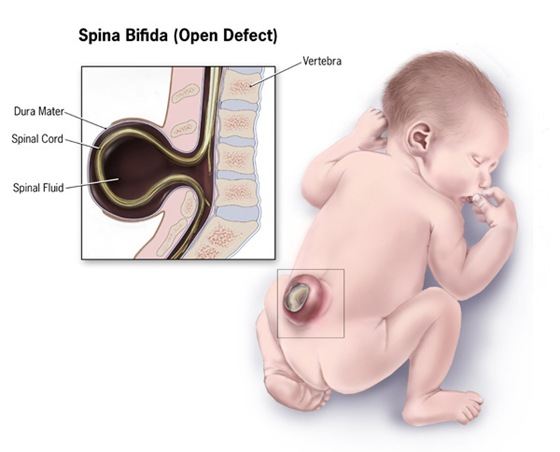
Расщепление позвоночника. Порок развития позвоночного столба, заключающийся в недоразвитии дужек и/или тел одного или нескольких позвонков с образованием дефекта в стенке позвоночного канала, через который могут пролабировать оболочки и ткани спинного мозга с формированием врожденной спинномозговой грыжи. Клинические проявления наблюдаются при образовании грыжи или сдавлении спинного мозга соединительнотканными и жировыми разрастаниями. Диагностируется клинически, а также при помощи рентгенографии, КТ и МРТ позвоночника. Лечение только хирургическое. Операция направлена на устранение имеющегося дефекта, но никак не может повлиять на имеющуюся врожденную патологию самого спинного мозга.
Дополнительные факты
Расщепление позвоночника — врожденная аномалия позвоночного столба, при которой на уровне одного или нескольких позвонков формируется дефект костных тканей, образующих спинномозговой канал. В канале проходит спинной мозг, который может пролабировать на уровне образовавшегося дефекта, формируя врожденную спинномозговую грыжу. В современной неврологии и неонатологии расщепление позвоночника обозначается также латинским термином spina bifida Распространенность этой аномалии развития позвоночника среди населения по некоторым данным составляет до 20%. При этом частота встречаемости врожденных спинномозговых грыж не превышает 1 случай на 3000 новорожденных. Наиболее часто аномалия локализуется в пояснично-крестцовом отделе позвоночника. 99% врожденных грыж спинного мозга формируются в задней части спинномозгового канала. Содержимое грыжи может варьировать. Выход в грыжевой мешок тканей спинного мозга наблюдается в 75% случаев.
Причины
Расщепление позвоночника обусловлено нарушениями в формировании нервной трубки, которое происходит на 3-ей неделе беременности и заканчивается к 23-му дню гестации. Расщепление позвоночника является мультифакторной патологией. В его развитии могут играть роль наследственные механизмы, спонтанные мутации и воздействие тератогенных факторов. К последним относятся внутриутробные инфекции (цитомегалия, корь, краснуха, герпес), гипергликемия при сахарном диабете, постоянный перегрев организма беременной (инсоляция, горячие ванны, сауна), прием беременной фармпрепаратов с тератогенным побочным эффектом (например, антибиотиков, антиконвульсантов), недостаточность фолиевой кислоты, интоксикации (наркомания, алкоголизм, токсикомания, профессиональные вредности), радиация. Ситуация усугубляется тем, что зачастую на таких ранних сроках гестации женщина не знает о своей беременности и не соблюдает необходимый охранительный режим, направленный на максимальное исключение возможных тератогенных воздействий.
Классификация
Выделяют скрытое и открытое расщепление позвоночника. Скрытое (spina bifida occulta) представляет собой небольшие костные дефекты (например, незаращение дуг позвонков) без формирования спинномозговой грыжи. Открытое расщепление позвоночника (spina bifida aperta) включает рахишизис и грыжи спинного мозга. Любой вид spina bifida может сопровождаться разрастанием фиброзно-жировой ткани, заполняющей костные дефекты, проникающей в субарахноидальное пространство и обуславливающей сдавление спинного мозга.
В зависимости от содержимого грыжевого мешка различают 4 формы врожденных спинномозговых грыж. При менингоцеле в грыжевом мешке находится лишь цереброспинальная жидкость (ликвор). Менингорадикулоцеле кроме ликвора содержит оболочки спинного мозга. При миеломенингоцеле грыжа состоит из цереброспинальной жидкости, оболочек и тканей спинного мозга. Миелоцистоцеле — это полное выпадение сегмента спинного мозга с оболочками, сопровождающееся выворотом и расширением спинномозгового канала. Рахишизис — расщепление позвоночника в наиболее тяжелом варианте, когда костный дефект большой протяженности сочетается с незаращением оболочек спинного мозга и кожи. При этом спинной мозг виден через зияющее отверстие в области позвоночника. Эта патология приводит к смертельному исходу.
Диагностика
Скрытое расщепление позвоночника зачастую при жизни не диагностируется. Диагноз врожденной спинномозговой грыжи устанавливается неонатологом совместно с неврологом по клинике и результатам пальпации — прощупывание костного дефекта позвоночника. Уточнение диагноза осуществляется при помощи КТ и МРТ позвоночника. КТ позвоночника в большей мере позволяет выявить имеющиеся костные дефекты и деформации, МРТ — получить информацию о состоянии спинного мозга и его оболочек, установить содержимое грыжевого мешка. Детям младшего возраста КТ не проводится из-за высокой лучевой нагрузки. В отсутствие возможности томографического обследования применяется рентгенография позвоночника.
В обязательном порядке проводится исследование соматических органов для выявления сочетанной врожденной патологии. С этой целью назначается биохимический анализ крови и мочи, урография, КТ почек, рентгенография грудной клетки, УЗИ сердца, УЗИ брюшной полости, МСКТ брюшной полости, рентгенография костей и суставов. К диагностике по мере необходимости могут привлекаться специалисты различных профилей: нефролог, кардиолог, гастроэнтеролог и тд.
В некоторых случаях возможна пренатальная диагностика. Заподозрить расщепление позвоночника можно по данным акушерского УЗИ, амниоцентеза с последующим исследованием концентрации в амниотической жидкости ацетилхолинестеразы и α-фетопротеина. Внутриутробно диагностированное расщепление позвоночника является показанием для кесарева сечения, что позволяет предупредить травмирование спинномозговой грыжи во время естественных родов.
Лечение
Открытое расщепление позвоночника нуждается в хирургическом лечении. Операция осуществляется нейрохирургами в плановом порядке в первые дни жизни новорожденного. Она позволяет предотвратить развитие осложнений и нарастание неврологического дефицита, устранить имеющийся косметический дефект. При нарушении целостности грыжевого мешка и ликворее операция проводится в ургентном порядке. Противопоказаниями к хирургическому лечению могут выступать тяжелые нарушения со стороны соматических органов, обусловленные сочетанной врожденной патологией.
Операция проводится с применением общего наркоза. Ее суть — в закрытии имеющегося дефекта. По поверхности грыжевого выпячивания производится разрез. Нервные образования аккуратно отделяются и отводятся внутрь за спинномозговые оболочки. Оболочки послойно ушиваются, закрывается кожный дефект. Осложнениями хирургического вмешательства могут стать нарастающая гидроцефалия, инфицирование раны, расхождение ее краев, трофические расстройства в области послеоперационной раны, мешающие ее заживлению. Для предупреждения гидроцефалии может применяться люмбоперитонеальное шунтирование.
Прогноз
В послеоперационном периоде проводится реабилитационное лечение, направленное на увеличение мышечной силы и объема двигательной активности, профилактику контрактур суставов. Применяются различные методы физиотерапии, лечебная физкультура, массаж. Исход операции во многом зависит не от умений нейрохирурга, а от формы спинномозговой грыжи. Если расщепление позвоночника не сопровождается вовлечением тканей спинного мозга в грыжевой мешок, то после операции отмечается полное или значительное восстановление неврологических функций. При миеломенингоцеле и миелоцистоцеле после операции сохраняется имеющийся неврологический дефицит, поскольку хирургическое вмешательство не способно восстановить измененные ткани спинного мозга.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Расщепление позвоночника, незаращение дужки позвонка[1] (лат. Spina bifida, англ. split spine) — порок развития позвоночника, разновидность дефектов нервной трубки[en], часто сочетающийся с дефектами развития спинного мозга. Порок представляет собой неполное закрытие нервной трубки в не полностью сформированном спинном мозге.
Общая информация[править | править код]
Этот порок возникает на 3-й неделе беременности. Он представляет собой неполное закрытие нервной трубки в не полностью сформированном спинном мозге. Кроме того, позвонки над открытой частью спинного мозга сформированы не полностью.
При несмыкании пятого участка нервной трубки обнаруживается поддающийся коррекции врождённый порок — расщепление позвоночника, или spina bifida.
Из-за неполного закрытия нервной трубки (в недосформированном спинном мозге) у рождённого ребёнка позвоночные дужки над открытой частью спинного мозга (часто в поясничном отделе) отсутствуют либо деформированы, мозг торчит в виде грыжи.
Частота spina bifida колеблется от 1 до 2 на 1000 новорожденных. Частота повторных родов с этим пороком от 6 % до 8 %, что говорит о генетическом факторе развития заболевания. Более высока частота данной патологии у детей, родившихся от более пожилых матерей. Однако, несмотря на эти данные, 95 % новорожденных со spina bifida рождаются у родителей, у которых не было spina bifida. Такие факторы, как краснуха, грипп, тератогенные вещества, являются предрасполагающими.
В зависимости от тяжести расщепление позвоночника делят на несколько подтипов.
Spina bifida occulta[править | править код]
Часто эта форма называется «скрытое расщепление позвоночника», так как при этом спинной мозг и нервные корешки в норме, а также отсутствует дефект в области спины. Данная форма характеризуется лишь небольшим дефектом или щелью в позвонках, которые формируют позвоночный столб. Зачастую эта форма патологии настолько умеренно выражена, что не вызывает каких-либо беспокойств. При этом такие больные даже не знают о наличии у себя этого порока развития и узнают об этом лишь после рентгенографии. Чаще всего эта форма патологии возникает в пояснично-крестцовом отделе позвоночника. У 1 из 1000 больных могут отмечаться проблемы с функцией мочевого пузыря или кишечника, боли в спине, слабость мышц ног и сколиоз.
Менингоцеле[править | править код]
Возникает, когда кости позвоночника не закрывают спинной мозг полностью. При этом мозговые оболочки через имеющийся дефект выпячиваются в виде мешочка, содержащего жидкость. Этот мешочек состоит из трёх слоев: твёрдой мозговой оболочки, паутинной оболочки и мягкой мозговой оболочки. В большинстве случаев спинной мозг и нервные корешки нормальны либо с умеренным дефектом. Очень часто «мешочек» мозговых оболочек покрыт кожей. В этом состоянии может потребоваться хирургическое вмешательство.
Миеломенингоцеле (spina bifida cystica)[править | править код]
Эта наиболее тяжёлая форма составляет около 75 % всех форм расщепления позвоночника. Через дефект позвоночника выходит часть спинного мозга (так называемая мозговая грыжа). В некоторых случаях «мешочек» со спинным мозгом может быть покрыт кожей, в других случаях наружу могут выходить сама ткань мозга и нервные корешки. Степень неврологических нарушений напрямую связана с локализацией и тяжестью дефекта спинного мозга. При вовлечении в процесс конечного отдела спинного мозга могут отмечаться нарушения только мочевого пузыря и кишечника. Более тяжелые дефекты могут проявляться в виде параличей ног вместе с нарушением функции мочевого пузыря и кишечника.
Статистика[править | править код]
Частота встречаемости от 1 до 2 на 1000 новорождённых в мире.
Причины[править | править код]
Считается, что расщепление позвоночника вызвано сочетанием генетических и внешних факторов[2]. Если у родителей уже есть ребёнок с данной патологией или если она есть у одного из родителей, то вероятность рождения следующего ребёнка с расщеплением позвоночника повышается до 4 %[3]. Дефицит фолиевой кислоты во время беременности также играет значительную роль[2]. Другие факторы риска: противосудорожные препараты на основе вальпроевой кислоты (Депакин)[4], цитостатические препараты (антагонисты пуринов и антагонисты пиримидинов)[5]; ожирение и плохо управляемый диабет[3]. Частое употребление алкоголя вызывает макроцитоз, который разрушает фолиевую кислоту. После прекращения употребления алкоголя требуется месячный период времени для восстановления костного мозга от макроцитоза[5].
У белых или латиноамериканцев риск более высокий. Девочки более склонны к рождению с расщеплением позвоночника[4].
Определённые мутации в гене VANGL1 являются факторами риска развития расщепления позвоночника: эти мутации были связаны со spina bifida в некоторых семьях с историей расщепления позвоночника[6].
Лечение[править | править код]
Стандартным и общепринятым методом является лечение после родов[7]. Эта операция направлена на предотвращение дальнейшего повреждения нервной ткани и профилактику инфекций. Нейрохирурги стремятся закрыть дефект позвоночника: спинной мозг и его нервные корешки помещаются обратно в спинномозговой канал и покрываются мозговой оболочкой. Хирургическим путём может быть установлен шунт для обеспечения непрерывного слива избыточной спинномозговой жидкости, вырабатываемой в головном мозге, как это происходит при гидроцефалии. Шунты чаще всего стекают в брюшную или грудную полость[8].
Есть предварительные данные об эффективности[9] пренатального (то есть до родов) лечения, в то время как поражённый плод находится в матке[10]. По состоянию на 2014 год соотношение пользы и вреда от пренатальной хирургии плода при этой патологии остаётся сомнительным[7]. 40 % новорожденных, которых прооперировали внутриутробно, всё равно нуждались в установке шунта[10].
Лечение расщепления позвоночника во время беременности небезопасно: высок риск рубцевания матки и преждевременных родов[10].
Есть две формы пренатального лечения. Первая — это операция, при которой раскрывают матку через разрез и устраняют расщепление позвоночника. Вторая — через фетоскопию[8].
Профилактика[править | править код]
Так как точные причины расщепления позвоночника неизвестны, не существует какого-либо известного способа его надёжного предотвращения. Однако было показано, что употребление матерью фолиевой кислоты помогает снизить частоту возникновения этого порока у новорождённых. Источниками фолиевой кислоты являются цельные зёрна, обогащённые сухие завтраки, сушёные бобы, листовые овощи и фрукты[11].
Обогащение зерновых продуктов фолиевой кислотой рекомендуется в Соединённых Штатах с 1998 года. Управление США по контролю за продуктами и лекарствами и Агентство общественного здравоохранения Канады[12] рекомендовали планирующим забеременеть женщинам детородного возраста принимать по меньшей мере 0,4 мг фолиевой кислоты в день, начав не менее, чем за три месяца до зачатия, и продолжать приём в течение первых 12 недель беременности[13]. Женщины, которые уже родили ребёнка с расщеплённым позвоночником или другим типом дефекта нервной трубки, или принимают противосудорожное лекарство, должны принимать более высокую дозу: 4-5 мг в день[13].
В соответствии с приказом Министерства здравоохранения и социального развития РФ от 3 декабря 2007 г. № 736 «Об утверждении перечня медицинских показаний для искусственного прерывания беременности»[14], при выявлении у плода во время беременности врождённых аномалий (пороков развития), деформаций и хромосомных нарушений (коды по МКБ от Q00 до Q99) вопрос о прерывании беременности и неблагоприятном прогнозе для жизни плода должен решаться индивидуально перинатальным консилиумом врачей.
Примечания[править | править код]
- ↑ Аномалии развития позвоночника
- ↑ 1 2 What causes spina bifida? (англ.). National Institutes of Health (30 May 2012). Дата обращения 13 марта 2017.
- ↑ 1 2 How many people are affected by or at risk for spina bifida? (англ.). National Institutes of Health (30 November 2012). Дата обращения 13 марта 2017.
- ↑ 1 2 Spina bifida. Risk factors (англ.). Mayo Clinic (27 August 2014). Дата обращения 13 марта 2017.
- ↑ 1 2 Vincent E Herrin. Macrocytosis. Risk factors (англ.). Medscape (24 September 2016). Дата обращения 13 марта 2017.
- ↑ Kibar Z., Torban E., McDearmid J. R., Reynolds A., Berghout J., Mathieu M., Kirillova I., De Marco P., Merello E., Hayes J. M., Wallingford J. B., Drapeau P., Capra V., Gros P. Mutations in VANGL1 associated with neural-tube defects. (англ.) // The New England journal of medicine. — 2007. — Vol. 356, no. 14. — P. 1432—1437. — doi:10.1056/NEJMoa060651. — PMID 17409324.
- ↑ 1 2 Grivell R. M., Andersen C., Dodd J. M. Prenatal versus postnatal repair procedures for spina bifida for improving infant and maternal outcomes. (англ.) // The Cochrane database of systematic reviews. — 2014. — No. 10. — P. 008825. — doi:10.1002/14651858.CD008825.pub2. — PMID 25348498.
- ↑ 1 2 Joyeux L., Chalouhi G. E., Ville Y., Sapin E. Maternal-fetal surgery for spina bifida: future perspectives (фр.) // Journal de gynecologie, obstetrique et biologie de la reproduction. — 2014. — Vol. 43, no 6. — P. 443—454. — doi:10.1016/j.jgyn.2014.01.014. — PMID 24582882.
- ↑ Оперировать до рождения (рус.). Дата обращения 29 июня 2017.
- ↑ 1 2 3 Adzick N. S. Fetal surgery for spina bifida: past, present, future. (англ.) // Seminars in pediatric surgery. — 2013. — Vol. 22, no. 1. — P. 10—17. — doi:10.1053/j.sempedsurg.2012.10.003. — PMID 23395140.
- ↑ Folic acid fortification (англ.) (недоступная ссылка). U. S. Food and Drug Administration. Архивировано 18 сентября 2009 года.
- ↑ Folic Acid (англ.) (недоступная ссылка). Public Health Agency of Canada (16 December 2003). Архивировано 27 сентября 2006 года.
- ↑ 1 2 Why do I need folic acid? (англ.) (недоступная ссылка). HNS Direct (6 March 2006). Архивировано 13 апреля 2006 года.
- ↑ Приказ Министерства здравоохранения и социального развития РФ от 3 декабря 2007 г. № 736. «Об утверждении перечня медицинских показаний для искусственного прерывания беременности». garant.ru. Дата обращения 13 марта 2017.
Ссылки[править | править код]
- Оперировать до рождения / В. Панюшкин
- Два мира / В. Панюшкин
- Мама ошиблась / В.Панюшкин
- Spina Bifida Overview / eMedicine MedScape, October 2014 (англ.)
Источник
