Современные методы диагностики коронарного синдрома

Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.
Острый коронарный синдром
Причины
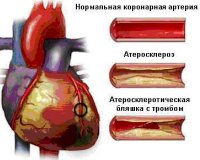
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемом ST (ОКСП ST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъема ST (ОКСБП ST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Источник
ЭКГ
Всем больным с подозрением на острый коронарный синдром обязательна регистрация ЭКГ в 12 стандартных отведениях. Необходимо обратить внимание на следующие изменения:
- транзиторную депрессию или элевацию сегмента ST (рис. 17-8);
- динамические изменения зубца Т в виде инверсии, увеличения амплитуды — острого положительного зубца Т;
- предположительно новые блокады ножек пучка Гиса.

Рис. 1. ЭКГ больного с острым коронарным синдромом без подъема сегмента ST
Каждый из перечисленных ЭКГ-признаков ишемии миокарда имеет самостоятельное значение для стратификации риска:
- У половины больных, госпитализированных с ангинозным приступом, сопровождающимся депрессией сегмента ST более 1 мм, в ближайшие часы развивается ИМ.
- При изолированной инверсии зубцов Т риск ИМ составляет 5% в течение месяца.
- При глубоких симметричных инверсиях зубца Т в грудных отведениях высока вероятность критического поражения передней межжелудочковой артерия (феномен Wellen).
- При развитии блокады левой ножки пучка Гиса на фоне ангинозного приступа можно предполагать окклюзию крупной коронарной артерии, и ведение такого больного соответствует острому коронарному синдрому с поди сегмента ST.
- Нормальная исходная ЭКГ не исключает острый коронарный синдром, но позволяет отнести пациента к группе низкого риска.
Внимание!
Всегда следует интересоваться, существуют ли у больного ранее зарегистрированные ЭКГ, так как наиболее точный диагностический критерий ишемии миокарда — динамика ЭКГ, т.е. разница в положении конечной части желудочкового комплекса (ST-Т) при сравнении с предыдущими ЭКГ. При некоторых состояниях, например при гипертрофии ЛЖ, электролитных нарушениях, внутрижелудочковых блокадах, на ЭКГ могут постоянно присутствовать изменения, имитирующие ишемию.
ЭКГ не всегда выявляет признаки ишемии, особенно вне ангинозного приступа. В таких случаях полезно постоянное ЭКГ-мониторирование в 12 отведениях, которое позволяет обнаружить эпизоды как болевой, так и безболевой ишемии.
ЭхоКГ
Это исследование входит в обязательную программу обследования больных острым коронарным синдромом без подъема сегмента ST. Желательно выполнить ЭхоКГ в первые часы с момента госпитализации. Обнаружение во время ангинозного приступа транзиторного нарушения локальной сократимости ЛЖ — доказательство ишемической природы болей. Сниженная систолическая функция ЛЖ — неблагоприятный прогностический признак. ЭхоКГ может выявить сопутствующую кардиальную патологию и по необходимости провести дифференциальную диагностику с расслаивающей аневризмой аорты, ГКМП, аортальным стенозом и т.д.
Рентгенография органов грудной клетки позволяет выявить признаки сердечной недостаточности, а также исключить другие возможные причины болей в грудной клетке (аневризма грудного отдела аорты, заболевания лёгких).
Сцинтиграфия миокарда
Пациентам с малоинформативными результатами ЭКГ и ЭхоКГ возможно проведение сцинтиграфии миокарда с 99mТс-пирофосфатом. У больных с острым повреждением миокарда наблюдают накопление радиофармпрепаратов в зоне повреждения.
Коронароангиография — «золотой» стандарт в диагностике всех форм ИБС, у больных острым коронарным синдромом без подъёма сегмента SТ позволяет как подтвердить диагноз, так и определить тактику лечения больного. У большинства больных с острым коронарным синдромом без подъёма сегмента SТ выявляют гемодинамически значимый стеноз/стенозы с признаками пристеночного тромбоза — «осложненные» стенозы (рис. 17-9). На основании результатов планируют инвазивные вмешательства — ТБКА или коронарное шунтирование.

Рис. 2. Данные КАГ: осложненная бляшка в передней межжелудочковой артерии
На основании данных проведенного обследования определяют вероятность острого коронарного синдрома (табл. 1).
Таблица 1
Вероятность острого коронарного синдрома без подъема сегмента ST
| Высокая вероятность | Промежуточная вероятность | Низкая вероятность |
| Анамнез | ||
| Основная жалоба — боль или дискомфорт в грудной клетке или левой руке. Воспроизведение ранее подтверждённой стенокардии. Анамнестические указания на ИБС, включая перенесённый ИМ | Основная жалоба — боль или дискомфорт в грудной клетке или левой руке. Возраст старше 50 лет | Маловероятные ишемические симптомы |
| Физикальное исследование | ||
| Вновь возникшая преходящая митральная регургитация, артериальная гипотензия, влажные хрипы в лёгких | Признаки поражения внесердечных сосудов | Воспроизведение болевых ощущений при пальпации грудной клетки |
| ЭКГ | ||
| Новые или предположительно новые изменения в виде смещения сегмента ST (более 0,05 мВ) или инверсия зубца Т (глубиной более 0,2 мВ) в сочетании с клиническими проявлениями | Стойкие зубцы Q. Изменения сегмента ST и зубца Т, которые нельзя рассматривать как впервые возникшие | Уплощение зубца Т или его инверсия в отведения с доминирующим зубцом R, или нормальная ЭКГ |
| Сердечные маркёры | ||
| Повышение уровня тропонинов или МВ-КФК | Норма | Норма |
После установления диагноза острого коронарного синдрома следует идентифицировать группу риска развития фатального и нефатального ИМ в ближайший период. Стратификация риска основана на клинических особенностях пациента, данных лабораторных и инструментальных исследований (табл. 2).
Таблица 2
Стратификация риска острого коронарного синдрома без подъема сегмента ST
| Высокий риск | Промежуточный риск | Низкий риск |
| Анамнез | ||
| Учащение ангинозных приступов в предшествующие 48 ч | ИМ в анамнезе, коронарное шунтирование, атеросклероз в других областях. Прием ацетилсалициловой кислоты | Нет данных |
| Характеристика болей | ||
| Продолжительные (более 20 мин) боли в покое | Продолжительные (более 20 мин) боли в покое, в настоящее время купированные. Стенокардия покоя (менее 20 мин) или приступы, проходящие в покое и после приёма нитроглицерина | Впервые возникшая и прогрессирующая стенокардия III или IV класса в течение 2 нед без продолжительных (более 20 мин) болей |
| Физикальное исследование | ||
| Отек легких, вероятно связанный с ишемией, новый систолический шум, кризы, артериальная гипотензия, брадикардия, тахикардия. Возраст старше 75 лет | Возраст старше 70 лет | Норма |
| ЭКГ | ||
| Транзиторное смещение сегмента ST более чем на 0,05 мВ. Продолжительно новая блокада ножки пучка Гиса. Устойчивая ЖТ | Инверсия зубца Т более чем 0,2 мВ. Патологические зубцы Q | Нормальная ЭКГ, отсутствие динамики во время приступов |
| Сердечные маркёры | ||
| Повышение уровня тропонина Т или тропонина I выше 0,1 нг/мл | Незначительное повышение тропонина Т от 0,01 до 0,1 нг/мл | Норма |
Шахнович Р.М.
Острый коронарный синдром
Опубликовал Константин Моканов
Источник
Стабильная ишемическая болезнь сердца (ИБС) может привести к острому коронарному синдрому в отсутствие разрыва бляшки и тромбоза, когда физиологический стресс (например, травма, кровопотеря, анемия, инфекция, тахиаритмия) повышает требования к сердцу. В таких случаях диагноз острого инфаркта миокарда может быть поставлен, если при обследовании выявлены типичные взлеты и падения биохимических маркеров некроза миокарда, а также, по крайней мере, 1 из следующих:
Развитие патологических зубцов Q на электрокардиограмме (ЭКГ)
Значительные изменения волны ST-сегмента-T (ST-T) или блокада левой ветви
Визуальные признаки новой потери жизнеспособного миокарда или новой аномалии движения региональной стенки
Интрокоронарный тромб, обнаруженный при ангиографии или вскрытии
Инфаркт миокарда без подъема сегмента ST отличается от нестабильной стенокардии повышенным уровнем сердечных ферментов и биомаркеров некроза миоцитов. Дифференциация, как правило, основана на 3 наборах биомаркеров, измеряемых с интервалом в 6-8 часов после представления пациента к ЭД. Современное определение заболевания требует типичного клинического синдрома плюс повышенные уровни тропонина (или изофермента MB креатинкиназы) до более чем 99% от нормального референса (с коэффициентом вариации <10% для анализа). Учитывая это определение, почти 25% пациентов, которые ранее были классифицированы как имеющие нестабильную стенокардию, теперь отвечают критериям для инфаркта миокарда без подъема сегмента ST.
Измеряются уровни сердечных ферментов через равные промежутки времени, начиная с момента поступления и продолжая до достижения пика или до тех пор, пока 3 набора результатов не будут отрицательными. Биохимические биомаркеры эффективны для диагностики и прогнозирования.
Следует отметить, что специфичные для сердца тропонины не обнаруживаются в крови здоровых людей; следовательно, они обеспечивают высокую специфичность для выявления повреждения миоцитов сердца. Эти молекулы также более чувствительны, чем креатинкиназа MB, к некрозу миокарда и, следовательно, улучшают раннее обнаружение небольших инфарктов миокарда. Несмотря на то, что уровни тропонина в крови повышаются одновременно с уровнями креатинкиназы MB (примерно через 6 ч после начала инфаркта), они остаются повышенными в течение 2 недель. В результате значения тропонина не могут быть использованы для диагностики повторного инфаркта. Новые методики обнаружения тропонинов в крови позволяют измерять уровни от 0,1 до 0,2 нг / мл.
До половины всех случаев ОКС клинически молчаливы в том смысле, что они не вызывают классических симптомов этого синдрома. Следовательно, ОКС остается нераспознанным пациентом. Поддерживать высокий индекс подозрений на ОКС, особенно при оценке женщин, пациентов с диабетом, пожилых пациентов, пациентов с деменцией и пациентов с сердечной недостаточностью в анамнезе.
Хотя изменения сегмента ST и зубца T связаны с ИБС, другими возможными причинами этих показателей являются аневризма левого желудочка, перикардит, стенокардия Принцметала, ранняя реполяризация, синдром Вольфа-Паркинсона-Уайта и медикаментозная терапия (например, трициклическими антидепрессантами, фенотиазинами).
Повышение осведомленности общественности о типичных и нетипичных проявлениях ОКС имеет первостепенное значение для оптимального и своевременного лечения. Многие лица не понимают, что их симптомы имеют сердечное происхождение и поэтому могут отложить обращение за медицинской помощью. Больные с диагностированной ИБС вызывают неотложную медицинскую помощь, если у них возникает боль в груди, которая не проходит после приема нитроглицерина.
Назначение ЭКГ должно быть рассмотрено своевременно. В случае сомнений привлекается кардиолог.
Электрокардиограмма во время эпизода присутствующих симптомов имеет важное значение для диагностики. Временные изменения сегмента ST (более 0,05 мВ), которые развиваются в течение симптоматического периода и которые разрешаются, когда симптомы действительно предсказывают лежащую в основе ИБС и имеют прогностическую ценность. Сравнение с предыдущими показаниями ЭКГ часто эффективно.
Иными причинами изменений сегмента ST и зубца T являются аневризма левого желудочка, перикардит, стенокардия Принцметала (или вазоспастическая стенокардия), ранняя реполяризация, синдром Вольфа-Паркинсона-Уайта и медикаментозная терапия (к примеру, с использованием трициклических антидепрессантов, фенотиазинов).
В тяжелых ситуациях ЭКГ является наиболее полезным методом диагностики при стенокардии. Он может показать изменения показателей во время симптомов и в результате лечения, подтвердить сердечную основу имеющихся симптомов. ЭКГ также может обнаружить существовавшие ранее структурные или ишемические заболевания сердца (гипертрофия левого желудочка, зубцы Q). Нормальный показатели ЭКГ или показатели ЭКГ, которые остается не меняются по сравнению с исходными данными, не исключают возможности того, что боли в груди имеют ишемическое происхождение. К изменениям, которые могут наблюдаться во время ангинальных эпизодов, относятся следующие:
Переходные подъемы сегмента ST
Динамические изменения зубца T – инверсии, нормализации или сверхострые изменения
Депрессии ST – могут быть соединительными, наклонными или горизонтальными
Для лиц, имеющих преходящие подъемы сегмента ST, рассматриваются диагнозы аневризмы левого желудочка, перикардит, стенокардию Принцметала, раннюю реполяризацию и синдром Вольфа-Паркинсона-Уайта. Фиксированные изменения предполагают острый инфаркт миокарда.
При наличии глубоких инверсий зубца Т в качестве причины рассматривается случаи возникновения нарушений центральной нервной системы (ЦНС) или медикаментозной терапии трициклическими антидепрессантами или фенотиазинами.

У 50-летнего мужчины с сахарным диабетом 1-го типа и артериальной гипертензией отмечается 1-часовая боль в груди в середине груди, которая началась после еды большой еды. Боль присутствует, но минимальна. Аспирин – единственный препарат, который будет оказывать наибольшее потенциальное влияние на последующую заболеваемость. В условиях постоянных симптомов и изменений электрокардиограммы (ЭКГ) назначаются нитраты, титрованные до 10% снижения артериального давления и симптомов, бета-блокаторы и гепарин. Если у пациента сохраняются постоянные признаки и / или симптомы ишемии, следует рассмотреть возможность добавления ингибитора гликопротеина.
Измерение уровней Креатинкиназы MB
Креатинкиназа MB, изофермент, специфичный для сердечной мышцы, был основным биомаркером повреждения сердца, пока тропонин не дополнил его.
В условиях инфаркта миокарда концентрации креатинкиназа MB в плазме, как правило, увеличиваются приблизительно спустя 4-6 часов после появления боли в груди. Они достигают пика в течение 12-24 часов и возвращаются к прежнему уровню через 24-48 часов. Серийные измерения, полученные каждые 6-8 часов (не менее 3 раз), оправданы до тех пор, пока не будут установлены пиковые значения.
Область под кривой концентрация-время для креатинкиназы MB, созданная с помощью последовательных измерений уровней ферментов в крови, обеспечивает надежную оценку степени инфаркта.
Клинические параметры, отличные от ОКС, такие как травма, тяжелая нагрузка и заболевания скелетных мышц (например, рабдомиолиз), могут повышать значения креатинкиназы MB.
Измерение уровня тропонина
Тропонины – это регуляторные белки, обнаруженные в скелетной и сердечной мышцах. Три субъединицы, которые были обнаружены, включают в себя тропонин I, тропонин T и тропонин C. Гены, кодирующие скелетную и сердечную изоформы тропонина C, идентичны; поэтому, между ними нет структурных различий. Тем не менее, скелетные и сердечные субформы для тропонина I и тропонина T различны, и иммуноанализы были разработаны, чтобы различать их. Это объясняет кардиоспецифичность сердечных тропонинов.
Сердечные тропонины чувствительны, кардиоспецифичны и предоставляют ценную прогностическую информацию для больных с острым коронарным синдромом. Они стали предпочтительными сердечными маркерами для лиц с ОКС.
Ранние исследования кинетики высвобождения сердечных тропонинов показали, что они не были ранними маркерами некроза миокарда. Исследования тропонина раннего поколения дали положительные результаты в течение 4-8 часов после появления симптомов, сходных по времени с высвобождением креатинкиназы MB; но они оставались повышенными в течение 7-10 дней после инфаркта миокарда.
Первоначальные исследования сердечных тропонинов выявили подгруппу больных с нестабильной стенокардией в состоянии покоя, у которых уровни креатинкиназы MB были нормальными, однако у которых были увеличенные уровни тропонина. У таких больных имелся более высокий риск наступления неблагоприятных сердечных событий (включая, острый инфаркт миокарда, смерть) в течение 30 дней после индекса приема и естественного анамнеза, который очень напоминал больных с инфарктом ммиокарда без подъема сегмента ST.
Как упоминалось ранее, повышенный уровень тропонина также позволяет стратифицировать риск пациентов с ОКС и выявлять лиц с высоким риском неблагоприятных сердечных событий (например, инфаркт миокарда, смерть) в течение 6 месяцев после индексного события.
Измерение уровня миоглобина
Миоглобин не является специфичным для сердца, но он может обнаруживаться уже через два часа после начала некроза миокарда. Но исследования уровня миоглобина должны быть дополнены иными, более специфическими биомаркерами для сердца, в частности креатинкиназа MB и тропонин.
Значения миоглобина имеют высокую отрицательную прогностическую ценность при анализе крови в первые 4-8 часов после начала болезни.
Общий анализ крови позволяет исключить диагноз анемии как производной причины острого коронарного синдрома. Лейкоцитоз имеет прогностическое значение в условиях острого инфаркта миокарда.
Базовая Метаболическая Панель
Возможно исследование базового метаболического профиля, в том числе исследование уровня глюкозы в крови, почечной функции и уровней электролитов, для больных с впервые возникшей стенокардией. Тщательный мониторинг уровней калия и магния важен для лиц с ОКС, так как низкие уровни могут предрасполагать к желудочковым аритмиям. Рекомендуются стандартные измерения уровня калия в сыворотке и быстрая коррекция.
Уровни креатинина должны учитываться перед использованием ингибитора ангиотензинпревращающего фермента (АПФ) и в особенности, если речь стоит о катетеризации сердца. Использование N- ацетилцистеина и адекватная гидратация позволяют предотвратить нефропатию, вызванную контрастным веществом.
Другие полезные метаболические профили включают в себя исследование амилазы и липазы.
Рентгенография грудной клетки
Рентгенография грудной клетки позволяет установить кардиомегалию и отек легких, а также может обнаружить осложнения ишемии. Она также может дать представление о других причинах симптомов, таких как аневризма грудной клетки или пневмония (которая может являться осложняющей причиной ОКС).
Эхокардиография
Эхокардиография могут иметь важное значение в диагностике острого коронарного синдрома. При помощи данного метода можно идентифицировать региональные нарушения движения стенки, и эхокардиография особенно эффективна, если диагноз сомнителен.
Эхокардиография также позволяет определить степень инфаркта и важна для оценки общей функции левого и правого желудочков. Помимо этого, она может помочь обнаружить такие осложнения, как острая митральная регургитация, разрыв ЛЖ и выпот в перикарде.
Отсутствие сегментарной аномалии движения стенки на эхокардиографии во время активного дискомфорта в грудной клетке является точным показателем неишемического происхождения симптомов, хотя эхокардиография имеет ограниченную ценность для больных, у которых симптомы устранены или у которых уже имеются аномалии движения стенки.
Сердечная ангиография
Катетеризация сердца позволяет изучить анатомию коронарных сосудов и степень заболевания больного.
Лица в состоянии кардиогенного шока, трудноизлечимой стенокардией (при приеме лекарств), тяжелым застоем легких или инфарктом правого желудочка должны проходить срочную катетеризацию сердца. (Кардиогенный шок можно определить систолическое артериальное давление менее 90 мм рт. ст., при наличии гипоперфузии органов.)
Компьютерная томография
КТ-сканирование с двумя источниками может производить полное сканирование за 10 секунд и создавать изображения с высоким разрешением, которые позволяют видеть мелкие детали коронарных артерий у больного. Данная технология позволяет проводить неинвазивную и раннюю диагностику ИБС и, в итоге, проводить более раннее лечение, прежде чем коронарные артерии станут более или полностью закупоренными. Диагностический метод позволяет напрямую визуализировать не только просвет коронарных артерий, но и бляшки внутри артерии.
КТ коронарной артерии становится эффективным инструментом стратификации риска для лиц с низким риском развития ОКС. Такой метод диагностики подвергает человека небольшому облучению (1-2 мсв). Введение контрастного вещества не требуется, и в исследовании нет требования к частоте сердечных сокращений.
Загрузка…
Источник
