Состояние после выскабливания код мкб
Рубрика МКБ-10: O03.9
МКБ-10 / O00-O99 КЛАСС XV Беременность, роды и послеродовой период / O00-O08 Беременность с абортивным исходом / O03 Самопроизвольный аборт
Определение и общие сведения[править]
Невынашивание беременности
Аборт (невынашивание беременности) — это любое прерывание беременности, которое заканчивается рождением незрелого и нежизнеспособного плода. Вопрос о сроке, после которого плод может быть жизнеспособен, долго оставался предметом дискуссии. Абортом, учитывая последние достижения в области реанимации новорожденных, было решено считать прерывание беременности до 20-й недели либо рождение плода весом менее 500 г. В разговоре с больной вместо слова «аборт» лучше употреблять термин «невынашивание».
Распространенность самопроизвольных абортов составляет 15—20% общего числа беременностей. Однако существует мнение о том, что, если учитывать все самопроизвольные аборты, часть которых проходит незаметно в самом начале беременности, их количество может составить 50—78% [1]. Около 60% ранних самопроизвольных абортов обусловлены хромосомными аномалиями [2]. Таким образом, некоторые авторы рассматривают самопроизвольные аборты в I триместре беременности как проявление естественного отбора.
Тактика ведения беременной зависит от клинической формы самопроизвольного аборта — угрожающий аборт, аборт в ходу, неполный, полный, несостоявшийся, инфицированный и привычный аборты.
Этиология и патогенез[править]
Причины самопроизвольного прерывания беременности:
• половые инфекции;
• гормональные расстройства;
• истмикоцервикальная недостаточность;
• инфекционные болезни;
• пороки развития матки, опухоли матки и яичников;
• заболевания почек, сердечно-сосудистой и других систем организма, испытывающих дополнительную нагрузку во время беременности;
• вредные привычки (курение, алкоголизм, наркомания), влияющие на формирование и развитие плодного яйца;
• чрезмерное физическое и нервное напряжение;
• негативные факторы окружающей среды.
Клинические проявления[править]
Изгнание частей плодного яйца сопровождается кровотечением и схваткообразной болью внизу живота. Как больные, так и врачи могут ошибочно принять сгустки крови за части плодного яйца. При осмотре в зеркалах определяется сглаживание шейки матки, а при бимануальном исследовании — раскрытие внутреннего зева, части плодного яйца во влагалище или в канале шейки матки. Для оценки кровопотери выясняют, не было ли у больной головокружения или обмороков при вставании, оценивают постуральные изменения ЧСС и АД.
Полный или неуточненный аборт без осложнений: Диагностика[править]
Лабораторные исследования
а. Общий анализ крови (при острой кровопотере не всегда отражает ее степень).
б. Определение Rh-фактора.
в. При сильном кровотечении, ортостатической гипотонии и тахикардии определяют группу крови и Rh-фактор.
г. При повторном аборте проводят цитогенетическое исследование остатков плодного яйца.
Дифференциальный диагноз[править]
Дифференциальная диагностика (см. гл. 16, п. II.Б)
Полный или неуточненный аборт без осложнений: Лечение[править]
1. Первые мероприятия.
При сильном кровотечении устанавливают венозный катетер большого диаметра (не менее 16 G) и вводят 30 ед окситоцина в 1000 мл раствора Рингера с лактатом или физиологического раствора со скоростью 200 мл/ч или выше (в ранние сроки беременности матка менее чувствительна к окситоцину, чем в поздние). Поскольку окситоцин обладает антидиуретическим действием, во время инфузии может уменьшиться диурез. В связи с этим инфузию прекращают сразу после остановки кровотечения. Абортцангом быстро удаляют доступные части плодного яйца из канала шейки матки и ее полости, после чего кровотечение, как правило, прекращается. После того как состояние больной стабилизируется, приступают к удалению остатков плодного яйца.
2. Удаление остатков плодного яйца
а. Техника операции. Больную укладывают на гинекологическое кресло, накрывают стерильными простынями (как в родах) и вводят седативные средства. Если возможности для проведения общей анестезии отсутствуют, вводят петидин, 35—50 мг в/в в течение 3—5 мин. Во время инфузии следят за частотой дыхания, в случае его угнетения вводят налоксон, 0,4 мг в/в струйно.
Шейку матки обнажают зеркалами. Влагалище и шейку матки обрабатывают раствором повидон-йода. Производят парацервикальную блокаду 1% раствором хлоропрокаина. Иглой 20 G (игла для люмбальной пункции) анестетик вводят под слизистую боковых сводов влагалища на 2, 4, 8 и 10 часах (по 3 мл в каждой точке, всего 12 мл). Во избежание попадания анестетика в крупный сосуд после прокола слизистой поршень шприца слегка потягивают в обратном направлении. При быстром введении у больной может появиться шум в ушах или металлический привкус во рту. При бимануальном исследовании определяют размеры и положение матки. Шейку матки захватывают двумя парами пулевых щипцов за переднюю губу и низводят ко входу во влагалище. Маточным зондом определяют направление канала шейки матки. При необходимости канал шейки матки расширяют с помощью расширителей Хегара или Пратта до номера расширителя (в миллиметрах), соответствующего сроку беременности (в неделях). Например, при сроке беременности 9 нед используют расширители Хегара до №9. Удаление остатков плодного яйца начинают с вакуум-аспирации, так как она позволяет уменьшить кровопотерю и менее травматична. Диаметр насадки вакуумного аппарата должен быть на 1 мм меньше номера расширителя. Во избежание перфорации насадку вводят только до середины полости матки. После вакуум-аспирации производят выскабливание полости матки острой кюреткой.
б. Перфорация матки обычно происходит на сроке беременности более 12—14 нед. Лечение перфорации зависит от ее локализации, наличия или отсутствия внутреннего кровотечения, а также от того, чем произведена перфорация и удалены ли остатки плодного яйца. Перфорация насадкой вакуумного аппарата нередко сопровождается повреждением внутренних органов. При срединной перфорации расширителем, маточным зондом или кюреткой ранение крупных сосудов происходит редко. Для исключения кровотечения и перитонита показано наблюдение в течение 24—48 ч. Боковая перфорация может сопровождаться повреждением маточной артерии или ее ветвей. Показана лапароскопия. Если остатки плодного яйца не удалены, требуется вмешательство опытного врача. Выскабливание заканчивают под контролем лапароскопии или УЗИ [7, 8]. Перед повторным выскабливанием вводят окситоцин или метилэргометрин.
в. Во время выскабливания обращают внимание на пороки развития и заболевания матки, которые могут служить причиной самопроизвольного аборта (см. гл. 16, п. VII) [9—11].
г. После выскабливания, если оно прошло без осложнений, показано наблюдение в течение нескольких часов. При большой кровопотере повторяют общий анализ крови. Если состояние остается удовлетворительным, больную выписывают. Для профилактики инфекционных осложнений рекомендуют в течение двух недель воздерживаться от половой жизни, спринцеваний и не пользоваться влагалищными тампонами. При большой кровопотере назначают железа (II) сульфат внутрь. Для обезболивания обычно назначают ибупрофен. Женщинам с Rh-отрицательной кровью вводят анти-Rh0(D)-иммуноглобулин в/м (см. гл. 16, п. II.В). При сохранении умеренных кровянистых выделений назначают метилэргометрин, 0,2 мг внутрь 6 раз в сутки в течение 6 сут. В отсутствие осложнений осмотр проводят через 2 нед после выскабливания. При усилении кровотечения, появлении боли внизу живота, а также повышении температуры более 38°C больная должна немедленно обратиться к врачу. При подозрении на задержку частей плодного яйца производят УЗИ и повторное выскабливание полости матки. После этого, чтобы исключить внематочную беременность, исследуют уровень бета-субъединицы ХГ в сыворотке.
д. Психологическая поддержка. После самопроизвольного аборта у женщины нередко развиваются чувство вины и депрессия. Важно предоставить ей возможность выразить свои чувства. С разговорами о будущей беременности лучше не торопиться [13]. В случае тяжелой психологической травмы женщине советуют обратиться в группу психологической поддержки.
Профилактика[править]
Прочее[править]
Полный аборт
А. Диагностика. При полном аборте плодное яйцо изгоняется целиком. При влагалищном исследовании обнаруживают, что матка хорошо сократилась, плотная и значительно меньше, чем должна быть по сроку беременности. Наружный зев может быть закрыт.
Б. Дифференциальная диагностика
1. Неполный аборт — см. гл. 16, п. II.Б.1.
2. Внематочная беременность. При прервавшейся внематочной беременности обрывки децидуальной оболочки, обнаруженные при влагалищном исследовании, можно принять за части плодного яйца. Если при гистологическом исследовании не удается обнаружить частей плодного яйца, независимо от результатов гинекологического исследования определяют уровень бета-субъединицы ХГ в сыворотке. Женщину предупреждают о симптомах внематочной беременности.
В. Тактика ведения. Если самопроизвольный аборт произошел на сроке 8—14 нед, производят выскабливание полости матки, так как часто наблюдается задержка частей плодного яйца. В более ранние и более поздние сроки ограничиваются амбулаторным наблюдением. Женщину предупреждают, что при появлении кровотечения или лихорадки она должна немедленно обратиться к врачу. Женщинам с Rh-отрицательной кровью вводят анти-Rh0(D)-иммуноглобулин (см. гл. 16, п. II.В). Уровень бета-субъединицы ХГ в сыворотке определяют еженедельно, до полного исчезновения. Сохранение бета-субъединицы ХГ в сыворотке более 4 нед может указывать на то, что аборт был неполным.
Аборт в ходу
А. Диагностика. При осмотре в зеркалах определяется кровотечение из канала шейки матки и сглаживание шейки матки, а при бимануальном исследовании — раскрытие внутреннего зева. В сводах влагалища или канале шейки матки нередко обнаруживают околоплодные воды. Характерна схваткообразная боль внизу живота.
Б. Дифференциальная диагностика
1. Неполный аборт представляет собой состоявшееся изгнание плодного яйца из полости матки с задержкой в матке его частей. При этом во влагалище и в канале шейки матки можно обнаружить остатки ворсин хориона. Дифференциальная диагностика аборта в ходу и неполного аборта зачастую представляет трудности.
2. При угрожающем аборте, в отличие от аборта в ходу, внутренний зев закрыт (непроходим для кончика пальца или окончатого зажима), проба с ватным тампоном — попытка ввести ватный тампон за внутренний зев — отрицательная (тампон ввести не удается).
3. Истмико-цервикальная недостаточность обычно обусловлена повреждением шейки матки при выскабливании ее канала и полости матки. Проявляется укорочением и расширением канала шейки матки (см. гл. 16, п. VII.Б.1).
В. Лечение заключается в инструментальном удалении плодного яйца.
Неполный аборт
Неполный аборт, как правило, развивается в течение нескольких часов или суток. Вероятность задержки в матке частей плодного яйца наиболее высока на сроке 8—14 нед беременности. Женщинам с Rh-отрицательной кровью для профилактики изоиммунизации вводят анти-Rh0(D)-иммуноглобулин. До 13-й недели беременности препарат вводят в дозе 0,05 мг в/м, а с 13-й недели — 0,3 мг в/м однократно.
Источники (ссылки)[править]
Гинекология [Электронный ресурс] : Национальное руководство. Краткое издание / Под ред. Г.М. Савельевой, Г.Т. Сухих, И.Б. Манухина. — М. : ГЭОТАР-Медиа, 2015. — (Серия «Национальные руководства»). — https://www.rosmedlib.ru/book/ISBN9785970432174.html
Дополнительная литература (рекомендуемая)[править]
1. Khuda G. Cytogenics of habitual abortion. Obstet. Gynecol. Surv. 29:229, 1974.
2. Toaff R., Toaff M. E. Diagnosis of impending late abortion. Obstet. Gynecol. 43:756, 1974.
3. Lazar P. et al. Multicentred controlled trial of cervical cerclage in women at moderate risk of preterm delivery. Br. J. Obstet. Gynaecol. 91:731, 1984.
4. Rush R., Toaff M. E. Diagnosis of impending late abortion. Obstet. Gynecol. 91:724, 1984.
5. Lubbe W. F., Liggins G. C. Lupus anticoagulant and pregnancy. Am. J. Obstet. Gynecol. 153:322, 1988.
6. Cowchock F. S. et al. Repeated fetal loss associated with anti-phospholipid antibodies: A collaborative, randomized trial comparing prednisone with low-dose heparin treatment. Am. J. Obstet. Gynecol. 166:1318, 1992.
Действующие вещества[править]
Источник
Что это за патология?
Одна не часто встречаемая патология у женщин является — гематометра матки. Это редкое заболевание, но без необходимого лечения представляет особую опасность для жизни женщины. Это патологическое состояние, при котором происходит скопление крови в полости матки из-за нарушения оттока крови. Возникает это состояние после родов, абортов, замерших беременностей. Как и все заболевания имеет свое место в международной классификации, гематометра код по мкб 10 — № 85.7, входит в класс: другие невоспалительные болезни матки, за исключением шейки матки. Для того, чтобы это заболевание избежать или вовремя обратиться за помощью в медицинское учреждение, все женщины должны знать первые признаки этой патологии, и какая им предстоит дальнейшая диагностика и лечение.
Причины заболевания
В чем причины данной патологии. Самые главные причины — это патологические роды, осложненные аборты, гематометра после замершей беременности или операции на малом тазу. Эти состояния приводят к скоплению частиц плаценты и сгустков крови, за счет чего и возникает воспалительная реакция. К возникновению гематометры матки могут способствовать полипы цервикального канала, миомы матки, опухоли эндометрия, перегородки внутриматочные и многое другое.
Классификация
Классификация гематометры: врожденная, послеродовая, послеабортная и послеоперационная. Чаще всего во врачебной практике встречаются гематометры после лечебно-диагностических выскабливаний, абортов, когда происходит спазм цервикального канала. После родов тоже возникает не редко, причина этому — атония матки, которая возникает на фоне первичной или вторичной слабости родовой деятельности.
Симптомы гематометры
Признаки гематометры очень разнообразны и в основном зависят от вида. Можно выделить следующие основные симптомы: нарастающие схваткообразные боли, которые отдают в поясницу, прекращение кровянистых выделений после тех процедур, которые мы указывали выше, тяжесть внизу живота, дискомфорт. Если это происходит у девочек, то первый признак, который может указать на данную патологию — это отсутствие менструации у подростка с симптомами внутреннего кровотечения. У девочек признаки задержки кровянистых выделений проявляются не сразу, а постепенно, и это необходимо учитывать родителям, чтобы не пропустить осложнения – внутреннего кровотечения, признаки которого следующие: тахикардия, анемия, слабость, головокружение, гипотония.
Диагностика
Диагностика должна проводиться своевременно с использованием современных методов в медицине. Детальный гинекологический осмотр и опрос пациента позволяет поставить сразу диагноз, но для его подтверждения необходимо провести УЗИ органов малого таза, для того, чтобы исключить другие заболевания, а также в последнее время для диагностики проводят гистероскопию.
Лечение гематометры матки
Следующий вопрос, который необходимо разобрать, если диагностика подтвердила наличие гематометра — лечение. В основном оно заключается в удалении всего из полости матки, а именно сгустков крови. Если произошло возникновение гематометра после выскабливания замершей беременности, то необходимо обязательно удалить не только скопившуюся кровь, но и остатки плодного яйца. Лечение может быть как консервативным, так и хирургическим, но, как правило, чаще всего используют вакуум-аспирацию, для того, чтобы не возникли другие осложнения. А чего больше всего боятся врачи – это присоединение инфекции. А для этого назначают прием антибиотиков минимум 7 дней, а также противовоспалительную терапию.
Для эффективного лечения необходимо не забывать о том, что убрать только накопившуюся кровь недостаточно. Для того, чтобы после гематометры не повторялись, важно удалить именно тот фактор, который мешал отхождению крови из матки. Своевременное удаление гематометры позволяет предотвратить наступление осложнений, так как они могут быть опасны для жизни. Самыми угрожающие являются: перитонит, сепсис, эндометрит, параметрит, пиометр.
Профилактика заболевания
Что важно помнить, чтобы вы с такой проблемой не столкнулись? Главное, как и при любом заболевании, это профилактика, и насколько адекватной и своевременной она будет, тем быстрей наступит выздоровление. Для того, чтобы исключать врожденные патологии у девочек, которые могут привести к этой патологии, необходимо своевременно показывать детским гинекологам, для исключения аномалий женских половых органов. А если у вашей дочери в 16 лет не наступила менструация, то вам следует задуматься и сразу же обратиться за медицинской помощью.
Для того, чтобы профилактировать послеродовые, послеабортные гематометры, следует тщательно планировать беременность. Иногда с этой проблемой сталкиваются и в послеродовом периоде, именно для того, чтобы это исключить все врачи дают следующие рекомендации: кормление грудью с первых часов; постоянный дородовый и послеродовый врачебный контроль. Если все эти рекомендации соблюдать, тогда вы сможете избежать данную патологию.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Классификация
- Диагностика
- Лечение
Названия
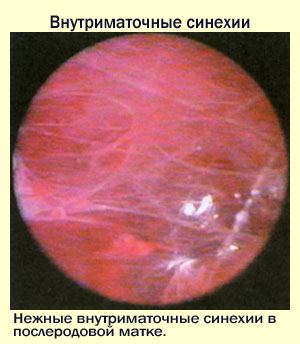
N85,6 Внутриматочные синехии.

Синдром Ашермана
Синонимы диагноза
Внутриматочные синехии, ашермана синдром.
Описание
Внутриматочные синехии представляют соединительнотканные сращения, спаивающие между собой стенки матки и вызывающие ее деформацию. При наличии синехий нормальный эндометрий подвергается атрофической трансформации. Внутриматочные синехии приводят к расстройству менструальной функции, создают механические препятствия для продвижения сперматозоидов, ухудшают условия для имплантации плодного яйца. Отсюда следуют основные проявления синдрома Ашермана – гипоменорея, вторичная аменорея, самопроизвольные аборты, бесплодие.
Причины
Есть несколько теорий возникновения внутриматочных синехий — инфекционная, травматическая и нейро-висцеральная. Однако основным фактором заращения матки считается механическая травма слизистой оболочки после родов или аборта, а инфекция уже вторичный фактор.
Наиболее вероятным возникновение внутриматочных синехий у женщин с замершей беременностью. Это связывают с тем, что после выскабливания полости матки остатки плаценты могут вызывать активацию фибробластов (клетки соединительной ткани) и образование коллагена до восстановления слизистой оболочки.
Внутриматочные синехии также могут возникнуть у 5-40% женщин с повторными выкидышами, после операций на матке (миомэктомии, метропластики, выскабливания слизистой оболочки матки для диагностики, конизация шейки матки. Эту патологию может спровоцировать и эндометрит или внутриматочный контрацептив.
Симптомы
В зависимости от степени выраженности внутриматочных синехий может развиваться гипоменструальный синдром или вторичная аменорея. При облитерации нижних отделов матки при функциональной сохранности эндометрия в ее верхних отделах, может отмечаться формирование гематометры.
Значительно выраженные внутриматочные спайки при недостатке функционирующего эндометрия препятствуют имплантации плодного яйца; облитерация труб делает невозможным процесс оплодотворения. Поэтому внутриматочные синехии часто сопровождаются невынашиванием беременности или бесплодием. Кроме того, даже наличие слабо выраженных внутриматочных синехий нередко становится причиной неэффективности экстракорпорального оплодотворения.
Классификация
По типу гистологического строения выделяют 3 группы внутриматочных синехий. Пленочные сращения обычно состоят из клеток базального эндометрия, легко поддаются рассечению наконечником гистероскопа и соответствуют легкой форме синдрома Ашермана. При средней степени внутриматочные синехии фиброзно-мышечные, крепко спаяны с эндометрием, при рассечении кровоточат. Тяжелая форма синдрома Ашермана характеризуется плотными, соединительнотканными внутриматочными синехиями, которые с трудом подаются рассечению.
По степени вовлеченности полости матки и распространенности внутриматочных синехий выделяют 3 степени синдрома Ашермана. При I степени в патологический процесс вовлекается менее 25% полости матки, синехии тонкие, не распространяются на дно матки и устья труб. При II степени заболевания синехии занимают от 25% до 75% полости матки, слипание стенок отсутствует, отмечается частичная облитерация дна и устья маточных труб. III степени синдрома Ашермана соответствует вовлечение практически всей полости матки (>75%).
Оперативная гинекология использует международную европейскую классификацию Ассоциации гинекологов-эндоскопистов, согласно которой выделяется пять степеней внутриматочной патологии. В основу классификации положены данные гистероскопии и гистерографии, учитывающие состояние внутриматочных синехий, их протяженность, наличие окклюзии в устьях труб, степень повреждения эндометрия.
Первая степень синдрома Ашермана характеризуется наличием тонких и нежных внутриматочных синехий, которые легко разрушаются при контакте, свободными устьями фаллопиевых труб.
При второй степени синдрома Ашермана выявляется плотная одиночная спайка, соединяющая изолированные части полости матки; синехия не разрушается при контакте с концом гистероскопа; устья маточных труб просматриваются. Возможен вариант локализации синехий в зоне внутреннего маточного зева при неизмененных верхних отделах полости матки.
Третьей степени синдрома Ашермана соответствует наличие плотных множественных синехий, соединяющих отдельные части полости матки, и односторонней облитерации устья маточной трубы.
При четвертой степени синдрома Ашермана выявляются плотные обширные внутриматочные синехии, частичная окклюзия полости матки и устьев обеих труб.
Пятая степень сочетает в себе обширные процессы фиброзирования и рубцевания эндометрия с явлениями I или II, III или IV степени синдрома Ашермана, а также гипоменореей или аменореей.
Диагностика
Для правильной постановки диагноза о состоянии внутриматочной полости необходимо проведение полного обследования, которое включает собеседование с пациенткой, сбор информации об анамнезе, позволяющей установить причину возникновения нарушений в матке. Кроме того, проводятся трансвагинальное ультразвуковое обследование, диагностическая гистероскопия и гистеросальпингография.
Трансвагинальное УЗИ позволяет получить изображение матки путем ввода во влагалище ультразвукового датчика. Обычно исследование проводится в кабинете гинеколога. При подозрении на синдром Ашермана необходимо определить состояние эндометрия в различные моменты цикла, так как в местах возникновения синехий происходит патологическое разрастание слизистой оболочки. Трехмерное ультразвуковое исследование предоставляет дополнительную информацию и исключает другие патологии.
Диагностическая гистероскопия позволяет лучше рассмотреть спайки, узнать степень их разрастания, определить состояние полости, увидеть отверстия маточных труб, определить реальные возможности лечения и сделать реальный прогноз результатов в зависимости от сложности каждого конкретного случая. Это простой диагностический метод, который не требует общего наркоза и который при помощи физиологической сыворотки дает возможность обследовать внутреннюю часть матки и увидеть изображение на экране монитора. Процедура делается амбулаторно.
Гистеросальпингография предоставляет меньше информации, чем диагностическая гистероскопия, поэтому она используется реже.
После постановки диагноза синдрома Ашермана необходимо определить, как заболевание сказывается на клиническом состоянии пациентки. То есть нужно узнать, хочет ли женщина забеременеть и, если ей это не удается, имели ли место повторяющиеся аборты или нарушения имплантации, или синдром привел лишь к уменьшению менструальных выделений. Все это помогает выбрать правильный метод лечения.
Лечение
Целью лечебных мероприятий при синдроме Ашермана служит малотравматичное устранение внутриматочных сращений, восстановление нормальной менструальной функции и фертильности.
При внутриматочных синехиях первым этапом показано проведение операционной гистероскопии с целью рассечения спаек под визуальным контролем. Разделение синехий в зависимости от их плотности производится корпусом гистероскопа, эндоскопическими ножницами, щипцами, гистерорезектоскопом, лазером. Для исключения перфорации матки используется контроль с помощью УЗИ или лапароскопии.
После операционного этапа пациентке с синдромом Ашермана назначается циклическая гормонотерапия эстрогенами и гестагенами, направленная на стимуляцию восстановления эндометрия и его циклической трансформации. Назначение комбинированной оральной контрацепции при внутриматочных синехиях исключается, поскольку данная группа препаратов способствует атрофическим изменениям эндометрия.
При инфекционной этиологии синдрома Ашермана производится бактериологическое исследование мазков и материалов вакуумной биопсии, проводится антибактериальная терапия.
Источник
