Состояние после стентирования коронарных сосудов код по мкб
Атеросклероз аорты коронарных артерий — что это такое?
Атеросклероз аорты коронарных артерий (код по МКБ10 – 170) – это хроническое заболевание. Вызывает изменение размеров и плотности артерий. При отсутствии своевременной терапии стенозирующий атеросклероз сужает просвет сосудов или происходит их полная закупорка, что влечет за собой развитие инфаркта миокарда и может послужить даже причиной смерти.
Справка! Развитие болезни происходит на протяжении многих лет, а то и десятилетий, очень часто первые симптомы патологии проявляются у пациентов в возрасте от 45 до 55 лет.
Причины и факторы риска
Формирование коронарного атеросклероза может происходить в результате воздействия внешних и внутренних факторов. Самыми распространёнными причинами развития болезни являются:
- Увеличение количества «плохого» холестерина в крови, избыток которого оседает на стенках сосудов в виде атеросклеротических бляшек.
- Злоупотребление табачными изделиями. Никотин негативно воздействует на кровоток.
- Наличие артериальной гипертензии.
- Наличие гиподинамии. Малоподвижный образ жизни провоцирует нарушение обменных процессов в организме.
- Чрезмерное употребление пищи, содержащей насыщенные жиры.
- Генетическая предрасположенность.
- Возраст. У женщин, находящихся в репродуктивном возрасте, практически никогда не развивается коронарный атеросклероз, что объясняется стабильной выработкой эстрогена, который защищает артерии. В свою очередь, наступление менопаузы провоцирует снижение количества выработки эстрогена, вследствие чего увеличивается вероятность развития представленного заболевания.
- Вес. Люди с повышенной массой тела гораздо чаще страдают от представленной болезни.
- Чрезмерное употребление алкогольных напитков. В результате употребления алкоголя нарушается кровоток и увеличивается вероятность развития атеросклероза.
Симптомы
В случае формирования атеросклероз коронарных сосудов могут возникать следующие первичные симптомы:
- болезненные ощущения в области груди, отдающие в спину или левое плечо;
- одышка при нагрузке и в горизонтальном положении;
- головокружение.
Также для атеросклероза аорты коронарных церебральных артерий присущи следующие симптомы:
- проблемы с памятью, в особенности с кратковременной;
- снижение внимания;
- головные боли, усиливающиеся даже при малейших стрессах;
- шум в ушах;
- бессонница;
- быстрая утомляемость, постоянный упадок сил;
- раздражительность и чрезмерная обидчивость;
- развитие чувства апатии;
- отсутствие ориентации во времени и пространстве;
- нарушение координации движений;
- утрата способностей к самостоятельному приему пищи;
- формирование судорожных припадков;
- развитие слабоумия.
Диагностика коронарного атеросклероза
Важно! Заподозрить наличие коронарного атеросклероза возможно с помощью раннего скрининга, а именно во время прохождения ЭКГ, где выполняется выявление признаков ишемии сердечной мышцы при стенокардии или коронарном атеросклерозе.
Для того чтобы подтвердить или опровергнуть подозрения доктор отправляет пациента для прохождения диагностических процедур. Определяющие процедуры для выявления болезни следующие:
- Стресс-сцинтиграфия. Этот метод диагностики дает возможность определить расположение липидных новообразований в области сосудов, уровень их выраженности.
- УЗИ с допплером. Дает возможность определить наличие изменений в структуре сосудов, а также проанализировать гемодинамику и морфологию клапанов.
- Коронарография. Являет собой рентгенологическое исследование сердца с применением контраста. Метод дает возможность выявить расположение и размеры пораженных сосудов, уровень сужения артерий.
- Стресс-ЭХОКГ. Метод диагностики заболеваний, с помощью которого можно выявить преходящие патологии сократимости сердца в областях с измененным кровотоком.
- Мультиспиральная компьютерная томография. Методика лучевой диагностики, которая позволяет в кратчайшие сроки получить информацию о состоянии артерий.
Лечение коронарных сосудов
Особенности лечения заболевания напрямую зависят от стадии, на которой была выявлена болезнь. На начальной стадии болезни достаточно будет внести ряд изменений в образ жизни:
- Отказаться от употребления алкоголя и курения.
- Внести изменения в рацион питания. Рекомендуется снизить количество употребляемых животных жиров, исключить из рациона жареную пищу и сладости. Обязательно нужно увеличить количество употребляемых фруктов и овощей, каш, кисломолочной продукции.
- Следует регулярно заниматься лёгкой физкультурой – это способствует нормализации состояния обменных процессов.
- Следует нормализовать массу тела (соблюдать диету).
Внимание! Кроме того, на данной стадии протекания заболевания можно использовать такие медикаментозные препараты, как статины (группа лекарств снижающих уровень холестерина в крови).
Обязательным является назначение лекарственных средств, снижающих потребность сердечной мышцы в кислороде. Это поспособствует снижению вероятности развития ишемии. Для этого, широко используются препараты, входящие в следующие группы: бета-блокаторы, антиагреганты, блокаторы кальциевых каналов, ингибиторы АПФ.
В случае обнаружения атеросклероза аорты коронарных артерий на последних стадиях проводят оперативное вмешательство:
- Аортокоронарное шунтирование. Выполняется создание обходного пути для тока крови.
- Баллонная ангиопластика. Через бедренную артерию выполняется введение специального катетера, который подводится к проблемному участку. После этого выполняется раздувание баллона, что дает возможность осуществить расширение просвета артерии.
- Коронарное стентирование. В пораженный сосуд вводится жесткий стент.
Чем опасно заболевание?
Атеросклероз аорты и коронарных артерий может спровоцировать развитие острой или хронической сосудистой недостаточности. При наличии хронической формы недостаточности происходит постепенное сужение сосудов, в результате чего выполняется атрофия и гипоксия миокарда, существует большая вероятность формирования ишемии.
При острой форме сосудистой недостаточности происходит развитие инфарктов. Подобное осложнение при разрыве аневризмы может даже спровоцировать летальный исход. Поэтому необходимо знать о последствиях и факторах риска заболевания.
Профилактика народными средствами
Для профилактики развития коронарного атеросклероза можно использовать народные средства, травяные сборы.
Довольно популярным и эффективным является травяной сбор:
- 50 грамм омелы;
- 20 грамм соцветия боярышника;
- 20 грамм травы спорыша;
- 20 грамм зверобоя;
- 20 грамм травы золотарника;
- 20 грамм тысячелистника.
Столовая ложка смеси из всех трав заливается стаканом кипятка, накрывается крышкой и варится 3 минуты. По прошествии указанного времени смесь снимается с огня и оставляется настаиваться на 10 минут. Средство нужно употреблять в нагретом виде трижды в день (за 10 минут до еды) по стакану. Рекомендуется употреблять больше гранатового сока, лука и пить чаи с мелиссой.
Чем лечить атеросклероз сосудов, читайте здесь, а как бороться с недугом — переходите по ссылке.
Заключение
Соблюдение правил здорового образа жизни, и употребление различных травяных сборов поспособствует предотвращению развития атеросклероз коронарных артерий. Следует помнить, что представленное заболевание гораздо легче предотвратить, чем вылечить.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
ПРОВЕРЕНО
Эта статья была проверена нашими экспертами, практикующими врачами с многолетним опытом.
Задать вопрос
Если вы хотите проконсультироваться со специалистами сайта или задать свой вопрос, то вы можете сделать это совершенно бесплатно в комментариях.
А если у вас вопрос, выходящий за рамки данной темы, воспользуйтесь кнопкой Задать вопрос выше.
Источник
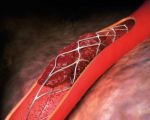
Тромбоз коронарного стента — это формирование тромба в пораженной венечной артерии после проведенного стентирования. Проявляется приступами загрудинной боли длительностью от нескольких минут до получаса и более, одышкой, слабостью вплоть до предобморочного состояния. Основными методами диагностики являются электрокардиография и анализ на кардиоспецифические ферменты. Для подтверждения тромбоза стента выполняется эхокардиография и коронарная ангиография. Лечение только хирургическое — в остром периоде рекомендована баллонная ангиопластика с последующей реимплантацией стента.
МКБ-10
Z95.5 Наличие коронарного ангиопластичного имплантата и трансплантата

Общие сведения
Тромбоз стента коронарной артерии — тяжелое осложнение кардиоваскулярного вмешательства, которое сопряжено с большим риском летального исхода. Встречается у 1,5-2,8% пациентов, частота зависит от использованных для реваскуляризации материалов. Вероятность повторного тромбоза коронарного стента намного выше — около 16%. Осложнение в основном развивается у мужчин старше 60 лет, которые имеют другие факторы риска сердечно-сосудистых заболеваний. У страдающих сахарным диабетом вероятность тромбоза после стентирования в 2-3 раза выше.

Тромбоз коронарного стента
Причины
Развитие тромбоза во многом связано с типом имплантированного стента. Наиболее неблагоприятные результаты при использовании металлических конструкций, к которым очень быстро прикрепляются тромбоциты. При установке стентов с лекарственным покрытием вероятность осложнения намного ниже, но существует риск фатальных поздних тромбозов. Помимо материала стента, риск возникновения коронарного тромбоза зависит от:
- Иммунного ответа. Стент является инородным телом для организма, поэтому провоцирует ответную воспалительную реакцию. Процесс сопровождается пролиферацией гладкомышечных клеток артериальной стенки и усиленным выделением медиаторов, которые способствуют миграции тромбоцитов к месту имплантации коронарного стента.
- Состояния коронарного кровотока. Риск тромбоза возрастает на 20-30%, если у больного имеется многососудистое поражение коронарного бассейна или тяжелый кальциноз стенок артерий. Вероятность тромбообразования повышается, если окклюзия сосудов локализована в зоне их бифуркации, либо стенозированный участок имеет большую протяженность.
- Технических особенностей стентирования. Важная причина тромбоза — феномен замедленного или отсутствующего кровотока в области стентирования. Тромбообразование ускоряется при неполном (субоптимальном) раскрытии стента, когда диаметр просвета коронарного сосуда ниже нормы.
- Состояния пациента. Намного чаще тромбозы формируются, если в течение первых 30 суток послеоперационного периода развиваются кардиологические осложнения — острый коронарный синдром, низкая фракция выброса. Появление тромба наблюдается у 50-70% больных с наследственной резистентностью к антиагрегантам, применяемым в послеоперационном периоде.
Патогенез
Начало тромбообразования обусловлено сочетанием местных воспалительных реакций на участке стентирования и системных нарушений процессов свертывания крови. Под действием специфических факторов адгезии к поверхности коронарного стента «прилипают» тромбоциты, формирующие первичный нестабильный тромб. Тромбоциты начинают выделять собственные цитокины, запускающие каскад коагуляции с образованием прочного фибрина.
В результате образуется плотный тромб, нарушающий кровообращение в одной из коронарных артерий. Характер поражения сердечной мышцы определяется степенью окклюзии сосуда. При полном прекращении кровотока развивается крупноочаговый или мелкоочаговый некроз миокарда. Неполное перекрытие просвета сосуда обусловливает приступы обратимой ишемии миокарда, что клинически проявляется нестабильной стенокардией.
Классификация
По степени достоверности различают 3 типа тромбоза стента:
- Определенный тромбоз имеет ангиографическое или патологическое подтверждение.
- Вероятный тромбоз ставится при инфаркте миокарда в любой период после стентирования без ангиографического подтверждения.
- Возможный тромбоз — предварительный диагноз при любой внезапной сердечной смерти спустя месяц и больше после имплантации стента.
По времени начала выделяют 4 категории тромбоза:
- Острый (36%). Осложнение возникает в первые 24 часа после стентирования и обычно связано с нарушениями техники эндоваскулярного вмешательства.
- Подострый (42%). Тромб развивается на протяжении 30 дней после операции по установке коронарного стента. Подострые тромбозы, как правило, обусловлены некорректным ведением послеоперационного периода.
- Поздний (20%). Тромбообразование происходит в промежуток времени, больший 1 месяца, но меньший 1 года после реваскуляризации.
- Очень поздний (2%). К этой категории относят эпизоды повторного тромбообразования в коронарных артериях спустя 12 месяцев и дольше после вмешательства.
Симптомы
Клиника тромбоза коронарного стента представлена эпизодами загрудинной боли по типу ангинозного приступа. При физической нагрузке или эмоциональном стрессе человек ощущает внезапную давящую или сжимающую боль в груди. Для объяснения локализации болевых ощущений пациенты прикладывают кулак к области сердца. Болевые ощущения зачастую иррадиируют в левую руку, лопатку, шею и нижнюю челюсть.
Загрудинная боль может длиться около 10-15 минут и исчезать самостоятельно после отдыха. Чаще для купирования приступа требуется прием нитроглицерина. В случае полного прекращения тока крови в венечной артерии болевые ощущения длятся 20-30 минут и более, не устраняются медикаментами. Иногда боли настолько сильные, что человек принимает вынужденное неподвижное положение либо теряет сознание.
Ангинозные приступы сопровождаются выраженной одышкой, которая сохраняется даже в покое и усиливается при активных движениях. Кожа становится бледной и прохладной на ощупь, на лице выступает холодный пот. У человека учащается сердцебиение, бывают эпизоды «замирания» сердца. Характерна резкая слабость, головокружение и потемнение в глазах. Иногда на фоне боли начинается рефлекторная рвота.
Осложнения
Самое тяжелое последствие тромбоза коронарного стента — внезапная сердечная смерть, которая наблюдается в 10-16% случаев при несвоевременном получении медицинской помощи. Летальный исход вызван как тяжелыми аритмиями и асистолией, так и резким падением сердечного выброса из-за кардиогенного шока. При обширном некрозе ишемизированного миокарда есть вероятность разрыва сердечной стенки с формированием тампонады сердца.
При успешном лечении острой фазы патологии сохраняется риск отдаленных осложнений тромбоза. У 50-60% пациентов наблюдается хроническая сердечная недостаточность, обусловленная постинфарктным кардиосклерозом. У 20% людей возникают тромбоэмболические осложнения, вызванные попаданием фрагментов тромба в сосуды легких, почек и селезенки, головного мозга. Редко выявляется аутоиммунный постинфарктный синдром Дресслера.
Диагностика
Предположить тромбоз коронарного стента можно уже при первом осмотре при наличии информации о ранее проведенном стентировании. Патогномоничные физикальные данные отсутствуют, поэтому для постановки диагноза определенного тромбоза требуется лабораторно-инструментальное обследование. Диагностика назначается врачом-кардиологом, проводится в кратчайшие сроки и включает следующие методы:
- ЭКГ. На развитие некроза миокарда указывает регистрация на кардиограмме высокого зубца Т в сочетании с подъемом сегмента ST. Типичные изменения сочетаются с глубоким отрицательным зубцом Q, который обусловлен перенесенным ранее инфарктом. При нестабильной стенокардии наблюдаются различные проявления ишемии миокарда, экстрасистолы.
- Анализ на кардиомаркеры. Исследование позволяет установить окончательный диагноз в рамках острого коронарного синдрома. У больных с инфарктом миокарда выявляется повышение миоглобина, КФК МВ и тропонина в десятки раз. При стенокардии уровень ферментов нормальный или увеличивается не более чем на 50% от нормы.
- Эхокардиография. УЗИ сердца выполняется для оценки состояния миокарда и измерения фракции выброса. При ЭхоКГ визуализируется отсутствие сократительной активности участка сердечной стенки, наличие постинфарктного рубца. При снижении сердечного выброса менее 40% диагностируют сердечную недостаточность.
- Коронарная ангиография. Рентгеноконтрастное инвазивное исследование коронарных сосудов — основной метод для верификации тромбоза стента. При коронарографии обнаруживают дефект наполнения в одном из венечных сосудов и отсутствие кровотока дистальнее этого участка. Часто наблюдается многососудистая окклюзия коронарного бассейна.
Лечение тромбоза коронарного стента
Хирургическое лечение
Методом выбора при тромбозе коронарного стента является чрескожная первичная ангиопластика, цель которой — быстрая реваскуляризация миокарда. Введение медикаментозных тромболитиков у таких больных не эффективно. В острой фазе тромбоза проводится баллонная ангиопластика с применением устройств для аспирации тромба, которая в 90% обеспечивает полное восстановление кровообращения в венечных артериях.
Примерно у 45% пациентов после стабилизации состояния есть потребность в повторной установке стента. Необходимость операции кардиохирурги объясняют наличием выраженной остаточной диссекции. Для улучшения отдаленного прогноза выполняется имплантация типа «стент в стент». Вмешательство производится по рентгенэндоваскулярной методике, которая отличается минимальной травматичностью и коротким восстановительным периодом.
Экспериментальное лечение
В современной кардиологии есть успешный опыт применения ингибиторов гликопротеиновых рецепторов IIb/IIIa у больных, страдающих генетической нечувствительностью к антиагрегантным препаратам. Препараты действуют в течение 2-3 часов с момента введения, нарушают конечный этап агрегации тромбоцитов, благодаря чему риск тромбоза снижается в несколько раз. Ингибиторы IIb/IIIa используются во время операции и после восстановления коронарного кровотока.
Прогноз и профилактика
При проведении двойной антиагрегантной терапии и устранении поведенческих факторов риска тромбоза коронарного стента прогноз благоприятный. Назначение моноклональных антител улучшает прогноз у пациентов, которые нечувствительны к стандартным антиагрегантам. Первичная профилактика заключается в тщательном отборе больных перед стентированием и обеспечении полного открытия стента после установки.
Литература 1. Тромбоз стентов у пациентов с ишемической болезнью сердца: классификация, причины и методы лечения. Систематический обзор/ О. Тайманулы, И.Е. Сагатов, Е.С. Утеулиев, А.О. Мырзагулова, Т.В. Маслов// Вестник КазНМУ. — 2017. 2. Причины тромбозов стентов коронарных артерий/ В.И. Ганюков, А.А. Шилов, Н.С. Бохан, Г.В. Моисеенков, Л.С. Барбараш// Интервенционная кардиология. — 2012. 3. Реальная ли угроза позднего тромбозе стента с лекарственным покрытием? Сравнение стентов с лекарственным покрытием. Фокус на эверолимус/ Лупанов В.П., Самко А.Н., Бакашвили Г.Н.// Кардиоваскулярная терапия и профилактика. — 2009. | Код МКБ-10 Z95.5 |
Тромбоз коронарного стента — лечение в Москве
Источник
