Скрытый половой член код мкб

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
Категории МКБ:
Врожденная аномалия мужских половых органов неуточненная (Q55.9), Врожденное искривление полового члена (Q54.4), Другие врожденные аномалии полового члена (Q55.6), Другие уточненные врожденные аномалии мужских половых органов (Q55.8)
Разделы медицины:
Педиатрия, Урология детская
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «10» ноября 2017 года
Протокол № 32
Аномалии полового члена у мальчиков, в данную группу входят такие патологии, как искривление ствола члена, а также «скрытый» половой член.
NB! Этиология: состоит в нарушении эмбрионального процесса формирования полового члена. Генетические факторы не установлены, однако данные патологии входят в состав множества генетических синдромов, являясь определенным маркером дизэмбриогенеза.
Патогенез: основная роль отводится гормональным нарушениям андрогенов, механическим причинам (рубцовые изменения и выраженный дефицит кожи полового члена), дисплазии соединительной ткани. Патоморфология: Искривление ствола полового члена чаще всего возникает по причине формирования деформирующих эмбриональных соединительнотканных тяжей, либо рубцового изменения и выраженного дефицита кожи полового члена. При развитии скрытого полового члена, сам ствол погружен в окружающие мягкие ткани по выше описанным причинам [1-9].
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10
| МКБ-10 | |
| Код | Название |
| Q 54.4 | Врожденное искривление полового члена |
| Q 55 | Другие врожденные аномалии [пороки развития] мужских половых органов |
| Q 55.6 | Другие врожденные аномалии полового члена |
| Q 55.8 | Другие уточненные врожденные аномалии мужских половых органов |
| Q 55.9 | Врожденная аномалия мужских половых органов неуточненная |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| ВИЧ | вирус иммунодефицита человека |
| ВПР | врожденный порок развития |
| КТ | компьютерная томография |
| МВС | мочевыводящая система |
| МРТ | магнитно-резонансная компьютерная томография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ПГА | полигидроксиацетиловая |
| ПИТ | палата интенсивной терапии |
| УЗИ | ультразвуковое исследование |
| Шр | шарьер |
Пользователи протокола: врачи детские урологи, педиатры, врачи общей практики, детские хирурги.
Категория пациентов: дети.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клиническая классификация:
1. Искривление полового члена.
2. «Скрытый» половой член.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Перечень основных и дополнительных диагностических мероприятий:
Основные диагностические исследования:
· ОАК – определение гемоглобина для контроля показателей крови в раннем и позднем послеоперационном периодах;
· ОАМ – для контроля показателей крови в раннем и позднем послеоперационном периодах;
· посев мочи на бактериурию, с определением чувствительности к антибиотикам.
Дополнительные диагностические исследования:
· электрокардиография – по показаниям;
· коагулограмма – по показаниям;
· кровь на ВИЧ – по показаниям;
· биохимический анализ крови – общий белок, общий билирубин и его фракции, определение АЛТ, АСТ, калий, кальций, хлор, натрий, железо, креатинин, мочевина, глюкоза (по показаниям);
· определение группы крови, резус-фактора – по показаниям;
· УЗИ органов брюшной полости и мочевыводящей системы – для определения состояния органов брюшной полости и мочевыводящей системы (при необходимости);
· микционная цистоуретрография – для определения состояния нижних мочевых путей (по показаниям);
· МРТ органов малого таза – для исключения патологий органов половой и мочевыводящей систем (по показаниям).
Лечение
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ЛЕЧЕНИЯ
Цель проведения процедуры/вмещательства:
· коррекция полового члена.
Показания и противопоказания к процедуре/ вмешательству
Показания к процедуре/ вмешательству:
· аномалия полового члена.
Противопоказания к процедуре/вмешательству:
· заболевания органов сердечно-сосудистой системы и дыхания.
Требования к проведению процедуры/вмешательства:
Условия для проведения процедуры/вмешательства:
· наличие отделения хирургического профиля с операционным блоком и отделении интенсивной терапии и реанимации (или ПИТ палата).
· наличие микрохирургического набора инструментов.
Процедура (вмешательства):
· реконструктивно-пластическая операция с устранением косметических и функциональных дефектов полового члена.
Медикаментозное лечение
Основные медикаменты для получения благоприятных условий формирования косметического эффекта, а также профилактики послеоперационного обострения цистоуретрита и нагноения раны:
1) антибактериальная с целью профилактики послеоперационных осложнений и для предоперационной подготовки:
· цефалоспорины I-III поколения, профилактика п/о обострения цистоуретрита и нагноения раны.
Или
· Карбопенемы при выявленном возбудителе с учетом антибиотикорезистентности;
· метронидазол детям до 12 лет – 7,5 мг/кг/сут в 2-3введения, старше 12 лет – 500 мг/сут., профилактика послеоперационного обострения цистоуретрита и нагноения раны;
2) при грибковых заболеваниях:
· флуконазол 50-150 мг/сут.;
3) инфузионная терапия для восполнения ОЦК, восстановление водно-электролитных расстройств – в раннем послеоперационном периоде и с дезинтоксикационной целью:
· раствор натрия хлорид 0,9%, 10-30 мл/кг, в/в и для разведения и растворения вводимых парентерально лекарственных препаратов;
· раствор натрия хлорида раствор сложный 10-30 мл/кг, коррекция солевого баланса;
4) местоноанестезирующие, наркотические и ненаркотические средства:
· группа нестероидных противовоспалительных препаратов, обезболивание в п/о периоде;
· ибупрофен 5 – 10 мг/кг/сут, обезболивание в п/о периоде;
· атропин 0,1%- 0,01 мг/кг, премедикация;
· кетамин 4 — 5 мг /кг, для вводного наркоза;
· севофлуран ингаляционный 150,0 мл, для ингаляционного наркоза;
· лидокаин 1-2% 2,0 мл для разведения препаратов и местный анестетик;
5) симптоматическая терапии:
· этамзилат 5-15 мг/кг/сут, гемостатическая терапия;
· симетикон 40-100,0 мл, подготовка к исследованиям, профилактика газообразования в послеоперационном периоде;
Требования к оснащению, расходным материалам:
· сыворотка для определения группы крови, 1 набор;
· вазелин стерильный жидкий флакон, 5 мл;
· дезсредства для обработки рук медицинского персонала;
· спирт медицинский 96% 100 мл, асептика и антисептика;
· раствор стерильного нитрофурала 1:5000, 400 мл, для обработки раны и промывания уретрального катетера;
· йодповидон 1%-150,0 мл., асептика и антисептика;
· перекись водорода 3%-400 мл., для обработки раны;
· бриллиантового зеленого раствор спиртовой, для обработки раны;
· хлорамин 0,25%-0,8 кг., асептика и антисептика;
· катетер подключичный, для в/в ведения лекарственных препаратов;
· трубка интубационная, для интубаций верхних дыхательных путей;
· трубка ларингеальная, для интубаций верхних дыхательных путей;
· кислород 1час =180литров (360 литров), для ИВЛ;
· периферический ангиокатетер, для в/в лекарственных препаратов;
· шприцы одноразовые 2,0, 5,0, 10,0, 20,0, для инъекций;
· катетер мочевой Нелатона – 6Шр., 8Шр., 10Шр, для дренирования мочевых путей;
· шелк 3-0, 4-0, для фиксации циркулярной повязки на половом члене после операции;
· пролен 5-0, для временной фиксации кожных лоскутов;
· викрил, ПГА 4-0, 5-0, 6-0, 7-0, колющая и режущая игла, для ушивания кожных лоскутов полового члена;
· тегадерм, для пластырной фиксации полового члена;
· марля 20 м., для перевязки п/о раны;
· вата 0,3 кг., для перевязки п/о раны;
· перчатки стерильные, анатомические №7-8, для перевязки раны;
· лейкопластырь бумажный, гипоаллергенный 50 см., для перевязки раны.
Непосредственная методика проведения процедуры:
Иссечение и мобилизация кожи полового члена, с сохранением сосудистого питания, устранение дефектов полового члена либо дефицита пластического материала, путем перемещения кожных лоскутов, ушивания их между собой, тем самым формируя положительный косметический эффект. Также формирование гофрирующего шва на стволе полового члена, с целью устранения осевого искривления последнего, а также фиксация белочной оболочки кавернозных тел к окружающим тканям, в естественное анатомически правильное положение.
Индикаторы эффективности процедуры:
· основываются на результатах косметического послеоперационного эффекта (размеры и форма полого члена) и психологической удовлетворенности пациента и его родителей.
Препараты (действующие вещества), применяющиеся при лечении
| Атропин (Atropine) |
| Ибупрофен (Ibuprofen) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Кетамин (Ketamine) |
| Лидокаин (Lidocaine) |
| Метронидазол (Metronidazole) |
| Натрия хлорид (Sodium chloride) |
| Севофлуран (Sevoflurane) |
| Симетикон (Simethicone) |
| Флуконазол (Fluconazole) |
| Этамзилат (Etamsylate) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (J01DH) Карбапенемы |
| (J01DC) Цефалоспорины второго поколения |
| (J01DD) Цефалоспорины третьего поколения |
| (J01DE) Цефалоспорины четвертого поколения |
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Кущ Н.Л. Хирургическое лечение скрытого полового члена у детей. Урол. и нефрол. 1987;4:39-43.
2) Casale A.J., Beck S.D., Cain M.P. et al. Concealed penis in childhood: a spectrum of etiology and treatment. J. Urol. 1999;162:(3):1165-1168 .
3) Herndon C.D., Casale A.J., Cain M.P. Long-term outcome of the surgical treatment of concealed penis. J. Urol. 2003;170:1695-1697.
4) Chuang J. Penopla s t y for bur ied pems. J. Pediatr. Surg. 1995;30: (9):1256-1257.
5) Campbell M.F. Anomalies of the genital tract // Urol. 1954;1:(4):394-410.
6) Johnston J.H. Penis anomallien. Actualle Urol.1972;3:(2):73-78.
7) Hinman F.Jr. Surgical management of microphallus. J. Urol. 1972;105: (6):901-904.
8) Crawford B.S. Burned penis. Brit. J. Plast. Surg. 1977;30:(1):96-99.
9) Лозовой В.М., Горобцова А.В., Лозовая Р.А., Карабекова Р.А. Новый способ хирургической коррекции дистопированной формы скрытого полового члена у детей. Педиатрия и детская хирургия (Казахстан). 2017; №1:43-49
10) CONGENITAL PENILE CURVATURE. Guidelines on Paediatric Urology S. Tekgül, H. Riedmiller, H.S. Dogan, P. Hoebeke, R. Kocvara, R. Nijman, Chr. Radmayr, R. Stein. UPDATE MARCH 2013. P28
- 1) Кущ Н.Л. Хирургическое лечение скрытого полового члена у детей. Урол. и нефрол. 1987;4:39-43.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Абекенов Бахытжан Дайрабаевич – кандидат медицинских наук, заведующий отделением урологии РГКП «Научный национальный центр педиатрии и детской хирургии».
2) Бишманов Рустем Какимжанович – врач-ординатор, отделения урологии РГКП «Научный национальный центр педиатрии и детской хирургии».
3) Турсбеков Чокан Айтбекович – врач-ординатор, отделения урологии РГКП «Научный национальный центр педиатрии и детской хирургии».
4) Сакенов Бауыржан Тилеукабылович – врач-ординатор отделения урологии РГКП «Научный национальный центр педиатрии и детской хирургии».
5) Юхневич Екатерина Александровна – клинический фармаколог, и.о. доцента кафедры клинической фармакологии и доказательной медицины РГП на ПХВ «Карагандинский государственный медицинский университет»
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Айнакулов Ардак Джаксылыкович – кандидат медицинских наук, врач детский уролог высшей категории, заведующий отделением урологии КФ «University Medical Center» «Национальный научный центр материнства и детства».
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Скрытый половой член.

Скрытый половой член
Описание
Скрытый пенис. Это врожденное или приобретенное состояние, при котором мужской половой орган имеет нормальный размер, но скрыт в тканях мошонки или подкожного жира. Степень тяжести этой патологии варьирует, от нее зависят клинические проявления: когда половой член полностью погружен, мочеиспускание возникает у женщины с потоком мочи, взрослые мужчины не могут заниматься сексом. Диагноз включает в себя физикальное обследование, УЗИ, УЗИ органов мошонки и полового члена, консультации с генетиком, эндокринологом и андрологом. Хирургическое лечение направлено на освобождение полового члена от окружающих тканей и восстановление естественного вида половых органов.
Дополнительные факты
Латентный половой член диагностируется у новорожденных мальчиков с частотой 1: 1800 — 1: 4300 или 2-6 на 10 000 населения. Как отдельная нозологическая единица, диагноз существует с 1954 года. Долгое время считалось, что у маленьких детей зависимость может исчезнуть после достижения периода полового созревания. В этот период ученые доказали, что изменение гормонального анамнеза в период полового созревания не приводит к улучшению ситуации, поэтому не рекомендуется откладывать операцию. Идеальный возраст для коррекции — от 1 до 3 лет. У детей половой член может «спрятаться» после рождения. У взрослых патология часто приобретается, объективных статистических данных о заболеваемости нет, так как не все пациенты обращаются за медицинской помощью.
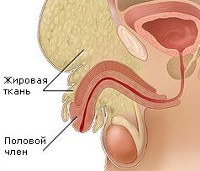
Скрытый половой член
Причины
Причины истинного (врожденного) и латентного приобретенного полового члена различны. Врожденное состояние связано с неправильным размещением гениталий в эмбриогенезе без четко определенных причин. Неблагоприятные воздействия на мать во время беременности радиации, бактерий, вирусов и химических веществ считаются предрасполагающими факторами. Инфекции, передаваемые в течение первого триместра, хронической интоксикации алкоголем и никотином крайне негативно влияют на развитие всех органов и систем плода, включая органы мочеполовой системы. В ряде наблюдений этот дефект вызывает генетические заболевания. В этих случаях часто встречаются аномалии развития. Скрытый пенис приобрел:
• Избыток жировой ткани. Тяжелое ожирение в лобковой области, подвешенный передник жира передней брюшной стенки приводит к визуальному уменьшению глубины полового члена, который фактически имеет нормальные кавернозные тела. В анамнезе подтяжка живота с чрезмерным удалением жировой массы между фасцией Скарпа и мясистой мембраной мошонки, операция по увеличению полового члена у тучного мужчины может иметь скрытый пенис в качестве побочного эффекта. Нарушение оттока лимфатической жидкости (пеноскротальная лимфедема) является одной из причин «пойманного» ложного полового члена. Заболевание встречается у мужчин с паразитарной инфекцией (филяриозом), при заражении стрептококковой флорой, с сопутствующими патологиями сердечно-сосудистой и мочевой систем. Природный аспект мужских половых органов нарушается большой двусторонней водянкой: половой член погружается в мошонку, которая увеличивается на фоне скопления жидкости.
• Сложное обрезание. В случае периферического иссечения слишком большого кусочка кожи или рубцов половой член глубоко погружается в мошонку. Согласно статистике, скрытый пенис изначально диагностируется в сочетании с фимозом у 75% пациентов. Обрезание, сделанное в этом случае, только усугубляет проблему; тогда дефицит кожи затрудняет операцию.
Патогенез
Начиная с четвертого месяца беременности происходит дифференцировка мужских половых органов, которая запускается андрогенами, вырабатываемыми яичками. Половой бугорок превращается в голову, затем начинают формироваться кавернозные тела и связочный аппарат. Под влиянием неблагоприятных факторов в эмбриогенезе (иногда их невозможно установить), недоразвитие мясистой ткани мошонки происходит с нарушением эластичности связочного аппарата полового члена и дорсальной деформации пещеристых тел.
Приобретенная патология является результатом нарушения нормальной анатомии половых органов из-за механического сжатия (сдвига) жира, жидкости и кишечного содержимого во время грыж. После хирургических вмешательств в половых органах образуется рубцовая деформация, которая не позволяет половому члену выйти наружу, что способствует его погружению в кожу мошонки.
Классификация
На сегодняшний день не существует общей классификации этой урологической аномалии, но патология может быть истинной (врожденная, первичная) и ложной (приобретенная, вторичная). В клинической урологии принята систематизация синдрома скрытого полового члена в зависимости от тяжести погружения: Причиной является дистальное положение подвесной связки, короткой слингоподобной связки. Типичный кожный дефицит, который не имеет вторичного скрытого полового члена. Нормальные кавернозные тела. Отсутствие кожи и сужение крайней плоти являются основными аспектами аномалии, которая приводит к углублению полового члена. Чаще всего пациент имеет историю операции по удалению крайней плоти.
• Скрытый вторичный. На фоне сдавления жидкости с гидроцеле и лимфедемы или жира с избыточной массой тела мужской половой орган смещается. С опухолью, поскольку кавернозные тела полны крови, эрегированный пенис несколько выпрямлен. Тело полового члена имеет свою кожу.
Комбинированный дефект может быть выражен в комбинации указанных выше вариантов, а комбинированный дефект подразумевает сосуществование с другим пороком развития мочеполовой системы: гипоспадия, эписпадия, неопущение яичка (крипторхизм) и т. Д. Некоторые практики оценивают патологию по установленной степени тяжести. Во время физического осмотра. Есть три этапа: Голова полового члена, крайняя плоть и 1/3 кавернозных тел на первом этапе видны при осмотре. Наиболее выгодный вариант, хирургическое лечение проводится у детей и мужчин в возрасте сексуальной активности. Снаружи есть только голова с крайней плотью, пещеристые тела чувствуются в мошонке при пальпации. Рекомендуется хирургическая коррекция. Тело полового члена и головка утоплены в толщу мошонки, только крайняя плоть визуализируется снаружи. Хирургическое лечение необходимо.
Симптомы
Клинические проявления изменчивы, связаны со стадией. На первом этапе качество жизни несколько ухудшается. Врожденные аномалии часто вызывают беспокойство у родителей, которые отводят своего ребенка к урологу или детскому хирургу для консультации. Болевых ощущений нет, но мальчик может мочиться с помощью сумки крайней плоти во время мочеиспускания из-за накопления мочи, постоянная влажность сопровождается раздражением кожи.
Наиболее серьезные клинические проявления на третьей стадии приводят к социальным расстройствам, вызывают депрессивные расстройства. У взрослого пациента со скрытым пенисом основными жалобами являются невозможность достичь эрекции для введения полового члена во влагалище, необходимость мочиться, сидя и распыляя струю.
Возможные осложнения
Скрытый пенис приводит к эректильной дисфункции и отказу от сексуальной активности. Поскольку половой член не может быть вставлен и эякулирован во влагалище, существует проблема с естественным зачатием ребенка. На третьем этапе мочеиспускание нарушается, постоянный контакт головы с мочой и невозможность принять надлежащие гигиенические меры приводят к раздражению и воспалению. Если инфекция распространяется в мочевой пузырь через мочеиспускательный канал, развиваются повторяющиеся инфекции мочевыводящих путей и цистит.
Одновременный простатит по своей природе является застойным, поскольку простата не дренируется из-за недостатка половой жизни и возникает венозный застой в малом тазу. Утечка мочи и вина является основной причиной добавления контактного дерматита, который может привести к экземе без своевременной терапии. Описаны случаи рака полового члена.
Диагностика
Диагноз основывается на физикальном осмотре и пальпации мошонки. Чтобы исключить наследственные заболевания, необходима генетическая консультация. Пациенту может потребоваться обследование у андролога и эндокринолога. Для уточнения состояния, если есть сомнения, проведите УЗИ.
При выполнении УЗИ мошонка обращает внимание на размер скрытых фаллосов и яичек, для этой аномалии уменьшение размеров этих структур является необычным. Наличие жидкости в пользу водянки. Допплерография (УЗИ сосудов полового члена) может показать нарушения в развитии кровеносных сосудов, которые питают кавернозные тела. Рентгенологическое исследование, КТ в основном назначают для диагностики сочетанных дефектов мочеполового тракта.
Дифференциальная диагностика проводится с гипогонадизмом, микропенисом, перепончатым членом. Недостаточное развитие полового члена, связанное с гипогонадизмом, подтверждает исследование гормонального профиля и уменьшение размеров яичек при УЗИ мошонки. В педиатрии латентный фаллос также дифференцируется с задержкой полового развития. Крайне редко встречается врожденное отсутствие полового члена, что сочетается с расщеплением мошонки, визуальные проявления дефекта несколько схожи.
Лечение
В каждом случае тактика лечения индивидуальна, единого подхода нет. Для некоторых пациентов используется комбинация нескольких методов. Ранее считалось, что появление половых органов нормализуется, когда ребенок достигает половой зрелости, когда начинается активное производство тестостерона. Современные урологи рекомендуют проводить хирургическое лечение истинного скрытого фаллоса от 1-3 лет, что позволяет избежать психологической травмы и возможных осложнений.
У детей с ожирением со вторичной патологией нет абсолютных показаний к операции. Вмешательство может выполняться в возрасте от 13 до 14 лет с косметической целью, когда линейный рост полового члена прекращается. Оправдано проконсультироваться у диетолога, который даст рекомендации по идеальному питанию для нормализации веса. Тактика хирургического лечения зависит от типа патологии:
• С реальным скрытым и пойманным участником. Операция включает в себя освобождение туловища полового члена от кожи, разрезание патологического аппарата связки, создание кожного туннеля и прикрепление его к основанию полового члена. Шрам должен быть вырезан. У некоторых пациентов наблюдается кожный дефицит после обрезания, что требует применения аутотрансплантата.
• Второй скрытый элемент. Потеря веса не всегда возможна у взрослых пациентов с сахарным диабетом. В этой ситуации может быть выполнена липосакция или хирургическая липэктомия жира. При необходимости проводится гидроцефалия, паховая грыжа. В случае отека мошонки лечение зависит от патогенетических причин и направлено на исправление основного заболевания.
Прогноз
Прогноз для первичного скрытого полового члена, без сочетания с другими нарушениями в структуре мочеполовой системы, является благоприятным, если операция выполняется своевременно. У тучных мужчин и мальчиков, после потери веса, патология разрешается самостоятельно. Профилактические меры для истинного скрытого полового члена не были разработаны, но женщина во время беременности не должна принимать наркотики по своему усмотрению, употреблять алкоголь, наркотики, курить.
Профилактика
Риск появления скрытого фаллоса на фоне ожирения нивелируется, если вы поддерживаете оптимальный вес тела: занимайтесь спортом, питайтесь рационально. Своевременный доступ к врачу и лечение водянки, пахово-мошоночной грыжи, не дожидаясь их гигантского увеличения, позволяют сохранить мужское здоровье и избежать ряда осложнений.
Источник
