Скрининг на адреногенитальный синдром и муковисцидоз
ЛАБОРАТОРНЫЕ и ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ в ПЕДИАТРИИ
Методические рекомендации для самостоятельной работы студентов
Специальность 060501 Сестринское дело
Специальность 060101 Лечебное дело
I. МЕТОДЫ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ
ОПРЕДЕЛЕНИЕ АЛЬФАФЕТОПРОТЕИНА.
Альфа-фетопротеин — эмбриональный сывороточный белок. Содержание его зависит от срока гестации, во втором триместре его концентрация увеличивается с каждой неделей на 19%.
1. Оптимальный срок беременности для забора анализа 16-20 недель.
2. Забор крови производят натощак.
3. В городе забор крови производят в Диагностическом центре с 8-10ч., кроме субботы, воскресенья. В районах области кровь берут натощак в ЦРБ, сыворотку необходимо доставить в течение первых суток в Диагностический центр в сосуде со льдом.
Оценка результатов:
1. Более высокие цифры характерны для анэнцефалии, спинномозговой грыжи, гидроцефалии, микроцефалии, грыжи передней брюшной стенки, при внутриутробной гибели плода, низкой массе плода.
2. Снижение содержания альфа-фетопротеина наблюдается при синдроме Дауна, хромосомных заболеваниях, трисомии по 18 и 13 паре хромосом.
Примечание:
Чтобы избежать ложной диагностики, необходимо помнить, что более высокие цифры могут быть:
— у худых женщин,
— у полных,
— у женщин с инсулинозависимой формой сахарного диабета,
— у плода мужского пола.
У3И — ДИАГНОСТИКА ВРОЖДЕННЫХ ПОРОКОВ
1. Первое исследование проводится в 16-26 недель. При этом уточняется:
— срок беременности,
— наличие выраженных аномалий развития,
— только самые грубые пороки.
2. Второе исследование проводится в сроки 32-36 недель — выявляется до 40% пороков
Часто выявляются:
— отсутствие, увеличение или уменьшение органа,
— неправильная локализация,
— неправильная структура органа.
НЕОНАТАЛЬНЫЙ СКРИНИНГ. ВЗЯТИЕ КРОВИ ДЛЯ ИССЛЕДОВАНИЯ на ФЕНИЛКЕТОНУРИЮ, ГАЛАКТОЗЕМИЮ, МУКОВИСЦИДОЗ, АДРЕНОГЕНИТАЛЬНЫЙ СИНДРОМ и ГИПОТИРЕО3.
Неонатальный скрининг – массовое обследование новорождённых, является одним эффективных способов выявления наиболее распространенных врождённых и наследственных заболеваний. С 2007 г. по национальному проекту «Здоровье» к обследованию на ФКУ и гипотиреоз добавили обследование на муковисцидоз, галактоземию и адреногенитальный синдром. Неонатальный скрининг начинается в родильном доме: у каждого новорождённого на 5-6 день производят забор капли крови на специальный тест-бланк. Если новорожденный был переведен на лечение в детскую больницу, то раньше этого срока, кровь должна быть взята на 5-6день по месту лечения. В случае обнаружения в крови маркёра заболевания родители с новорождённым ребёнком приглашаются в медико-генетическую консультацию для проведения повторного исследования крови с целью подтверждения диагноза и назначения лечения. Неонатальный скрининг позволяет обеспечить раннее выявление и своевременное лечение заболевания, остановить развитие его тяжелых проявлений (умственная отсталость, слепота, карликовость и др.), ведущих к инвалидизации.
Алгоритм действий:
1. Приготовить тест-бланк, одноразовый скарификатор, ватный шарик, спирт.
2. Обработать ватным шариком со спиртом область пятки или первого пальца стопы. Одноразовым скарификатором сделать прокол.
3. Выдавить пятно крови.
4. Пропитать бланки кровью нужно с одной стороны, на тест-бланке должно быть 4 пятна, диаметр их должен соответствовать напечатанным кружкам.
5. Образец крови высушивается на воздухе.
6. Посылается по почте в лабораторное отделение Диагностического Центра по адресу: 644024, г. Омск, ул. Ильинская, 9.
7. На тест-бланке должна быть следующая информация:
— номер родильного дома,
— Ф.И.О. родильницы,
— дата родов и дата забора крови.
8. Сделать отметку о взятии крови на ФКУ, гипотиреоз, муковисцидоз, галактоземию и адреногенитальный синдром в карте новорожденного и в обменной карте.
Источник
 Неонатальный скрининг (НС) на тяжёлое заболевание муковисцидоз (МВ) уже проводился в Европе в начале 70-х годов прошлого столетия, однако это были всего лишь первые попытки. Данные исследования включали в себя проведение анализа мекония на содержание в нём альбумина. В 1979 году в плазме крови новорожденных научились определять уровень иммунореактивного трипсина (ИРТ), который при муковисцидозе повышается. Это событие стало отправным пунктом для дальнейших исследований в деле ведения массового скриннинга новорожденных на наличие муковисцидоза.
Неонатальный скрининг (НС) на тяжёлое заболевание муковисцидоз (МВ) уже проводился в Европе в начале 70-х годов прошлого столетия, однако это были всего лишь первые попытки. Данные исследования включали в себя проведение анализа мекония на содержание в нём альбумина. В 1979 году в плазме крови новорожденных научились определять уровень иммунореактивного трипсина (ИРТ), который при муковисцидозе повышается. Это событие стало отправным пунктом для дальнейших исследований в деле ведения массового скриннинга новорожденных на наличие муковисцидоза.
Когда было проведено первое клонирование гена CFTR в 1989 году, возможности НС резко расширились. Стало возможным включить анализ ДНК в протоколы скрининга МВ.
Данные о неонатальном скрининге в мире
В Европе было проведено обследование у 1,6 млн. новорожденных, из которых было выявлено 400 малышей, у которых имелись симптомы муковисцидоза.
За 2008 год число прошедших скрининг детей увеличилось почти вдвое. Это увеличение связано с внедрением НС в Великобритании и России. Данная программа полностью себя оправдала не только в медицинской составляющей, но и в экономической.
При возможности раннего определения заболевания можно начать ранее лечение, что приводит в дальнейшем к улучшению качества жизни больных и прогноза заболевания. Внедрение НС и генотипирования по гену CFTR привело к возможности раннего планирования семьи с учётом отягощённого генофонда.
Варианты НС
В европейских странах существует около 26 вариантов НС, которые состоят из 2-4 этапов. Первый этап везде это измерение уровня иммунореактивного трипсина в крови на первой неделе жизни новорожденного. Признак очень чувствительный, но специфичность его недостаточна, так как повышение ИРТ встречается ещё и при конъюгационной желтухе, перинатальном стрессе, атрезии кишечника, почечной недостаточности. Причём уровни ИРТ повышены у североамериканцев и афроамериканцев по сравнению с жителями Европы.взятие крови на муковисцидоз
Второй этап необходим для повышения специфичности. Не представляется возможным в обществе, где вместе существует огромное число национальностей определить пациентов с мутировавшими генами путём определения ИРТ/ДНК.
Другим, альтернативным методом второго этапа является нахождение связанного с панкреатитом белка (РАР) в единообразном виде либо в комбинации с ИРТ. Данный подход сможет помочь в избегании проблем, в связи с выявлением и анализом CFTR–мутаций. На данный момент имеется разработанный комбинированный способ: набор для определения и оценки РАР+ИРТ. Проведение исследований только планируется.
Вышеописанные программы нужно комбинировать и они должны применяться у родственников с отягощённой патологией и в популяции в общем, потому как братья и сёстры больных муковисцидозом могут содержать в половине случаев рецессивный ген, то есть являться носителями.
Негативные аспекты НС
При получении положительного результата на МВ, необходимо проводить немедленную терапию. Именно в первый период осознания родители могут волноваться и очень сомневаться по поводу наличия у их ребёнка МВ. Если между полученными данными скрининга и окончательным диагностическим подтверждением проходит мало времени, данная ситуация психологически благоприятно сказывается на состоянии родителей маленького пациента, что способствует скорейшему началу адекватной терапии и развитию доверительных отношений между ними и врачом.
Эти отношения нередко тяжело налаживаются, а иногда и невозможны. При НС есть вероятность появления ложноположительных тестов. Таким образом, задачей учёных ставится определение как можно меньшего процента ложноположительных тестов.
- ИРТ;
- ИРТ 2;
- Потовая проба;
- ДНК-диагностика.
С 2007 года НС на МВ веден как обязательное мероприятие для выявления тяжёлых наследственных заболеваний, в которые входят фенилкетонурия, гипотиреоз, галактоземия, адреногенитальный синдром.
Стоимость анализа в России высока (около 100$), поэтому проводится НС достаточно редко.
Потовая проба
В основном в медицинских центрах Европы проводят потовые пробы на наличие хлоридов. В России имеют регистрацию две системы для определения хлоридов в потовой жидкости. Это непрямой метод определения данных веществ.
Системы для сбора и анализа пота
Успешно у детей первых месяцев жизни используется система Macroduct с анализатором пота Sweat–Chek американского производства. Анализ можно проводить с её помощью вне лабораторных условий в течение 30 минут.
Также используется аппарат Nanoduct, который оснащён системой для стимуляции потоотделения посредством электрофореза раствора пилокарпина 0,1% и анализатором потовой проводимости.
Для анализа необходимо от 3 до 6 мкл пота. Поэтому данный аппарат очень широко используется в качестве технического оснащения для массового скрининга. Положительными считаются результаты 80 ммоль/л. Показатели пограничные — 60-80 ммоль/л.
Данные обследований
За три года исследований более 4 млн. новорожденных прошли НС на муковисцидоз у детей. Из всех обследованных выявлено 416 малышей с признаками МВ. Таким образом, частота встречаемости в Росси составляет 1:10000 новорожденных.
Повторных исследований часто не проводят детям с положительными тестами (с повышенным уровнем ИРТ), потому как родители отказываются от дальнейших исследований.
Диспансеризация новорожденных
При выявлении патологии малыши наблюдаются у врачей каждые 2 недели в течение 3 месяцев, затем каждый месяц следующие полгода, после чего каждые 2 месяца до 1 года, а с года каждый квартал.
Важным является наблюдение за пациентами без каких-либо проявлений болезни. Проводят копрологическое исследование каждый месяц до 1 года, определяют панкреатическую эластазу дважды за первый год жизни, общий анализ крови. При развитии обострения патологического процесса обследование необходимо провести более глубокое и тщательное.
Лечение муковисцидоза
Терапевтические мероприятия начинаются с момента диагностирования заболевания. Объём терапии будет зависеть от клинических проявлений и широты поражений органов. У подавляющего большинства пациентов все симптомы возникают на 1-ом году жизни и в 1-ый месяц жизни.
Для новорожденных применяют кинезиотерапию с использованием массажа, вибрации, поглаживания, занятий на мяче. Малышу все занятия должны быть приятны.
При присоединении бронхиальной обструкции показаны бронходилятаторы и муколитики.
Если есть проявления диспепсии, назначаются ферменты в качестве заместительного лечения и жирорастворимых витаминов.
Заключение
Оценить значение неонатального скрининга на муковисцидоз в России можно будет спустя несколько лет. При этом государство должно понимать важность данных мероприятий и всячески улучшать условия для их проведения.
Источник
Скрининг на муковисцидоз в роддоме направлен на определение заболевания еще до появления клинических признаков. Его основной задачей является раннее выявление больных детей и своевременное назначение адекватной терапии.
Таблица услуг
| Название услуги | Цена |
|---|---|
| Акция! Первичная консультация репродуктолога и УЗИ | 0 руб. |
| Первичная консультация репродуктолога, к.м.н. Осиной Е.А. | 10 000 руб. |
| Консультация генетика по скайпу или телефону | 2 500 руб. |
| Повторная консультация генетика | 2 500 руб. |
| Первичная консультация генетика (Консультация генетика — выявление риска рождения ребенка с наследственными заболеваниями) | 3 500 руб. |
| Консультация генетика перед ПГД | 3 300 руб. |
| Тест Vistara (Natera) | 78 000 руб. |
| Тест Vistara совместно с Panorama базовой (Natera) | 95 550 руб. |
| Тест Vistara совместно с Panorama расширенной (Natera) | 107 250 руб. |
| Неинвазивное пренатальное исследование плода на наличие анеуплодий (PANORAMA) | 33 900 руб. |
| Неинвазивное пренатальное исследование плода на наличие анеуплоидий + панель микроделеций (PANORAMA) | 47 500 руб. |
| Цитогенетическое исследование материала абортуса (24 хромосомы, aGGH) | 15 000 руб. |
| Тест ANORA цитогенетический анализ абортуса ( Natera) | 53 200 руб. |
| Пренатальный комплекс 10-13 нед. (свободная b-субъединица хорионического гонадотропина человека (свободный b-ХГЧ, free b-hCG) | 2 100 руб. |
| Пренатальный комплекс 14-20 нед. (Хорионический гонадотропин человека (ХГЧ, бета-ХГЧ, б-ХГЧ, Human Chorionic gonadotropin, HCG) | 2 400 руб. |
| Панель Horizon 4 (Natera) | 27 300 руб. |
| Панель Horizon 27 (Natera) | 31 200 руб. |
| Панель Horizon 106 (Natera) | 42 900 руб. |
| Панель Horizon 274 (Natera) | 50 700 руб. |
| Предварительный этап ПГТ для носителей моногенных мутаций (кровь с ЭДТА) | 112 500 руб. |
| ПГТ моногенные заболевания (до 8 эмбрионов) | 187 000 руб. |
| ПГТ на 24 хромосомы при проведении ПГТ моногенного заболевания (1 эмбрион) | 20 000 руб. |
| Преимплантационное генетическое тестирование на 24 хромосомы (1 эмбрион) бесплатная консультация генетика по результатам ПГТ | 23 000 руб. |
| Преимплантационная генетическая экспресс диагностика на 24 хромосомы (1 эмбрион) | 48 000 руб. |
| Преимплантационное генетическое тестирование на 24 хромосомы — за каждый дополнительный эмбрион, начиная с 3-го | 20 000 руб. |
| Преимплантационное генетическое тестирование 24 хромосомы + транслокация (до 2 эмбрионов) | 72 000 руб. |
| Преимплантационное генетическое тестирование 24 хромосомы + транслокация (за каждый дополнительный эмбрион, начиная с 3) | 35 000 руб. |
| Преимплантационное генетическое тестирование эмбрионов, остановившихся в развитии | 60 000 руб. |
| Подготовка эмбрионов для повторного генетического исследования | 10 780 руб. |
Основан этот метод на определении уровня иммунореактивного трипсина (ИРТ) в сухом пятне капиллярной крови новорожденных. В отличие от пренатального скрининга он проводится уже после рождения ребенка. На данный момент неонатальный скрининг является обязательной процедурой проводимой у новорожденных. Муковисцидоз при скрининге может подтвердиться на разных этапах этой диагностики. Первым этапов является забор крови из пяточки (на специальную фильтровальную бумагу) новорожденного на 4-7 день жизни. Затем в высушенном пятне крови на специальном тест — бланке подсчитывают содержание иммунореактивного трипсина. Нормальным показанием можно считать 65-70нг/л. Если же эти показатели превышены в 5, а то и 10 раз, можно говорить о переходе на второй этап диагностики болезни муковисцидоз. Неонатальный скрининг второго этапа проводят на 21-28 день жизни ребенка. Этот этап является повторением первого. Так же проводится забор крови у ребенка для определения иммунореактивного трипсина. В норме показания в этом периоде жизни не должны превышать 40нг/л. Если же скрининг на муковисцидоз положительный, то необходимо проведение третьего этапа. На этом этапе необходимо провести потовую пробу и генетические анализы. Так как при проведении этих проб могут быть и ложноположительные результаты. Проведение третьего этапа позволит медикам подтвердить или опровергнуть возможность постановки данного диагноза. Ложные показания могут встречаться при таких состояниях:
- проведение второго скрининга было позже положенного срока (21-28 день жизни);
- при гипоксии плода;
- при внутриутробных инфекциях;
- показатель не всегда информативен при мекониальном илеусе;
- повышается уровень иммунореактивного трипсина и при почечной недостаточности, атрезии кишечника.
Первые симптомы муковисцидоза проявляются через 6 месяцев после рождения, когда ребенок переходит на искусственное вскармливание (содержащиеся в материнском молоке питательные и защитные вещества временно приостанавливают развитие заболевания). Поражение поджелудочной железы приводит к недостатку пищеварительных ферментов, в результате чего пища не переваривается, а в кишечнике преобладают гнилостные процессы. Нарушение всасывания питательных веществ приводит к гиповитаминозам, отставанию в физическом развитии, дистрофическим изменениям в различных органах и так далее.
В наше время потовая проба является наиболее достоверной диагностикой муковисцидоза у новорожденных и детей до 2 лет. Для точности результата пробу проводят несколько раз (2-3).
Нормальными показаниями являются цифры пробы не более 40ммоль/л. При повышении результата на пробы на муковисцидоз, скрининг переходит на четвертый этап. Его проводят при повышении результата потовой пробы от 40до 60ммоль/л. В этом случае назначается ДНК-диагностика на 10-20 мутаций распространенных в ближайшей местности. В случае если результат потовой пробы однозначно положительный, где значения превышают 60ммоль/л, диагноз подтверждается. Ребенка ставят на учет в ближайшем центре муковисцидоза.
Если заболевание не подтверждено, такого ребенка наблюдают в течение года и затем проводят повторные потовые пробы и назначают анализ кала на содержание эластазы-1.
Проводится также пренатальная диагностика муковисцидоза, которая базируется как на генетической консультации и обследовании родителей, так и генетическом исследовании клеток, полученных путем амниоцентеза.
Источник
Одним из важных методов ранней диагностики муковисцидоза, определяющий своевременное начало терапии, увеличение продолжительности и улучшению качества жизни больных, является массовый скрининг новорожденных. В мире неонатальный скрининг на муковисцидоз успешно проводится более тридцати лет. Как показал многолетний опыт, активное диспансерное наблюдение и своевременное комплексное лечение вновь выявленных больных, позволяют предотвратить или, по крайней мере, замедлить развитие осложнений.
По сравнению с больными, диагностированными по симптомам заболевания в более позднем возрасте, для выявленных при неонатальном скрининге характерно хорошее самочувствие. К трем годам отмечены достоверно меньшие изменения в легких, меньшая частота обострений бронхолегочного процесса, более редкая частота высева патогенной микрофлоры. Наблюдается также значимо меньшая частота декомпенсации кишечного синдрома, лучшие показатели физического статуса, включая массо-ростовой индекс.
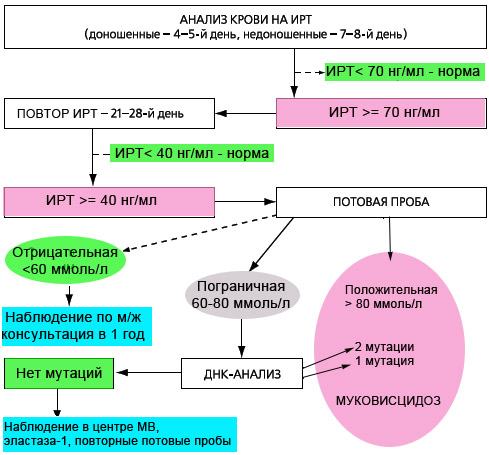
С июня 2006 года в ряде регионов РФ, а с 2007 года по всей России проводится скрининг новорожденных на муковисцидоз. Обследование состоит из 4х этапов, три из которых обязательны.
- Первый этап — проводится всем детям. У новорожденных берут каплю крови на 4-5й день жизни (у недоношенных на 7-8й день), и в высушенном пятне крови определяется содержание иммунореактивного трипсина (ИРТ). Нормальное значение: не более 65-70 нг/мл (в зависимости от используемых в данной лаборатории реактивов).
- Второй этап — у детей с повышенным уровнем ИРТ (>70 нг/мл) повторное определение ИРТ в крови проводят на 4 неделе жизни (с 21 по 28 день жизни строго). У здоровых детей показатель не превышает 40 нг/мл.
Повышение уровня ИРТ у новорожденных бывает не только при муковисцидозе, но и при ряде врожденных и наследственных патологий, таких как: внутриутробная гипоксия плода, внутриутробные инфекции, перинатальный стресс, незрелость плода, коньюгационная желтуха новорожденных, хромосомные перестройки и др., а также гетерозиготное носительство мутаций в гене CFTR, как следствие функциональной недостаточности поджелудочной железы. Поэтому для подтверждения диагноза МВ при положительных результатах 2го теста ИРТ (>40 нг/мл), а также при несоблюдении сроков проведения 2го теста (21-28 день) необходимо обязательно проводить потовую пробу. И наоборот, при некоторых состояниях (у недоношенных детей, при мекониальном илеусе, при вирусных инфекциях, после переливаний крови) возможно получение ложноотрицательных результатов. То есть диагноз МВ впоследствии может быть поставлен и при отрицательных результатах скрининга.
- Третий этап. Потовая проба, проводится детям с положительными результатами определения ИРТ. Нормальные значения: до 50 ммоль/мл.
Если результаты потовой пробы не превышают 50 ммоль/л, за развитием ребенка наблюдают по месту жительства, повторная консультация проводится в 1 год.
- Четвертый этап. При пограничном результате потовой пробы (40-60 ммоль/л по методу Гибсона-Кука или 60-80 ммоль/л (Нанодакт)) проводится ДНК-диагностика на 20 наиболее распространенных в РФ мутаций МВ.
Если мутаций не выявлено, то ребенок в течение года наблюдается в ближайшем центре муковисцидоза, необходимо провести исследование содержания эластазы 1 в кале, провести повторные потовые пробы.
При положительном результате потовой пробы (>60 ммоль/л по методу Гибсона-Кука или >80 ммоль/л при определении проводимости пота на аппарате Нанодакт) диагноз МВ считается подтвержденным. Ребенок наблюдается в центре муковисцидоза.

Литература:
1. В.Д. Толстова, Н.Ю. Каширская, Н.И. Капранов. Массовый скрининг новорожденных на муковисцидоз в России. Фарматека № 1 — 2008
Источник
