Скрининг дефектов нервной трубки и синдрома дауна
Что такое пренатальная диагностика?
Слово «пренатальный» означает «дородовый». Поэтому термин «пренатальная диагностика» означает любые исследования, позволяющие уточнить состояние внутриутробного плода. Поскольку жизнь человека начинается с момента зачатия, различные проблемы со здоровьем могут быть не только после рождения, но и до рождения. Проблемы могут быть разными:
- довольно безобидными, с которыми плод может справиться сам,
- более серьезными, когда своевременная медицинская помощь сохранит здоровье и жизнь внутриутробного пациента,
- достаточно тяжелыми, с которыми современная медицина справиться не может.
Для выяснения состояния здоровья внутриутробного плода используются методы пренатальной диагностики, к которым относятся ультразвуковое исследование, кардиотокография, различные биохимические исследования и пр. Все эти методы имеют разные возможности и ограничения. Некоторые методы вполне безопасны, как, например, ультразвуковое исследование. Некоторые сопряжены с определенным риском для внутриутробного плода, например, амниоцентез (проба околоплодных вод) или биопсия ворсинок хориона.
Понятно, что методы пренатальной диагностики, сопряженные с риском осложнений беременности, должны применяться только в том случае, когда для их использования имеются веские показания. Для того, чтобы максимально сузить круг пациенток, нуждающихся в инвазивных (т. е. связанных с вмешательством в организм) методах пренатальной диагностики, используется выделение групп риска развития тех или иных проблем у внутриутробного плода.
Что такое группы риска?
Группами риска являются такие группы пациенток, среди которых вероятность обнаружения той или иной патологии беременности выше, чем во всей популяции (среди всех женщин данного региона). Существуют группы риска по развитию невынашивания беременности, гестоза (позднего токсикоза), различных осложнений в родах и т. д. Если женщина в результате обследования оказывается в группе риска по той или иной патологии, это не означает, что данная патология обязательно разовьется. Это означает только то, что у данной пациентки тот или иной вид патологии может возникнуть с большей вероятностью, чем у остальных женщин. Таким образом, группа риска не тождественна диагнозу. Женщина может находиться в группе риска, но никаких проблем в течение беременности может не быть. И необорот, женщина может не находиться в группе риска, но проблема у нее возникнуть может. Диагноз же означает то, что у данной пациентки уже обнаружено то или иное патологическое состояние.
Что такое скрининг?
Слово скрининг означает «просеивание». В медицине под скринингом понимают проведение простых и безопасных исследований большим группам населения с целью выделения групп риска развития той или иной патологии. Пренатальным скринингом называются исследования, проводимые беременным женщинам с целью выявления групп риска осложнений беременности. Частным случаем пренатального скрининга является скрининг по выявлению групп риска развития врожденных пороков у плода. Скрининг не позволяет выявить всех женщин, у которых может быть та или иная проблема, но дает возможность выделить относительно небольшую группу пациенток, внутри которой будет сосредоточена бо́льшая часть лиц с данным видом патологии.
Зачем нужен скрининг пороков развития плода?
Некоторые виды врожденных пороков у плода встречаются довольно часто, например, синдром Дауна (трисомия по 21-й паре хромосом или трисомия 21) – в одном случае на 600 – 800 новорожденных. Это заболевание, так же как и некоторые другие врожденные заболевания, возникает в момент зачатия или на самых ранних стадиях развития зародыша и с помощью инвазивных методов пренатальной диагностики (биопсии ворсин хориона и амниоцентеза) может быть диагностировано на достаточно ранних сроках беременности. Однако такие методы сопряжены с риском целого ряда осложнений беременности: выкидыша, развития конфликта по резус-фактору и группе крови, инфицирования плода, развития тугоухости у ребенка и т. д. В частности, риск развития выкидыша после таких исследований составляет 1:200. Поэтому эти исследования следует назначать только женщинам высоких групп риска. К группам риска относятся женщины старше 35 и особенно старше 40 лет, а также пациентки с рождением детей с пороками развития в прошлом. Однако дети с синдром Дауна могут родиться и у совсем молодых женщин. Методы скрининга – совершенно безопасные исследования, проводимые в определенные сроки беременности, – позволяют с очень большой степенью вероятности выявить группы женщин с риском синдрома Дауна, которым может быть показано проведение биопсии ворсин хориона или амниоцентеза. Женщины, не попавшие в группы риска, не нуждаются в проведении дополнительных инвазивных исследований. Обнаружение повышенного риска развития пороков развития плода с помощью методов скрининга не является диагнозом. Диагноз может быть поставлен или отвергнут с помощью дополнительных тестов.
На какие виды врожденных пороков проводится скрининг?
В настоящее время рекомендуется проведение скрининга на следующие виды врожденных пороков у плода:
- Синдром Дауна (трисомия по двадцать первой паре хромосом)
- Синдром Эдвардса (трисомия по восемнадцатой паре)
- Дефекты нервной трубки (spina bifida и анэнцефалия)
Какие виды исследований проводятся в рамках скрининга риска пороков развития у плода?
По видам исследований выделяют:
- Биохимический скрининг: анализ крови на различные показатели
- Ультразвуковой скрининг: выявление признаков аномалий развития с помощью УЗИ.
- Комбинированный скрининг: сочетание биохимического и ультразвукового скринингов.
Общей тенденцией в развиитии пренатального скрининга является желание получать достоверную информацию о риске развития тех или иных нарушений на как можно ранних сроках беременности. Оказалось, что комбинированный скрининг в конце первого триместра беременности (сроки 10–13 недель) позволяет приблизиться к эффективности классического биохимического скрининга второго триместра беременности.
Ультразвуковой скрининг, используемый для математической обработки рисков аномалий плода, проводится только 1 раз: в конце первого триместра беременности.
Что касается биохимического скрининга, то набор показателей будет различным в разные сроки беременности. В сроки беременности 10-13 недель проверяются следующие показатели:
- свободная β-субъединица хорионического гормона человека (св. β-ХГЧ)
- PAPP-A (pregnancy associated plasma protein A), связанный с беременностью плазменный протеин A
Расчет риска измерения аномалий плода, проведенный на основании измерения этих показателей, называется двойным биохимическим тестом первого триместра беременности.
С помощью двойного теста в I триместре рассчитываются риск обнаружения у плода синдрома Дауна (T21) и синдрома Эдвардса (T18). Риск дефектов нервной трубки с помощью двойного теста посчитать нельзя, поскольку ключевым показателем для определения этого риска является α-фетопротеин, который начинают определять только со второго триместра беременности.
Специальные компьютерные программы позволяют рассчитать комбинированный риск аномалий развития плода с учетом биохимических показателей, определяемых в двойном тесте первого триместра и результатов УЗИ, сделанного в сроки 10-13 недель беременности. Такой тест называется комбинированным с ТВП двойным тестом первого триместра беременности или тройным тестом первого триместра беременности. Результаты расчета рисков, полученные с помощью комбинированного двойного теста, гораздо точнее, чем расчеты риска только на основании биохимических показателей или только на основании УЗИ.
Если результаты теста в первом триместре указывают на группу риска хромосомных аномалий плода, для исключения диагноза хромосомных аномалий пациентке может быть проведена биопсия ворсин хориона.
В сроки беременности 14 — 20 недель по последней менструации (рекомендуемые сроки: 16-18 недель) определяются следующие биохимические показатели:
- Общий ХГЧ или свободная β-субъединица ХГЧ
- α-фетопротеин (АФП)
- свободный (неконъюгированный) эстриол
По этим показателям рассчитываются следующие риски:
- синдрома Дауна (трисомии 21)
- синдрома Эдвардса (трисомии 18)
- дефектов нервной трубки (незаращение спиномозгового канала (spina bifida) и анэнцефалия).
Такой тест называется тройным тестом второго триместра беременности или тройным биохимическим скринингом во втором триместре беременности. Усеченным вариантом теста является так называемый двойной тест второго триместра, включающий в себя 2 показателя: ХГЧ или свободная β-субъединица ХГЧ и АФП. Понятно, что точность двойного теста II триместра ниже, чем точность тройного теста II триместра.
Еще одним вариантом биохимического пренатального скрининга является биохимический скрининг риска только дефектов нервной трубки во втором триместре беременности. При этом производится определение только одного биохимического маркера:
- α-фетопротеин
В какие сроки беременности проводится скрининг второго триместра?
В 14 – 20 недель беременности. Оптимальным сроком является 16 – 18 недель беременности.
Что такое комбинированный тройной тест второго триместра беременности?
Более точным и качественным вариантом тройного теста второго триместра является учет данных УЗИ, выполненного в 10-13 недель беременности (т. е. того самого УЗИ, которое используется и в первом триместре). Такой тест называют комбинированным с ТВП тройным тестом второго триместра, или (иногда) четверным тестом беременности.
Показания к пренатальному скринингу I и II триместра на риск аномалий плода
В настоящее время пренатальный скрининг рекомендуется проводить всем беременным женщинам. Приказ Минздрава РФ от 2000 г. обязывает женские консультации проводить биохимический пренатальный скрининг всем беременным пациенткам во втором триместре беременности по двум показателям (АФП и ХГЧ).
Приказ № 457 от 28.12.2000 г. «О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей»:
«В 16-20 недель производить забор крови у всех беременных для проведения исследований не менее двух сывороточных маркеров(АФП,ХГЧ)»
Важность проводить мониторинг врожденных заболеваний на постоянной основе в г.Москве рассматривается также в постановлении правительства Москвы об учреждении городской программы «Здоровье детей» на 2003-2005 годы.
Постановление Правительства Москвы от 23 июля 2002 г. № 572-ПП
«Целесообразно начать в Москве проведение генетического мониторинга врожденных пороков развития новорожденных, пренатального скрининга на болезнь Дауна и дефектов невральной трубки»
Источник

Из Приказа Минздрава РФ от 01.11.2012 N 572н – Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология» о проведении пренатального скрининга у всех беременных на выявление пороков развития плода:
«…Скрининговое ультразвуковое исследование (далее — УЗИ) проводится трехкратно: при сроках беременности 11 — 14 недель, 18 — 21 неделя и 30 — 34 недели.
При сроке беременности 11 — 14 недель беременная женщина направляется в медицинскую организацию, осуществляющую экспертный уровень пренатальной диагностики, для проведения комплексной пренатальной (дородовой) диагностики нарушений развития ребенка, включающей УЗИ врачами-специалистами, прошедшими специальную подготовку и имеющими допуск на проведение ультразвукового скринингового обследования в I триместре, и определение материнских сывороточных маркеров (связанного с беременностью плазменного протеина А (РАРР-А) и свободной бета-субъединицы хорионического гонадотропина) с последующим программным комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией.
При сроке беременности 18 — 21 неделя беременная женщина направляется в медицинскую организацию, осуществляющую пренатальную диагностику, в целях проведения УЗИ для исключения поздно манифестирующих врожденных аномалий развития плода.
При сроке беременности 30 — 34 недели УЗИ проводится по месту наблюдения беременной женщины.
При установлении у беременной женщины высокого риска по хромосомным нарушениям у плода (индивидуальный риск 1/100 и выше) в I триместре беременности и (или) выявлении врожденных аномалий (пороков развития) у плода в I, II и III триместрах беременности врач-акушер-гинеколог направляет ее в медико-генетическую консультацию (центр) для медико-генетического консультирования и установления или подтверждения пренатального диагноза с использованием инвазивных методов обследования. …»</
А теперь давайте поподробнее остановимся на каждом этапе проведения пренатального скрининга и разберем : что в себя включает каждый этап, на что нужно обращать внимание и что нужно делать вы выявлении высокого риска на хромосомную патологию.
Во — первых, что означает слово скрининг? Оно означает «просеивание».
Пренатальный скрининг —
Это обследования, которые проходят все беременные женщины для того, чтобы выявить, входят ли они в группу риска осложнений беременности и наличия врожденных или генетических пороков развития у плода.
Этот скрининг включает в себя проведение УЗИ в определенные сроки беременности + биохимический анализ крови на определение эмбриоспецифичных маркерных белков.
Полученные результаты скрининга в лаборатории сравнивают со стандартными показателями, характерными для срока беременности на момент исследования.
Несоответствие какого-либо показателя норме указывает только на определенную вероятность, без точного ее указания (может быть, а может и не быть) возникновения какого-либо отклонения в развитии плода.
Вот это важный момент: может быть, а может и не быть!!!!! Это только выявление группы риска!
По сроку беременности различают скрининг первого, второго и третьего триместра беременности.
Скрининг I триместра (11-14 недель)
Начинают с проведения УЗИ. Оптимальные сроки проведения — 12 -13 недель.
Проводится оценка анатомии плода, оценка ТВП ( толщина воротникового пространства), визуализация носовой кости.
Это наиболее важный скрининг. Очень важно в этот период хорошо посмотреть шейную складку, толщина которой является одним из наиболее важных показателей, и значительно увеличивает информативность биохимического скрининга.
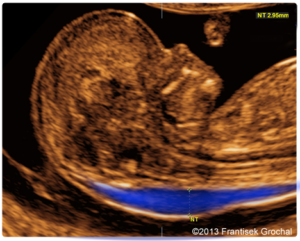
Важно, чтобы специалист, проводящий этот скрининг, был экспертного уровня, а аппарат высокого качества.
Если ТВП менее 2,5 мм и не выявлено на УЗИ никаких пороков развития плода, то беременная сразу идет сдавать кровь на маркерные белки: РАРР-А (ассоциированный с беременностью плазменный белок А) и ХГЧ (хорионический гонадотропин человека), для выявления группы риска прежде всего:
— по синдрому Дауна (три копии 21-й пары хромосомы, вместо нормальных двух)
— синдрому Эдвардса (наличие дополнительной 18-ой хромосомы – три вместо двух)
— синдрому Патау (трисомия 13) – наличие еще одной копии 13-ой хромосомы.
— Дефекту нервной трубки (ДНТ)
Эти маркеры являются эмбриоспецифичными, т.е. продуцируются клетками плода или хориона, их концентрация меняется в зависимости от срока беременности и состояния плода.
Исследования данных маркеров обязательно должны проводиться в диагностически значимые сроки беременности.
Если показатели маркерных белков в пределах допустимых значений и рассчитанный программой индивидуальный риск менее, чем 1:1000, беременность ведется как обычная.
Эффективность пренатального скрининга
Биохимический скрининг в 1 триместре достаточно эффективный на выявление основных хромосомных патологий, прежде всего синдрома Дауна.
Эффективность биохимического скрининга в 1 триместре достигает 90%, если используются : БХС (ПАПП,ХГЧ)+возраст+ ТВП -90%
Если к этим показателям добавляется еще несколько показателей : БХС (ПАПП, ХГЧ)+ возраст+ ТВП+PLGF (плодовый фактор роста)+ Нк (Носовая кость) +Vr (скорость кровотока в венозном протоке) , то эффективность достигает 95% (используются в ГК « Мать и Дитя»)
Но, остаются 3-5% женщин с ложноположительными результатами, которые входят в группу риска по какой -либо патологии.
Стоит помнить, что группа риска, это еще не заболевание, а пока только группа риска, требующая прохождения дополнительного обследования.
На уровень биохимических маркеров в крови могут влиять:
- Срок беременности
- Вес матери
- Этническая принадлежность матери
- Двойня
- Инсулинозависимый сахарный диабет
- Прием некоторых препаратов
- Курение
- Возраст и другие факторы
Что делать, если вы входите в группу риска?
При обнаружении УЗ- признаков пороков развития плода, маркеров хромосомных аномалий (ТВП более 2,5 мм) или при отклонениях в показателях маркерных белков и при риске 1:100 — 1:1000 беременная женщина в обязательном порядке направляется на консультацию к генетику для проведения дополнительных тестов.
К дополнительным тестам относятся:
— НИПТ-неинвазивный пренатальный тест. (О нем более подробно в статье о НИПТ)
ИПД — инвазивная пренатальная диагностика: биопсия ворсин хориона (до 13 недель беременности), с 16 до 20 недель проводится амниоцентез (забор околоплодных вод), с 20−21 неделя — кордоцентез (забор пуповинной крови плода). Проведение амниоцентеза не ограничивается 20 неделями, однако, желательно получить результат до 22 недель
Когда проводится НИПТ?
Если при УЗИ не выявлено никаких отклонений, но есть отклонения в биохимических показателях или при риске 1:100 — 1:1000, то проводится либо второй биохимический скрининг на сроке 16-18 недель либо НИПТ.
Когда проводится ИПД?
— При обнаружении пороков развития плода и/или УЗ -маркеров хромосомных аномалий (ТВП более 2,5 мм) — сразу проводится ИПД
— При положительном результате НИПТ
Скрининг II триместра (с 16 по 21 неделю)
По приказу МЗ РФ №572 в сроке 18-21 недель проводится всем беременным УЗИ для исключения поздних врожденных аномалий развития плода.
В ГК «Мать и Дитя» проводится:
— УЗИ в сроке 16-18 недель + биохимический скрининг №2, где оцениваются три показателя: АФП (альфафетопротеин), свободный эстриол, бета-ХГЧ. (тройной тест) и так же рассчитывается индивидуальный риск.
Он проводится всем беременным с нормальными или незначительными отклонениями показателей 1 скрининга.
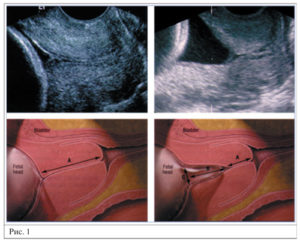 (В этом сроке дополнительно оценивается состояние длины шейки матки, которое должно быть не менее 30 мм) Довольно часто, проводя УЗИ только в сроке 20-21 неделю, просматривают укорочение шейки матки и не успевают вовремя корригировать ИЦН (истмико-цервикальную недостаточность).
(В этом сроке дополнительно оценивается состояние длины шейки матки, которое должно быть не менее 30 мм) Довольно часто, проводя УЗИ только в сроке 20-21 неделю, просматривают укорочение шейки матки и не успевают вовремя корригировать ИЦН (истмико-цервикальную недостаточность).
-УЗИ в 20-21 неделю.
При выявлении каких либо отклонений по УЗИ или в биохимических показателях, также проводится НИПТ или ИПД.
Скрининг III триместра ( 30-34 недели)
В эти сроки проводят только УЗ скрининг с целью выявления задержки роста плода и пороков развития с поздним проявлением, оценки состояния фетоплацентарного комплекса, выявления риска преждевременных родов.
В III триместре беременности наряду с УЗИ проводят такие методы диагностики, как кардиотокография (КТГ) и доплерометрия.
КТГ (кардиотокография)
Этот вид обследования проводят беременной начиная с 32 недели беременности. Это единственная методика, позволяющая определить функциональное состояние плода внутриутробно.
С помощью этого метода можно составить заключение о функциональном состоянии плода (его «самочувствии») на данный момент.
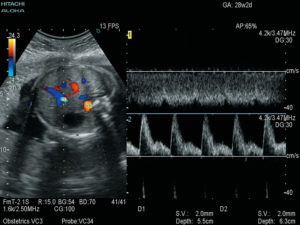 Доплерометрия представляет собой разновидность УЗИ с определением степени кровотока в сосудах матки, плаценты и плода.
Доплерометрия представляет собой разновидность УЗИ с определением степени кровотока в сосудах матки, плаценты и плода.
Некоторые будущие мамы отказываются от проведения УЗИ .
Этот отказ вызван опасениями, что ультразвук нанесет вред будущему ребенку. Однако эти опасения напрасны, так как отрицательного воздействия ультразвука на плод не обнаружено.
А вот отрицательные последствия отказа от ультразвукового исследования очень наглядны.
Приказ Минздрава РФ от 2000 г. обязывает женские консультации проводить биохимический перинатальный скрининг и УЗИ-скрининг в диагностически значимые сроки всем беременным.
Однако вы сами решаете, сдавать вам анализы, проходить УЗИ или нет.
Главной проблемой является то, что в большинстве случаев , лечения обнаруженных грубых пороков развития плода не существует.
Но все-таки знать о том, что вас ждет в конце беременности и быть готовым к этому стоит.
Поэтому не отказывайтесь от прохождения пренатальной диагностики, здравый смысл прежде всего.
Прервать беременность или сохранить?
В случае подтверждения наличия аномалий у плода супружеская пара становится перед выбором: прервать беременность или сохранить ее.
И бывает морально сложно принять то или иное решение.
Ниже посмотрите видео и что говорит по поводу такого выбора Садхгуру ( йог, мистик, мудрый человек, передающий знания Истины) Возможно его слова помогут Вам в вашем выборе.
Желаю Всем рождения Здоровых Детей!
Источник
