Сколько стоит операция синдром арнольда киари

➤ Лечение синдрома арнольда-киари в России ➤ 19 клиник Адреса $ Цены на лечение ☺ 70 отзывов ✎ Запись на консультацию ✉ 16 988 пациентов отправлено на лечение
Синдром Арнольда-Киари – это достаточно редкая болезнь, которая встречается у примерно 5 человек из 100 тысяч населения. Синдром может протекать бессимптомно, поэтому нередко недуг диагностируется во взрослом возрасте.
Мальформация Арнольда-Киари может сильно ухудшать качество жизни, проявляясь частыми головокружениями, шумом в ушах, сильной головной болью по утрам. Болезнь может стать причиной инфаркта головного и спинного мозга, тремора, потери сознания, затрудненного или непроизвольного мочеиспускания.
Синдром Арнольда-Киаре возникает при опущении мозжечковых миндалин в затылочное отверстие, при этом происходит сдавливание продолговатого мозга.
По заболеванию синдром Арнольда-Киари найдено 19 клиник с совокупным рейтингом


Клиника сертифицирована:
Достойная альтернатива!
ФГБУ «Клиническая больница №1» Управления делами Президента РФ (Волынская) специализируется на лечении синдрома арнольда-киари
Крупный медицинский многофункциональный комплекс с поликлиникой, стоматологией, реабилитационным центром, сильной диагностической службой, стационаром с отделениями хирургического и терапевтического профиля.
Ведущие направления:
Нейрохирургия
, Онкология
, Хирургия
, Кардиология
, Неврология
, Офтальмология
, ЛОР заболевания, Отоларингология
, Урология и нефрология
, Пластическая хирургия
, Стоматология
, Диагностика
, Акушерство и Гинекология
, Терапия
, Травматология
, Радиология, Лучевая терапия
, Маммология
Связаться с клиникой



Европейский медицинский центр (ЕМС) специализируется на лечении синдрома арнольда-киари
Европейский медицинский центр оказывает свои услуги по международным стандартам, о чем свидетельствует большой поток пациентов — более 250 тысяч в год. Клиника специализируется на пластической хирургии, дерматологии, общей хирургии, онкогинекологии …
Ведущие направления:
Нейрохирургия
, Онкология
, Ортопедия
, Хирургия
, Кардиология
, Неврология
, Офтальмология
, Педиатрия
, Пульмонология
, Эндокринология
, Дерматология
, Психиатрия
, Урология и нефрология
, Гастроэнтерология
, Пластическая хирургия
, Реабилитация
, Стоматология
, Нефрология
, Диагностика
, Акушерство и Гинекология
, Ревматология
, Спортивная медицина
Связаться с клиникой





Главный военный клинический госпиталь имени Н. Н. Бурденко специализируется на лечении синдрома арнольда-киари
Один из крупнейших российских лечебных центров с более чем 300-летней историей.
Ведущие направления:
Нейрохирургия
, Онкология
, Ортопедия
, Хирургия
, Кардиология
, Гематология и онкогематология
, Неврология
, Офтальмология
, Пульмонология
, Эндокринология
, Дерматология
, Психиатрия
, Урология и нефрология
, Гастроэнтерология
, Венерические заболевания
, Пластическая хирургия
, Реабилитация
, Стоматология
, Онкогематология
, Нефрология
, Диагностика
, Флебология
, Терапия
, Травматология
, Радиология, Лучевая терапия
, Сердечно-сосудистая хирургия
, Кардиохирургия
, Гинекология
Связаться с клиникой
Обратите внимание на другие 19 клиник России, которые работают и помогают пациентам по направлению Нейрохирургия
Я долго тянул с операцией на позвоночнике – как бы 3 грыжи, 2 из которых в пояснице. Боялся, что если что то не так пойдет на операции вообще колясочником стану. Понял, что на операцию лягу только у зарубежных докторов, долго выбирал между Израилем и Германией. Но по итогам, почитал отзывы, сравнил цены и решил, что поеду в Ихилов оперироваться. Координатор на сайте посоветовал мне доктора Илью Пекарского, мол он спокойно такие сложные случаи берет. В общем я приехал в Ихилов, дообследовался, доктор рассказал что и как в ходе операции будет проходить. Грыжи удалили с помощью лазера – испарили, как доктор сам сказал. Понял, что до таких технологий, как тут в СНГ будут еще лет 5-10 расти, точно. В общем после операции я уже на 2 сутки встал и по отделению начал потихоньку начал ходить. Полностью восстановился через 2 месяца. Сейчас все ок, болей нет, о «прострелах» при наклонах уже и забыл.
Evgen1105
23 марта 2020 г.
Хочу поблагодарить команду врачей клиники Ассута, и отдельно доктора Илью Пекарского! На родине врачи мне в один голос твердили, что с моими грыжами дисков и нестабильными позвонками я стану лежачим меньше, чем через 5 лет+ полный набор ограничений на движение, куча ненужных БАДов и неэффективных обесболивающих. С доктором Пекарским я изначально по скайпу говорил, так он уже тогда сказал, что даже при нынешнем состоянии меня можно легко поставить на ноги, удалив грыжи и стабилизировав позвонки операцией роботом Да Винчи. Операция прошла хорошо и уже через 2 недели реабилитации я забыл о постоянной боли в спине и ограничении в движениях. Сейчас все в порядке, я постепенно возвращаюсь к нормальному образу жизни, полностью отказался от обесболивающих.
В Хорев неврологи занимаются лечением хронической боли в спине? С дисками беда, грыжи межпозвонковые давят на нервы и я даже иногда вдохнуть глубоко без боли не могу, в Центре лечения боли мне смогут помочь?!
Ни одного вопроса не задано
Задать вопрос
Источник
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ АНОМАЛИИ КИАРИ С СИРИНГОМИЕЛИЕЙ ИЛИ БЕЗ НЕЕ.
При решении вопроса о необходимости операции всегда учитываются следующие факторы:
- Наличие или отсутствие гидроцефалии (увеличения желудочков мозга)
- Наличие или отсутствие аномалий костей черепа (базиллярная импрессия, платибазия и др.) и уменьшения размеров задней черепной ямки.
- Оценивается стабильность кранио-вертебрального сочленения (может потребоваться выполнение функциональных сгибательных и разгибательных тестов при рентгенографии).
- Наличие сирингомиелии или сирингобульбии.
- Определяется, проводились ли раньше операции, такие как декомпрессия задней черепной ямки, шунтирование сирингомиелической полости и т.п.

ЗАДАЧИ ОПЕРАЦИИ
В настоящее время общепризнанной операцией является декомпрессивная трепанация задней черепной ямки и удаление дужки первого шейного позвонка.
Цель операции – восстановить циркуляцию спинно-мозговой жидкости и, следовательно, достичь улучшения состояния пациента (за счет декомпрессии ствола головного и уменьшения сирингомиелической полости). Так же очень важно предупредить рецидив заболевания и избежать его прогрессирования в будущем.
После операций на краниовертебральном переходе, в случаях нормализации ликвородинамики и устранения диссоциации краниоспинального давления, клинические проявления сирингомиелии могут стабилизироваться или уменьшиться даже без значимых визуальных изменений сирингомиелической кисты. Целью операции является профилактика дальнейшего роста кист и прекращение прогрессирования сирингомиелического синдрома.
 В результате хирургического лечения симптомы сирингомиелии при аномалиях краниовертебрального перехода поддаются различной степени регресса у 30-45 % больных, стабилизация процесса с остановкой прогрессирующего ухудшения отмечается у 45%. Операция не оказывает влияния на характер течения заболевания у 10-20 % пациентов. Летальность при этом виде патологии в настоящее время не превышает 1-2%.
В результате хирургического лечения симптомы сирингомиелии при аномалиях краниовертебрального перехода поддаются различной степени регресса у 30-45 % больных, стабилизация процесса с остановкой прогрессирующего ухудшения отмечается у 45%. Операция не оказывает влияния на характер течения заболевания у 10-20 % пациентов. Летальность при этом виде патологии в настоящее время не превышает 1-2%.
При наличии положительной динамики уменьшение двигательных расстройств происходит у 25 % больных, регресс расстройств поверхностной чувствительности – у 30 % больных, парестезий – у 25 % больных. Рецидивы заболевания и дальнейшее его прогрессирование после временного улучшения или стабилизации наблюдаются у 20-40% больных. Это может быть связано с прогрессированием рубцово-спаечного процесса в области краниовертебрального перехода, дальнейшей каудальной дислокацией мозжечка в костный дефект, развитием спаечного процесса в месте сирингошунтирующей операции, смещением шунта и т.д. Плохими клиническими прогностическими факторами при хирургическом лечении сирингомиелии считают выраженные мышечные атрофии, грубые диссоциированные чувствительные расстройства на большей части поверхности тела, выраженный сколиоз, длительный анамнез заболевания.
ПОДГОТОВКА К ОПЕРАЦИИ
Ваш врач может попросить провести рентгеновское исследование шеи и головы, чтобы исключить определенные анатомические особенности. Как обсуждалось ранее, МРТ исследование может быть стандартным, но может также включать исследования с разным положением головы (сгибание-разгибание). Так же может потребоваться определение потока спинно-мозговой жидкости (фазоконтрастное МРТ) в области кранио-вертебрального перехода.
Иногда врачу могут потребоваться данные КТ сканирования в различных положениях для определения костных аномалий в основании черепа или в верхних сегментах шейного отдела позвоночника. Если же выявляются аномалии, которые приводят к компрессии ствола мозга, а симптомы заболевания облегчаются изменением положения головы или вытягиванием шеи, оперативное лечение заключается в декомпрессии области большого затылочного отверстия (передней или задней) и, в некоторых случаях, соединение черепа с шейным отделом позвоночника (кранио-цервикальная стабилизация). С другой стороны, если костные аномалии не корректируются положением головы или вытягиванием шеи, то может потребоваться как передняя, так и задняя декомпрессия с последующей стабилизацией.
ХОД ОПЕРАЦИИ.
Если отсутствуют костные изменения, то наличие клинически значимой аномалии Арнольда-Киари потребует субокципитальной краниектомии (увеличение большого затылочного отверстия путем выпиливания небольшого фрагмента затылочной кости и удаления дужки первого шейного позвонка) для уменьшения прямого давления на ствол головного мозга и нормализации циркуляции спинно-мозговой жидкости. После удаления костных структур, выполняется пластика твердой мозговой оболочки (ТМО), что позволяет увеличить объем задней черепной ямки. Пластика ТМО проводится собственными тканями пациента (надкостница, апоневроз) или замещающего материала (животного или искусственного происхождения). мы предпочитаем использовать искусственные материалы, т.к. они препятствуют образованию спаек в области операции. Иногда хирург во время операции использует ультразвуковое исследование для оценки движения и пульсации спинно-мозговой жидкости, а так же для определения уровня опущения миндалин мозжечка. Ультразвуковое исследование помогает визуализировать соотношения между костями черепа, стволом головного мозга и мозжечком. В большинстве случаев, операция проводится под операционным микроскопом. Во время операции хирург принимает решение в отношении резекции (удаления) опущенных миндалин мозжечка, хотя в нашей клинике мы используем это прием крайне редко, руководствуясь принципом, что “лишнего” мозга нет.

Схематическое изображение классической субокципитальной краниектомии. После того как пациент уснет под действием наркоза, его укладывают на операционный стол вниз лицом и фиксируют голову в специальном фиксаторе черепа. 1 – после обработки кожи раствором антисептика производится разрез кожи и мышц шеи по средней линии и обнажаются кости черепа и первый шейный позвонок. 2 – производится удаление небольшого участка затылочной кости (краниектомия) и дужки первого шейного позвонка (ламинектомия). 3- вскрывается твердая мозговая оболочка, осматривается зона компрессии миндаликов мозжечка (при необходимости проводится их субпиальная резекция). Выполняется пластика твердой мозговой оболочки различными трансплантатами (вшивается «заплатка»).
После выполнения основного этапа операции хирург послойно ушивает рану. Небольшому числу пациентов может потребоваться задняя стабилизация титановыми пластинами. Установка шунта остается на усмотрение лечащего врача в каждой конкретной ситуации. Обычно, операция длится 2-4 часа.
 |  |
МРТ пациента с аномалией Арнольда-Киари 1 типа, сирингомиелией шейного отдела спинного мозга (миндалины мозжечка опущены на 10 мм ниже линии Чемберлена, с уровня С2 опеределяется сирингомиелическая полость). Пациента беспокоила сильная головная боль, боль в шейном отделе позвоночника, онемение в кистях, легкая слабость в руках. | МРТ того же больного через 6 мес после операции (миндалины мозжечка находятся над линией Чемберлена, сирингомиелическая полость исчезла). Вся симптоматика у пациента регрессировала |
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БАЗИЛЛЯРНОЙ ИМПРЕССИИ
У пациентов с этим заболеванием уменьшение размеров задней черепной ямки и каудальная дислокация мозжечка с блоком большой затылочной цистерны могут быть связаны с высоким стоянием зуба второго шейного позвонка. В качестве оперативного лечения первым этапом проводится передняя декомпрессия краниовертебрального перехода – трансоральная резекция зуба С2 (через рот), которая может быть выполнена без вмешательства на структурах задней черепной ямки. После такой операции необходимо проведение стабилизирующей операции в области кранио-вертебрального перехода. При отсутствии клинического эффекта от передней декомпрессии операция может быть дополнена стандартной костно-дуральной декомпрессией из заднего доступа.
В настоящее время в НМХЦ им Пирогова во 2-м нейрохирургическом отделении (зав.отд. Зуев А.А.) освоен новый метод удаления зуба второго шейного позвонка – мы можем сделать это с испоьзованием эндоскопической методики через нос. Это позволяет произвести раннюю активизацию пациента и “вернуть его в строй” как можно раньше. Раньше эта операция выполнялась через рот и трудно переносилась пациентами.

Источник
Аномалия Арнольда-Киари — врожденный порок, под которым подразумеваются неправильные размеры структурных элементов головного мозга и черепной ямки. При этом мозжечковые миндалины часто располагаются ниже необходимого уровня, что приводит к их ущемлению. Опасность аномалии в том, что человек может жить с ней десятки лет и даже не догадываться о ее существовании.
По официальным данным, аномалия Арнольда-Киари встречается приблизительно у 5 человек из 100 000. Приблизительно у 80% пациентов этот порок сопровождается патологией спинного мозга и частым образованием кист. Риски появления болезни у ребенка увеличиваются при курении и употреблении алкоголя во время беременности будущей матери, частом поражении организма вирусными заболеваниями, малых размерах задней черепной ямки, получении ребенком родовых травм.
Типы и степени аномалии Арнольда-Киари
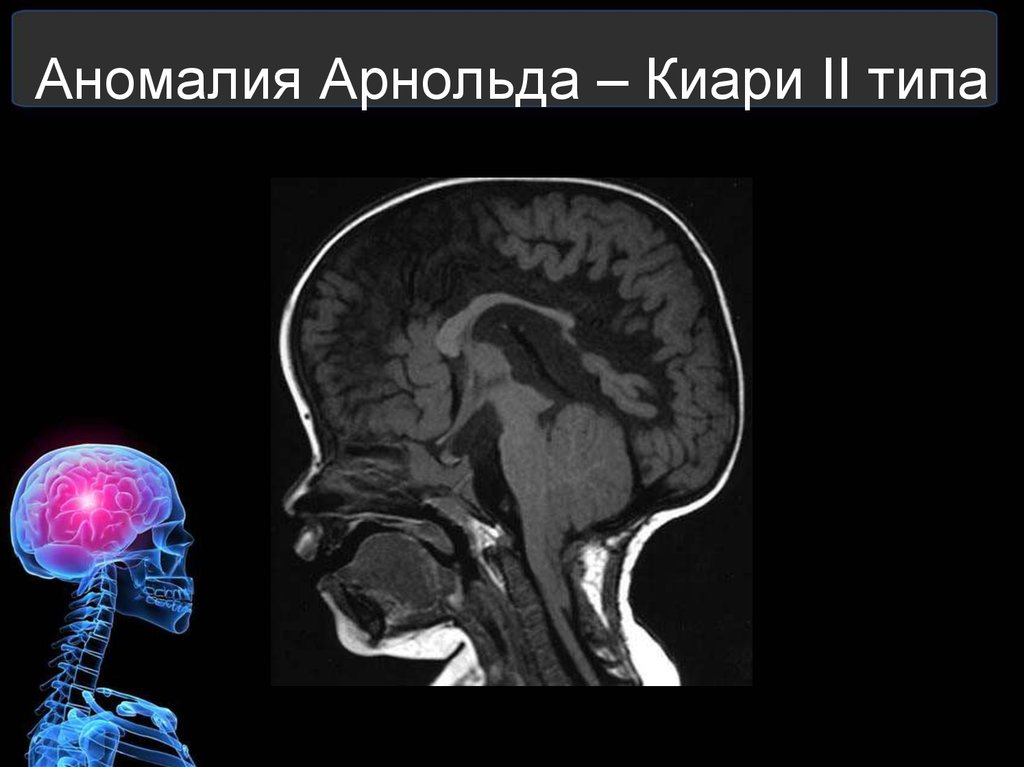 Ученые выделяют 4 типа аномалии Арнольда-Киари, каждый из которых имеет свои особенности проявления и уровень опасности для пациента:
Ученые выделяют 4 типа аномалии Арнольда-Киари, каждый из которых имеет свои особенности проявления и уровень опасности для пациента:
- I — опущение структур задней черепной ямки ниже плоскости большого затылочного отверстия;
- II — каудальная дислокация продолговатого мозга, четвертого желудочка и нижних отделов черепа;
- III — серьезное смещение всех структур задней черепной ямки;
- IV — гипоплазия мозжечка без смещения вниз.
Заболевание первой степени передается детям от родителей. Вторая степень — порок, спровоцированный травмами, полученными при рождении. Особенности развития каждой аномалии, как и головной мозг, до сих пор тщательно изучаются учеными и врачами.
Признаки и симптомы заболевания
Клинические признаки аномалии Арнольда-Киари меняются в зависимости от степени запущенности болезни. На начальных этапах больной ощущает:
- шум в ушах;
- ухудшение зрения;
- головокружения и головные боли;
- ослабевание мышечной силы верхних конечностей;
- боли в шейно-затылочной области особенно при кашле или чихании.
 Если заболевание выявлено поздно и находится в запущенной стадии, у пациента проявляются быстрые непроизвольные движения глаз, временные остановки дыхания, ослабление глотательного рефлекса. Все перечисленные симптомы связаны с тем, что происходит сдавливание структур мозга, возникают проблемы с корешками черепно-мозговых нервов и сосудами, питающими головной мозг.
Если заболевание выявлено поздно и находится в запущенной стадии, у пациента проявляются быстрые непроизвольные движения глаз, временные остановки дыхания, ослабление глотательного рефлекса. Все перечисленные симптомы связаны с тем, что происходит сдавливание структур мозга, возникают проблемы с корешками черепно-мозговых нервов и сосудами, питающими головной мозг.
Аномалия сопровождается шестью неврологическими синдромами: корешковым, мозжечковым, бульбарно-пирамидным, гипертензионно-гидроцефальным, сирингомиелитическим, вертебробазилярной недостаточностью. Присутствовать могут лишь некоторые из синдромов.
Особенности диагностики
Выявить аномалию Арнольда-Киари достаточно сложно. Для этого подходит единственный способ — магнитно-резонансная томография. Полученное изображение покажет степень опущения структур черепной ямки относительно положения большого затылочного отверстия. Исследуется не только головной мозг, но и шейный и грудной отделы спинного мозга. Наличие патологии у плода определяется посредством УЗИ, а проводить исследование лучше всего во втором и третьем триместрах беременности.
Неврологическое обследование может показать гидроцефалию — повышение уровня внутричерепного давления. С помощью рентгена специалист узнает о нарушении строения костей. Эти данные не говорят о том, что у больного со стопроцентной вероятностью есть порок Арнольда-Киари, но заставляют задуматься об этом.
Способы лечения
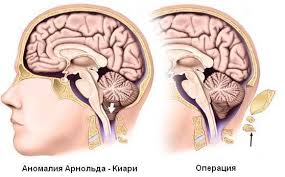 Способ лечения аномалии Арнольда-Киари доктор выберет, руководствуясь данными обследования и основной симптоматикой. Эффективными могут быть, как хирургические, так и безоперационные технологии. Если болезнь выявлена случайно, но любые симптомы отсутствуют, лечение в большинстве случаев не назначается — достаточно наблюдения за пациентом, чтобы не пропустить момент, когда будут видны первые проявления сдавливания мозга.
Способ лечения аномалии Арнольда-Киари доктор выберет, руководствуясь данными обследования и основной симптоматикой. Эффективными могут быть, как хирургические, так и безоперационные технологии. Если болезнь выявлена случайно, но любые симптомы отсутствуют, лечение в большинстве случаев не назначается — достаточно наблюдения за пациентом, чтобы не пропустить момент, когда будут видны первые проявления сдавливания мозга.
Часто на начальных стадиях заболевания врачом назначается лечение больного без операции. Для этого применяются такие лекарства:
- нестероидные противовоспалительные средства уменьшают болевой синдром;
- мочегонные препараты снижают уровень спинномозговой жидкости (ликвора);
- миорелаксанты снимают напряжение мышц в области шеи.
Если после прохождения курса у пациента не прослеживается мышечная слабость, нет признаков нарушения функций черепно-мозговых нервов и других симптомов болезни, оперативное вмешательство не назначается. Если же результат недостаточный, потребуются дополнительные обследования и операция, цель которой — расширить затылочную часть головы и нормализовать движение цереброспинальной жидкости. Основные действия нейрохирурга:
- проведение трепанации задней черепной ямки;
- удаление части затылочной кости в проблемной области;
- устранение спаек, мешающим циркуляции ликвора;
- отведение избытка спинномозговой жидкости (если потребуется).
 Устранение патологии, проявляемой в тяжелой форме, подразумевает обязательную госпитализацию, профилактику инфекционных осложнений, коррекцию неврологических расстройств. Если в послеоперационный период наблюдаются существенные проблемы с дыханием, налаживается искусственная вентиляция легких. Важный этап — своевременная и эффективная борьба с отеком. Основная профилактика заболевания — ведение здорового образа жизни, отказ от вредных привычек.
Устранение патологии, проявляемой в тяжелой форме, подразумевает обязательную госпитализацию, профилактику инфекционных осложнений, коррекцию неврологических расстройств. Если в послеоперационный период наблюдаются существенные проблемы с дыханием, налаживается искусственная вентиляция легких. Важный этап — своевременная и эффективная борьба с отеком. Основная профилактика заболевания — ведение здорового образа жизни, отказ от вредных привычек.
Продолжительность жизни пациента зависит от типа аномалии и травмирующих факторов. При отсутствии каких-либо симптомов длительность жизни человека с пороком такая же, как и у других людей. Прогрессивно развивающееся заболевание может привести к осложнениям: гидроцефалии, образованию кисты в позвоночнике, частой остановке дыхания, застойной пневмонии.
Статистика говорит о том, что эффективность хирургического лечения составляет до 85%. И чем раньше будет выявлен недуг, тем больше шансов на полное выздоровление и отсутствие осложнений, губительных для здоровья пациента.
Источник
