Скаленус синдром код мкб
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Профилактика
Другие названия и синонимы
Синдром Наффцигера, Скаленус–синдром.
Названия
Название: Синдром лестничной мышцы.
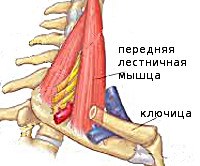
Синдром лестничной мышцы
Синонимы диагноза
Синдром Наффцигера, Скаленус–синдром.
Описание
Синдром лестничной мышцы. Совокупность нейрогенных и сосудистых нарушений, возникающих при компрессии проходящих между лестничными мышцами сосудов и нервов. Клиническая картина представлена цервикалгией, брахиалгией, симптомами артериальной недостаточности или венозного застоя, трофическими нарушениями в верхней конечности. Диагноз устанавливается на основании осмотра, данных неврологического статуса, результатов рентгенографии, КТ, МРТ, УЗДГ, электронейромиографии. Лечение – фармакотерапия в сочетании с немедикаментозными методиками (мануальная терапия, физиотерапия, массаж, кинезиотерапия, остеопатия), при недостаточной эффективности проводятся хирургические операции.

Синдром лестничной мышцы
Дополнительные факты
Синдром лестничной мышцы (СЛМ) относится к нейрососудистым компрессионным синдромам. Получил своё название от мышц, между которыми происходит сдавление подключичных сосудов и ветвей плечевого сплетения, лежащее в основе заболевания. Поскольку в латинской терминологии лестничные мышцы называются «скалени», в неврологии данная патология широко известна под синонимичным названием «скаленус-синдром». Наиболее частой причиной заболевания выступает остеохондроз шейного отдела позвоночника. Распространенность скаленус-синдрома среди пациентов с клинически проявленным шейным остеохондрозом составляет 6%. Пик заболеваемости приходится на возрастной период 20-50 лет. Среди больных преобладают женщины.
Причины
Различают переднюю, среднюю и заднюю лестничные мышцы. Они начинаются от поперечных отростков шейных позвонков и крепятся к двум первым рёбрам. Указанные мышцы участвуют в поворотах головы, поднимают верхние рёбра при вдохе. Между мышцами проходят иннервирующие руку нервные стволы плечевого сплетения, между первой и второй лестничной мышцей — подключичная артерия и вена. При уменьшении межлестничного пространства происходит компрессия расположенных в нём анатомических образований, развивается синдром лестничной мышцы. Основными этиофакторами СЛМ выступают:
• Шейный остеохондроз. Раздражающее воздействие остеофитов на нервные корешки потенцирует и поддерживает рефлекторное тоническое сокращение лестничных мышц. Верхние рёбра приподнимаются, межлестничное расстояние уменьшается, вызывая сдавление сосудов и нервных волокон.
• Искривление позвоночника. Избыточный шейный лордоз, нарушение осанки, патологическая установка головы с наклоном вперёд приводят к изменению анатомического взаиморасположения костных и мышечных структур, формирующих межлестничное пространство. В результате отмечается уменьшение последнего и возникновение компрессии.
• Травмы. Перелом ключицы, 1-2-го ребра, травмирование мягких тканей шеи, верхних отделов грудной клетки обуславливают изменение конфигурации межлестничного промежутка, его дополнительное уменьшение за счёт отёчности травмированных тканей. Травма нервов может становиться причиной нейрогенного СЛМ.
• Врождённые аномалии. Из-за наличия дополнительного ребра, уплотнения связки, соединяющей ребро и позвоночник, расстояние между ключицей и верхними рёбрами сокращается. Создаются условия, вызывающие сдавление нервно-сосудистого пучка в межлестничном пространстве.
• Занятия спортом. Регулярные занятия тяжёлой атлетикой, отдельными видами единоборств, плаванием приводят к увеличению объёма шейных мышц, что может провоцировать компрессию. Развитие СЛМ вследствие повышенной нагрузки на ткани данной области возникает при занятиях бейсболом, баскетболом, теннисом, поскольку они связаны с подъёмом руки вверх.
• Увеличение веса. Значительный набор массы тела при ожирении, в период беременности сопровождается увеличением объёма тканей шеи. Следствием этого становится уменьшение межлестничного промежутка, приводящее к возникновению СЛМ.
Формированию скаленус-синдрома способствует непропорциональное развитие шейной мускулатуры, длительное вынужденное положение руки (например, при работе за компьютером). Предрасполагающими факторами нейрогенного СЛМ являются эндокринные заболевания, протекающие с поражением нервных стволов (сахарный диабет, гипотиреоз). К факторам риска относят также женский пол, возраст старше 20 и моложе 50 лет.
Патогенез
Волокна плечевого сплетения дают начало нервам, иннервирующим плечо и верхнюю конечность. Их компрессия вызывает боли, сенсорные расстройства, снижение мышечной силы. Функциональная слабость мышц потенцирует нарушения биомеханики плечевого сустава, изменения последовательности включения мышц плечевого пояса в двигательный акт с формированием патологических моторных паттернов. Из-за изменения двигательных стереотипов повышается нагрузка на мышцы, что выступает дополнительным патогенетическим звеном в развитии СЛМ.
Подключичная вена и артерия обеспечивают кровоснабжение верхней конечности. Вследствие компрессии артерии ухудшается кровенаполнение сосудов руки, возникают нарушения трофики в ее тканях. Сдавление вены ведёт к ограничению оттока крови из сосудов верхней конечности, развивается венозный застой. Кровоснабжение конечности нарушается, формируются трофические расстройства.
Классификация
В большинстве случаев скаленус-синдром протекает со смешанными нейрососудистыми расстройствами. В зависимости от ведущего механизма в клинической картине преобладают нервные или сосудистые симптомы. Согласно патогенетической классификации различают три основных вида синдрома лестничной мышцы:
• Нейрогенный. Возникает вследствие сдавления нервов плечевого сплетения. В клинике доминируют чувствительные расстройства, болевой синдром, периферический парез руки.
• Артериальный. Развивается при компрессии подключичной артерии. Проявляется онемением, бледностью и похолоданием кожных покровов, снижением пульсации артерий поражённой конечности.
• Венозный. Формируется при сдавлении подключичной вены. Характеризуется отёчностью, цианозом, расстройством чувствительности верхней конечности.
Симптомы
Для патологии типична острая манифестация клинической симптоматики с интенсивной болью в шее (цервикалгией), иррадиирующей вдоль верхней конечности. У ряда больных отмечается головная боль (цефалгия), изолированная боль в руке (брахиалгия). При левосторонней локализации патологии возможны псевдокардиалгии. Пациенты связывают появление болей с предшествующим статическим перенапряжением мускулатуры плечевого пояса и шеи. Усиление болевых ощущений провоцируют повороты головы, движения в плечевом суставе, глубокий вдох. Для облегчения состояния больные ограничивают указанные движения.
Боль в шее. Рвота. Слабость в руках. Тошнота.
Возможные осложнения
Укорочение лестничной мышцы приводит к подъёму двух верхних рёбер с выключением их из акта дыхания. Изменяется положение остистых отростков позвонков, что обуславливает образование шейного горба. Скаленус-синдром может вызывать нейродистрофические изменения тканей плечевого сустава с развитием плечелопаточного периартроза и стойким ограничением движений в плече. Серьёзным осложнением является вертебробазилярная недостаточность (ВБН) — нарушение кровоснабжения затылочных долей и основания головного мозга. ВБН проявляется головокружением, неустойчивостью походки, цефалгией затылочной локализации, тошнотой, рвотой, снижением остроты зрения, фотопсиями.
Диагностика
Основные диагностические трудности связаны со схожестью клинической картины СЛМ и вертеброгенного корешкового синдрома, наличием у многих пациентов признаков остеохондроза. Неполное физикальное обследование больного приводит к ошибочному диагностированию шейного радикулита и некорректному назначению лечения. Первоначально предположить синдром лестничной мышцы позволяют выраженные сосудистые нарушения. Перечень обследований, необходимых для установления диагноза, включает:
• Осмотр невролога. Отмечается анталгическая установка головы, ограничение двигательного объёма в плече и шейном отделе позвоночного столба. Пальпаторно определяется уменьшение длины лестничной мышцы, высокое стояние верхнего ребра, его ограниченное участие в дыхательных движениях. В поражённой конечности выявляется гипотония, гипорефлексия, парез, болевая гипестезия по корешковому типу, снижение пульсации на лучевой артерии. Пробы Танноци и Эдсона положительные.
• Рентгенография. Рентгенография грудной клетки позволяет диагностировать наличие дополнительного ребра и прочие пороки развития. Рентгенография шейного отдела обнаруживает остеохондроз, снижение высоты межпозвонковых промежутков.
• Электронейромиография. Регистрирует нейрофизиологические признаки частичного блокирования прохождения нервных импульсов на подключичном уровне. При определённом стаже заболевания данные ЭНМГ свидетельствуют о дегенеративных изменениях нервных стволов на указанном уровне.
• Томография. КТ позвоночника в шейном отделе обеспечивает детализацию костных изменений. МРТ шейного отдела визуализирует мягкотканные структуры, даёт возможность исключить межпозвоночную грыжу, спинальную опухоль.
• УЗДГ брахиоцефального ствола. Ультразвуковая допплерография проводится для оценки кровотока в подключичных сосудах. Определяется сужение просвета сосудов на уровне лестничных мышц.
Скаленус-синдром необходимо дифференцировать от межпозвоночной грыжи шейного отдела, радикулита, корешкового синдрома опухолевой этиологии. Исключить данные заболевания помогает проведение компьютерной и магнитно-резонансной томографии. При левостороннем СЛМ с симптоматикой кардиалгии дифдиагноз проводится с приступами стенокардии, инфарктом миокарда, нейроциркуляторной дистонией. Может потребоваться консультация кардиолога, ЭКГ, эхокардиография.
Лечение
Разработано множество методов лечения СЛМ, начиная от фармакотерапии и заканчивая лечебной физкультурой. Понимание патогенетических механизмов развития синдрома привело к широкому распространению немедикаментозных методик, позволяющих восстановить нормальные анатомические взаимоотношения структур, ограничивающих межлестничное пространство, и двигательный паттерн. Эффективность фармакотерапии ограничена – она значительно облегчает состояние пациентов с интенсивным болевым синдромом, способствует расслаблению и улучшению метаболизма мышечных тканей, но не может воздействовать на причины, вызывающие заболевание. Выраженные сосудистые и неврологические нарушения, резистентность к консервативной терапии обуславливают необходимость операций. В процессе лечения возможно использование следующих методов:
• Медикаментозная терапия. Купирование болей проводится обезболивающими, нестероидными противовоспалительными препаратами в комбинации с седативными средствами. Интенсивный болевой синдром является показанием к лечебным блокадам с введением глюкокортикоидов и местных анестетиков. Для снятия тонического мышечного напряжения назначают миорелаксанты, для поддержания трофики нервных стволов — витамины группы В.
• Немедикаментозные методы. Восстановление правильных анатомических взаимоотношений достигается сеансами остеопатии или мануальной терапии. Расслаблению мышц способствует миофасциальный массаж, постизометрическая релаксация. Обезболивающим и противовоспалительным эффектом обладает УЗ-терапия, магнитотерапия, ультрафонофорез с лидокаином или гидрокортизоном. Кинезиотерапия направлена на восстановление физиологичных двигательных паттернов. Для укрепления мышечной ткани применяется ЛФК, массаж, грязелечение.
• Хирургические вмешательства. Основными методами оперативного лечения являются скаленотомия (рассечение лестничной мышцы), резекция первого ребра, скаленотомия с одновременной резекцией ребра. Зачастую скаленотомию дополняют периартериальной симпатэктомией. При нарушении проходимости подключичных сосудов выполняют соответствующие реконструктивные сосудистые операции. При наличии костных аномалий производят их коррекцию: удаление шейного ребра, гипертрофированного поперечного отростка VII шейного позвонка.
Профилактика
Своевременная постановка диагноза и комплексная терапия позволяют добиться полного выздоровления пациента. Некорректная диагностика и лечение СЛМ как шейного радикулита приводит к временному улучшению с последующим рецидивированием симптоматики. Рецидивы после хирургического лечения по различным данным составляют 10-20%. Профилактика скаленус-синдрома включает здоровый образ жизни, умеренные физические нагрузки, регулярное выполнение упражнений для укрепления позвоночника и формирования правильной осанки, здоровое питание с поддержанием оптимальной массы тела, коррекцию эндокринного дисбаланса, предупреждение травматизма.
Источник

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
Категории МКБ:
Болезнь периферических сосудов неуточненная (I73.9), Врожденная деформация грудиноключично-сосцевидной мышцы (Q68.0), Другие поражения артерий, артериол и капилляров при болезнях, классифицированных в других рубриках (I79.8*), Другие уточненные болезни периферических сосудов (I73.8), Другие уточненные изменения артерий и артериол (I77.8), Изменение артерий и артериол неуточненное (I77.9), Мышечная и соединительнотканная дисплазия артерий (I77.3), Шейное ребро (Q76.5), Эмболия и тромбоз артерий верхних конечностей (I74.2), Эмболия и тромбоз других уточненных вен (I82.8)
Разделы медицины:
Ангиохирургия
Общая информация
Краткое описание
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр
развития здравоохранения»
Министерства здравоохранения
и социального развития
Республики Казахстан
от «30» ноября 2015 года
Протокол № 18
Синдром грудного выхода представляет собой cимптомокомплекс, возникающий в результате механической компрессии нервных стволов плечевого сплетения, окклюзии или аневризмы подключичной артерии, «тромбоза напряжения» одноименной вены в области верхней апертуры грудной клетки.
Синдром грудного выхода – нарушение, вызванное избыточным давлением на сосудисто-нервный пучок, проходящий между передней и средней лестничными мышцами, над первым ребром и под ключицей.
Синонимы: грудной компрессионный синдром, синдром плечевого пояса, скаленус-синдром, ThoracicoutletSyndrom.
Название протокола: Синдром грудного выхода.
Код протокола:
Код МКБ:
I73.8 Другие болезни периферических сосудов
I73.9 Болезнь периферических сосудов неуточненная
I74.2 Эмболия и тромбоз артерий верхних конечностей
I77 Другие поражения артерий и артериол
I77.3 Мышечная и соединительнотканная дисплазия артерий
I77.8 Другие уточненные изменения артерий и артериол
I77.9 Изменение артерий и артериол неуточненное
I79* Поражения артерий, артериол и капилляров при болезнях, классифицированных в других рубриках
I79.8* Другие поражения артерий, артериол и капилляров при болезнях, классифицированных в других рубриках
I82.8 Эмболия и тромбоз других уточненных вен
Q68.0 Врожденная деформация грудино-ключично-сосцевидной мышцы
Q76.5 Добавочноешейное ребро
Сокращения, используемые в протоколе:
АД–артериальное давление
АлТ–аланинаминотрансфераза
АсТ–аспартатаминотрансфераза
ВИЧ–вирус иммунодефицита человека
ГФС–гемифациальный спазм
КТ–компьютерная томография
МРТ–магнитно-резонансная томография
РКС–косто-клавиокулярный синдром
СОЭ–скорость оседания эритроцитов
СГВ–синдром выхода из грудной клетки
СВГА–синдром верхней грудной апертуры
СГВ–синдром грудного выхода
СС–скаленус-синдром
СШР–синдром шейного ребра
СМГМ–синдром малой грудной мышцы или гиперабдукционный синдром
ЭКГ–электрокардиография
ЭМГ–электромиография
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: ангиохирурги.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза / эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая классификация: [1,2]:
компрессия скаленусного отверстия:
· синдром шейного ребра, скаленус синдром.
компрессия реберно-ключичной щели:
· реберно-ключичный синдром, гиперабдукционный синдром.
компрессия коракопекторальной области:
· коракопекторальный синдром.
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
• рентген шейного отдела;
• УЗАС сосудов верхних конечностей.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
• ЭМГ;
• МРТ.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК;
· ОАМ;
· биохимический анализ крови (общий билирубин, прямой и непрямой билирубин, АЛТ, АСТ, общий белок, мочевина, креатинин, электролиты, глюкоза крови);
· коагулограмма (АЧТВ, МНО, Фибриноген, ПВ, ПТИ);
· УЗАС ветвей дуги аорты, верхних конечностей;
· группа крови и резус фактор;
· ЭКГ;
· исследование крови на ВИЧ методом ИФА;
· ИФА на гепатит В, С;
· Реакция Вассермана.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· КТА/МРА;
· ангиография;
· рентгенография грудной клетки;
· ФГДС.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии:
Жалобы:
· онемение всей руки;
· нарушение сна из-за онемения, боли;
· боль, онемение и покалывание в мизинце и безымянным пальцах, по внутренний поверхности предплечья;
· боль и покалывание в области шеи и плеч (подъем груза делает боль сильнее);
· признаки плохого кровообращения в кисти или предплечье (голубоватый цвет, холодные, опухшие руки);
· слабость мышц рук.
Анамнез:
· дополнительное шейное ребро;
· последствия травм, в том числе автомобильных;
· длительно повторяющиеся неэргономические нагрузки (например, работа с клавиатурой);
· перегрузка лестничных мышц длительным кашлем, одышкой;
· блокада и верхний подвывих первого ребра;
· нарушения осанки. Например, верхний перекрестный синдром;
· перегрузка при занятиях спортом;
· опухоль Панкоста;
· люди с длинными шеями и сутулостью более склонны к развитию этого состояния из-за дополнительного давления на нервы и кровеносные сосуды.
Физикальное обследование:
· гиперабдукция конечности и поворачивание головы назад и в сторону (Adson-тест) AER тест (абдукция, элевация, ротация): рука абдуцируется на 90°, сгибается в локте и кисть пронируется – боль или ишемия или побледнение после 3 минут. Двустороннее измерение артериального давления в провокационном положении.
Лабораторные исследования: нет специфичных изменений лабораторных показателей при СГВ.
Инструментальные исследования:
Рентгенография шейного отдела позвоночника и грудной клетки: при ней можно обнаружить добавочное шейное ребро, которое присутствует примерно у 10% всех людей, или аномалию 1 ребра.
Рентгенография грудной апертуры: для исключения экзостозов, патологически измененных поперечных отростков позвонков.
УЗАС: с целью уточнения сосудистых нарушений.
Ангиография, КТА, МРА: признаки экстравазальной компресиии.
Показания для консультации специалистов:
· консультация узких специалистов при наличии прочей сопутствующей патологии.
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица 1. Заболевания и синдромы, с которыми необходимо проводить дифференциальный диагноз.
| Заболевания | СГВ | Шейный остеохондроз | Болезнь Рейно |
| Начало | медленное | внезапное | постепенное |
| возраст | <40 лет | >40 лет | <40 лет |
| Боль при надавливании в межлестничном пространстве | да | нет | Нет |
| Расстройство рефлексов | нет | да | Нет |
| Сосудистые расстройства (пульс, АД и др.) | да | нет | Преходящие сосудистые нарушения, возникающие приступообразно |
| наклон головы в здоровую сторону | нарастание боли | стихание боли | Не имеет значения |
| Анамнез | Возникает прежде всего при некоторых положениях шеи, верхних конечностей, нагрузке | Частая связь с предшествующим переохлаждением | Приступ возникает после стресса, холода. Часто курение в анамнезе. |
Лечение
Цели лечения:
восстановление адекватного кровотока.
Тактика лечения: основным этиопатогенетическим методом лечения СГВ является вазоспастическая декомпрессия [5,8].
Немедикаментозное лечение:
Режим – I или II или III или IV в зависимости от общего состояния;
Диета – общая.
Медикаментозное лечение [9,10]:
Медикаментозное лечение, оказываемое на амбулаторном уровне: нет.
Медикаментозное лечение, оказываемое на стационарном уровне: Антибиотикопрофилактика (УД-А) [9,10]: один из нижеперечисленных антибиотиков за 0,5-1 час до операции, внутривенно:
· цефазолин 1-2 г;
· цефуроксим 1,5-2,5 г;
в случае доказанной аллергии к цефалоспоринам –защищенные пенициллины
· амоксициллин/клавуланат 1,2 г
· ампициллин/сульбактам 1,5 г
· ванкомицин 1 г (применяется в качестве резерва только в стационарах где MRSA являются причиной раневой инфекции).
Аналгетическая, противовоспалительная терапии (УД-А) [10]:
· ацетаминофен (парацетамол) в стандартной дозировке, перорально при наличии болевого синдрома;
· НПВС — кетопрофен, диклофенак, кеторолак, лорноксикам и т д в стандартной дозировке, перорально или парентерально, при наличии болевого синдрома;
· опиоиды – фентанил, морфини т.д. в стандартной дозировке при наличии выраженного болевого синдрома.
Послеоперационная противорвотная терапия:
• метоклопрамид, ондансетрон внутривенно или внутримышечно, по показаниям в возрастной дозировке.
Антидепрессанты и противосудорожные препараты (амитриптилин, дулоксетин, габапентин, прегабалин и т.д.) показаны у пациентов с нейропатиями и синдромом хронической боли (УД –С) [11]
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: смотрите клинический протокол «Эмболия, тромбоз».
Другие виды лечения:
· физиотерапия;
· массаж, тепло для расслабления;
· лечебная гимнастика для укрепления мускулатуры.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Виды операций:
· удаление шейного ребра или первого ребра или компримирующей мускулатуры/связок
· рассечение М. scalenusanterior
· резекция постстенотической аневризмы.
Дальнейшее ведение:
· наблюдение ангиохирурга по месту жительства;
· контрольное УЗАС через полгода.
Индикаторы эффективности лечения:
• прекращение или уменьшение онемения, зябкости, болевого синдрома;
• повышение качества жизни.
Препараты (действующие вещества), применяющиеся при лечении
| Амитриптилин (Amitriptyline) |
| Амоксициллин (Amoxicillin) |
| Ампициллин (Ampicillin) |
| Ванкомицин (Vancomycin) |
| Габапентин (Gabapentin) |
| Диклофенак (Diclofenac) |
| Дулоксетин (Duloxetine) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Клавулановая кислота (Clavulanic acid) |
| Лорноксикам (Lornoxicam) |
| Метоклопрамид (Metoclopramide) |
| Морфин (Morphine) |
| Ондансетрон (Ondansetron) |
| Парацетамол (Paracetamol) |
| Прегабалин (Pregabalin) |
| Сульбактам (Sulbactam) |
| Фентанил (Fentanyl) |
| Цефазолин (Cefazolin) |
| Цефуроксим (Cefuroxime) |
Госпитализация
Показания для госпитализации:
Показания для плановой госпитализации:
· онемение или покалывание в руке или пальцах;
· боль или боли в шее, плече или руке.
Показания для экстренной госпитализации:
· клиника острой сосудистой непроходимости.
Профилактика
Профилактические мероприятия:
• избегать переохлаждения, сырости.
Информация
Источники и литература
- Протоколы заседаний Экспертного совета РЦРЗ МЗСР РК, 2015
- . Список использованной литературы:
1. Бондарев В.И., Кяндарян А.К., Аблицов Н.П., Базяк А.П. Новые подходы к диагностике и лечению синдрома грудного выхода. Клин хир 1992; 11: 43—44.
2. Бондарев В.И., Кяндарян А.К., Аблицов Н.П., Базяк А.П. Динамические и функциональные пробы в диагностике и лечении компрессионных стенозов периферических артерий. Вестнхир 1994; 1—2: 127—128.
3. Володось Н.Л., Медведев В.И. Резекция добавочного шейного ребра из подмышечного доступа. Клин хир 1980; 7: 47—48.
4. Данович Ф.М., Гонобоблев Е.М. О диагностике и лечении синдрома Педжета—Шреттера. Клин мед 1967; 10: 111—113.
5. Думпе Э.П., Прикупец В.Д. Этиология и патогенез болезни Педжета—Шреттера. Хирургия 1971; 2: 84—87.
6. Олейник Л.И., Полищук Ю.Э., Дрюк Ю.Ф. Диагностика и лечение нейрососудистых заболеваний верхних конечностей. Клин хир 1980; 7: 36—39.
7. Савельев B.C., Затевахин И.И., Прокубовский В.И. Шейное ребро как причина эмболии артерий верхней конечности. Хирургия 1975; 3: 16—21.
8. Шалимов А.А., Дрюк Н.Ф., Полищук Ю.Э. и др. Хирургическое лечение нейрососудистого компрессионного синдрома грудного выхода. Клинхир 1987; 7: 1—2.
9. Clinical Practice Guidelines for Antimicrobial Prophylaxis in Surgery//ASHP Therapeutic Guidelines, 2013
10. Thoracic Outlet Syndrome Medical Treatment Guidelines//USA, Colorado, 2008
11. Work-Related Neurogenic Thoracic Outlet Syndrome: Diagnosis and Treatment. Medical Treatment Guidelines//Washington State’s Industrial Insurance Medical Advisory Committee (IIMAC), 2010.
- . Список использованной литературы:
Информация
Список разработчиков протокола:
1) Коспанов Нурсултан Айдарханович – кандидат медицинских наук, АО «Научный национальный центр хирургии имени А.Н.Сызганова», заведующий отделом ангиохирургии, главный внештатный ангиохирург МЗСР РК.
2) Султаналиев Токан Анарбекович – доктор медицинских наук, АО «Национальный научный центр онкологии и трансплантологии», профессор, главный научный консультант.
3) Сагандыков Ирлан Нигметжанович – кандидат медицинских наук, АО «Национальный научный центр онкологии и трансплантологии», заведующий отделением сосудистой хирургии
4) Землянский Виктор Викторович, АО «Научный Национальный Центр Трансплантации и Онкологии», рентгенхирург.
5) Юхневич Екатерина Александровна – магистр медицинских наук, докторант PhD, РГП на ПХВ «Карагандинский государственный медицинский университет», врач клинический фармаколог, ассистент кафедры клинической фармакологии и доказательной медицины.
Конфликт интересов: отсутствует.
Рецензент: Конысов Марат Нурышевич – доктор медицинских наук, КГП на ПХВ «Атырауская городская больница», главный врач.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
