Синехии у детей код по мкб 10 у детей

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 21 июня 2018;
проверки требуют 8 правок.
Синехии половых губ (лат. synechiae labiorum minorum), иногда называют синехия вульвы (лат. synechia vulvae[1]; от греч. synecheia — непрерывность, связь) — это сращение больших или малых половых губ в их нижней трети или на всём протяжении. Половые губы при этом соединены друг с другом очень тонкой перепонкой, вход во влагалище отсутствует, а при полном сращении перекрывается отверстие мочеиспускательного канала[2].
Причины[править | править код]
Причиной возникновения синехий чаще всего является воспалительный процесс в области наружных половых органов и влагалища (вульвиты, вульвовагиниты), а также аллергические реакции, неправильная гигиена половых органов девочек. Синехии могут образоваться как за несколько дней, так и в течение нескольких месяцев. Процесс образования синехий не наносит ребёнку боли, поэтому часто остаётся незамеченным[3].
В одних случаях малые половые губы срастаются над входом в мочеиспускательный канал, затрудняя мочеиспускание и нанося девочке дискомфорт. Часто родители девочки не замечают у неё эту проблему или не придают этому значения, поэтому заболевание нередко выявляется лишь во время осмотров у подросткового гинеколога[1][4].
Причиной также может стать многократное подмывание в течение дня, особенно с мылом. Слизистая оболочка вульвы (наружных половых органов) у маленькой девочки очень тонкая и при воздействии мыла, при сильном трении может легко травмироваться, а в результате дальнейшего заживления происходит сращение малых половых губ — синехии[3].
Второй причиной развития синехий может стать инфекция мочевых путей. Опасные бактерии попадают на слизистую оболочку наружных половых органов, развивается воспаление, которое и приводит к сращению[5].
Объясняется формирование синехий низким содержанием половых гормонов (эстрогенов) у девочек этого возраста[3].
Вероятность образования синехий снижается после 6-8 летнего возраста. Кроме уровня гормона, возможная причина — пищевая аллергия на определённые продукты питания или средства гигиены, синтетическая одежда[2][3].
Отсутствие половых гормонов у маленьких детей — это не патология, а норма. Поэтому, чем старше становится ребёнок, тем меньше вероятность повторных сращений. Это объясняется тем, что когда девочка взрослеет, слизистая половых губ становится более плотной, утолщается подкожный слой, наружные половые органы становятся менее чувствительны к раздражителям извне и поэтому не срастаются[4].
Основную роль эстрогена подтверждают клинические наблюдения, показавшие, что синехии не встречаются у новорождённых девочек, когда в крови ребёнка высок уровень материнского эстрогена. К моменту полового созревания, когда у девочки повышается собственный уровень эстрогена, как минимум, 80 % даже самых тяжелых случаев разрешаются самостоятельно и бесследно[4].
Основные симптомы[править | править код]
Врачи ставят диагноз синехии, когда у маленькой девочки малые половые губы «слипаются» между собой. Вход во влагалище перекрыт плёнкой. Синехии выглядят как образовавшаяся по центру между малыми половыми губами плёнка со срединной, хорошо заметной полоской (зона сращения). При полных синехиях не видно даже отверстия мочеиспускательного канала. В таком случае наблюдаются затруднения при мочеиспускании: ребёнок тужится, испытывает дискомфорт, капризничает, плачет, и это наблюдается практически при каждом акте[3][1].
Бывает, срастаются малая и большая половые губы, обычно симметрично с двух сторон. Чаще срастаются между собой малые половые губы, закрывая вход во влагалище на несколько миллиметров, на 1/3, половину или даже полностью[1][3].
Лечение[править | править код]
На ранних стадиях (когда половые губы ещё не «слиплись» полностью) исправить положение можно довольно легко. Достаточно на ночь накладывать на половые губы прокладку с мазью, содержащей эстроген. Процедуру нужно проводить в течение 5—7 дней[6][7].
В случае, если болезнь запущена, проводится хирургическое разделение малых половых губ. Операция проводится под местной анестезией[3]. После хирургического разделения синехий риск рецидива составляет примерно 30 %[8], врач может принять решение о применении эстрогенов после вмешательства[9].
Примечания[править | править код]
- ↑ 1 2 3 4 Fleisher, Gary R.; Ludwig, Stephen. Textbook of Pediatric Emergency Medicine (неопр.). — Lippincott Williams & Wilkins (англ.)русск., 2010. — С. 842. — ISBN 9781605471594.
- ↑ 1 2 NHS Direct Wales — Encyclopedia: Labial fusion. NHS Direct Wales. Дата обращения 13 сентября 2011.
- ↑ 1 2 3 4 5 6 7 Broecker, Jane E. D. Imperforate hymen // The 5-minute Obstetrics and Gynecology Consult (англ.). — Lippincott Williams & Wilkins (англ.)русск., 2008. — P. 122—123. — ISBN 9780781769426.
- ↑ 1 2 3 Zitelli, Basil J.; McIntire, Sara C.; Nowalk, Andrew J. Zitelli and Davis’ Atlas of Pediatric Physical Diagnosis (англ.). — Elsevier, 2012. — P. 580. — ISBN 9780323091589.
- ↑ Smith, Roger Perry. Netter’s Obstetrics and Gynecology (неопр.). — Elsevier, 2008. — С. 202. — ISBN 9781416056829.
- ↑ Belman, A. Barry; King, Lowell R.; Kramer, Stephen A. Clinical Pediatric Urology (неопр.). — CRC Press, 2001. — С. 219—220. — ISBN 9781901865639.
- ↑ Creighton, Sarah. Paediatric and adolescent gynaecology // Paediatric Surgery (неопр.). — 2nd. — CRC Press, 2005. — С. 555—556. — ISBN 9780340809105.
- ↑ Baskin, Laurence; Swana, Hubert S. Genitourinary Tumors // Clinical Problems in Pediatric Urology (неопр.). — John Wiley & Sons, 2008. — С. 175—176. — ISBN 9781405171854.
- ↑ Mayoglou, Lazarus; Dulabon, Lori; Martin-Alguacil, Nieves; Pfaff, Donald; Schober, Justine. Success of Treatment Modalities for Labial Fusion: A Retrospective Evaluation of Topical and Surgical Treatments (англ.) // Journal of Pediatric and Adolescent Gynecology (англ.)русск. : journal. — 2009. — August (vol. 22, no. 4). — P. 247—250. — doi:10.1016/j.jpag.2008.09.003.
Литература[править | править код]
- Детская гинекология. — Медицинское информационное агентство, 2007. — 480 с. — ISBN 5-89481-497-9.
Ссылки[править | править код]
- Половые губы девочек могут срастаться (недоступная ссылка). dobrenok.com. Энциклопедия. Здоровье. Медицина.. Дата обращения 16 июня 2018. Архивировано 13 июня 2018 года.
Источник
Слипание, или синехия, малых половых губ у девочек — достаточно распространенное явление. Встречается оно преимущественно в младенчестве или несколько позднее, но до 6 лет. Заболевание протекает бессимптомно. Обнаружить его удается случайно во время ухода за ребенком или при медицинском осмотре врачом.
Анатомическая справка
Вульва представляет собой своеобразный замок влагалища. Он образуется благодаря тесному соприкосновению внутренней поверхности малых и больших половых губ. Это должно быть в норме в здоровом организме.
Плотное смыкание половой щели зависит от целостности промежности и способствует защите влагалища от загрязнений из внешней среды. Оно препятствует проникновению воздуха и быстрому испарению вагинального секрета с высыханием слизистой влагалища.
Малые половые губы представляют собой две кожные продольные складки. Они характеризуются хорошей системой кровоснабжения, содержат большое количество желез. В норме 2/3 их поверхности плотно прилегает друг к другу. Однако под воздействием ряда факторов может происходит их сращение. В медицинской практике этот диагноз звучит как синехия. Сращение может быть полным и неполным, встречаться на любом участке.
Описание заболевания
Синехия — это слипание, происходящее из-за появления спаек между внутренними или внешними частями тела. Подобные сращения могут затрагивать малые половые губы, реже — большие. Данное явление не представляет опасности, но требует врачебного контроля. Встречается преимущественно у новорожденных и детей до 6-7 лет.
По МКБ-10 синехии малых половых губ имеют код Q52.5.
Основные причины
Причины развития патологии могут варьироваться. У новорожденных они обусловлены патологической беременностью или внутриутробным инфицированием.
В дошкольном возрасте синехии могут быть обусловлены:
- перенесенным заболеваниями мочеполовой сферы инфекционного характера (цистит, вульвовагинит, вульвит);
- передачей вирусов бытовым путем;
- некачественной гигиеной половых органов, использованием агрессивных косметических средств;
- аллергическими реакциями на стиральный порошок, подгузники, влажные салфетки;
- гормональным дисбалансом (дефицит эстрогенов);
- использованием нижнего белья из синтетических материалов;
- приемом некоторых лекарственных препаратов;
- дисбактериозом кишечника.
Признаки патологии
Особенностью синехий малых губ у девочек является практические полное отсутствие характерных симптомов. В отдельных случаях наблюдаются трудности с мочеиспусканием. Очередное желание помочиться заканчивается кряхтением и сильным натуживанием. Обычно все приводит к истерике и плачу. После мочеиспускания наступает облегчение.
Среди других симптомов нарушения можно выделить следующие:
- покраснение, шелушение кожи в зоне половых органов;
- раздражение слизистых;
- плач ребенка во время купания или подмывания;
- направление струи мочи кверху.
У девочек после первого года жизни и старше возможно подтекание мочи.

Как провести осмотр самостоятельно?
Достаточно часто синехии малых губ у девочек являются случайной находкой. Выявляется патология во время гигиенических процедур или на приеме у врача. Ребенок попадает в больницу с признаками заболевания, но истинную причину его возникновения сразу установить не получается. Например, на консультации у детского гинеколога в связи с плохими анализами мочи или отсутствием эффекта от лечения цистита обнаруживается сращение.
Чтобы не допустить осложнений патологий, родители должны периодически самостоятельно проводить осмотр половых органов ребенка. Предварительно необходимо вымыть руки и остричь коротко ногти, чтобы не травмировать кожу малышки. Раздвинув ей ноги, следует детально осмотреть половые органы. При этом внимание нужно уделить наличию половой щели, через которую видно влагалище. Если вместо нее просматривается белесоватая полоска, а желание раздвинуть малые половые губы заканчивается безуспешно, велика вероятность синехий. Напротив, сращение больших половых губ наблюдается редко.
Стоит заметить, что при подозрении на любые аномалии родители должны обратиться к педиатру или детскому гинекологу. Не стоит стесняться своих догадок и предположений, ведь своевременное лечение является гарантией быстрого выздоровления.

Опасность заболевания
Синехию малых губ у девочек нельзя рассматривать как естественный процесс, симптомы которого можно игнорировать. Данное явление редко приводит к опасным осложнением. Однако оно влечет за собой развитие различных инфекционных процессов. При склеивании половых губ во влагалище формируется закрытая полость, в которой постепенно накапливаются вагинальные выделения. Они, в свою очередь, создают благоприятные условия для жизнедеятельности патогенной флоры, в результате чего появляется воспаление. Прогрессирование заболевания одновременно с ростом женских половых органов чревато проблемами с зачатием и последующим родоразрешением.
Синехии — коварное нарушение, склонное к рецидивам. Если сращение возникло на небольшом участке, есть вероятность, что при соблюдении правил гигиены и правильного ухода оно исчезнет. Полная синехия малых губ у девочек представляет большую опасность. Вылечить ее можно только при своевременном обращении за медицинской помощью. Полагаться на самостоятельное исчезновение не стоит. Лучше устранить патологию до момента наступления полового созревания.
Методы диагностики
Для установления диагноза «синехия малых половых губ» (код по МКБ-10 — Q52.5) доктору достаточно визуального осмотра. В ходе процедуры он оценивает степень сращения, наличие сопутствующих воспалений. Дополнительно иногда врач назначает дополнительные анализы для уточнения причины патологии. Например, общий анализ мочи позволяет исключить воспаления мочеполовой сферы, а мазок — вульвит. Также выполняется посев на флору для оценки чувствительности к определенным видам антибиотиков.
Детский врач может задать ряд уточняющих вопросов о режиме ребенка, уходе за ним, питании, перенесенных недугах. Точные ответы помогают максимально полно определить первопричину нарушения и назначить лечение.
Местная терапия
Мнения врачей о необходимости лечения синехии малых губ у девочек расходятся. Одни специалисты утверждают, что патологию нельзя трогать до 10 лет. Объясняют они это тем, что к данному возрасту организм начинает синтезировать собственный гормон эстроген. Поэтому проблема разрешается самостоятельно. Другие медики настаивают на проведении терапии консервативным или оперативным путем.
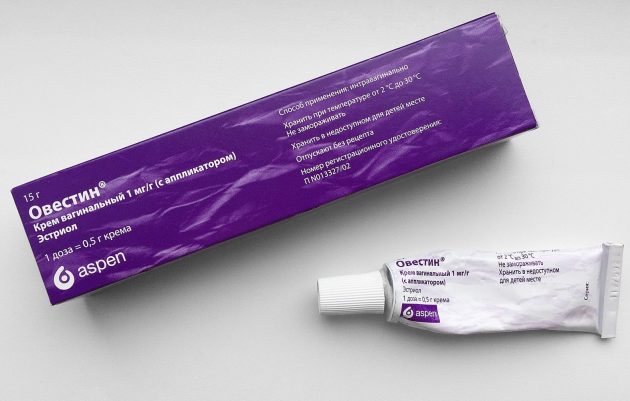
Местное лечение сводится к применению такого препарата, как «Контрактубекс», эстрогенсодержащих мазей и кремов («Овестин»). Рассмотрим, что представляет собой каждое из средств более подробно.
«Контрактубекс» — это противовоспалительный препарат, оказывающий бактерицидное действие. Хорошо заживляет раневые поверхности. Средство инструкция рекомендует наносить дважды в сутки на поврежденную поверхность. Больший результат можно получить, сочетая его с «Траумелем С» или «Бепантеном». Продолжительность лечения насчитывает 20 дней. Применять препарат можно и в профилактических целях. Единственным противопоказанием к его назначению выступает индивидуальная гиперчувствительность к входящим компонентам.
«Овестин» — это гормональное средство, действующим веществом которого является эстриол. Мазь рекомендуется наносить тонким слоем перед сном. Не следует надевать подгузник до полного ее впитывания. Продолжительность лечения насчитывает 20 дней, после чего нужно сделать перерыв на неделю. При возникновении зуда, высыпаний или выделения слизи из влагалища терапию необходимо приостановить и повторно обратиться к врачу для выбора аналогового средства.
Также консервативное лечение предусматривает назначение медикаментов для борьбы с сопутствующими проблемами со здоровьем. Например, в случае инфекции мочевыделительной системы врач должен прописать антибиотики. При вульвитах и вульвовагинитах показано использование противовирусных и противогрибковых препаратов. Если имеет место аллергическая реакция, нужны антигистаминные средства.
Хирургическое вмешательство
Если консервативное лечение синехии малых губ у девочек оказывается неэффективно, рекомендуется хирургическое вмешательство с использованием местной анестезии. Операция вполне безопасна, редко сопровождается осложнениями в виде кровотечений или чувства дискомфорта. Ее продолжительность составляет не более 20 минут.
После рассечения синехий малых половых губ врач обрабатывает рану антисептическим раствором. Уже через час после вмешательства ребенок вместе с родителями может отправляться домой. После операции еще некоторое время требуется тщательная обработка половых органов специальными кремами, соблюдение элементарных правил личной гигиены.
Проведение массажа
Массаж используется в качестве дополнительной меры при лечении синехии малых половых губ у грудничков и девочек дошкольного возраста. Предварительно необходимо проконсультироваться с врачом.
Перед процедурой на область поражения следует нанести обычный детский крем. После того как средство полностью впитается, можно приступать непосредственно к массажу. При этом манипуляции должны быть плавными и осторожными, но слегка надавливающими. Нельзя делать резкие движения, пытаясь разъединить склеенные половые губы. Они могут вызывать психологический дискомфорт у девочки или даже травму.
Помощь народной медицины
Народные лекари предлагают свои рецепты, как бороться с синехией малых губ у девочек. Особенностью данного метода лечения является его полная натуральность. При этом дополнительный вред детскому организму не наносится.
Наиболее популярным средством считается масло календулы. Оно обладает противовоспалительным, тонизирующим и успокоительным эффектом. Средство продается практически в каждой аптеке. Наносить его рекомендуется тонким слоем, лучше после вечернего купания.
Еще одним действенным методом считаются сидячие ванночки с ромашкой. Растение характеризуется выраженным противовоспалительным и антисептическим действием. Процедуру можно повторять ежедневно, но предварительно следует проконсультироваться с лечащим врачом.

Способы профилактики
Синехия малых губ у девочек — весьма сложное явление, которое может давать о себе знать вновь даже после хирургического вмешательства. Проблема исчезает навсегда после наступления половой зрелости. Чтобы уменьшить риск рецидива, врачи дают следующие рекомендации:
- Подмывать ребенка лучше под проточной водой, свести к минимуму использование косметических средств.
- Нижнее белье лучше выбирать из натуральных материалов. Также необходимо следить, чтобы трусики не натирали кожу.
- Важно регулярно посещать детского гинеколога.
- Необходимо своевременно менять подгузники, чаще устраивать воздушные ванны для ребенка.
- Косметические продукты, туалетную бумагу и иные средства по уходу лучше выбирать без красителей и отдушек.
- Женщинам в последнем триместре важно активно бороться под контролем гинеколога с проявлениями позднего токсикоза, если таковые имеются. Речь идет о высоком АД, белке в моче, отеках. Эти проблемы могут привести к осложнениям при родах, появлению патологий у новорожденного.

Синехии малых губ у девочек (по МКБ-10 код Q52.5) — это состояние, которое требует врачебного вмешательства и постоянного контроля уже после выздоровления. В противном случае можно столкнуться в будущем с проблемами зачатия и успешного родоразрешения.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Классификация
- Диагностика
- Лечение
Названия
N85,6 Внутриматочные синехии.
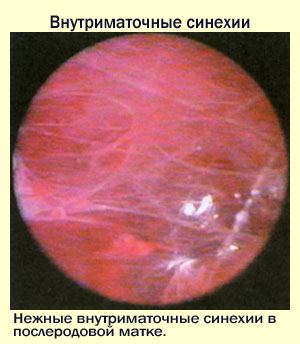
Синдром Ашермана
Синонимы диагноза
Внутриматочные синехии, ашермана синдром.
Описание
Внутриматочные синехии представляют соединительнотканные сращения, спаивающие между собой стенки матки и вызывающие ее деформацию. При наличии синехий нормальный эндометрий подвергается атрофической трансформации. Внутриматочные синехии приводят к расстройству менструальной функции, создают механические препятствия для продвижения сперматозоидов, ухудшают условия для имплантации плодного яйца. Отсюда следуют основные проявления синдрома Ашермана – гипоменорея, вторичная аменорея, самопроизвольные аборты, бесплодие.
Причины
Есть несколько теорий возникновения внутриматочных синехий — инфекционная, травматическая и нейро-висцеральная. Однако основным фактором заращения матки считается механическая травма слизистой оболочки после родов или аборта, а инфекция уже вторичный фактор.
Наиболее вероятным возникновение внутриматочных синехий у женщин с замершей беременностью. Это связывают с тем, что после выскабливания полости матки остатки плаценты могут вызывать активацию фибробластов (клетки соединительной ткани) и образование коллагена до восстановления слизистой оболочки.
Внутриматочные синехии также могут возникнуть у 5-40% женщин с повторными выкидышами, после операций на матке (миомэктомии, метропластики, выскабливания слизистой оболочки матки для диагностики, конизация шейки матки. Эту патологию может спровоцировать и эндометрит или внутриматочный контрацептив.
Симптомы
В зависимости от степени выраженности внутриматочных синехий может развиваться гипоменструальный синдром или вторичная аменорея. При облитерации нижних отделов матки при функциональной сохранности эндометрия в ее верхних отделах, может отмечаться формирование гематометры.
Значительно выраженные внутриматочные спайки при недостатке функционирующего эндометрия препятствуют имплантации плодного яйца; облитерация труб делает невозможным процесс оплодотворения. Поэтому внутриматочные синехии часто сопровождаются невынашиванием беременности или бесплодием. Кроме того, даже наличие слабо выраженных внутриматочных синехий нередко становится причиной неэффективности экстракорпорального оплодотворения.
Классификация
По типу гистологического строения выделяют 3 группы внутриматочных синехий. Пленочные сращения обычно состоят из клеток базального эндометрия, легко поддаются рассечению наконечником гистероскопа и соответствуют легкой форме синдрома Ашермана. При средней степени внутриматочные синехии фиброзно-мышечные, крепко спаяны с эндометрием, при рассечении кровоточат. Тяжелая форма синдрома Ашермана характеризуется плотными, соединительнотканными внутриматочными синехиями, которые с трудом подаются рассечению.
По степени вовлеченности полости матки и распространенности внутриматочных синехий выделяют 3 степени синдрома Ашермана. При I степени в патологический процесс вовлекается менее 25% полости матки, синехии тонкие, не распространяются на дно матки и устья труб. При II степени заболевания синехии занимают от 25% до 75% полости матки, слипание стенок отсутствует, отмечается частичная облитерация дна и устья маточных труб. III степени синдрома Ашермана соответствует вовлечение практически всей полости матки (>75%).
Оперативная гинекология использует международную европейскую классификацию Ассоциации гинекологов-эндоскопистов, согласно которой выделяется пять степеней внутриматочной патологии. В основу классификации положены данные гистероскопии и гистерографии, учитывающие состояние внутриматочных синехий, их протяженность, наличие окклюзии в устьях труб, степень повреждения эндометрия.
Первая степень синдрома Ашермана характеризуется наличием тонких и нежных внутриматочных синехий, которые легко разрушаются при контакте, свободными устьями фаллопиевых труб.
При второй степени синдрома Ашермана выявляется плотная одиночная спайка, соединяющая изолированные части полости матки; синехия не разрушается при контакте с концом гистероскопа; устья маточных труб просматриваются. Возможен вариант локализации синехий в зоне внутреннего маточного зева при неизмененных верхних отделах полости матки.
Третьей степени синдрома Ашермана соответствует наличие плотных множественных синехий, соединяющих отдельные части полости матки, и односторонней облитерации устья маточной трубы.
При четвертой степени синдрома Ашермана выявляются плотные обширные внутриматочные синехии, частичная окклюзия полости матки и устьев обеих труб.
Пятая степень сочетает в себе обширные процессы фиброзирования и рубцевания эндометрия с явлениями I или II, III или IV степени синдрома Ашермана, а также гипоменореей или аменореей.
Диагностика
Для правильной постановки диагноза о состоянии внутриматочной полости необходимо проведение полного обследования, которое включает собеседование с пациенткой, сбор информации об анамнезе, позволяющей установить причину возникновения нарушений в матке. Кроме того, проводятся трансвагинальное ультразвуковое обследование, диагностическая гистероскопия и гистеросальпингография.
Трансвагинальное УЗИ позволяет получить изображение матки путем ввода во влагалище ультразвукового датчика. Обычно исследование проводится в кабинете гинеколога. При подозрении на синдром Ашермана необходимо определить состояние эндометрия в различные моменты цикла, так как в местах возникновения синехий происходит патологическое разрастание слизистой оболочки. Трехмерное ультразвуковое исследование предоставляет дополнительную информацию и исключает другие патологии.
Диагностическая гистероскопия позволяет лучше рассмотреть спайки, узнать степень их разрастания, определить состояние полости, увидеть отверстия маточных труб, определить реальные возможности лечения и сделать реальный прогноз результатов в зависимости от сложности каждого конкретного случая. Это простой диагностический метод, который не требует общего наркоза и который при помощи физиологической сыворотки дает возможность обследовать внутреннюю часть матки и увидеть изображение на экране монитора. Процедура делается амбулаторно.
Гистеросальпингография предоставляет меньше информации, чем диагностическая гистероскопия, поэтому она используется реже.
После постановки диагноза синдрома Ашермана необходимо определить, как заболевание сказывается на клиническом состоянии пациентки. То есть нужно узнать, хочет ли женщина забеременеть и, если ей это не удается, имели ли место повторяющиеся аборты или нарушения имплантации, или синдром привел лишь к уменьшению менструальных выделений. Все это помогает выбрать правильный метод лечения.
Лечение
Целью лечебных мероприятий при синдроме Ашермана служит малотравматичное устранение внутриматочных сращений, восстановление нормальной менструальной функции и фертильности.
При внутриматочных синехиях первым этапом показано проведение операционной гистероскопии с целью рассечения спаек под визуальным контролем. Разделение синехий в зависимости от их плотности производится корпусом гистероскопа, эндоскопическими ножницами, щипцами, гистерорезектоскопом, лазером. Для исключения перфорации матки используется контроль с помощью УЗИ или лапароскопии.
После операционного этапа пациентке с синдромом Ашермана назначается циклическая гормонотерапия эстрогенами и гестагенами, направленная на стимуляцию восстановления эндометрия и его циклической трансформации. Назначение комбинированной оральной контрацепции при внутриматочных синехиях исключается, поскольку данная группа препаратов способствует атрофическим изменениям эндометрия.
При инфекционной этиологии синдрома Ашермана производится бактериологическое исследование мазков и материалов вакуумной биопсии, проводится антибактериальная терапия.
Источник
