Синдромы заболеваний легких лучевая диагностика
Лучевая диагностика, рентгенологические синдромы и их нозологические трактовки при некоторых заболеваниях легких (лекция).
Рентгенодиагностика заболеваний легкого
Основные рентгенологические синдромы при заболеваниях легких (определяются после обзорной рентгенографии, компьютерной томографии).
1. Сегментарное, полисегментарное изменение прозрачности
2. Периферическое образование
3. Прикорневое образование
4. Пристеночное образование
5. Диссеминированное очаговое поражение
6. Линейносетчатые тени
7. Плевральный выпот
8. Патология средостения
9. Изменение формы, положения трахеи
10. Увеличение лимфоузлов
11. Оперированное легкое
12. “Неизмененное легкое” (клинические данные указывают на патологию легких)
Алгоритм дифференциально-диагностического анализа при рентгенологических синдромах для нозологических трактовок
Форма, структура, контуры, интенсивность, состояние окружающей легочной ткани, связь с корнем легкого, состояние лимфоузлов, количество,размеры, локализация, динамика развития (мониторинг), клинико-лабораторные данные, состояние других органов (метастазы, первичная опухоль, острое, хроническое воспаление).
Главная задача – исключить (предположить) злокачественность изменений, возможность туберкулеза, острого, хронического воспалительного процесса, возможные его причины.
На примере синдрома сегментарной, полисегментарной легочной инфильтрации (как наиболее часто встречающегося в практике) рассмотрим влияние анализа клинико лабораторных данных на формирование заключения по результатам лучевого обследования.
Молодой возраст, острое начало, картина крови воспалительного характера, данные физикального исследования плюс наличие инфильтративных изменений в легких позволяют поставить диагноз острого воспаления с точностью 90–95% и, как правило, не требуют использования других лучевых методов дообследования.
Инфильтрация легочной ткани со стертой клинической картиной, отсутствие существенной реакции плевры ставят вопрос о раке легкого, других патологических процессах. В этих ситуациях для уточнения внутренней макроструктуры, оценки состояния лимфатических узлов корней легкого, средостения необходимо проведение КТ. Данные КТ позволяют уточнить макроструктуру изменений – локализацию, внутреннюю структуру зоны патологических изменений, наличие или отсутствие других признаков.
Нозологическая трактовка данных КТ и рентгенографии возможна у 60–70% пациентов, у остальных выставляется диагностический вероятностный ряд нозологий. Дальнейшее продвижение к диагнозу возможно путем динамического мониторинга – периодическим повторением лучевого обследования и сравнения данных с предыдущими.
Для инфильтративного процесса воспалительной этиологии в легких (острые бактериальные, грибковые пневмонии, инфильтративная форма туберкулеза) характерна различная динамика в процессе лечения, что является важным диагностическим критерием для предположения об этиологии процесса. Соотношение пневмоний бактериального происхождения в многопрофильных больницах с грибковыми пневмониями, туберкулезом – 10–20 к 1 (в зависимости от профиля учреждения). Поэтому, естественно, и клиницисты, и диагносты изначально ориентированы на лечение бактериальных пневмоний. Диагносту на этапе первичного обследования в большинстве случаев затруднительно по рентгеновской картине судить о точной нозологии, однако его должен насторожить ряд нестандартных фактов (большая интенсивность затемнения, наличие старых туберкулезных изменений в легких, локализация инфильтрата в верхней доле). В итоговом заключении после диагноза острой пневмонии должно стоять подозрение на инфильтративную форму туберкулеза. В другой ситуации, когда на первичных рентгенограммах имеется массивный инфильтрат с поражением доли, всего легкого, массивным выпотом и очагами распада, выраженной реакцией корня, пневмония Фридлендера не вызывает сомнения. Повторное рентгенологическое исследование больных острой пневмонией проводится в зависимости от клинической картины течения болезни. Улучшение клинико-лабораторных показателей под влиянием лечения, быстрое выздоровление пациента дают основание отложить контрольную рентгенографию к выписке пациента. Наоборот, ухудшение клинико-лабораторной картины, отсутствие эффекта от проводимой терапии настоятельно требуют контрольного рентгенологического исследования. При этом возможно несколько вариантов развития событий: 1) отрицательная рентгенологическая динамика; 2) отсутствие динамики; 3) слабоположительная или слабоотрицательная динамика.
Отрицательная динамика, как правило, выражается в увеличении инфильтративных изменений, появлении распада, нередко нарастает плеврит, реакция корней легких, возможно появление воспалительных очагов в противоположном легком. Данная рентгенологическая картина указывает на неадекватность терапии, ослабление защитных механизмов организма пациента. Для уточнения объема поражения, ранней диагностики возможности эмпиемы плевры, для уточнения характера выпота (появление включений повышенной эхогенности, пузырьков газа, помутнение жидкости, образование затеков в легочную ткань – неблагоприятный диагностический признак) необходимо проведение УЗИ грудной клетки.
КТ – метод выбора в определении распространенности инфильтрации, уточнения зоны распада легочной ткани. КТ имеет немаловажное значение в определении возможной причины тяжелого течения пневмонии – позволяет впервые выявить различные аномалии развития легкого (кистозные изменения, гипоплазия доли и т.д.), которые ранее в процессе жизни пациента не были распознаны. Последующий диагностический мониторинг этой группы пациентов зависит от течения клинической картины. В ситуации со слабоотрицательной динамикой рентгенологической картины следует задуматься о грибковом генезе пневмонии или туберкулезной этиологии процесса. Здесь также показано КТ исследование легких. Выявление старых туберкулезных изменений (кальцинатов в инфильтрате, верхних долях легких, лимфоузлах корней) даст определенную уверенность в туберкулезном характере поражения. Отсутствие вышеперечисленных изменений не позволит исключить грибковый генез заболевания.
Слабоположительная динамика в большинстве случаев заставляет подозревать опухоль легкого с нарушением вентиляции доли, сегмента и развитием вторичной пневмонии. Нередко при контрольной рентгенографии на фоне уменьшения интенсивности инфильтрата выявляется опухолевый узел с зонами распада или без таковых. В случае отсутствия явных признаков опухоли следует прибегнуть к бронхоскопии соответствующего бронха, КТ легких. КТ за счет тонкого послойного изучения легких позволяет выявить собственно узловое образование, наличие метастатического поражения легких, плевры, лимфоузлов.
Сегментарное, полисегментарное нарушение “прозрачности” (60–70% больных)
Дифференциальная диагностика (наиболее часто)
– Острая пневмония (любой этиологии)
– Центральный рак – параканкрозная пневмония, гиповентиляция, ателектаз
– Бронхиолоальвеолярный рак – пневмониеподобная форма
– Инфильтративная форма туберкулеза
– Плевральный выпот
– Отек, инфаркт легкого
Острая пневмония (бактериальная)
– Острое начало, клиниколабораторные данные
– Сегмент, легкое (редко все легкое)
– Реакция плевры, выпотной плеврит
– Уплотнение корня
– Сохранность просвета бронхов
– Неоднородность инфильтрата
– Нечеткость границ
– Быстрая динамика рентгенологической картины
– Полное рассасывание (как правило, 2–4 нед)
– Полости распада (стафилококковая, фридлендеровская)
Инфильтративная форма туберкулеза
– Признаки ранее перенесенного туберкулеза(цирроз, туберкуломы, каверны, очаги)
– Отсевы в противоположном легком
– Полости распада (каверны)
– Микобактерии (мокрота, промывные воды)
– Петрификаты в лимфоузлах
– Бронхи проходимы
Бронхиоло-альвеолярный рак
– Отсутствие клиники острой пневмонии
– Плохое самочувствие
– Наличие вакуолеобразных просветлений при КТ
– Увеличенные лимфоузлы
– Появление дополнительных очагов
– Бронхи проходимы
Инфаркт, инфарктная пневмония
– Клиника (острое начало, доли, кровохарканье)
– Первоначально обеднение легочного рисунка
– Треугольная тень вершиной к корню (на 2–3 й день)
– Высокая плотность
– Нечеткие контуры
– Неоднородная структура
– Длительное обратное развитие, пневмосклероз
Грибковые пневмонии
– Инфильтрация без четких границ, высокой плотности
– Вовлечение медиастинальной плевры, плеврит
– Прогрессирование процесса в ответ на лечение антибиотиками
– Полости распада
– Нет реакции лимфоузлов
– Мокрота – анализ
– Длительные сроки рассасывания
Выпотной плеврит
– Линия Эллиса–Демуазо
– Однородная тень, высокая плотность
– Данные УЗИ, латероскопии
Отек легкого
– Клиническая картина
– Заболевания сердца в анамнезе
– Исчезновение (уменьшение) инфильтрации после применения кардиотоников
– Невысокая интенсивность
– Однородная плотность
– Нечеткие границы
– 2–4 инфильтрата
– Прикорневое образование
– Инфильтрат не рассасывается или медленно рассасывается
– Культя, сужение, неровность бронха
– Гиповентиляция, ателектаз
– Смещение средостения
– Увеличение лимфоузлов
Синдром образования(ний) в легком наиболее важный с точки зрения нозологической трактовки. Необходимо решить вопрос о доброкачественности/злокачественности, а также о туберкулезной природе образования (исключить туберкулому).
Для диагноста это не простая проблема, так как в большинстве случаев клинико-лабораторные данные о болезни либо отсутствуют, либо изменения носят общий характер. Задача облегчается, если имеется анамнез, рентгено или флюорограммы предшествующих лет, типичная рентгенологическая семиотика доброкачественной или злокачественной опухоли, туберкуломы и т.д. Однако и это не исключает использование дополнительных методов исследования – КТ, УЗИ, МРТ, сцинтиграфии.
КТ легких необходима:
1) для поиска очагов, невидимых на обычной рентгенограмме, что может изменить трактовку диагноза или наведет на мысль о злокачественности процесса с отсевом в легочную ткань, плевру, регионарные лимфоузлы;
Синдром периферического образования (около 10% легочной патологии)
Дифференциальная диагностика (наиболее часто)
– Периферический рак
– Туберкулома
– Доброкачественные опухоли, кисты
– Шаровидные пневмонии, абсцесс
– Осумкованный плеврит
Рентгенологические признаки злокачественности
(периферический рак, метастазы, очаговая форма бронхиолоальвеолярного рака)
Основные
– Размытость, нечеткость, бугристость контуров
– Неправильная форма, вырезка по контуру
– Связь с легочной тканью (спикулы, лучистость, сетчатость)
– Неоднородность внутренней структуры
– Полости распада, подрытость внутренних контуров
– Многоузловатость
– Время удвоения (126 дней)
Дополнительные
– Увеличение лимфоузлов
– Дополнительные очаги
– Дорожка к корню (регионарный лимфангиит)
– Сужение бронха, гиповентиляция (при централизации)
– Слабая интенсивность
Рентгенологические признаки доброкачественности
(кисты, липомы, аденомы, невриномы, гамартомы, гамартохондромы)
Основные
– Четкие контуры
– Правильная форма
– Отсутствие связи с легочной тканью
– Однородность структуры
– Высокая плотность (для мягкотканных структур)
– Нет распада
Дополнительные
– Нет дорожки к корню
– Кальцинаты
– Нет увеличения лимфоузлов
– Не увеличивается или увеличивается очень медленно
– Определение природы очаговых образований до 2–2,5 см затруднительно
Дифференциальная диагностика.
Туберкулома
– Обызвествления – кальцинаты
– Туберкулезный фон
– Распад в центре, у медиального края или нижнего полюса
– Четкие внутренние контуры полости
– Тяжи к плевре, корню
– Кавернизация с отсевом
– Уменьшение со временем (фиброз казеоза)
– Увеличивается редко и очень медленно
– Контрастируется полость распада
Инфильтративная форма туберкулеза (округлый инфильтрат)
– Туберкулезный фон
– Верхняя доля
– Динамика под влиянием лечения
– Микобактерии
Ретенционная киста бронха
– Двурогая (округлая) форма
– Четкие контуры
– Обызвествление по контуру
– Интактное легкое
Абсцесс, шаровидная пневмония
– Анамнез
– Клиника нагноения
– Уплотнение корня
– Четкость внутренних контуров
– Полости распада
– Признаки перифокального воспаления
– Изменчивость под влиянием лечения
Очаговая пневмония
– Клиника – острое начало
– Быстрая рентгенологическая динамика
– Исчезновение под влиянием лечения
– Бронхогенные отсевы
– Быстрый распад
– Быстрое увеличение (1–2 нед) или уменьшение, исчезновение
Гамартохондрома
– Шаровидная форма
– Четкие, волнистые контуры
– Хаотично расположенные кальцинаты
Эхинококк
– Тонкая капсула
– Однородное, жидкостное содержимое
– Обызвествление по контуру
– Эозинофилия
Осумкованный, организовавшийся плеврит
– Соответствие проекции плевры
– Выпуклость кпереди
– Однородная тень высокой интенсивности.
– Данные УЗИ (фиброз, жидкость), КТ (связь смеждолевой щелью, четкие контуры, однородность структуры)
Хотелось бы остановиться на роли и месте профилактических флюорографических исследований населения в выявлении заболеваний легких. Метод не оправдал себя в ранней диагностике рака легкого: затраты огромны – результаты в выявлении опухолей 1–2 стадии минимальны. Однако метод эффективен в распознавании туберкулеза органов дыхания, и на сегодняшний день его следует применять у пациентов групп населения регионов, неблагополучных по туберкулезной инфекции. Таким образом, данные рентгенографии и КТ при очаговом образовании в легких взаимодополняют друг друга как в плане трактовки природы образования, так и его распространенности, если оно злокачественное. Следует подчеркнуть, что если рентгеномакроструктурные признаки злокачественности давно изучены и отработаны, то КТ признаки требуют еще своего осмысления. Это актуально в свете постоянно совершенствующейся техники, появления спиральной, мультиспиральной методик КТ, позволяющих увеличить пропускную способность, выявить очаговые (2–3 мм) изменения легочной ткани. В этой ситуации остро встает вопрос о нозологической оценке выявляемой патологии. При проведении скрининговой КТ высокого разрешения курящих пациентов у 30–40% из них выявляются мелкоочаговые легочные, субплевральные уплотнения, нозологическая трактовка которых без КТ мониторинга невозможна. КТ мониторинг “малых” изменений легочной ткани в ближайшее время станет мировой проблемой.





































Источник
Легкие — один из
самых частых объектов лучевого
исследования. О важной роли рентгенолога
в изучении морфологии органов дыхания
и распознавании патологических процессов
свидетельствует тот факт, что принятые
классификации многих заболеваний,
например пневмоний, туберкулеза,
саркоидоза, пневмокониозов, злокачественных
опухолей, в большой мере основаны на
рентгенологических данных. Известно
также, что скрыто протекающие поражения
легких выявляют при проверочных
флюорографических обследованиях
населения.
С развитием
компьютерной томографии значение
рентгенологического метода в диагностике
болезней легких еще более возросло. С
ее помощью удается выявить самые ранние
изменения в органах грудной полости.
Важное место в оценке функциональной
патологии легких, в частности нарушений
капиллярного кровотока в них, занял
радионуклидный метод.
Показания к
рентгенологическому исследованию
легких весьма широки: повышение
температуры тела, кашель, выделение
мокроты, одышка, боли в груди, кровохарканье
и многие другие патологические состояния.
Лучевая анатомия легких
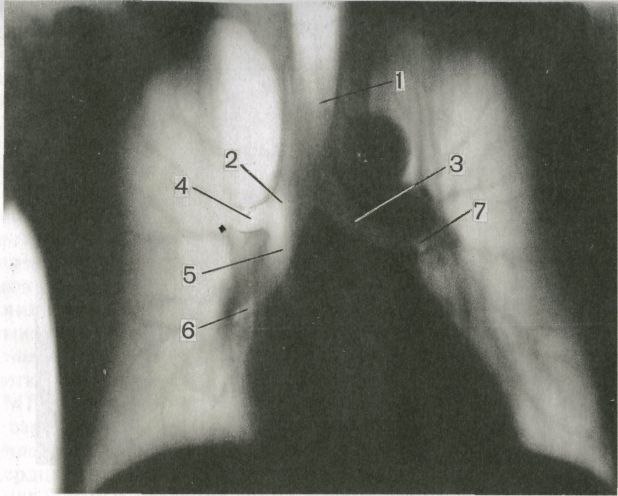
Н а
а
обзорной рентгенограмме в прямой
проекции (рис 1) почти на всем протяжении
вырисовываются верхние 5-6 пар ребер. У
каждого из них можно выделитьтело,
передний и задний концы. Нижние
ребра частично или полностью скрыты за
тенью средостения и органов, расположенных
в поддиафрагмальном пространстве.
Изображение передних концов ребер
обрывается на расстоянии 2-5 см от грудины,
так как реберные хрящи не дают различимой
тени на снимках. У лиц старше 17-20 лет
в этих хрящах появляются отложения
извести в виде узких полосок по краю
ребра и островков в центре хряща. Их,
разумеется, не следует принимать за
уплотнения легочной ткани. На
рентгенограммах легких имеется также
изображение костей плечевого пояса
(ключиц и лопаток), мягких тканей
грудной стенки, молочных желез и органов,
расположенных в грудной полости (легкие,
органы средостения).
Рис.1 Передняя
обзорная рентгенограмма органов
грудной полости и схема к ней.
1 — передний
конец ребра; 2 — трахея и главные бронхи;
3 — тело ребра; 4 -правая нижнедолевая
артерия; 5 — диафрагма; 6 — задний
конец ребра; 7 -корень левого легкого; 8
— контур левой молочной железы.
Оба легких на
обзорной прямой рентгенограмме видны
раздельно; они образуют так называемые
легочные
поля, которые
пересекаются тенями ребер. Между
легочными полями находится интенсивная
тень средостения. Легкие здорового
человека заполнены воздухом, поэтому
на рентгенограмме представляются очень
светлыми. Легочные поля имеют определенную
структуру, которую называют легочным
рисунком. Он
образован тенями артерий и вен легких
и в меньшей степени окружающей их
соединительной тканью. В медиальных
отделах легочных полей, между передними
концами II
и IV
ребер, вырисовывается тень корней
легких. Главным
признаком нормального корня является
неоднородность его изображения: в нем
можно различить тени отдельных крупных
артерий и бронхов. Корень левого легкого
расположен немного выше корня правого,
его нижняя (хвостовая) часть скрывается
за тенью сердца.
Легочные поля и
их структура видны только потому, что
в альвеолах и бронхах содержится воздух.
У плода и мертворожденного ребенка ни
легочные поля, ни их рисунок на снимке
не отражаются. Только при первом
вдохе после рождения
воздух проникает в легкие, после чего
появляется изображение легочных полей
и рисунка в них.
Легочные поля
делят на верхушки
— участки,
расположенные выше ключиц, верхние
отделы — от
верхушки до уровня переднего конца II
ребра, средние
— между II
и IV
ребрами, нижние
— от IV
ребра до диафрагмы. Снизу легочные поля
ограничены тенью
диафрагмы. Каждая
половина ее при исследовании в прямой
проекции образует плоскую дугу, идущую
от бокового отдела грудной стенки до
средостения. Наружный отдел этой дуги
составляет с изображением ребер острый
реберно-диафрагмальный угол, соответствующий
наружному отделу реберно-диафрагмального
синуса плевры. Наиболее высокая точка
правой половины диафрагмы проецируется
на уровне передних концов V-VI
ребер (слева — на 1-2 см ниже).
Н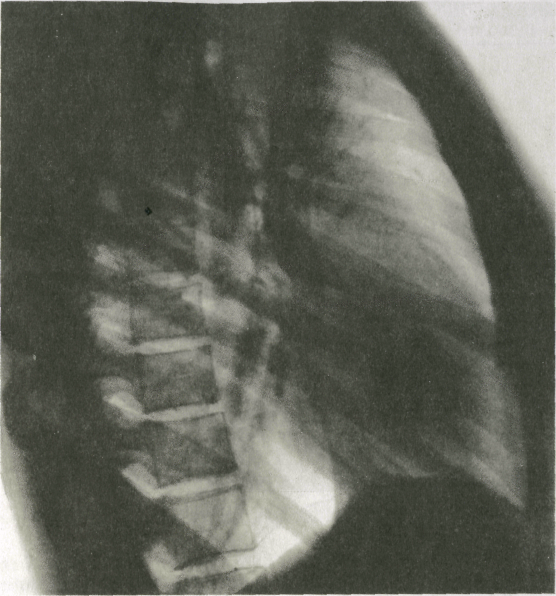 а
а
боковом снимке изображения обеих половин
грудной клетки и обоих легких накладываются
друг на друга, но структура ближайшего
к пленке легкого выражена резче, чем
противоположного. Четко выделяются
изображение верхушки легкого, тень
грудины, контуры обеих лопаток и тени
грудных позвонков с их дугами и отростками
(рис.2). От позвоночника к грудине в косом
направлении вниз и вперед идут ребра.
Рис 2. Обзорная
рентгенограм органов грудной полости
в боков проекции и схема к ней. 1 — край
лопатки (спереди — право сзади — левой);
2 — нисходящая час аорты; 3 — тела ребер
левой сторон 4 — задняя поверхность
правого легк го; 5 — задняя поверхность
левого ле кого; 6 — тела позвонков; 7 —
бифурк ция трахеи; 8 — сосуды в корне
легк го; 9 — грудина в профиль.
В легочном поле
на боковом снимке выделяются два светлых
участка: позадигрудинное
(ретростернальное) пространство —
область
между грудиной и тенью сердца и
восходящей аорты, а также позадисердечное
(ретрокардиальное) пространство —
между сердцем и позвоночником. На фоне
легочного поля можно различить рисунок,
образованный артериями и венами,
которые направляются в соответствующие
доли легких. Обе половины диафрагмы
на боковом снимке имеют вид дугообразных
линий, идущих от передней грудной стенки
до задней. Высшая точка каждой дуги
находится примерно на границе ее передней
и средней третей. Вентральнее этой
точки расположен короткий передний
скат диафрагмы, а дорсальнее — длинный
задний скат. Оба ската со стенками
грудной полости составляют острые углы,
соответствующие реберно-диафрагмальному
синусу.
М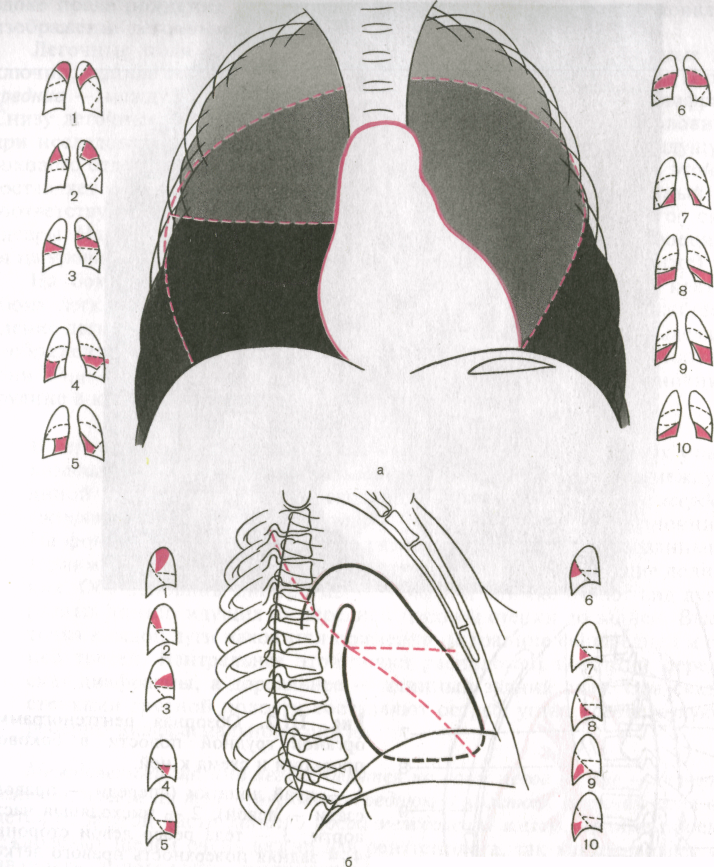 еждолевыми
еждолевыми
щелями легкие делятся на доли: левое на
две— верхнюю
и нижнюю, правое на три — верхнюю, среднюю
и нижнюю. Верхняя
доля отделяется от другой части
легкого косой
междолевой щелью. Знание
проекции междолевых щелей очень важно
для рентгенолога, так как позволяет
устанавливать топографию внутрилегочных
очагов, но непосредственно на снимках
границы долей не видны. Косые щели
направляются от уровня остистого
отростка Thnr
к месту соединения костной и хрящевой
частей IV
ребра. Проекция горизонтальной
щели идет
от точки пересечения правой косой щели
и средней подмышечной линии к месту
прикрепления к грудине IV
ребра.
Рис. 3. Проекция
долей и сегментов легких на рентгенограмме.
Более мелкой
структурной единицей легкого является
бронхолегочный
сегмент. Это
участок легкого, вентилируемый отдельным
(сегментарным) бронхом и получающий
питание от отдельной ветви легочной
артерии. Согласно принятой номенклатуре,
в легком выделяют 10 сегментов (в левом
легком медиальный базальный сегмент
часто отсутствует).
Элементарной
морфологической единицей легкого
является ацинус — совокупность разветвлений
одной концевой бронхиолы с альвеолярными
ходами альвеолами. Несколько
ацинусов составляют легочную дольку.
Границ нормальных долек на снимках не
дифференцируются, но их изображение
появляется на рентгенограммах и особенно
на компьютерных томограмм; при венозном
полнокровии легких и уплотнении
интерстициальной ткан легкого.
На обзорных
рентгенограммах получается суммационное
изображение толщи тканей и органов
грудной клетки — тень одних деталей
частично или полностью наслаивается
на тень других. Для более углубленного
изучения структуры легких применяют
рентгеновскую томографию
К ак
ак
уже указывалось, различают два типа
рентгеновской томографии-линейную
и компьютерную (КТ). Линейная
томография может быть выполнена во
многих рентгеновских кабинетах. Благодаря
доступности и дешевизне она пока еще
широко распространена.
Рис.4. Томограмма
на уровне срединной фронтальной плоскости
грудной клетки.
1 — трахея; 2 —
правый главный бронх; 3 — левый главный
бронх; 4 — правый верхнедолевой бронх;
5 — промежуточный бронх; 6 — среднедолевой
бронх; 7 -левый верхнедолевой бронх.
Н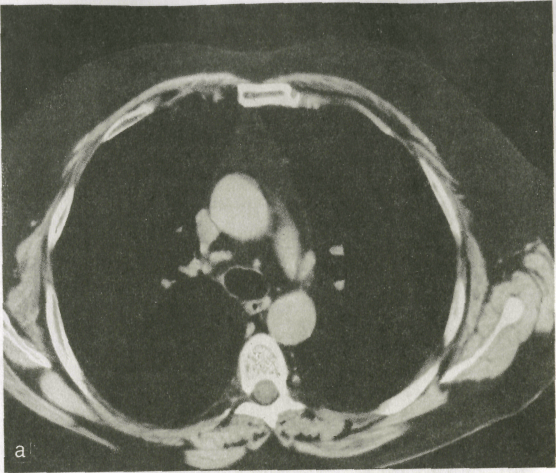 а
а
линейных томограммахполучается
резкое изображение тех образований,
которые находятся в исследуемом слое.
Тени структур, лежащих на иной глубине,
на снимке нерезкие («размазанные») (рис.
III.4).
Основные показания к линейной
томографии следующие: изучение состояния
крупных бронхов, выявление участков
распада или отложений извести в легочных
инфильтратах и опухолевых образованиях,
анализ структуры корня легкого, в
частности определение состояния
лимфатических узлов корня и средостения.
Более ценные
сведения о морфологии органов грудной
полости позволяет получить компьютерная
томография. В
зависимости от цели исследования врач
выбирает «ширину окна» при анализе
изображения. Тем самым он делает упор
на изучение структуры либо легких, либо
органов средостения.
В нормальных
условиях плотность легочной ткани, по
данным денсито-метрии, колеблется от
—650 до -850 Н. Такая низкая плотность
объясняется тем, что 92 % легочной паренхимы
составляет воздух и лишь 8 % — мягкие
ткани и кровь в капиллярах. На компьютерных
томограммах определяются тени легочных
артерий и вен, четко д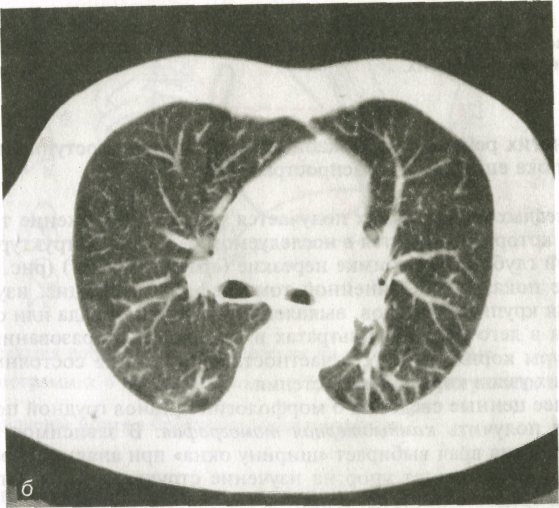 ифференцируются
ифференцируются
главные, долевые и сегментарные бронхи,
а также межсегментарные и междолевые
перегородки.
Рис. 5. Компьютерные
томограммы легких одного и того же
пациента, выполненные при разных
технических условиях.
а — для
исследования органов средостения; б
— для исследования легочной ткани.
Фоном для
медиастинальных органов является
жировая клетчатка средостения. Ее
плотность колеблется от -70 до —120 HU.
В ней могут быть заметны лимфатические
узлы. В норме они круглой, овальной или
треугольной формы. Если величина узла
превышает 1 см, то его считают патологически
измененным. С помощью срезов на разной
глубине получают отображение пре- и
паратрахеальных лимфатических узлов,
узлов в аортопульмональном «окне», в
корнях легких и под бифуркацией трахеи.
КТ играет важную роль в оценке состояния
органов средостения: она позволяет
изучить тонкие детали морфологии
легочной ткани (оценка состояния долек
и перидольковой ткани, выявление
бронхоэктазий, участков бронхиолярной
эмфиземы, мелких очагов воспаления
и опухолевых узелков). КТ часто необходима
для установления отношения обнаруженного
в легком образования к пристеночной
плевре, перикарду, ребрам, крупным
кровеносным сосудам.
Магнитно-резонансную
томографию пока
реже используют при исследовании
легких из-за низкого сигнала, который
дает легочная ткань. Достоинство МРТ
— возможность выделения слоев в разных
плоскостях (аксиальной, сагиттальной,
фронтальной и др.).
Ультразвуковое
исследование приобрело
большое значение при исследовании
сердца и крупных сосудов грудной полости,
но оно позволяет получить немаловажные
сведения также о состоянии плевры и
поверхностного слоя легкого. С ее помощью
небольшое количество экссудата
плевральной полости выявляют раньше,
чем при рентгенографии.
В связи с развитием
КТ и бронхоскопии значительно сузились
показания к специальному
рентгенологическому исследованию
бронхов — бронхографии. Бронхография
заключается
в искусственном контрастировании
бронхиального дерева рентгеноконтрастными
веществами (рис.6). В клинической практике
показанием к ее выполнению является
подозрение на наличие аномалии
развития бронхов, а также внутреннего
бронхиального или бронхоплеврального
свища. В качестве контрастного вещества
применяют пропилйодон
в виде
масляной взвеси или водорастворимый
йодистый препарат. Исследование проводят
преимущественно под местной анестезией
дыхательных путей с помощью 1 % раствора
дикаина или лидо-каина, но в отдельных
случаях, главным образом при выполнении
бронхографии у маленьких детей,
прибегают к внутривенному или
ингаляционному наркозу. Контрастное
вещество вводят через рентгеноконтрастные
катетеры, которые хорошо видны при
рентгеноскопии. Некоторые типы катетеров
имеют систему управления концевой
частью, что позволяет вводить катетер
в любые участки бронхиального дерева.
П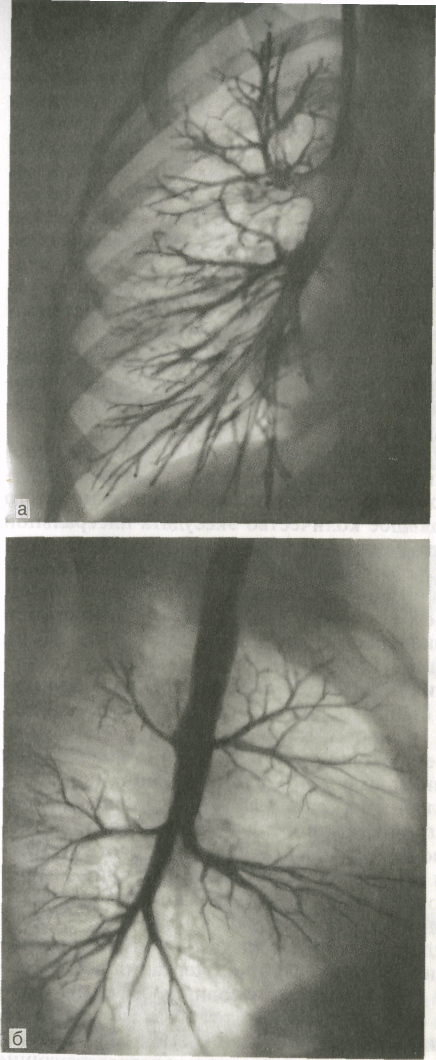 ри
ри
анализе бронхограмм идентифицируют
каждый контрастированный бронх,
определяют положение, форму, калибр и
очертания всех бронхов (рис. 6).
Нормальный бронх имеет конусовидную
форму, отходит от более крупного
ствола под острым углом и под такими же
углами отдает ряд последующих ветвей.
В начальной части бронховII
и III
порядков нередко отмечаются неглубокие
циркулярные перетяжки, соответствующие
местам расположения физиологических
сфинктеров. Контуры тени бронха ровные
или слегка волнистые.
Рис.6. Бронхограммы
правого легкого и схемы к ним.
а — прямая
проекция; б — боковая проекция; 1 —
верхушечный бронх 2 — задний — передний,
4 — наружный, 5 — внутренний, 6 — верхний
нижней доли 7 — ниж-невнутреннии, 8 —
нижнепередний, 9 — нижнёнаружный, 10 —
нижнезадний.
Кровоснабжение
легких осуществляется легочными
и бронхиальными артериями. Первые
составляют малый круг кровообращения;
они выполняют функцию газообмена между
воздухом и кровью. Система бронхиальных
артерий относится к большому кругу
кровообращения и обеспечивает питание
легких. Бронхиальные артерии на
рентгенограммах и томограммах не дают
изображения, но ветви легочной артерии
и легочные вены вырисовываются
довольно хорошо. В корне легкого
выделяется тень ветви легочной
артерии (соответственно
правой* или левой), а от нее радиально
отходят в легочные поля их долевые
и далее сегментарные разветвления.
Легочные
вены не
исходят из корня, а пересекают его
изображение, направляясь к левому
предсердию.
Лучевые методы
позволяют исследовать морфологию и
функцию кровеносных сосудов легких.
С помощью спиральной
рентгеновской томографии и
магнитно-резонансной
томографии можно
получить изображение начальной и
проксимальных частей легочного ствола,
его правой и левой ветвей и установить
их взаимоотношения с восходящей аортой,
верхней полой веной и главными бронхами,
проследить ветвление легочной артерии
в легочной ткани вплоть до самых мелких
подразделений, а также обнаружить
дефекты наполнения сосудов при
тромбоэмболии ветвей легочной
артерии.
По специальным
показаниям проводят рентгенологические
исследования, связанные с введением
контрастного вещества в сосудистое
русло,— ангиопульмонографию,
бронхиальную артериографию, венокавографию.
Под ангиопульмонографией
понимают
исследование системы легочной артерии.
После катетеризации вены локтевого
сгиба или бедренной вены конец
катетера проводят через правое предсердие
и правый желудочек в легочный ствол.
Дальнейший ход процедуры зависит от
конкретных задач: если необходимо
контрастировать крупные ветви легочной
артерии, то контрастное вещество
вливают непосредственно в легочный
ствол или его главные ветви, если же
изучению подлежат мелкие сосуды, то
катетер продвигают в дистальном
направлении до желаемого уровня.
Бронхиальная
артериография —
это контрастирование бронхиальных
артерий. Для этого тонкий
рентгеноконтрастный катетер через
бедренную артерию вводят в аорту, а
из нее — в одну из бронхиальных артерий
(их, как известно, несколько с каждой
стороны).
Показания к
ангиопульмонографии и бронхиальной
артериографии б
клинической
практике не очень широки. Ангиопульмонографию
производят при подозрении на аномалию
развития артерии (аневризма, стеноз,
ар-териовенозный свищ) или тромбоэмболию
легочной артерии. Бронхиальная
артериография оказывается необходимой
при легочном кровотеченвд (кровохарканье),
природу которого не удалось установить
посредством других исследований, в
том числе при фибробронхоскопии.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
