Синдромы при маниакально депрессивном психозе маниакальная фаза
Дата публикации 15 июня 2018Обновлено 22 июля 2019
Определение болезни. Причины заболевания
Маниакально-депрессивный психоз — хроническое заболевание аффективной сферы. В настоящее время это расстройство именуется как биполярное аффективное расстройство (БАР). Данное заболевание существенно нарушает социальное и профессиональное функционирование человека, поэтому пациентам необходима помощь специалистов.
Данное заболевание характеризуется наличием маниакальных, депрессивных, а также смешанных эпизодов. Однако в периоды ремиссий (улучшения течения заболевания) симптоматика выше обозначенных фаз практически полностью исчезает. Такие периоды отсутствия проявлений болезни называются интермиссиями.
Распространённость БАР составляет в среднем 1%. Также, по некоторым данным, этим расстройством в среднем страдает 1 больной на 5-10 тысяч человек. Начинается заболевание сравнительно поздно. Средний возраст пациентов с БАР составляет 35-40 лет. Чаще заболевают женщины, чем мужчины (примерно в соотношении 3:2). Однако стоит отметить, что биполярные формы заболевания более распространены в молодом возрасте (примерно до 25 лет), а униполярные (возникновение либо маниакального, либо депрессивного психоза) — в более старшем (30 лет). Точных данных о распространённости расстройства в детском возрасте нет.[1][2][5]
Причины развития БАР на сегодняшний день точно не установлены. Наиболее распространёна генетическая теория возникновения болезни.
Считается, что заболевание имеет сложную этиологию. Об этом свидетельствуют результаты генетических, биологических исследований, изучения нейроэндокринных структур, а также ряд психосоциальных теорий. Было отмечено, что у родственников первой линии имеет место «накопление» числа случаев БАР и депрессий.
Заболевание может возникнуть без видимой причины или же после какого-либо провоцирующего фактора (например, после инфекционных, а также психических заболеваний, связанных с какой-либо психологической травмой).
Повышенный риск развития биполярного расстройства связан с определёнными личностными особенностями, к которым можно отнести:
- меланхолический тип личности;
- повышенная добросовестность и различные психастенические черты;
- тревожно-мнительные черты личности;
- эмоциональная лабильность (неустойчивость).[1][2][5]

При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы маниакально-депрессивного психоза
Как уже отмечалось выше, заболевание характеризуется фазностью. БАР может проявляться только маниакальной фазой, только депрессивной, либо только гипоманиакальными проявлениями. Количество фаз, а также их смена индивидуальны для каждого пациента. Они могут длиться от нескольких недель до 1,5-2 лет. Интермиссии («светлые промежутки») также имеют различную продолжительность: могут быть достаточно короткими или длиться до 3-7 лет. Прекращение приступа ведёт к практически полному восстановлению психического благополучия.
При БАР не происходит формирование дефекта (как при шизофрении), а также каких-либо других выраженных личностных изменений, даже в случае длительного течения заболевания и частого возникновения и смены фаз.[1][2][4]
Рассмотрим основные проявления биполярного аффективного расстройства.
Депрессивный эпизод БАР
Депрессивной фазе характерны следующие особенности:
- возникновение эндогенной депрессии, которой свойственен биологический характер болезненных расстройств с вовлечением не только психических, но и соматических, эндокринных и общих обменных процессов;
- сниженный фон настроения, замедление мышления и речедвигательной активности (депрессивная триада);
- суточные колебания настроения — хуже в первой половине дня (утром пациенты просыпаются с чувством тоски, тревоги, безразличия) и несколько лучше вечером (появляется небольшая активность);
- снижение аппетита, извращение вкусовой чувствительности (еда кажется «потерявшей вкус»), пациенты теряют в весе, у женщин могут пропадать месячные;
- возможна психомоторная заторможенность;
- наличие тоски, которая нередко ощущается как физическое чувство тяжести за грудиной (предсердечная тоска);
- снижение или полное подавление либидо и материнского инстинкта;
- вероятно возникновение «атипичного варианта» депрессии: усиливается аппетит, возникает гиперсомния (промежутки бодрствования становятся меньше, а период сна — дольше);
- достаточно часто возникает соматическая триада (триада Протопопова): тахикардия (учащённое сердцебиение), мидриаз (расширение зрачка) и запоры;
- проявление различных психотических симптомов и синдромов — бреда (бредовые идеи греховности, обнищания, самообвинения) и галлюцинациями (слуховые галлюцинации в виде «голосов», обвиняющих или оскорбляющих больного). Обозначенная симптоматика может возникать в зависимости от эмоционального состояния (в основном появляется чувство вины, греха, ущерба, надвигающейся беды и пр.), при этом она отличается нейтральной тематикой (то есть неконгруэнтна аффекту).
Выделяют следующие варианты течения депрессивной фазы:
- простая депрессия — проявляется наличием депрессивной триады и протекает без галлюцинаций и бреда;
- ипохондрическая депрессия — возникает ипохондрический бред, который имеет аффективную окраску;
- бредовая депрессия — проявляется в виде «синдрома Котара», который включает депрессивную симптоматику, тревожность, бредовые переживания нигилистического фантастического содержания, имеет широкий, грандиозный размах;
- ажитированная депрессия — сопровождается нервным возбуждением;
- анестетическая депрессия (или «болезненное бесчувствие») — пациент «утрачивает» способность к каким-либо чувствам.
Необходимо отдельно отметить, что при БАР (особенно в депрессивной фазе) наблюдается достаточно высокий уровень суицидальной активности пациентов. Так, по некоторым данным частота парасуицидов при БАР составляет до 25-50%. Суицидальные тенденции (а также суицидальные намерения и попытки) являются важным фактором, определяющим необходимость госпитализации пациент в стационар.[1][2][4][6]
Маниакальный эпизод БАР
Маниакальный синдром может иметь разную степень выраженности: от лёгкой мании (гипомания) до тяжёлой с проявлением психотических симптомов. При гипомании наблюдается повышенное настроение, формальная критика к своему состоянию (или её отсутствие), нет выраженной социальной дезадаптации. В некоторых случаях гипомания может быть продуктивной для пациента.
Маниакальный эпизод характеризуется следующими симптомами:
- наличие маниакальной триады (повышенный фон настроения, ускорение мышления, усиление речедвигательной активности), противоположной триаде депрессивного синдрома.
- пациенты становятся активными, чувствуют «сильный прилив сил», им всё кажется «по плечу», начинают много дел одновременно, но не доводят их до конца, продуктивность приближается к нулю, они часто переключаются во время разговора, не могут сфокусироваться на чём-то одном, возможна постоянная смена громкого смеха на крик, и наоборот;
- мышление ускорено, что выражается в возникновении большого количества мыслей (ассоциаций) в единицу времени, пациенты иногда «не успевают» за своими мыслями.
Существуют разные виды мании. Например, маниакальная триада, описанная выше, встречается при классической (весёлой) мании. Такие пациенты характеризуются излишней весёлостью, повышенной отвлекаемостью, поверхностностью суждений, неоправданным оптимизмом. Речь сбивчивая, иногда до полной бессвязности.
Также имеются варианты гневливой мании, когда на первый план выходят раздражительность, агрессивность, придирчивость, а также дисфорический характер настроения.[1][2][4][6]
Смешанный эпизод БАР
Данный эпизод характеризуется сосуществованием маниакальных (или гипоманиакальных) и депрессивных симптомов, которые длятся не менее двух недель или же достаточно быстро (за считанные часы) сменяют друг друга. Необходимо отметить, что расстройства у пациента могут быть значительно выражены, что способно привести к профессиональной и социальной дезадаптации.
Встречаются следующие проявления смешанного эпизода:
- бессонница;
- суицидальные мысли;
- нарушения аппетита;
- различные психотические черты, которые перечислены выше;
Смешанные состояния БАР могу протекать по-разному:
- внезапный порыв веселья во время меланхолического состояния;
- глубокая меланхолия (грусть) в течение нескольких часов у пациента в маниакальном состоянии;
- различного рода меланхолические мысли при речевом и двигательном возбуждении;
- весёлое настроение, которые выявляется на фоне глубокого ступора.[1][2][4][6]
Патогенез маниакально-депрессивного психоза
Несмотря на большое количество исследований БАР, патогенез данного расстройства не до конца ясен. Существует большое количество теорий и гипотез возникновения заболевания. На сегодняшний день известно, что возникновение депрессии имеет связь с нарушением обмена ряда моноаминов и биоритмов (циклов сон-бодрствование), а также с дисфункцией тормозных систем коры мозга. Помимо прочего существуют данные об участии норадреналина, серотонина, дофамина, ацетилхолина и ГАМК в патогенезе развития депрессивных состояний.[2]
Причины возникновения маниакальных фаз БАР кроются в повышенном тонусе симпатической нервной системы, гиперфункции щитовидной железы и гипофиза.
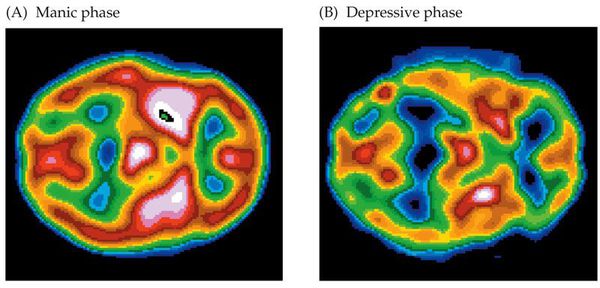
На рисунке, расположенном ниже, можно увидеть кардинальное различие мозговой активности при маниакальной (А) и депрессивной (В) фазе БАР. Светлые (белые) зоны указывают на самые активные участки головного мозга, а синие, соответственно, наоборот.

Классификация и стадии развития маниакально-депрессивного психоза
В настоящее время выделяют несколько видов биполярного аффективного расстройства:
- биполярное течение — в структуре заболевания встречаются маниакальные и депрессивные фазы, между которыми бывают «светлые промежутки» ( интермиссии);
- монополряное (униполярное) течение — в структуре заболевания встречаются либо маниакальные, либо депрессивные фазы. Чаще всего встречается тип течения, когда присутствует только выраженная депрессивная фаза;
- континуальное — фазы сменяют друг друга без периодов интермиссии.
Также, согласно классификации DSM (американская классификация психических расстройств) выделяют:
- биполярное аффективное расстройство 1 типа (присутствуют маниакальные и депрессивные эпизоды);
- биполярное аффективное расстройство 2 типа (выражены депрессивные эпизоды, отсутствуют явные маниакальные эпизоды, могут присутствовать гипоманиакальные фазы).[1][2][5]
Осложнения маниакально-депрессивного психоза
Отсутствие необходимого лечения может привести к опасным последствиям:
- самоубийству;
- алкоголизации;
- совершению действий, которые могут быть опасны как для самого пациента, так и для окружающих (когда пациент находится в маниакальном состоянии).[1][5][6]
Диагностика маниакально-депрессивного психоза
Указанные выше симптомы являются диагностически значимыми при постановке диагноза.
Диагностика БАР проводится согласно Международной классификации болезней десятого пересмотра (МКБ-10). Так, согласно МКБ-10, выделяют следующие диагностические единицы:
- БАР с текущим эпизодом гипомании;
- БАР с текущим эпизодом мании, но без психотических симптомов;
- БАР с текущим эпизодом мании и психотическими симптомами;
- БАР с текущим эпизодом лёгкой или умеренной депрессии;
- БАР с текущим эпизодом тяжёлой депрессии, но без психотических симптомов;
- БАР с текущим эпизодом тяжёлой депрессии с психотическими симптомами;
- БАР с текущим эпизодом смешанного характера;
- БАР с текущей ремиссией;
- Другие БАР;
- БАР неуточнённое.
Вместе с тем, необходимо учитывать ряд клинических признаков, которые могут свидетельствовать о биполярном аффективном расстройстве:
- наличие какой-либо органической патологии центральной нервной системы (опухоли, перенесённые ранее травмы или операции на головном мозге и пр.);
- наличие патологи эндокринной системы;
- злоупотребление психоактивных веществ;
- отсутствие чётко очерченных полноценных интермиссий/ремиссий на протяжении течения заболеваний;
- отсутствие критики к перенесённому состоянию в периоды ремиссий.
Биполярное аффективное расстройство необходимо отличить от целого ряда состояний. Если в структуре болезни имеются психотические расстройства, необходимо отделить БАР от шизофрении и шизоаффективных расстройств. БАР II типа нужно отличать от рекуррентной депрессии. Также следует дифференцировать БАР от тревожных, личностных расстройств, а также различных зависимостей. В случае, если заболевание развилось в подростковом возрасте, необходимо отделить БАР от гиперкинетических расстройств. Если заболевание развилось в позднем возрасте — с деменциями, аффективными расстройствами, которые имеют связь с органическими заболеваниями головного мозга.[1][3][5]
Лечение маниакально-депрессивного психоза
Лечение биполярного аффективного расстройства должно проводиться квалифицированным врачом-психиатром. Психологи (клинические психологи) в данном случае не смогут вылечить данное заболевание.
Согласно клиническим рекомендациям, принятым Российским обществом психиатров, лечение БАР делится на три основных этапа:
- купирующая терапия — направлена на устранение имеющейся симптоматики и минимизация побочных эффектов;
- поддерживающая терапия — сохраняет эффект, полученный на этапе купирования заболевания;
- противорецидивная терапия — предотвращает рецидивы (возникновение аффективных фаз).
Для терапии БАР используют препараты из разных групп: препараты лития, противоэпилептические препараты (вальпроаты, карбамазепин, ламотриджин), нейролептики (кветиапин, оланзапин), антидепрессанты и транквилизаторы.
Следует отметить, что терапия БАР проводится длительно — от шести месяцев и более.
Существенно помочь в терапии БАР могут психосоциальная поддержка, психотерапевтические мероприятия. Однако они не могут заменить медикаментозную терапию. На сегодняшний день имеются специально разработанные методики для лечения БРА, которые могут уменьшить интерперсональные конфликты, а также несколько «сглаживать» циклические изменения различного рода факторов внешней среды (например, продолжительность светового дня и пр.).
Различные психообразовательные программы проводятся с целью повышения уровня информированности пациента о заболевании, его природе, течении, прогнозе, а также современных методах терапии. Это способствует установлению более лучших отношений между врачом и пациентом, соблюдению режима терапии и т. д. В некоторых учреждениях проводятся различные психообразовательные семинары, на которых подробно разбираются обозначенные выше вопросы.
Есть исследования и наблюдения, показывающие эффективность применения когнитивно-поведенческой психотерапии совместно с медикаментозным лечением. Используются индивидуальные, групповые или семейные формы психотерапии, способствующие снижению риска развития рецидивов.
Сегодня существуют карты самостоятельной регистрации колебаний настроения, а также лист самоконтроля. Эти формы помогают оперативно отслеживать изменения в настроении и своевременно корректировать терапию и обращаться к врачу.
Отдельно следует сказать о развитии БАР во время беременности. Данное расстройство не является абсолютным противопоказанием для беременности и родов. Наиболее опасным является послеродовой период, в котором могут развиться различные симптомы. Вопрос об использовании медикаментозной терапии во время беременности решается индивидуально в каждом конкретном случае. Необходимо оценить риск/пользу применения лекарственных средств, тщательно взвесить все «за» и «против». Также в лечении БРА может помочь психотерапевтическая поддержка беременных. По возможности, следует избегать приёма препаратов в первом триместре беременности.[5][7]
Прогноз. Профилактика
Прогноз биполярного аффективного расстройства зависит от типа течения заболевания, частоты сменяемости фаз, выраженности психотической симптоматики, а также приверженности самого пациента к терапии и контролю за своим состоянием. Так, в случае грамотно подобранной терапии и при использовании дополнительных психосоциальных методов удаётся достичь длительных интермиссий, пациенты хорошо адаптируются в социальном и профессиональном плане.[5]
Специфических методов профилактики БРА не существует. В данном случае речь идет скорее о необходимости поддерживающей (профилактической) терапии, целью которой является предупреждение развития депрессивных, маниакальных или смешанных эпизодов. Помимо медикаментозной поддерживающей терапии необходимо использовать психотерапевтические и психосоциальные вмешательства, а также листы самоконтроля.[2][5]
Источник

Маниакально-депрессивный синдром (МДС) – серьезное психическое расстройство, характеризующееся сменой периодов глубокой депрессии и излишнего возбуждения, эйфории. Эти психоэмоциональные состояния прерываются ремиссиями — периодами полного отсутствия клинических признаков, причиняющих ущерб личности больного. Патология требует своевременного обследования и упорного лечения.
У здоровых людей настроение меняется не просто так. Для этого должны быть реальные причины: если приключилась беда, человек грустит и печалится, а если произошло радостное событие, он счастлив. У больных с МДС резкая смена настроения случается постоянно и без явных причин. Для маниакально-депрессивного психоза характерна весенне-осенняя сезонность.
МДС обычно развивается у людей старше 30 лет, имеющих подвижную психику и легко подвергающихся разным внушениям. У детей и подростков патология протекает в несколько иной форме. Синдром чаще всего развивается у лиц меланхолического, статотимического, шизоидного типа с эмоциональной и тревожно-мнительной неустойчивостью. Риск возникновения МДС увеличивается у женщин во время месячных, климакса и после родов.
Причины синдрома в настоящее время до конца не изучены. В его развитии важное значение имеет наследственная предрасположенность и индивидуальные особенности личности. Данный патологический процесс обусловлен нервным перенапряжением, негативно отражающимся на состоянии всего организма. Если не придавать значения симптомам этого довольно распространенного заболевания и не обращаться за медицинской помощью к специалистам, возникнут тяжелые психические расстройства и опасные для жизни последствия.
Диагностика МДС основывается на анамнестических данных, результатах психиатрических тестов, беседах с больным и его родственниками. Лечением недуга занимаются психиатры. Оно заключается в назначении больным следующих медикаментов: антидепрессантов, нормотимиков, антипсихотиков.
Этиология

Этиологические факторы МДС:
- дисфункция структур головного мозга, регулирующих психоэмоциональную сферу и настроение человека;
- наследственная предрасположенность – данное расстройство является генетически детерминированным;
- гормональный сбой в организме — недостаток или избыток некоторых гормонов в крови способен вызвать резкие перепады настроения;
- социально-психологические причины — человек, переживший шок, погружается в работу или начинает вести беспорядочный образ жизни, пить, принимать наркотики;
- обстановка, в которой живет человек.
МДС – биполярное расстройство, обусловленное наследственными и физиологическими факторами. Часто синдром возникает беспричинно.
Развитию данного недуга способствуют:
- стрессы, переживания, потери,
- ЧМТ,
- проблемы со щитовидкой,
- рак,
- острое нарушение мозгового кровообращения,
- отравление организма,
- прием наркотических средств.
Сильное или длительное нервное перенапряжение приводит к нарушению биохимических процессов, оказывающих влияние на вегетативную нервную систему человека.
Типы МДС:
- Первый «классический» тип проявляется ярко выраженными клиническими признаками и характеризуется четко прослеживающимися фазами смены настроения – от радости до уныния.
- Второй тип встречается довольно часто, но проявляется менее выраженной симптоматикой и отличается трудностями в диагностике.
- В отдельную группу выделяют особую форму патологии — циклотимию, при которой периоды эйфории и меланхолии сглажены.
Симптоматика

Первые симптомы МДС трудноуловимы и неспецифичны. Их легко спутать с клиническими признаками иных психиатрических отклонений. Заболевание редко имеет острую форму. Сначала возникают предвестники недуга: неустойчивый психоэмоциональный фон, быстрая смена настроения, чрезмерно угнетенное или слишком возбужденное состояние. Это пограничное состояние длится несколько месяцев и даже лет, а при отсутствии грамотного лечения переходит в МДС.
Стадии развития МДС:
- начальная — незначительные перепады настроения,
- кульминация — максимальная глубина поражения,
- стадия обратного развития.
Все симптомы патологии подразделяют на две большие группы: свойственные маниям или депрессиям. Сначала больные очень импульсивны и энергичны. Такое состояние характерно для маниакальной фазы. Затем они беспричинно тревожатся, печалятся по пустякам, у них снижается самооценка и появляются суицидальные мысли. Фазы сменяют друг друга в течение нескольких часов или же длятся месяцами.
Симптомы маниакального эпизода:
- Неадекватная, завышенная оценка собственных способностей.
- Эйфория – внезапное, всезаполняющее чувство счастья и восторга.
- Беспричинное ощущение радости.
- Повышенная физическая активность.
- Торопливая речь с заглатыванием слов и активной жестикуляцией.
- Излишняя самоуверенность, отсутствие самокритики.
- Отказ от лечения.
- Склонность к риску, увлеченность азартными играми и опасными трюками.
- Неспособность сосредоточиться и сконцентрироваться на определенной теме.
- Множество начатых и брошенных дел.
- Неадекватные выходки, с помощью которых больные обращают на себя внимание.
- Высокая степень раздражительности, достигающая вспышек гнева.
- Потеря веса.
У лиц с маниакальными расстройствами эмоции неустойчивые. Настроение не ухудшается даже при получении неприятных новостей. Больные общительны, говорливы, легко идут на контакт, знакомятся, развлекаются, много поют, жестикулируют. Ускоренное мышление доходит до психомоторного возбуждения, «скачков идей», а переоценка своих возможностей — до мании величия.
У больных особый внешний вид: глаза с блеском, красное лицо, подвижная мимика, особо выразительные жесты и позы. У них повышена эротичность, благодаря чему больные часто вступают в половую связь с различными партнерами. Их аппетит доходит до крайней степени прожорливости, но при этом они не поправляются. Пациенты спят по 2-3 часа в сутки, но не устают и не утомляются, находясь все время в движении. Их мучают зрительные и слуховые иллюзий. Для маниакальной фазы характерно учащенное сердцебиение, мидриаз, запоры, потеря веса, сухость кожи, подъем давления, гипергликемия. Она длится 3-4 месяца.
Выделяют 3 степени тяжести мании:
- Легкая степень – хорошее настроение, психофизическая продуктивность, повышенная энергичность, активность, разговорчивость, рассеянность. У больных мужчин и женщин увеличивается потребность в сексе и уменьшается потребность во сне.
- Умеренная мания – резкий подъем настроения, усиление активности, отсутствие сна, идеи величия, затрудненность социальных контактов, отсутствие психосоматической симптоматики.
- Тяжелая мания – склонность к насилию, бессвязное мышление, скачки мыслей, бредовые идеи, галлюциноз.
Подобные признаки указывают на необходимость немедленного обращения к специалистам.

Признаки депрессивного расстройства:
- Полное равнодушие к происходящим событиям.
- Отсутствие аппетита или обжорство – булимия.
- Нарушение биоритмов — бессонница ночью и сонливость днем.
- Физическое недомогание, заторможенность движений.
- Потеря интереса к жизни, полный уход в себя.
- Мысли о самоубийстве и попытки суицида.
- Негативные эмоции, бредовые идеи, самобичевание.
- Потеря чувств, нарушение восприятия времени, пространства, сенсорного синтеза, деперсонализация и дереализация.
- Глубокая заторможенность до ступора, прикованность внимания.
- Тревожные мысли находят отражение в выражении лица: его мышцы напряжены, немигающий взгляд в одну точку.
- Больные отказываются от еды, теряют вес, часто рыдают.
- Соматические симптомы – утомляемость, упадок сил, снижение либидо, запоры, сухость во рту, головная боль и боль в различных частях тела.
Лица с депрессивным расстройством жалуются на мучительную тоску и сжимающую боль в сердце, тяжесть за грудиной. У них расширяются зрачки, нарушается ритм сердца, спазмируется мускулатура ЖКТ, развивается запор, у женщин исчезают менструации. Настроение пациентов в утренние часы падает до меланхолии и уныния. Больных невозможно развеселить или как-то развлечь. Они молчаливы, замкнуты, недоверчивы, заторможены, малоподвижны, тихо и монотонно отвечают на вопросы, остаются безынициативными и безразличными к собеседнику. Их единственное желание — умереть. На лицах больных постоянно присутствует отпечаток глубокой скорби, на лбу залегает характерная морщинка, глаза тусклые и грустные, уголки рта опущены вниз.
Больные не чувствуют вкуса пищи и насыщения, бьются головой о стену, царапают и кусают себя. Их одолевают бредовые идеи и мысли о собственной бесперспективности, приводящие к суицидальным попыткам. Пациенты с депрессией нуждаются в постоянном врачебном наблюдении и контроле родных за их действиями. Депрессивные эпизоды длятся около полугода и возникают гораздо чаще, чем маниакальные.
Смешанные состояния МДС формируют его атипичную форму, при которой затруднена своевременная диагностика. Это связано со смешиваемостью симптомов маниакальной и депрессивной фазы. Поведение больного часто остается нормальным или становится крайне неадекватным. Частая смена настроения указывает на разные фазы заболевания.
У детей младше 12 лет МДС проявляется по-другому. У ребенка нарушается сон, возникают ночные кошмары, появляется боль в груди и дискомфорт в животе. Дети бледнеют, худеют, быстро устают. У них пропадает аппетит, и появляются запоры. Замкнутость сочетается с частыми капризами, беспричинным плачем, нежеланием контактировать даже с близкими людьми. Школьники начинают испытывать трудности с учебой. По мере наступления маниакальной фазы дети становится неуправляемыми, расторможенными, часто смеются, быстро говорят. Появляется блеск в глазах, лицо краснеет, движения ускоряются. Часто синдром доводит детей до суицида. Мысли о смерти связаны с тоской и подавленностью, тревогой и скукой, апатией.
Диагностика
Трудности диагностики МДС обусловлены тем, что больные люди не воспринимают свою болезнь и редко обращаются за помощью к специалистам. Кроме того, данный недуг сложно отличить от целого ряда схожих психических расстройств. Чтобы правильно поставить диагноз, необходимо тщательно и долго наблюдать за поведением пациентов.

- Психиатры опрашивают больного и его родственников, выясняют анамнез жизни и болезни, уделяя особое внимание информации о генетической предрасположенности.
- Затем пациентам предлагают пройти тест, позволяющий врачу определить эмоциональность пациента и ее зависимость от алкоголя, наркотиков. В ходе подобной работы вычисляется коэффициент дефицита внимания.
- Дополнительное обследование заключается в изучении функций эндокринной системы, выявлении раковых образований и других патологий. Больным назначают лабораторные анализы, ультразвуковое и томографическое исследование.
Ранняя постановка диагноза — залог положительных лечебных результатов. Современная терапия устраняет приступы МДС и позволяет полностью избавиться от него.
Терапевтические мероприятия
Лечение МДС средней и тяжелой степени проводится в психдиспансере. Легкие формы обычно лечатся амбулаторно. Во время терапии МДС применяют биологические методы, психотерапию или социотерапию.
Цели терапевтических мероприятий:
- нормализация настроения и психического состояния,
- быстрое устранение аффективных расстройств,
- достижение устойчивой ремиссии,
- предотвращение рецидивирования патологии.
Препараты, назначаемые больным при МДС:

- антидепрессанты – «Мелипрамин», «Амитриптилин», «Анафранил», «Прозак»;
- нейролептики – «Аминазин», «Тизерцин», «Галоперидол», «Промазин», «Бенперидол»;
- литиевая соль – «Микалит», «Литий Карбонта», «Контемнол»;
- противоэпилептические препараты – «Топирамат», «Вальпроевая кислота», «Финлепсин»;
- нейромедиаторы – «Аминалон», «Нейробутал».
При отсутствии эффекта от лекарственной терапии используют электросудорожное лечение. С помощью электрического тока специалисты принудительно вызывают судороги на фоне анестезии. Этот способ помогает эффективно избавиться от депрессии. Подобным действием обладает лечение терминальными состояниями: больных на несколько дней лишают сна или еды. Подобная встряска для организма помогает улучшить общее душевное состояние больных.
Поддержка близких людей и родственников крайне необходима в процессе лечения МДС. Для стабилизации и долговременности ремиссии показаны занятия с психотерапевтом. Психотерапевтические сеансы помогают больным осознать свое психоэмоциональное состояние. Специалисты разрабатывают поведенческую стратегию индивидуально каждому пациенты. Такие занятия проводятся после наступления относительной стабилизации настроения больного. Психотерапия также играет важную роль в профилактике заболевания. Санпросветработа, медико-генетическое консультирование и ЗОЖ — основные мероприятия, предупреждающие очередное обострение недуга.
Прогноз
Прогноз МДС благоприятный только в том случае, если схема лечения и дозировка препаратов подобраны исключительно лечащим врачом с учетом особенностей течения недуга и общего состояния пациента. Самолечение может привести к развитию серьезных последствий для жизни и здоровья больных.

Своевременная и правильная терапия позволят человеку с МДС вернуться к работе и семье, вести полноценный образ жизни. Неоценимую роль в процессе лечения играет поддержка родных и близких, покой и дружелюбная атмосфера в семье. Прогноз МДС также зависит от длительности фаз и наличия психотической симптоматики.
Часто повторяющиеся приступы синдрома вызывают определенные трудности социального характера и становятся причиной ранней инвалидности больных. Основным и самым страшным осложнением недуга является шизофрения. Обычно это происходит у 30% пациентов с непрерывным течением синдрома без светлых промежутков. Потеря контроля над собственным поведением может привести человека к самоубийству.
МДС опасен не только для самого больного, но и окружающих его людей. Если вовремя от него не избавиться, все может закончиться трагическими последствиями. Своевременное выявление признаков психоза и отсутствие отягощения сопутствующими недугами позволяют человеку вернуться к нормальной жизни.
Видео: специалисты о маниакально-депрессивном синдроме
Видео: биполярные расстройства в программе “Жить здорово!”
Источник
