Синдромы при язвенной болезни желудка и дпк
Данное заблуждение приводит к тому, что и пациенты и врачи, при необходимости использования НПВС, отдают предпочтения инъекционным формам препаратов, несмотря на то что инъекции НПВС не имеют каких либо преимуществ перед таблетированным формами этих лекарственных средств. (Подробнее: Внутримышечные инъекции. Боль во спасение или пережиток прошлого?)
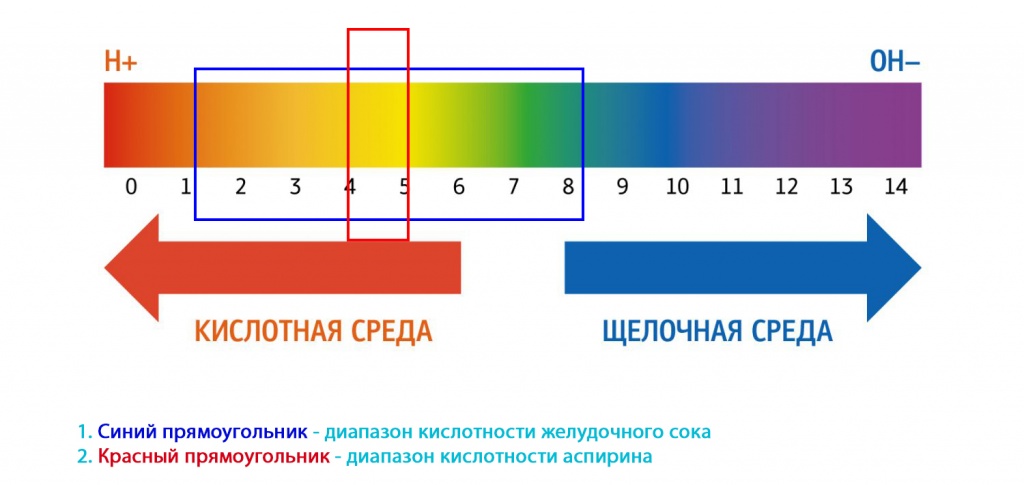
Для начала совсем немного химии. Кислотность (а правильное название этого термина — водородный показатель) — мера, которой оценивают силу кислот и щелочей.
) в желудке приводит к минимальным проблемам. Дело в том что в желудке кислая среда. На картинке выше мы выделили диапазон кислой среды желудка и наложили на него диапазон “кислотной силы” аспирина.

Как видите, желудок выдерживает собственную, куда более сильную кислотность без каких-либо проблем, и потому “слабая” (относительно желудка) кислотность аспирина не имеет решающего значения.
В негативном влиянии НПВС на желудок необходимо рассматривать две составляющие:
- Молекулы НПВС проникают в стенку желудка и наносят ему незначительное повреждение
- НПВС, всасываясь в кровь (здесь следует отметить, что НЕВАЖНО откуда всасывается лекарственное средство — из желудка или из мышцы, при внутримышечном введении), нарушает выработку веществ, называемых простагландинами, а простагландины участвуют в создании защитной пленки желудка, которая оберегает его от негативного влияния желудочного сока. Т.е. НПВС поражают не желудок, а нарушает защитные свойства слизистой желудка, что, в свою очередь, приводит к повреждению стенки желудка кислой средой желудочного сока.
Таким образом, не важно как НПВС поступает в организм, в виде таблеток или посредством внутримышечных инъекций. Риск возникновения язвы желудка будет одинаковым в обоих случаях.
Дополнительными факторами влияющими на риск образования язв являются:
- доза НПВС — чем выше доза, тем выше риск
- длительность применения — чем длительнее применяется препарат, тем выше риск возникновения язв
Другие факторы риска язвенной болезни желудка и двенадцатиперстной кишки:
- использование стероидов
- курение
- гиперкальциемия
- наследственность
- злоупотребление алкоголем
- возраст
Симптомы язвенной болезни
Основным симптомом язвенной болезни желудка и двенадцатиперстной кишки является боль в эпигастрии (т.е. боль в верхней части живота). Боль может быть разной интенсивности, от незначительного дискомфорта, до выраженных болевых ощущений.
Встречается боль связанная с приемом пищи и т.н. “голодные боли”, т.е. боль, проходящая после приема пищи.
Другие симптомы язвенной болезни:
- потеря веса
- тошнота и/или рвота
- ограничение в приеме пищи из за болей
- отрыжка
- вздутие живота
- изжога
С течением времени, симптоматика может становится менее интенсивной, что затрудняет диагностику.
Нередко язвенная болезнь протекает бессимптомно.
Особенности болей при язве желудка
Боль в эпигастрии, при язве желудка, обычно развивается через 0,5 — 2 часа после приема пищи. Также может наблюдаться отрыжка, чувство быстрого насыщения, тошнота, рвота.
Особенности болей при язве двенадцатиперстной кишки
Боль в эпигастрии, при язве двенадцатиперстной кишки, возникает через 2-5 часов после приема пищи. Отмечаются ночные и голодные боли.
Диагностика язвенной болезни
В случае неосложненной язвенной болезни диагностика ограничивается опросом, осмотром, и тестированием на хеликобактер пилори. Основные методы тестирования хеликобактер пилори это:
- дыхательный уреазный тест
- исследование кала на антиген к хеликобактер пилори
Возможно и исследование крови на хеликобактер пилори, но это исследование не отвечает на вопрос “есть ли инфекция прямо сейчас?”. Подробнее о диагностике хеликобактреной инфекции
Иные исследования могут быть назначены если врач посчитает нужным исключить заболевания со схожей симптоматикой.
Язвенная болезнь и фиброгастродуаденоскопия (ФГДС)
Фиброгастродуаденоскопия (ФГДС) — исследование, при котором желудок и начальные отделы двенадцатиперстной кишки исследуются гибким эндоскопом. Врач может рассмотреть слизистую этих органов, подтвердить наличие язвы и, при необходимости, провести биопсию, т.е. взять кусочек ткани желудка, для последующего его исследования под микроскопом.
ФГДС является высокочувствительным методом исследования при язвенной болезни. Его
чувствительность
достигает 90%
Однако, при неосложненной язве двенадцатиперстной кишки врач может воздержаться от проведения этого исследования, особенно если речь идет о молодом пациенте.
При неосложненной язве желудка врач может рекомендовать ФГДС, но это исследование может быть отложено, если лечение дает ожидаемый результат и нет дополнительных факторов, требующих проведения этого исследования.
Если при проведении ФГДС выявлена язва желудка, то, вероятнее всего, будет проведена
биопсия
.
Дополнительные факторы, определяющие показание к ФГДС и срочность проведение этого исследования при подозрении на язвенную болезнь:
- Непреднамеренная потеря веса
- Дисфагия
- Необъяснимая железодефицитная анемия
- Постоянная рвота
- Пальпируемые объемные образования или увеличенные лимфоузлы
- Семейный анамнез рака желудочно-кишечного тракта
- Подозрение на любое из осложнений язвенной болезни
Лечение язвенной болезни
Подход к лечению язвенной болезни желудка и двенадцатиперстной кишки определяется причиной заболевания. Собственно язвенная болезнь лечится следующими группами препаратов:
Ингибиторы протонной помпы (ИПП)
Ингибиторы протонной помпы — препараты, нарушающие синтез соляной кислоты клетками желудка за счет блокировки механизма обмена ионов водорода и калия.
Наиболее известные препараты этой группы — омепразол , лансопразол, рабепразол, пантопразол и эзомепразол. В настоящее время это наиболее часто назначаемая группа препаратов для лечения язвенной болезни.
Антагонисты Н2-рецепторов
Антагонисты Н2-рецепторов снижают выработку (секрецию) соляной кислоты, блокируя специальные рецепторы клеток желудочной стенки. Наиболее известные препараты данной группы: циметидин, ранитидин и фамотидин
Антациды
Антациды нейтрализуют уже имеющуюся кислоту. Обычно эти препараты содержат комбинацию трисиликата магния, гидроксида алюминия или карбоната кальция. Учитывая эффективность ингибиторов протонной помпы, в настоящее время, применение антацидов в лечении язвенной болезни ограничено.
Если у пациента выявляется инфицированность хеликобактер пилори, то к лечению добавляются антибиотики и/или препараты висмута.
Осложнения язвенной болезни и хирургическое лечение язвенной болезни
Высокоэффективные консервативные (медикаментозные) методы лечения язвенной болезни существенно снизили частоту хирургических методов лечения язв и, в настоящее время, хирургия язвенной болезни обсуждается, в основном, в контексте осложнений язв желудка и двенадцатиперстной кишки.
Основные осложнения язвенной болезни включают:
Язвенное кровотечение — одно из наиболее частых осложнений язвенной болезни. Ключевыми признаками язвенного кровотечения являются рвота кофейной гущей и мелена (черный стул). Язвенное кровотечение — острая хирургическая патология требующая стационарного лечения и, вероятно, оперативного вмешательства.
Перфорация желудка или двенадцатиперстной кишки — второе по частоте и крайне грозное осложнение язвенной болезни, при которой в стенке органа формируется отверстие и содержимое желудка или двенадцатиперстной кишки изливается в брюшную полость. Ключевой симптом — острая кинжальная боль. Как и в случае с кровотечением, перфорация — острая хирургическая патология, требующая немедленной госпитализации и оперативного лечения.
Пилоростеноз — сужение выходного отдела желудка. Данное осложнение приводит к нарушению эвакуации пищи и ее застою в желудке.
Пенетрация. Пенетрация язвы это состояние, при котором дном язвы является часть другого органа, например поджелудочной железы.
Основными факторами риска осложнений язвенной болезни являются:
- отсутствие лечение
- сохранение факторов риска язвенной болезни
- сопутствующая патология
Профилактика язвенной болезни
Ключевыми факторами профилактики язвенной болезни желудка и двенадцатиперстной кишки являются:
- устранение факторов риска
- лечение инфицированности хеликобактер пилори
- недопущение бесконтрольного приема обезболивающих препаратов
Источник
Язвенная болезнь 12-ти перстной кишки — заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных под ней тканях. Проявляется сильными болями в левой эпигастральной области, возникающими через 3-4 часа после еды, приступами «голодных» и «ночных» болей, изжогой, отрыжкой кислотой, часто рвотой. Наиболее грозные осложнения — кровотечение, прободение язвы и ее злокачественное перерождение.
Язвенная болезнь 12п. кишки
Язвенная болезнь двенадцатиперстной кишки – это хроническое заболевание, характеризующееся возникновением язвенных дефектов слизистой ДПК. Протекает длительно, чередуя периоды ремиссии с обострениями. В отличие от эрозивных повреждений слизистой, язвы представляют собой более глубокие дефекты, проникающие в подслизистый слой стенки кишки. Язвенная болезнь двенадцатиперстной кишки встречается у 5-15 процентов граждан (статистика колеблется в зависимости от региона проживания), чаше встречается у мужчин. Язва двенадцатиперстной кишки в 4 раза более распространена, чем язва желудка.
Причины развития
Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Однако инфицирование хеликобактериями не всегда приводит к развитию заболевания, в большинстве случаев имеет место бессимптомное носительство.
Факторы, способствующие развитию язвенной болезни двенадцатиперстной кишки:
- алиментарные нарушения – неправильное, нерегулярное питание;
- частые стрессы;
- повышенная секреция желудочного сока и пониженная активность гастропротективных факторов (желудочных мукопротеинов и бикарбонатов);
- курение, в особенности натощак;
- продолжительный прием лекарственных препаратов, имеющих ульцерогенный (язвогенерирующий) эффект (чаще всего это препараты группы нестероидных противовоспалительных средств – анальгин, аспирин, диклофенак и др.);
- гастринпродуцирующая опухоль (гастринома).
Язвы двенадцатиперстной кишки, возникающие в результате приема лекарственных средств или сопутствующие гастриноме, являются симптоматическими и не входят в понятие язвенной болезни.
Классификация язвенной болезни
Язвенная болезнь различается по локализации:
- ЯБ желудка (кардии, субкардиального отдела, тела желудка);
- пептическая пострезекционная язва пилорического канала (передней, задней стенки, малой или большой кривизны);
- язва двенадцатиперстной кишки (луковичная и постбульбарная);
- язва неуточненной локализации.
По клинической форме различают острую (впервые выявленную) и хроническую язвенную болезнь. По фазе выделяют периоды ремиссии, обострения (рецидив) и неполной ремиссии или затухающего обострения. Язвенная болезнь может протекать латентно (без выраженной клиники), легко (с редкими рецидивами), среднетяжело (1-2 обострения в течение года) и тяжело (с регулярными обострениями до 3х и более раз в год).
Непосредственно язва двенадцатиперстной кишки различается по морфологической картине: острая или хроническая язва, небольшого (до полусантиметра), среднего (до сантиметра), крупного (от одного до трех сантиметров) и гигантского (более трех сантиметров) размера. Стадии развития язвы: активная, рубцующаяся, «красного» рубца и «белого» рубца. При сопутствующих функциональных нарушениях гастродуоденальной системы также отмечают их характер: нарушения моторной, эвакуаторной или секреторной функции.
Симптомы язвенной болезни двенадцатиперстной кишки
У детей и лиц пожилого возраста течение язвенной болезни иногда практически бессимптомное либо с незначительными проявлениями. Такое течение чревато развитием тяжелых осложнений, таких как перфорация стенки ДПК с последующим перитонитом, скрытое кровотечение и анемия. Типичная клиническая картина язвенной болезни двенадцатиперстной кишки – это характерный болевой синдром.
Боль чаще всего умеренная, тупая. Выраженность боли зависит от тяжести заболевания. Локализация, как правило, с эпигастрии, под грудиной. Иногда боль может быть разлитой в верхней половине живота. Возникает зачастую ночью (в 1-2 часа) и после продолжительных периодов без приема пищи, когда желудок пуст. После приема пищи, молока, антацидных препаратов наступает облегчение. Но чаще всего боль возобновляется после эвакуации содержимого желудка.
Боль может возникать по несколько раз в день на протяжении нескольких дней (недель), после чего самостоятельно проходить. Однако с течением времени без должной терапии рецидивы учащаются, и интенсивность болевого синдрома увеличивается. Характерна сезонность рецидивов: обострения чаще возникают весной и осенью.
Осложнения язвенной болезни двенадцатиперстной кишки
Основные осложнения язвы двенадцатиперстной кишки – это пенетрация, перфорация, кровотечение и сужение просвета кишки. Язвенное кровотечение возникает, когда патологический процесс затрагивает сосуды желудочной стенки. Кровотечение может быть скрытым и проявляться только нарастающей анемией, а может быть выраженным, кровь может обнаруживаться в рвоте и проявляться при дефекации (черный или с кровавыми прожилками кал). В некоторых случаях произвести остановку кровотечения можно в ходе эндоскопического исследования, когда источник кровотечения иногда удается прижечь. Если язва глубокая и кровотечение обильное – назначают хирургическое лечение, в остальных случаях лечат консервативно, корректируя железодефицит. При язвенном кровотечении пациентам прописан строгий голод, питание парентеральное.
Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией.
Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Пенетрация язвы – это глубокий дефект, поражающий стенку кишки с проникновением в смежные органы (печень или поджелудочную железу). Проявляется интенсивной болью колющего характера, которая может локализоваться в правом или левом подреберье, иррадиировать в спину в зависимости от месторасположения пенетрации. При изменении положения боль усиливается. Лечение в зависимости от тяжести консервативное, либо – при отсутствии результата – оперативное.
Стеноз двенадцатиперстной кишки возникает при выраженном отеке изъязвленной слизистой или формировании рубца. При сужении просвета возникает непроходимость (полная или частичная) двенадцатиперстной кишки. Зачастую она характеризуется многократной рвотой. В рвотных массах определяется пища, принятая задолго до приступа. Также из симптоматики характерна тяжесть в желудке (переполнение), отсутствие стула, вздутие живота. Регулярная рвота способствует снижению массы тела и обменным нарушениям, связанным с недостаточностью питательных веществ. Чаще всего консервативное лечение ведет к уменьшению отечности стенок и расширению просвета, но при грубых рубцовых изменениях стеноз может приобрести постоянный характер и потребовать оперативного вмешательства.
Диагностика язвенной болезни двенадцатиперстной кишки
При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. При дуоденальном зондировании получают данные о состоянии среды ДПК.
Наиболее информативным методом диагностики является гастроскопия – эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки. Оно дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При эндоскопическом исследовании возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
При рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв. Для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест. При лабораторном исследовании крови можно обнаружить признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки проводится строго по назначению врача-гастроэнтеролога, самолечение недопустимо в связи с тем, что самостоятельный прием препаратов, способствующих избавлению от боли ведет стуханию симптоматики и латентному развитию заболевания, что грозит осложнениями. Медикаментозная терапия язвенной болезни двенадцатиперстной кишки включает в себя меры по эрадикации Helicobacter и заживлению язвенных дефектов (чему способствует понижение кислотности желудочного сока).
Для подавления хеликобактерной инфекции применяют антибиотики широкого спектра действия (метронидазол, амоксициллин, кларитромицин), проводят антибиотикотерапию с течение 10-14 дней. Для снижения секреторной деятельности желудка оптимальными препаратами являются ингибиторы протонной помпы – омепразол, эзомепразол, ланзопразол, рабепразол. С той же целью применяют средства, блокирующие Н2-гистаминовые рецепторы слизистой желудка: ранитидин, фамотидин. В качестве средств, понижающих кислотность желудочного содержимого, применяют антациды. Гелевые антациды с анестетиками эффективны и в качестве симптоматически препаратов – облегчают боль, обволакивая стенку кишки. Для защиты слизистой применяют гастропротективные средства: сукральфат, препараты висмута, мизопростол.
При неэффективности консервативного лечения или в случае развития опасных осложнений прибегают к оперативному лечению. Операция заключается в иссечении или ушивании язвы двенадцатиперстной кишки. При необходимости для понижения секреции проводят ваготомию.
Профилактика и прогноз язвенной болезни двенадцатиперстной кишки
Меры профилактики развития язвенной болезни двенадцатиперстной кишки:
- своевременное выявление и лечение хеликобактерной инфекции;
- нормализация режима и характера питания;
- отказ от курения и злоупотребления алкоголем;
- контроль за принимаемыми лекарственными средствами;
- гармоничная психологическая обстановка, избегание стрессовых ситуаций.
Неосложненная язвенная болезнь при должном лечении и соблюдении рекомендаций по диете и образу жизни имеет благоприятный прогноз, при качественной эрадикации – заживление язв и излечение. Развитие осложнений при язвенной болезни утяжеляет течение и может вести к угрожающим жизни состояниям.
Источник
