Синдромы при гемолитической болезни новорожденного
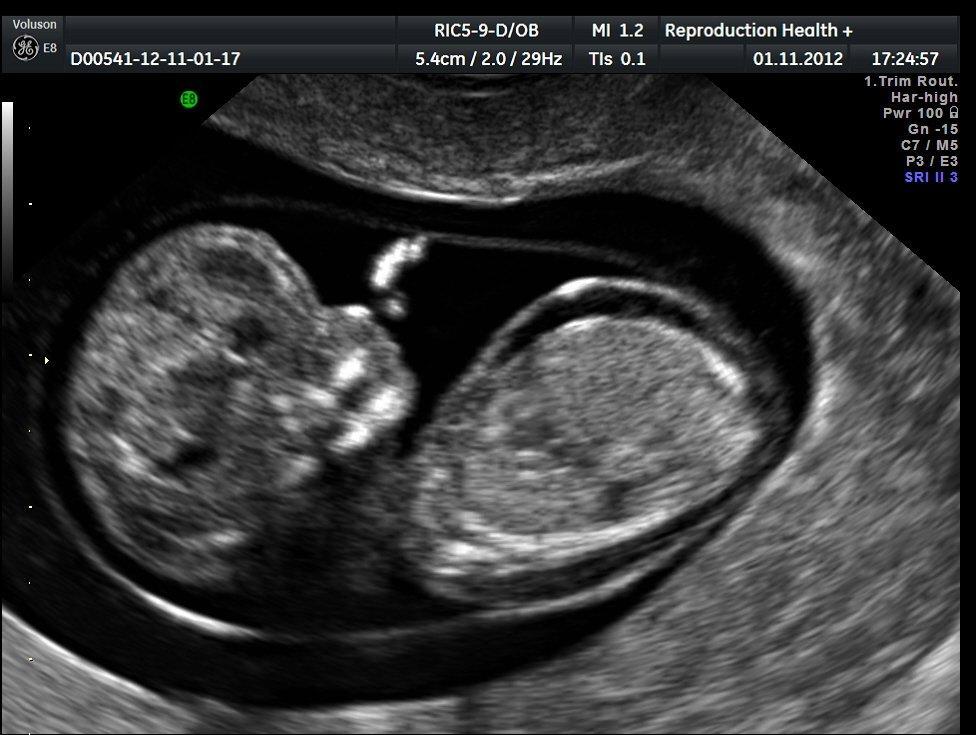
Гемолитическая болезнь новорожденных (ГБН) – патологическое состояние ребенка (плода), которое сопровождается распадом (гемолизом) эритроцитов, обусловленным несовместимостью его крови с материнской по эритроцитарным антигенам.
Общая информация
Эритроциты – клетки красного цвета, которые являются форменными элементами крови человека. Они выполняют очень важную функцию: доставляют кислород из легких к тканям и осуществляют обратный транспорт углекислого газа.
На поверхности эритроцитов находятся агглютиногены (белки-антигены) двух типов А и В, а плазме крови присутствуют антитела к ним – агглютинины α и ß – анти-А и анти-В соответственно. Различные комбинации этих элементов служат основой для выделения четырех групп по системе АВ0:
- 0(I) – нет обоих белков, есть антитела к ним;
- A (II) – есть белок А и антитела к В;
- B (III) – есть белок В и антитела к А;
- AB (IV) – есть оба белка и нет антител.
На оболочке эритроцитов находятся и другие антигены. Наиболее значимый из них – антиген D. При его наличии считается, что кровь обладает положительным резус-фактором (Rh+), а при отсутствии – отрицательным (Rh-).
Группа крови по системе АВ0 и резус-фактору имеет огромное значение во время беременности: конфликт крови матери и ребенка приводит к агглютинации (склеиванию) и последующему разрушению красных клеток, то есть к гемолитической болезни новорожденных. Она обнаруживается у 0,6% детей и без адекватной терапии приводит к тяжелым последствиям.
Причины
Причина гемолитической болезни новорожденных – конфликт крови ребенка и матери. Он возникает при следующих условиях:
- у женщины с резус-отрицательной (Rh-) кровью развивается резус-положительный (Rh+) плод;
- у будущей матери кровь относится к 0(I) группе, а у ребенка – к А(II) либо В(III);
- имеет место конфликт по другим антигенам.
В большинстве случаев ГБН развивается из-за резус-конфликта. Существует мнение, что несовместимость по системе АВ0 встречается еще чаще, но из-за легкого течения патологии ее не всегда диагностируют.
Резус-конфликт провоцирует гемолитическую болезнь плода (новорожденного) только при условии предшествующей сенсибилизации (повышения чувствительности) организма материи. Сенсибилизирующие факторы:
- переливание Rh+ крови женщине с Rh- независимо от возраста, в котором оно было осуществлено;
- предыдущие беременности, в том числе и прерванные после 5-6 недели, – риск развития ГБН увеличивается с каждыми последующими родами, особенно если они были осложнены отслойкой плаценты и хирургическими вмешательствами.
При гемолитической болезни новорожденных с несовместимостью по группе крови, сенсибилизация организма происходит в повседневной жизни – при употреблении некоторых продуктах, во время вакцинации, в результате инфекций.
Еще один фактор, повышающий риск патологии, – нарушение барьерных функций плаценты, происходящее в результате наличия хронических заболеваний у беременной женщины, неправильного питания, вредных привычек и так далее.
Патогенез
Патогенез гемолитической болезни новорожденных связан с тем, что иммунная система женщины воспринимает элементы крови (эритроциты) плода в качестве чужеродных агентов и вырабатывает антитела для их уничтожения.
При резус-конфликте Rh-положительные эритроциты плода проникают в кровь матери с Rh-. В ответ ее организм вырабатывает антирезус-антитела. Они проходят сквозь плаценту, попадают в кровь ребенка, связываются с рецепторами на поверхности его эритроцитов и уничтожают их. При этом в крови плода существенно снижается количество гемоглобина и повышается уровень неконъюгированного (непрямого) билирубина. Так развиваются анемия и гипербилирубинемия (гемолитическая желтуха новорожденных).
Непрямой билирубин – желчный пигмент, обладающий токсичным действием на все органы, – почки, печень, легкие, сердце и так далее. При высокой концентрации он способен проникать через барьер между кровеносной и нервной системами и повреждать клетки мозга, вызывая билирубиновую энцефалопатию (ядерную желтуху). Риск поражения мозга при гемолитической болезни новорожденных увеличивается в случае:
- снижения уровня альбумина – белка, который обладает способностью связывать и обезвреживать билирубин в крови;
- гипогликемии – дефицита глюкозы;
- гипоксии – нехватки кислорода;
- ацидоза – увеличения кислотности крови.
Непрямой билирубин повреждает клетки печени. В результате в крови возрастает концентрация конъюгированного (прямого, обезвреженного) билирубина. Недостаточное развитие у ребенка желчных протоков приводит к его плохому выведению, холестазу (застою желчи) и гепатиту.
Из-за выраженной анемии при гемолитической болезни новорожденных могут возникнуть очаги экстрамедуллярного (внекостномозгового) кроветворения в селезенке и печени. В итоге эти органы увеличиваются, а в крови появляются эритробласты – незрелые эритроциты.
Продукты гемолиза красных кровяных телец накапливаются в тканях органов, обменные процессы нарушаются, и возникает дефицит многих минеральных веществ – меди, кобальта, цинка, железа и других.
Патогенез ГБН при несовместимости по группе крови характеризуется сходным механизмом. Отличие состоит в том, что белки А и В созревают позже, чем D. Поэтому конфликт представляет опасность для ребенка ближе к концу беременности. У недоношенных детей распад эритроцитов не возникает.
Симптомы
Гемолитическая болезнь новорожденных протекает в одной из трех форм:
- желтушной – 88% случаев;
- анемической – 10%;
- отечной – 2%.
Признаки желтушной формы:
- желтуха – изменение цвета кожи и слизистых оболочек в результате накопления пигмента билирубина;
- снижение гемоглобина (анемия);
- увеличение селезенки и печени (гепатоспленомегалия);
- вялость, снижение рефлексов и тонуса мышц.
При конфликте по резусу желтуха возникает сразу после рождения, по AB0-системе – на 2-3 сутки. Оттенок кожи постепенно меняется от апельсинового до бледно-лимонного.
Если показатель непрямого билирубина в крови превышает 300 мкмоль/л, на 3-4 сутки может развиться ядерная гемолитическая желтуха у новорожденных, которая сопровождается поражением подкорковых ядер мозга. Ядерная желтуха характеризуется четырьмя этапами:
- Интоксикация. Для нее характерны потеря аппетита, монотонный крик, двигательная слабость, рвота.
- Поражение ядер. Симптомы – напряженность затылочных мышц, резкий крик, набухание родничка, тремор, опистотонус (поза с выгибанием спины), исчезновение некоторых рефлексов, брадикардия.
- Мнимое благополучие (улучшение клинической картины).
- Осложнения гемолитической болезни новорожденных. Появляются в конце 1 – начале 5 месяца жизни. Среди них – параличи, парезы, глухота, ДЦП, задержка развития и так далее.
На 7-8 день гемолитической желтухи у новорожденных могут возникнуть признаки холестаза:
- обесцвечивание кала;
- зеленовато-грязный оттенок кожи;
- потемнение мочи;
- повышение в крови уровня прямого билирубина.
При анемической форме клинические проявления гемолитической болезни новорожденных включают:
- анемию;
- бледность;
- гепатоспленомегалию;
- незначительное повышение или нормальный уровень билирубина.
Анемическая форма характеризуется наиболее легким течением – общее самочувствие ребенка почти не страдает.
Отечный вариант (внутриутробная водянка) – самая тяжелая форма ГБН. Признаки:
- бледность и сильный отек кожи;
- большой живот;
- выраженное увеличение печени и селезенки;
- вялость мышц;
- приглушение тонов сердца;
- расстройства дыхания;
- тяжелая анемия.
Отечная гемолитическая болезнь новорожденных приводит к выкидышам, мертворождению и гибели детей.
Диагностика
Диагностика ГБН возможна в пренатальный период. Она включает:
- Сбор анамнеза – уточнение количества предыдущих родов, выкидышей и переливаний, выяснение информации о состоянии здоровья старших детей,
- Определение резус-фактора и группы крови беременной, а также отца ребенка.
- Обязательное выявление противорезусных антител в крови женщины с Rh- не менее 3 раз за период вынашивания ребенка. Резкие колебания цифр считаются признаком конфликта. При несовместимости АВ0-системе контролируется титр аллогемагглютининов.
- УЗИ-сканирование – показывает утолщение плаценты, многоводие, увеличение печени и селезенки плода.
При высоком риске гемолитической болезни новорожденных на 34 неделе проводится амниоцентез – забор околоплодных вод через прокол в пузыре. При этом определяется плотность билирубина, уровень антител, глюкозы, железа и других веществ.
После рождения диагноз ГБН ставится на основании клинических симптомов и лабораторных исследований. Анализ крови показывает:
- уровень билирубина выше 310-340 мкмоль/л сразу после рождение и его рост на 18 мкмоль/л каждый час;
- концентрацию гемоглобина ниже 150 г/л;
- снижение числа эритроцитов с одновременным повышением эритробластов и ретикулоцитов (незрелых форм кровяных телец).
Также проводится проба Кумбса (показывает количество неполных антител) и отслеживается уровень противорезусных антител и аллогемагглютининов в крови матери и грудном молоке. Все показатели проверяются несколько раз в сутки.
Гемолитическая болезнь новорожденных дифференцируется от анемии, тяжелой асфиксии, внутриутробной инфекции, физиологической желтухи и других патологий.
Лечение
Лечение тяжелой гемолитической болезни новорожденных в пренатальный период осуществляется путем переливания эритроцитарной массы плоду (через вену пуповины) либо с помощью заменного переливания крови (ЗПК).
ЗПК – процедура поочередного выведения крови ребенка небольшими порциями и введения донорской крови. Она позволяет удалить билирубин и материнские антитела, одновременно восполнив потери эритроцитов. Сегодня для ЗПК используется не цельная кровь, а эритроцитарная масса, смешанная с замороженной плазмой.
Показания к ЗПК для доношенных детей с диагнозом «гемолитическая желтуха новорожденных»:
- билирубин в пуповинной крови выше 60 мкмоль/л и увеличение этого показателя на 6-10 мкмоль/л каждый час, уровень пигмента в периферической крови – 340 мкмоль/л;
- гемоглобин ниже 100 г/л.
В некоторых случаях процедуру повторяют через 12 часов.
Другие методы, применяемые для лечения ГБН новорожденных:
- гемосорбция – фильтрация крови через сорбенты, очищающие ее от токсинов;
- плазмаферез – удаление из крови части плазмы вместе с антителами;
- введение глюкокортикоидов.
Лечение ГБН при легком и среднетяжелом течении, а также после ЗПК или очищения крови включает медикаментозные средства и фототерапию.
Лекарства, используемые при гемолитической болезни новорожденных:
- белковые препараты и глюкоза внутривенно;
- индукторы печеночных ферментов;
- витамины, улучшающие работу печени и активизирующие обменные процессы, – Е, С, группы В;
- желчегонные средства в случае сгущения желчи;
- переливание эритроцитарной массы;
- сорбенты и очистительные клизмы.
Фототерапия – процедура облучения тела ребенка флуоресцентной лампой с белым или синим светом, в ходе которой непрямой билирубин находящейся в коже окисляется, а затем выводится из организма.
Отношение к грудному вскармливанию при ГБН у новорожденных неоднозначное. Ранее считалось, что ребенка можно прикладывать к груди только через 1-2 недели после рождения, поскольку к этому моменту в молоке уже нет антител. Сегодня врачи склоняются к тому, чтобы кормление грудью начиналось с первых дней, поскольку антирезусные антитела разрушаются в желудке ребенка.
Прогноз
Последствия гемолитической болезни новорожденных зависят от характера течения. Тяжелая форма может привести к гибели ребенка в последние месяцы беременности или в течение недели после рождения.
Если развивается билирубиновая энцефалопатия возможны такие осложнения, как:
- церебральный паралич;
- глухота, слепота;
- задержка развития.
Перенесенная гемолитическая болезнь новорожденных в старшем возрасте провоцирует склонность к частым заболеваниям, неадекватные реакции на вакцинацию, аллергию. У подростков наблюдаются снижение работоспособности, апатия, тревожность.
Профилактика
Профилактика гемолитической болезни новорожденных направлена на предупреждение сенсибилизации женщины. Основные меры – переливание крови только с учетом резус-фактора, недопущение абортов и так далее.
Поскольку главным сенсибилизирующим фактором при резус-конфликте являются предыдущие роды, в течение суток после появления первого ребенка с Rh+ (либо после аборта) женщине необходимо ввести препарат с иммуноглобулином анти-D. Благодаря этому эритроциты плода быстро выводятся из кровотока матери и не провоцируют образование антител при последующих беременностях. Недостаточная доза средства или его позднее введение существенно снижают эффективность процедуры.
Профилактика ГБН во время беременности при выявлении Rh-сенсибилизации включает:
- неспецифическую гипосенсибилизацию – введение детоксикационных, гормональных, витаминных, антигистаминных и других препаратов;
- гемосорбцию, плазмаферез;
- специфическую гипосенсибилизацию – пересадку лоскута кожи от мужа;
- ЗПК на сроке 25-27 недель с последующим экстренным родоразрешением.
Источник
Гемолитическая болезнь новорожденных, или ГБН – это врожденное заболевание, которое обуславливается несовместимостью крови матери и плода. ГБН у новорожденных является частой причиной желтухи. Родителям нужно знать при подозрении на ГБН новорожденного, что это за заболевание, почему оно появляется, какие у него последствия, и как лечится.
ГБН у новорожденных
Особенности ГБН у малышей
Первое описание этой патологии датируется еще XVII веком. В 1932 г. американские врачи показали, что тяжелая анемия, наблюдаемая у новорожденных, является проявлением гемолиза красных кровяных телец. В 1941 г. обнаружено, что причиной ГБН является несовместимость крови родителей по резус-фактору.
При ГБН новорожденного происходит массивный распад красных кровяных телец. Гемолиз является одним из факторов развития желтухи. В результате резус-конфликта компоненты крови развивающегося плода становятся для организма матери чужеродными. Из-за этого в материнском организме вырабатываются специфические антитела.
Антитела проникают в гематоплацентарный барьер, атакуют компоненты крови плода. Из-за этого уже в первые часы после рождения крохи начинается массированное поражение эритроцитов.
Причины ГБН
Причиной заболевания является несовместимость крови матери и ребенка из-за отличающегося резус-фактора. Также причиной может быть иммунный конфликт АВ0.
ГБН по АВО у новорожденных бывает в случае, если у матери первая группа крови, а у ребенка – вторая. Это объясняется тем, что А-антиген имеет большую активность, а титр антител А (они представлены альфа-агглютининами) намного выше. При сочетании групп крови 0 и А материнские антитела легко проникают сквозь плацентарный барьер.
Внимание! Такой тип конфликта протекает намного легче, нежели в результате несовместимости по резус-фактору.
Рождение больного малыша возможно и в тех случаях, когда был случай сенсибилизации матери (например, при переливании крови). Встречались случаи рождения больного ребенка и при нарушениях функций плаценты.
Механизм повреждающего действия антител выражается в их способности воздействовать на мембраны эритроцитов. Это приводит к снижению их активности и повышению проницаемости для фермента лактатдегидрогеназы. Из-за этого нарушается обмен веществ, и происходит гемолиз эритроцитов плода.
Развитие болезни
Развитие ГБН происходит по причине продолжительного воздействия на плод большого количества материнских антител в период 20-29 недели беременности. Заболевание может развиваться в период внутриутробного развития (после 29 недели), а также сразу же после родов.
В период беременности
Обычно ГБН развивается у плода после 29 недели гестации по причине большого количества материнских антител.
Во время родов
Первые признаки гемолитической болезни младенцев появляются уже с первых минут жизни младенца.
Симптомы болезни
Степень выраженности основных симптомов зависит от формы болезни. Общими признаками ГБН являются:
- значительное понижение тонуса мышц;
- угнетение жизненно важных рефлексов;
- увеличение размеров селезенки и печени;
- увеличение живота (он становится бочкообразным);
- анемия;
- значительное побледнение кожи;
- желтуха;
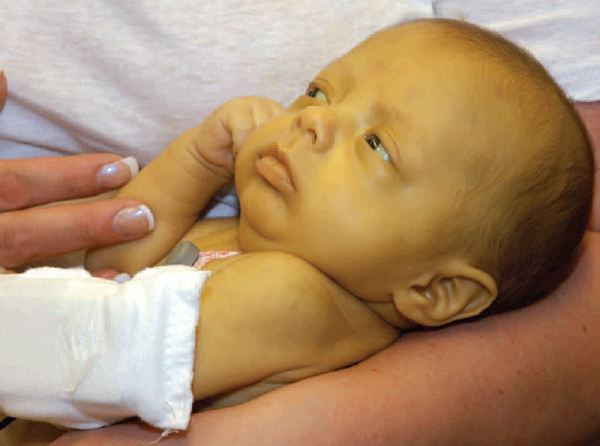
Желтуха у новорожденного
- общее беспокойство;
- симптом заходящего солнца (когда радужная оболочка частично скрывается под нижним веком).
Формы проявления
Выделяют такие клинико-морфологические формы заболевания:
- внутриутробную смерть плода;
- анемическую;
- желтушную;
- отечную.
Внутриутробная смерть плода
Она бывает в результате выраженных нарушений обмена веществ в результате конфликта антител.
Анемическая
Эта форма ГБН встречается примерно в 10-20% всех случаев. При осмотре новорожденного обращает на себя внимание резкая бледность кожи, слизистых оболочек. Печень и селезенка увеличены умеренно. Желтуха чаще всего отсутствует или слабо выражена. По мере того, как в крови повышается количество непрямого гемоглобина, ребенок становится более вялым. У него снижаются рефлексы.

Анемия у новорожденного
Желтушная
Она является наиболее частой клинической формой гемолитической болезни. Обусловлена гемолизом эритроцитов и увеличением количества непрямого билирубина. Это вещество оказывает токсическое воздействие на клетки, поражает почки, сердце, надпочечники, систему иммунной защиты.
Внимание! Врожденная желтуха обнаруживается уже с момента появления на свет ребенка. Постнатальная – манифестирует в первые часы или сутки жизни грудничка.
Отечная
Она развивается в результате массивного проникновения в кровяное русло материнских антител. Другое название болезни – водянка плода. Является одной из наиболее опасных форм ГБН.

Водянка плода
У крохи отмечается резкая бледность кожи (иногда она желтого цвета). Лицо округлое. Мышечный тонус понижен, рефлексы угнетены. Печень и селезенка значительно увеличены. Живот большой.
Диагностика
Выделяют пренатальную и постнатальную диагностику ГБН. Пренатальная диагностика включает в себя:
- акушерское наблюдение;
- обследование околоплодных вод;
- иммунологический мониторинг;
- УЗИ плода, плаценты.
К постнатальной диагностике относят такие меры:
- установление группы, резус-фактора;
- определение количества билирубина в крови;
- диагностика почасового прироста билирубина;
- общее обследование крови;
- иммунологические пробы.
Сочетание с другими симптомами
Во время профилактики врач оценивает наличие симптомов:
- анемии;
- желтухи;
- водянки;
- универсального отека.
Как отличить заболевание
Дифференциальный диагноз проводится с гемолитическими анемиями, конъюгационной желтухой, болезнями Криглера-Найяра, Люси-Дрисколла, некоторыми внутриутробными инфекциями. Для исключения талассемии и сфероцитоза необходимо определение осмотической резистентности красных кровяных телец, типа гемоглобина.
Лечение и предупреждение болезни
Цели лечения гемолитической болезни – коррекция уровня гипербилирубинемии, анемии, восстановление функций органов и систем. В роддоме таких новорожденных переводят в палату для интенсивной терапии.
Внимание! Вопрос о грудном вскармливании решается в индивидуальном порядке, оцениваются тяжесть анемии и общее состояние матери и ребенка.
В комплекс консервативных мер включены:
- стабилизация мембран клеток путем введения витаминов А, Е, раствора АТФ;
- антигеморрагическая терапия путем введения Дицинона, Андроксона, Этамзилата;
- введение желчегонных препаратов: Аллохола, сернокислой магнезии;
- применение сорбентов;
- дезинтоксикационное лечение раствором глюкозы, альбумина (при гипопротеинемии);
Важно! При анемии, инфекционных патологиях фотолечение не проводится.
- проведение очистительных клизм в первые часы жизни ребенка с целью удаления билирубина, содержащегося в меконии.
В комплекс оперативных мер включаются заменное переливание крови, плазмафарез, гемосорбция. Показания к переливанию крови:
- уровень билирубина – свыше 68 мкмоль/л;
- почасовой прирост этого вещества – свыше 9 мкмоль/л.
Замена крови проводится через пупочную вену. В нее вводится катетер. Небольшими порциями медленно выводится кровь ребенка и замещается попеременно эритроцитарной массой и плазмой.
С целью ускорения обмена веществ применяется фотолечение с помощью ламп синего, голубого, зеленого цветов с галогеновыми или вольфрамовыми лампами.

Фотолечение новорожденных
Для недопущения гемолиза применяется стандартный иммуноглобулин.
Профилактика
Профилактические меры по ГБН включают в себя такие рекомендации:
- планирование семьи;
- введение беременной женщине лимфовзвеси мужа;
- проведение УЗИ плода;
- при повышенном титре антител рекомендуется родоразрешение примерно на 36 нед.
Ошибочно называть рассматриваемое заболевание «геометрическая болезнь новорожденных». Родители должны знать при подозрении на ГБН у новорожденных, что это заболевание очень серьезное и требует немедленных врачебных мер. Специфических мер его профилактики нет.
Видео
Источник
