Синдромом педжета шреттера при беременности

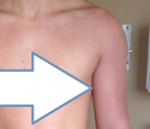
Синдром Педжета-Шреттера – это первичный тромбоз подключичной вены, связанный с интенсивной и повторяющейся нагрузкой на верхние конечности. Заболевание достаточно редкое, но характерное для физически активных молодых людей и ассоциированное с риском осложнений. Проявляется отеком, изменением кожной окраски, чувством распирания, болью, расширением подкожной венозной сети. Верификация диагноза проводится инструментальными методами – с помощью УЗДС, флебографии, МР- и КТ-ангиографии подключичной зоны. Лечение основано на сочетании консервативных и оперативных методик (антикоагулянты, селективный тромболизис, декомпрессионные техники).
Общие сведения
Синдром Педжета-Шреттера (тромбоз усилия или перенапряжения) назван в честь английского хирурга Д. Педжета, впервые подробно описавшего случай отека и синюшности верхней конечности (1875 г.), и австрийского отоларинголога Л. Шреттера, который в 1884 году высказал предположение о связи нарушений с повреждением вены на фоне мышечного напряжения. Заболевание составляет 30–40% спонтанных тромбозов подключично-подмышечного сегмента и 10–20% всех флеботромбозов верхних конечностей. Для общей популяции патология достаточно редкая – встречается у 1–2 человек на 100 тыс. населения в год. Обычно болеют молодые люди в возрасте от 20 до 30 лет (мужчины в 2–4 раза чаще), хотя зафиксированы случаи патологии даже у стариков и детей.
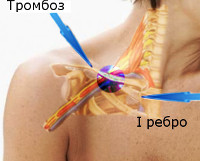
Синдром Педжета-Шреттера
Причины
Тромбоз перенапряжения обычно возникает при занятиях видами спорта, предполагающими постоянные и энергичные движения в плечевом поясе (с ретроверсией, гиперабдукцией, разгибанием руки) – борьбой и другими единоборствами, гимнастикой, плаванием. Ему подвержены баскетболисты, хоккеисты, игроки в бильярд. Аналогичная ситуация характерна для лиц, занимающихся физическим трудом (маляров, автослесарей, грузчиков, рабочих сталелитейных цехов). От 60% до 80% пациентов сообщают о наличии в анамнезе энергичных упражнений либо интенсивной мышечной работы.
Хотя заболевание имеет первичный характер, существуют определенные предпосылки для его развития. Доказана роль некоторых анатомических особенностей, способствующих повреждению (шейное ребро, врожденные спайки, гипертрофия сухожилий лестничных мышц, аномальное прикрепление реберно-ключичной связки). Они ограничивают подвижность подключичной вены, делая ее более восприимчивой к механической травматизации и сдавлению от физического усилия с участием плечевого пояса.
В отличие от флеботромбозов иной локализации (нижних конечностей, висцеральных), роль наследственных и приобретенных тромбофилий в развитии и прогрессировании синдрома Педжета-Шреттера остается неясной. Некоторые авторы описывают более высокую частоту мутаций фактора V Лейдена и протромбина, выявляя их у 2/3 пациентов с первичным поражением подключичного сегмента. Другие исследователи опровергают подобную связь, показывая, что встречаемость коагулопатий сопоставима с таковой в популяции.
Патогенез
Сужение венозного просвета опосредовано наружной компрессией гипертрофированной мускулатурой плечевого пояса (передней лестничной, подключичной, подлопаточной, большой грудной мышцами) с вовлечением костно-сухожильных образований, ограничивающих промежуток между сосудом и I ребром. Это создает чрезмерную нагрузку, приводящую к микротравме эндотелия с активацией коагуляционного каскада.
Морфологическую основу синдрома составляют нарушения в концевом отделе вены. Хроническая травматизация и гипоксия запускают гиперплазию интимы и синтез соединительнотканных волокон. Под влиянием фиброзных изменений сосудистая стенка становится ригидной, в ней развивается асептический флебит с пристеночным тромбообразованием.
Постоянная компрессия запускает патологический процесс в паравазальной клетчатке. Рыхлая соединительная ткань в окружении сосуда заменяется рубцовой. В результате вена становится менее подвижной, что лишь повышает риск дальнейшей травмы эндотелия. Стенка растягивается и повреждается всякий раз, когда изменяется диаметр реберно-ключичного пространства.
Прохождение циклов альтерации, локального воспаления, тромбирования и реканализации постепенно усиливает внутрисосудистые дефекты, ограничивая кровоток и приводя к стазу. Негативное воздействие сначала снижается благодаря образующимся коллатералям, но в дальнейшем пристеночные тромбы распространяются на смежные сегменты (подмышечный, плечевой).
Классификация
Тромбоз усилия в клинической флебологии относят к венозному варианту грудного компрессионного синдрома. Существует классификация по клиническому течению, согласно которой процесс проходит острую, подострую, хроническую стадии. Первая имеет несколько степеней тяжести, объективно различаемых по уровню венозной гипертензии в дистальных сегментах (в мм вод. ст.):
- Легкая (до 300 mm H2O). Внутрисосудистые нарушения носят ограниченный характер. Благодаря развитым коллатералям симптомы нарастают медленно и выражены слабо. Функция руки не страдает.
- Средняя (от 400 до 800 mm H2O). Присутствует распространенный флеботромбоз. Признаки венозной недостаточности сочетаются с артериальным спазмом. Нарушается функция верхней конечности.
- Тяжелая (до 1200–1300 mm H2O). Наблюдается переход тромботического процесса на подмышечную и плечевую зоны. Симптоматика резко выражена.
Давление в венах при хроническом течении патологии повышается умеренно. Перед острой стадией иногда наблюдается продромальный период, обусловленный постепенно прогрессирующим стенозом сосудистого просвета. Чем он короче, тем интенсивнее симптоматика флеботромбоза.
Симптомы
Заболевание развивается остро, на протяжении 24 часов после тяжелой физической нагрузки или движений с отведением и ротацией плеча наружу. Реже симптомы возникают без связи с какими-либо провоцирующими факторами. Обычно вовлекается правая (доминантная) конечность. Наиболее типичным признаком становится отек на стороне поражения с тенденцией к быстрому прогрессированию, нередко распространяющийся на верхнюю часть груди. После надавливания ямки не остается, что свидетельствует о венозном и лимфатическом застое со скоплением жидкости в подкожной клетчатке.
Асимметрия конечности в объеме и мышечной массе дополняется слабостью, чувством тяжести и напряжения, синюшностью (реже бледностью), повышением локальной температуры кожных покровов. Пациентов беспокоят ноющие боли различной интенсивности, отдающие в аксиллярную область. Сначала в локтевой ямке, а затем на плече, передневерхнем участке грудной стенки, у основания шеи заметны расширенные коллатерали (признак Уршеля). В аксиллярно-плечевой зоне может пальпироваться плотный болезненный тяж.
Несмотря на выраженные местные проявления, общее состояние не нарушается. Острые симптомы сохраняются в течение 1–3 недель, после чего процесс переходит в хроническую стадию. Пациенты отмечают чувство утомляемости и распирания в руке. Подкожные коллатерали становятся менее заметными, сохраняется умеренная плотность тканей.
Осложнения
Среди осложнений синдрома Педжета-Шреттера отмечают рецидивирующий тромбоз, эмболию легочной артерии, посттромботическую болезнь. Хотя некоторые исследования показывают более низкую частоту легочной эмболизации по сравнению с флеботромбозами нижней половины тела и катетер-ассоциированными поражениями, но вероятность опасного состояния все же представляется реальной и достаточно значимой. Распространенность посттромботической болезни при первичном процессе выше – до 46% случаев. Исключительно редко в остром периоде может возникнуть венозная гангрена.
Диагностика
Клинические признаки синдрома Педжета-Шреттера имеют сравнительно низкую специфичность. Лишь у половины пациентов при наличии явной симптоматики диагностируют флеботромбоз. В таких условиях исключительной важностью наделяются дополнительные методы:
- Ультразвуковое дуплексное сканирование вен. УЗДС признано лучшим способом начальной визуализации тромботических масс в подключичном сегменте. Обладая высокой чувствительностью (78–100%) и специфичностью (82–100%), позволяет дифференцировать свежий тромб от хронического, определить параметры кровотока в месте сужения, оценить процесс реканализации, выявить коллатерали. Трудности могут возникнуть при интимном расположении сосуда под ключицей, наличии фиброзно-измененных участков.
- МРТ и КТ с контрастированием сосудов. Магнитно-резонансная ангиография показывает высокую информативность при окклюзирующих тромбах, но плохо визуализирует пристеночные и «короткие» сгустки. КТ венография, помимо внутреннего просвета сосуда, дает представление об окружающих тканях, костных образованиях, ширине реберно-подключичного промежутка. Как методы второй линии, показаны при высокой клинической вероятности болезни и отрицательных результатах УЗДС.
- Традиционная флебография верхних конечностей. Используется в случаях, когда неинвазивная диагностика малоинформативна. Позволяет хорошо визуализировать подключично-подмышечную область, определив зоны компрессии и участки стеноза. Точность контрастной флебографии повышается выполнением пробы с наружной ротацией и отведением плеча. После верификации поражения диагностическая процедура может сразу перейти в лечебную, как часть мультимодальной стратегии, направленной на выполнение катетер-управляемого тромболизиса.
О нарушении венозного оттока удается косвенно судить по результатам флеботонометрии, лимфографии, кожной термометрии. Некоторые анатомические особенности костных структур видны на рентгенограмме грудной клетки. Коагулограмма показывает усиление свертывающей способности крови.
Диагностика синдрома Педжета-Шреттера осуществляется сосудистым хирургом (врачом-флебологом). Патологию необходимо дифференцировать с вторичными тромбозами, поверхностными тромбофлебитами, артериальной формой синдрома грудного выхода, лимфедемой. Отличать патологию приходится от окклюзии опухолями, распространенной флегмоны плеча, остеомиелита.
Лечение синдрома Педжета-Шреттера
Однозначного мнения в отношении стандартов лечения флеботромбоза, связанного с физическим усилием, нет. Относительная редкость патологии, недостаточная осведомленность, отсутствие больших рандомизированных испытаний не способствуют прояснению ситуации. Чаще всего ориентируются на комплексный подход, предполагающий использование нескольких методов коррекции:
- Консервативных. В острый период пораженной руке обеспечивают покой, придают несколько возвышенное положение (на косыночной повязке). С целью предотвращения прогрессирования тромботических изменений назначают антикоагулянты – низкомолекулярные гепарины, пероральные средства. Но одна лишь консервативная стратегия не способна обеспечить полноценное устранение симптомов и предупредить осложнения.
- Оперативных. Как метод выбора в оперативном лечении синдрома Педжета-Шреттера используют комбинацию селективного тромболизиса и декомпрессионных техник. Катетер-управляемое растворение сгустка выполняется в первые 7 суток после манифестации патологии локальным введением альтеплазы, тенектеплазы, стрептокиназы. Декомпрессия выполняется путем резекции первого ребра, ключицы, сухожилия передней лестничной мышцы.
Есть данные об эффективности венолизиса (удаления рубцовых изменений с внешней стенки сосуда), периваскулярной симпатэктомии. При необходимости декомпрессионные манипуляции дополняются прямой тромбэктомией с пластикой передней стенки сосуда. Роль шунтирующих операций требует дальнейших исследований.
В раннем послеоперационном периоде, чтобы предотвратить тугоподвижность плеча, назначают пассивные движения, массаж. Спустя 4 недели добавляют силовые упражнения, направленные на укрепление мышц. К полной активности пациенты возвращаются через 3–4 месяца.
Прогноз и профилактика
Хотя полное выздоровление случается редко, но прогноз для жизни при синдроме Педжета-Шреттера относительно благоприятный. Затрагивая преимущественно молодых активных людей, прогрессирующий тромбоз нередко ведет к инвалидизации. Из-за неадекватной терапии до 15% случаев осложняются легочной эмболией. Однако своевременная и правильная лечебная тактика позволяет достичь восстановления кровотока с низким риском рецидивов. Мероприятий первичной профилактики не разработано, для предупреждения повторных эпизодов у лиц с высоким риском тромботических состояний рекомендуют длительную антикоагулянтную терапию.
Источник
Синдром Педжета-Шреттера – затруднение оттока венозной крови по причине тромбоза глубоких сосудов плеча. Наиболее часто закупорка локализуется в подключичной и подмышечной венах. Заболевание является редким, на сегодняшний момент медицине известно всего 900 зарегистрированных случаев синдрома Педжета-Шреттера. В группе риска находятся профессиональные спортсмены и люди, занятые на работе, связанной с большой физической нагрузкой. Наиболее часто от патологии страдают мужчины в возрасте 20-40 лет, женщины заболевают в 4 раза реже.
Причины
Основная причина развития синдрома Педжета-Шреттера — травмирование сосуда. Во время физической нагрузки повреждается венозная оболочка, подобный процесс является пусковым механизмом тромбообразования. Существует предположение, что такие процессы могут происходить под первым ребром и ключицей: при физической нагрузке расстояние между ними сужается и проходящие в этой области сосуды сдавливаются.
Хроническое повреждение приводит к развитию асептического воспаления в венозной стенке, разрастается соединительная ткань, происходят процессы рубцевания. В результате просвет сосуда сужается. Такое состояние называют облитерирующим флебитом. В местах травмирования часто формируются пристеночные тромбы. К этому могут приводить привычные действия: подъем штанги для спортсменов или выполнение производственных действий.

В отличие от тромбозов другой локализации, синдром Педжета-Шреттера не поднимается выше по ходу сосуда, а наоборот, опускается дистально, к кисти. В результате происходит тромбоз плечевой вены.
Существуют предрасполагающие к подключичному тромбозу факторы:
- чрезмерная физическая нагрузка;
- анатомические особенности пациента: высокое положение первого ребра;
- искривление позвоночника;
- новообразования, увеличенные лимфоузлы или рубцовые процессы, сдавливающие сосуды;
- повреждение ключицы, особенно с формированием костной мозоли;
- патологии костной системы: дополнительное ребро или разрастание тканей позвонков;
- привычка пациента располагать голову на плече во время сна.
Симптомы
Клинические проявления отличаются по степени и интенсивности в зависимости от тяжести процесса, что зависит от степени сужения вены и стадии патологического процесса.
Стадии синдрома Педжета-Шреттера:
- острая;
- подострая;
- хроническая.
Симптомы тромбоза подключичной вены:
- внезапная сильная тупая боль в области ключицы и подмышечной впадины;
- иногда возникает мигрирующее ощущение жжения;
- жар в зоне поражения;
- покраснение или посинение кожи по ходу сосуда;
- отек, распространяющийся от кисти к ключице, нарастает и достигает максимума через 24 часа после начала болезни, рука утолщается, мышцы напряжены, по мере прогрессирования болезни отек приобретает рыхлый характер, может распространяться по верхней части груди;
- кисти становятся цианотичными при хронической форме патологии, в остром процессе вся верхняя конечность становится синюшной;
- в подмышечной области и на поверхности шеи проступает сосудистая сетка, в локтевой ямке и на предплечье видны расширенные вены;
- при поражении патологическим процессом плечевой вены нарастает отек, пораженная конечность становится холодной, пульс не прощупывается, есть риск гангрены;
- по мере регресса происходит обратное развитие симптоматики.
 Симптомы обычно возникают после физической нагрузки. Помимо перечисленных признаков болезни, больные чувствуют повышенную утомляемость, усталость. Среди непостоянных симптомов могут встречаться нарушения чувствительности. Интенсивность проявлений зависит от скорости и степени тромбоза подключичной вены и возможности восстановления кровотока по коллатеральным сосудам. При легкой степени нарушения состояние стабилизируется в течение 3-5 дней. При более выраженной симптоматике острая стадия длится 2-3 недели.
Симптомы обычно возникают после физической нагрузки. Помимо перечисленных признаков болезни, больные чувствуют повышенную утомляемость, усталость. Среди непостоянных симптомов могут встречаться нарушения чувствительности. Интенсивность проявлений зависит от скорости и степени тромбоза подключичной вены и возможности восстановления кровотока по коллатеральным сосудам. При легкой степени нарушения состояние стабилизируется в течение 3-5 дней. При более выраженной симптоматике острая стадия длится 2-3 недели.
Диагностика
Диагностика синдрома Педжета-Шреттера основывается на анализе характерной симптоматики и сборе анамнеза. Подтвердить предварительный диагноз позволяет флеботонометрия, лабораторные анализы и инструментальные исследования.
Общий анализ крови отображает наличие неспецифической воспалительной реакции: умеренное повышение уровня лейкоцитов на начальной стадии болезни. Причиной подобных изменений выступает гипоксия. Спустя 5-7 дней увеличивается скорость оседания эритроцитов. Изменяется функционирование свертывающей системы крови: растут показатели концентрации всех компонентов. При проведении коагулоргаммы отмечается повышение уровня фибриногена, появляется D-димер.
В случаях, когда объективных данных недостаточно для диагностики подключичного тромбоза, назначаются ультразвуковое исследование и флебография.
Флебоманометрия выявляет повышение венозного давления. УЗИ (дуплексное сканирование и ультразвуковая допплерография) позволяет определить сдавливание глубоких сосудов. Подключичная вена плохо визуализируется этими методами в виду ее глубокого расположения.
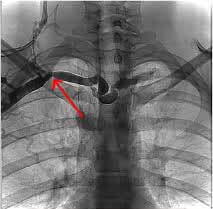
Флебография позволяет определить локализацию и распространенность тромба, а также степень развития коллатералей. Этот метод исследования предусматривает введение контрастного вещества и проводится наиболее часто в случае, когда предполагается выполнение тромболизиса. Рентгенография определяет костные причины нарушения кровообращения.
Лечение
Синдромом Педжета-Шреттера, как правило, лечится консервативно. Целью терапии является остановка процесса тромбообразования, фиксация сгустка к сосудистой стенке, снятие спазма, подавление воспаления и восстановление микроциркуляции в тканях.
Для поврежденной конечности следует создать условия покоя, придерживать ее в приподнятом состоянии. Традиционное лечение синдрома Педжета-Шреттера включает использование следующих групп препаратов:

- антикоагулянты (Гепарин с переходом на Варфарин);
- спазмолитики (Но-шпа);
- фибринолитики (Стрептокиназа в первые 5 суток);
- флавоноиды (Венорутон);
- антиагреганты (Трентал).
У молодых пациентов, при условии свежего тромба, предпочтительнее удаление закупорки с помощью процедуры тромболизиса, что позволяет полностью удалить тромботические массы и восстановить кровоток.
После курса лечения пациенту следует периодически проходить терапию для профилактики повторного тромбофлебита.
Хирургическое вмешательство при подключичном тромбозе проводится в случае, если консервативное лечение не дало необходимого эффекта, а также при тяжелом нарушении трофики тканей и угрозе осложнений. Проводятся следующие типы операций:
- тромбоэктомия;
- шунтирование.
Осложнение и прогноз
Подключичный тромбоз в большинстве случаев не несет угрозу для жизни. Острый тромбоз подключичной вены при своевременном оказании помощи редко приводит к каким-либо последствиям. При тяжелом нарушении кровообращения есть риск некроза тканей и развития гангрены. Появление одышки, резкой боли в груди, холодного опта, бледности кожного покрова, является признаком тромбоэмболии легочной артерии. Это состояние может привести к летальному исходу и требует оказания скорой медицинской помощи.
Для того чтобы избежать развития синдрома Педжета-Шреттера, необходимо ограничить нагрузку на руки, избегать подъема тяжестей и неудобных поз для сна, а также и вовремя лечить хронические заболевания грудного и шейного отдела позвоночника. Благодаря своевременно проведенной диагностике и терапии подключичного тромбоза можно избежать развития осложнений. Большинству пациентов для устранения нарушения оттока достаточно консервативной терапии. Если прием медикаментов не дает результата в течение 2 месяцев, проводится операция.
Видео: о синдроме Педжета-Шрёттера
Источник
