Синдроме wpw что это такое

Синдром WPW — что это?
Синдром Вольфа-Паркинсона-Вайта (он же синдром WPW) — это врожденная аномалия строения сердца, характеризующаяся наличием дополнительного проводящего пути (пучка Кента), который нарушает сердечный ритм. При данном заболевании сердечные импульсы проводятся по пучку Кента, соединяющему желудочки и предсердия. В результате происходит предвозбуждение желудочков.
Согласно статистическим данным, нарушение ритма сердца из-за синдрома WPW выявляется только в 0,15–2 % случаев. Чаще болезнь встречается среди мужчин, обычно проявляется в 10–20 лет. Она приводит к тяжелым нарушениям сердечного ритма, требует особого подхода к диагностике и лечению, может представлять угрозу для жизни больного.
Классификация синдрома WPW
В кардиологии различают феномен ВПВ и синдром ВПВ. Для первого характерны электрокардиографические признаки проведения сердечного импульса по дополнительным соединениям и перевозбуждения желудочков. При этом клинические проявления АВ реципрокной тахикардии отсутствуют. Синдром сердца WPW — это сочетание перевозбуждения желудочков с симптомами тахикардии.
С учетом морфологического субстрата ученые выделяют следующие анатомические виды синдрома ВПВ:
1. С добавочными мышечными АВ-волокнами. Мышечные волокна могут:
- проходить через добавочное правое/левое париетальное АВ-соединение;
- идти от ушка правого/левого предсердия;
- быть связанными ваневризмой синуса Вальсальвы/средней вены сердца;
- идти через фиброзное аортально-митральное соединение;
- быть парасептальными, септальными верхними/нижними.
2. С пучками Кента (мышечные АВ-волокна), происходящими из рудиментарной ткани:
- и входящими в миокард правого желудочка;
- и входящими в правую ножку пучка Гиса (атрио-фасцикулярные).
По характеру проявления классифицируют:
- Манифестирующий синдром WPW. Характеризуется постоянным наличием дельта-волны, эпизодами атриовентрикулярной реципрокной тахикардии и синусовым ритмом;
- Преходящий синдром WPW (он же интермиттирующий синдромWPW). На ЭКГ диагностируется синусовый ритм, преходящеепредвозбуждение желудочков, верифицированная атриовентрикулярная реципрокная тахикардия;
- Скрытый синдром WPW. Описывается ретроградным проведением по пучку Кента. На ЭКГ выявляются эпизоды атриовентрикулярной реципрокной тахикардии (в состоянии покоя аномалия с помощью ЭКГ не диагностируется). Проявляется приступами тахикардии.
По расположению пучки Кета могут быть:
- левосторонними (идут от левого предсердия к левому желудочку);
- правосторонними (идут от правого предсердия к правому желудочку);
- парасептальными (идут около сердечной перегородки).
Расположение дополнительного проводящего пути учитывается кардиологами-аритмологами при выборе наиболее эффективной техники операционного доступа (через вену либо через бедренную артерию).
Синдром ВПВ и беременность
Синдром ВПВ, клинически себя никак не проявляющий, не требует дополнительного лечения. Но во время беременности заболевание может заявить о себе пароксизмальными нарушениями сердечного ритма. Тогда необходима консультация кардиолога и подбор эффективного лечения.
При очень частых приступах тахикардии на фоне синдрома WPW беременность противопоказана. Это объясняет тем, что болезнь в любой период может перейти в опасное для жизни нарушение ритма. К тому же тахикардия часто провоцирует недостаточное кровообращение в органах и тканях, что негативно отражается не только на состоянии матери, но и на развитии плода.
Причины синдрома WPW
Синдром ВПВ — это врожденное заболевание. Причина его возникновения состоит в мутации генов, из-за чего при закладке и формировании сердца во внутриутробном периоде образуются мостики между желудочком и предсердием. Вырастает пучок Кента.
У больных синдромом WPW распространение возбуждения от предсердий к желудочкам идет по аномальным путям проведения. Как результат, миокард желудочков возбуждается раньше, чем если бы импульс распространялся обычным путем (АВ-узел, пучок и ветви Гиса). На ЭКГ перевозбуждение желудочков отражается в виде дельта-волны (дополнительная волна деполяризации). При этом длительность QRS увеличивается, а интервал P-Q(R), напротив, укорачивается.
В момент поступления в желудочки основной волны деполяризации их столкновение в сердечной мышце фиксируется в виде немного уширенного и деформированного сливного комплекса QRS.
Аномальное возбуждение желудочков провоцирует нарушение последовательности реполяризационных процессов. На ЭКГ это выглядит как дискордантный комплекс QRS, смещение RS-T сегмента и изменение полярности зубца T.
Развитие мерцания и трепетания предсердий, суправентрикулярной тахикардии при синдроме WPW объясняется формированием круговой волны возбуждения. Импульс движется по узлу АВ в направлении от предсердий к желудочкам, а по дополнительным путям — от желудочков к предсердиям.
Симптомы синдрома WPW
Симптомы синдрома ВПВ обычно слабо выраженные. К ним относятся нарушения сердечного ритма:
- трепетание предсердий;
- фибрилляция предсердий;
- реципрокная наджелудочковая тахикардия;
- желудочковая тахикардия;
- желудочковая/предсердная экстрасистолия.
В свою очередь приступы учащенного ритмичного/неритмичного сердцебиения сопровождаются:
- «трепыханием»/замиранием сердца;
- приступами удушья (чувство нехватки воздуха);
- головокружениями;
- учащением пульса;
- артериальной гипотензией;
- слабостью, потерей сознания.
Ухудшение состояния больного может возникать после употребления спиртного, эмоционального либо физического перенапряжения.
В большинстве случаев пароксизм аритмии при синдроме ВПВ можно прекратить, глубоко вдохнув и задержав воздух. Затяжные приступы требуют экстренной госпитализации и лечения под наблюдением кардиолога.
Если Вы обнаружили у себя схожие симптомы, незамедлительно
обратитесь к врачу. Легче предупредить болезнь,
чем бороться с последствиями.
Диагностика синдрома WPW
Диагностика синдрома ВПВ у детей и взрослых включает проведение комплексного клинико-инструментального обследования. Проводятся:
- Регистрация ЭКГ в 12 отведениях;
- Мониторирование ЭКГ по Холтеру. На область сердца крепятся электроды, идущие к портативному аппарату-рекордеру. С ними больной ходит от одних суток и более. При этом он ведет обычный образ жизни, все свои действия и ощущения записывает в дневник;
- Трансторакальная эхокардиография. Современный метод неинвазивной визуализации сердца с помощью отражаемых ультразвуковых сигналов. Позволяет оценить морфологические и функциональные структуры органа;
- Чреспищеводная электрокардиостимуляция. Включает введение в пищевод электрода, подачу стимулирующих электрических импульсов, определение пороговых значений стимуляции, интерпретацию информационных показаний ЭКГ;
- Эндокардиальное электрофизиологическое исследование сердца. Направлено на регистрацию и мониторирование разных показателей работы сердца с помощью регистрационной аппаратуры и специальных датчиков. Дает возможность максимально точно определить количество и расположение дополнительных путей (пучков Кена), верифицировать клиническую форму заболевания и оценить эффективность лекарственной терапии или ранее проведенной радиочастотной катетерной абляции;
- Ультразвуковая диагностика. Позволяет выявить сопутствующие патологии пороки сердца, кардиомиопатию.
К электрокардиографическим признакам синдрома сердца ВПВ относятся:
- укороченный PQ-интервал (не превышает 0,12 с);
- дельта-волна;
- деформированный сливной QRS-комплекс.
В ходе постановки диагноза обязательно проводится дифференциальная диагностика синдрома ВПВ с блокадами ножек пучка Гиса.
Лечение синдрома ВПВ сердца
Если пароксизмы аритмии отсутствуют, синдром ВПВ не требует специального лечения. При ярко выраженных приступах, сопровождающихся гипотензией, симптомами сердечной недостаточности, стенокардией, синкопэ, встает вопрос о проведении консервативного либо хирургического лечения.
Консервативные методы направлены на предупреждение приступов учащенного сердцебиения (тахикардии). Больному назначаются:
- Профилактические антиаритмические препараты (Амиодарон, Флекаинид, Пропафенон, Аденозин и др.);
- Бета-адреноблокаторы — препятствуют стимуляции рецепторов к норадреналину и адреналину (Эсмолол);
- Блокаторы медленных кальциевых каналов — оказывают воздействие на клетки сосудов и сердца, снижают частоту сердечных сокращений, уменьшают тонус сосудов;
- Сердечные гликозиды — увеличивают силу сердечных сокращений.
С целью прекращения приступов тахикардии используется внутривенное введение антиаритмических лекарственных препаратов.
В некоторых случаях купировать пароксизмы аритмий помогают:
- проба Вальсавы;
- массаж каротидного синуса;
- внутривенное введение АТФ.
Если консервативная терапия не способствует улучшению состояния больного и симптомы тахикардии не исчезают, проводится хирургическое лечение синдрома WPW. Показаниями к нему также служат:
- противопоказания к длительной лекарственной терапии;
- частые приступы фибрилляции предсердий;
- наличие приступов тахиаритмии, осложненных гемодинамическими нарушениями.
Операция носит название радиочастотной катетерной абляции. Проводится под местной анестезией. Во время нее к сердцу через бедренные сосуды подводится специальная тонкая трубочка — проводник. По ней подается импульс, который разрушает пучок Кента. Эффективность радиочастотной абляции по статистическим данным составляет 95 %. В 2 % случаев возможны рецидивы заболевания — ткани, подвергшиеся абляции, самовосстанавливаются. Тогда требуется повторная операция.
Важно знать, что при синдроме ВПВ противопоказаны занятия спортом.
Опасность синдрома ВПВ
Синдром ВПВ, проявляющийся приступами тахикардии, снижает качество жизни больного. К серьезным травмам и несчастным случаям могут привести потери сознания во время пароксизмов.
Помимо этого реципрокные АВ-тахикардии при WPW синдроме относятся к категории предфибрилляторных аритмий. Это значит, что частые приступы заболевания способны привести к более опасной и сложной фибрилляции предсердий, которая в свою очередь может трансформироваться в фибрилляцию желудочков и привести к летальному исходу.
Профилактика синдрома WPW
Специфической профилактики заболевания не существует. Если в результате ЭКГ у пациента выявлен синдром ВПВ, он должен регулярно обследоваться у кардиолога (даже если симптомы его не беспокоят). При проявлении признаков патологии нужно незамедлительно подобрать грамотное лечение.
Лицам, состоящим в родственных связях с больным синдромом WPW, рекомендуется пройти плановое обследование, чтобы исключить развитие данной патологии у себя. Диагностика должна включать: суточное мониторирование электрокардиограммы, электрокардиограмму, электрофизиологические методы.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Источник

Синдром WPW (синдром Вольфа-Паркинсона-Уайта) – врожденное генетически обусловленное заболевание сердца, имеющее специфические электрокардиографические признаки и во многих случаях проявляющееся клинически. Что это за синдром и что рекомендуют кардиологи в случае его обнаружения, узнаете из данной статьи.
Что это такое
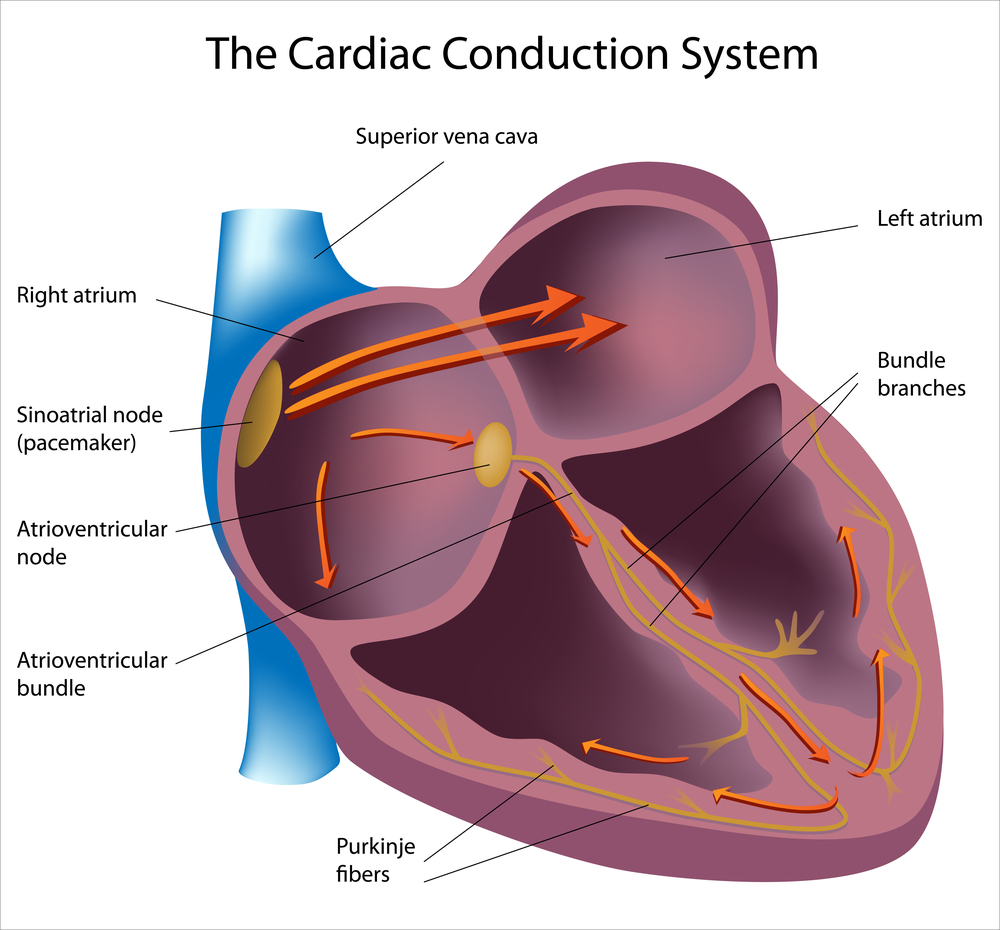
В норме возбуждение сердца идет по проводящим путям из правого предсердия в желудочки, на некоторое время задерживаясь в скоплении клеток между ними, атриовентрикулярном узле. При синдроме WPW возбуждение идет в обход атриовентрикулярного узла по дополнительному проводящему пути (пучку Кента). При этом задержки импульса нет, поэтому желудочки возбуждаются преждевременно. Таким образом, при синдроме WPW наблюдается предвозбуждение желудочков
Синдром WPW встречается у 2 – 4 человек из 1000 населения, у мужчин чаще, чем у женщин. Он чаще всего проявляется в молодом возрасте. Со временем проводимость по дополнительному пути ухудшается, и с возрастом проявления синдрома WPW могут исчезать.
Синдром WPW чаще всего не сопровождается какими-либо другими заболеваниями сердца. Тем не менее он может сопутствовать аномалии Эбштейна, гипертрофической и дилатационной кардиомиопатиям и пролапсу митрального клапана.
Синдром WPW является причиной освобождения от призыва на срочную армейскую службу с категорией годности «В».
Изменения на электрокардиограмме
Отмечается укорочение интервала P-Q менее 0,12 с, что отражает ускоренное проведение импульса от предсердий в желудочки.
Комплекс QRS деформирован и расширен, в его начальной части имеется пологий наклон – дельта-волна. Она отражает проведение импульса по дополнительному пути.
Синдром WPW может быть явным и скрытым. При явном его электрокардиографические признаки имеются постоянно иди периодически (преходящий синдром WPW). Скрытый синдром WPW выявляется лишь при возникновении пароксизмальных аритмий.
Симптомы и осложнения
 У части больных синдром WPW синдром проявляется приступами аритмии.
У части больных синдром WPW синдром проявляется приступами аритмии.
Синдром WPW в половине случаев никогда не проявляется клинически. В этом случае иногда говорят об изолированном электрокардиографическом феномене WPW.
Примерно у половины больных с синдромом WPW возникают пароксизмальные аритмии (приступы нарушений ритма с высокой частотой сердечных сокращений).
В 80% случаев аритмии представлены реципрокными наджелудочковыми тахикардиями. В 15% случаев появляется фибрилляция предсердий, а в 5% случаев – трепетание предсердий.
Приступ тахикардии может сопровождаться ощущением частого сердцебиения, одышкой, головокружением, слабостью, потливостью, чувством перебоев в работе сердца. Иногда появляется давящая или сжимающая боль за грудиной, являющаяся симптомом нехватки кислорода в миокарде. Появление приступов не связано с нагрузкой. Иногда пароксизмы купируются самостоятельно, а в некоторых случаях требуют применения антиаритмических препаратов или кардиоверсии (восстановление синусового ритма с помощью электрического разряда).
Диагностика
Синдром WPW может быть диагностирован при электрокардиографии. В случаях преходящего синдрома WPW его диагностика проводится с использованием суточного (холтеровского) мониторирования электрокардиограммы.
При обнаружении синдрома WPW назначается электрофизиологическое исследование сердца.
Лечение
Бессимптомное течение синдрома WPW лечения не требует. Обычно пациенту рекомендуется ежегодно проходить суточное мониторирование электрокардиограммы. Представителям некоторых профессий (летчики, водолазы, водители общественного транспорта) дополнительно проводится электрофизиологическое исследование.
При обморочных состояниях проводят внутрисердечное электрофизиологическое исследование сердца с последующим разрушением (деструкцией) дополнительного пути.
Катетерная деструкция разрушает дополнительный путь возбуждения желудочков, в результате они начинают возбуждаться нормальным путем (через атриовентрикулярный узел). Этот метод лечения эффективен в 95% случаев. Она особенно показана людям молодого возраста, а также при неэффективности или непереносимости антиаритмических препаратов.
При развитии пароксизмальных наджелудочковых тахикардий восстанавливают синусовый ритм с помощью антиаритмических препаратов. При частых приступах возможно длительное назначение лекарств с профилактической целью.
Фибрилляция предсердий требует восстановления синусового ритма. Эта аритмия при синдроме WPW может перейти в фибрилляцию желудочков, что угрожает жизни больного. Для предупреждения приступов фибрилляции предсердий (мерцательной аритмии) проводится катетерная деструкция дополнительных проводящих путей или антиаритмическая терапия.
Анимированное видео на тему «WPW (Wolff-Parkinson-White Syndrome)» (англ.):
Источник
При синдроме Вольфа-Паркинсона-Белого (WPW) дополнительный электрический путь между верхней и нижней камерами сердца вызывает быстрое сердцебиение. Дополнительный путь присутствует при рождении довольно редко.
- Был описан в 1930 году Луи Вольфом, Джоном Паркинсоном и Полом Дадли Уайтом.
- Синдром Вольфа-Паркинсона-Белого (ВПВ) представляет собой комбинацию врожденного вспомогательного пути и эпизодов тахиаритмии.
- Заболеваемость 0,1 – 3,0 на 1000.
- Связан с риском внезапной сердечной смерти.
Эпизоды быстрого сердечного ритма обычно не опасны для жизни, но могут спровоцировать серьезные проблемы. Лечение останавливает или предотвращает эпизоды быстрого сердцебиения. Процедура на основе катетера (абляция) исправляет проблемы сердечного ритма.
У большинства людей, которые имеют дополнительный электрический путь нет быстрого биения сердца. Синдром Wolff-Parkinson-White, обнаруживается только случайно во время обследования. Хотя синдром ВПВ часто безвреден, врачи рекомендуют освобождать детей и взрослых от занятий спортом.
Симптомы
Люди всех возрастов, включая младенцев, могут испытывать симптомы, связанные с WPW.
Симптомы синдрома WPW являются результатом быстрого сердечного ритма. Они чаще всего появляются впервые в подростковом возрасте или в возрасте 20 лет. Общие симптомы синдрома ВПВ:
- Ощущение быстрых, трепещущих или стучащих сердечных сокращений (сердцебиение);
- Головокружение;
- Сбивчивое дыхание;
- Обморок;
- Усталость;
- Тревожность.
Эпизод очень быстрого сердечного ритма начинаются внезапно и длятся несколько секунд или несколько часов. Они могут возникать во время тренировки или в состоянии покоя. Кофеин или другие стимуляторы, алкоголь являются спусковым механизмом для этого синдрома.
Со временем симптомы WPW исчезают у 25 процентов людей, которые их испытывали.
Симптомы в более серьезных случаях
Около 10-30% людей с синдромом WPW иногда испытывают нерегулярное биение сердца, известное как фибрилляция предсердий. Признаки и симптомы WPW:
- Грудная боль;
- Стеснение в груди;
- Затрудненное дыхание;
- Обморок.
Симптомы у младенцев
Признаки и симптомы у детей с синдромом WPW могут включать:
- Бледный цвет кожи;
- Беспокойство или раздражительность;
- Быстрое дыхание;
- Плохое питание.
Когда нужно обратиться к врачу
Ряд состояний может вызвать нерегулярное сердцебиение (аритмия). Важно получить быстрый, точный диагноз и надлежащий уход. Обратитесь к врачу, если вы или ваш ребенок испытываете какие-либо симптомы, связанные с синдромом WPW.
Вызовите экстренную медицинскую помощь, если у возникли какие-либо из следующих симптомов:
- Быстрое или нерегулярное сердцебиение;
- Затрудненное дыхание;
- Грудная боль.
Причины
Дополнительный электрический путь в сердце, который вызывает быстрое сердцебиение, присутствует при рождении. Аномальный ген является причиной небольшого процента людей с ВПВ. Синдром также связан с некоторыми формами врожденных пороков сердца, такими как аномалия Эбштейна.
 Нормальная сердечная электрическая система
Нормальная сердечная электрическая система
Мало что известно о том, почему развивается дополнительный путь. ВПВ чаще встречается у мужчин, чем у женщин.
Нормальное сердцебиение
Ваше сердце состоит из четырех камер – двух верхних камер (предсердий) и двух нижних (желудочков). Ритм сердца контролируется в правом предсердии (узел синуса). Синусовый узел создает электрические импульсы, которые генерируют сердцебиение.
Эти электрические импульсы проходят через предсердия, вызывая сокращения мышц, которые перекачивают кровь в желудочки.
Затем электрические импульсы поступают в группу клеток, называемую атриовентрикулярным (АВ) узлом – обычно это единственный путь прохождения сигналов от предсердий к желудочкам. AV-узел замедляет электрический сигнал перед отправкой его в желудочки.
Эта небольшая задержка позволяет желудочкам заполняться кровью. Когда электрические импульсы достигают желудочков, мышечные сокращения перекачивают кровь в легкая и остальная часть тела.
Аномальная электрическая система в ВПВ
Предварительное возбуждение относится к ранней активации желудочков из-за импульсов, обходящих AV-узел через вспомогательный путь.
- Аксессуарные пути, известные как обходные пути, являются аномальными путями проводимости, образованными во время развития сердца, и могут существовать в различных анатомических местах, у некоторых пациентов могут быть множественные пути
- В ВПВ дополнительный путь часто упоминается как Bundle of Kent или атриовентрикулярный обходной путь.
- Вспомогательный путь может вести импульсы либо антероградно, в направлении желудочка, ретроградно, вдали от желудочка, либо в обоих направлениях.
- Большинство путей позволяют производить проводимость в обоих направлениях. Только ретроградная проводимость, происходит в 15% случаев, редко наблюдается антеградная.
- Направление проводимости влияет на появление ЭКГ в синусовом ритме и при тахиаритмии.
- Tachyarrythmia облегчается путем формирования повторной схемы, включающей дополнительный путь, называемый атриовентрикулярной повторной тахикардией (AVRT).
Tachyarrythmia также улучшается прямой проводимостью от предсердий к желудочкам через вспомогательный путь, минуя AV-узел, наблюдаемый с фибрилляцией предсердий или трепетанием предсердий в сочетании с ВПВ
Осложнения
Для многих людей синдром WPW не вызывает серьезных проблем. Но могут возникнуть осложнения, и не всегда можно узнать риск серьезных сердечных проблем. Если расстройство не лечится, и особенно если у присутствуют другие сердечные заболевания, вы можете испытать:
- Обмороки;
- Быстрое сердцебиение;
- Редко, внезапная смерть.
 Схема повторного ввода во время AVRT (ретроградная проводимость через Bundle of Kent)
Схема повторного ввода во время AVRT (ретроградная проводимость через Bundle of Kent)
ЭКГ синусового ритма
Наличие пути предварительного возбуждения приводит к ряду изменений ЭКГ в синусовом ритме.
Особенности ЭКГ ВПВ при синусовом ритме:
- PR интервал <120 мс
- Дельта-волна- медленный рост начальной части QRS
- Продление QRS> 110 мс
- ST Сегмент и T-волны диссонирующие изменения, то есть в противоположном направлении к основному компоненту комплекса QRS
Псевдо-инфарктную картину можно наблюдать у 70% пациентов – из-за отрицательно отклоненных дельта-волн нижних – передних проходах («псевдо-Q-волны») или как R-волна V1-3 (имитация заднего инфаркта).
Особенности предварительного возбуждения могут быть тонкими или присутствовать только с перерывами.
- Предварительное возбуждение более выраженно при увеличении блуждающего тонуса, во время маневров Вальсальвы или с АВ-блокадой, например, лекарственной терапией

ВПВ бывает двух типов: A или B.
- Тип A имеет положительную дельта-волну во всех прекардиальных выводах с R / S> 1 в V1
- Тип B имеет отрицательную дельта-волну в выводах V 1и V 2
У пациентов с ретроградной проводимостью все антеградные проводимости происходят через AV-узел, поэтому на ЭКГ в синусовом ритме не наблюдаются особенности ВПВ (поскольку не происходит предварительного возбуждения). Это называется «скрытым путем».
- Пациенты со скрытым путем могут испытывать тахиартримии, поскольку путь является частью схемы повторного входа
Атриовентрикулярная повторная тахикардия (AVRT)
AVRT – это форма пароксизмальной наджелудочковой тахикардии.
Схема повторного включения формируется с помощью обычной системы проводимости и вспомогательного пути, приводящего к движению.
- Во время тахиартриймы функции предварительное возбуждение теряется, поскольку вспомогательный путь является частью схемы повторного возбуждения.
- AVRT часто вызывает преждевременные предсердные или преждевременные желудочковые ритмы.
AVRT подразделяют на ортодромическую или антидермическую проводимость, основанную на направлении повторной индукции и морфологии ЭКГ.
Механизмы ортодромической (левой) и антестомической (правой) атриовентрикулярной рецидивной тахикардии.
AVRT с ортодромной проводимостью
При ортодромной AVRT антероградная проводимость происходит через AV-узел с ретроградной проводимостью, происходящей через дополнительный путь. Это может произойти у пациентов со скрытым путем.
ЭКГ-особенности AVRT с ортодромной проводимостью:
- Скорость обычно 200 – 300 уд / мин;
- P-волны могут быть спрятаны в комплексе QRS или ретроградном.
QRS Complex обычно <120 мс, если ранее не существовал блок ветвления пучка, или отклонение от нормы
QRS Alternans – фазовая вариация в амплитуде QRS, связанная с AVNRT и AVRT, отличная от электрических альтернатив с нормальной амплитудой QRS
- T инверсия волны;
- Депрессия сегмента ST.
Лечение ортодромического AVRT
Лечение AVRT основано на наличии гемодинамической нестабильности, например, гипотонии, измененного психического состояния или отека легких.
- Для пациентов с гемодинамически стабильными показателями успешно лечение аденозином или блокаторами кальциевых каналов, кардиоверсия DC может быть рассмотрена, если не относится к медицинской терапии.
- В случае гемодинамически неустойчивого пациента требуется срочная синхронизированная кардиоверсия постоянного тока.
AVRT с антидромеханической проводимостью
В антидромной AVRT проводимости антерограда происходит через вспомогательный путь с ретроградной проводимостью через AV-узел. Гораздо реже, чем ортодромический AVRT, встречающийся у ~ 5% пациентов с ВПВ.
ЭКГ-особенности AVRT с антидермической проводимостью:
- Скорость обычно составляет 200 – 300 уд / мин.
- Широкие комплексы QRS из-за аномальной деполяризации желудочков через вспомогательный путь.
Лечение антидермического AVRT
- AVRT с антидромной проводимостью приводит к широкой комплексной тахикардии, которая бывает ошибочно принята за желудочковую тахикардию.
- Стабильные пациенты реагируют на лекарственную терапию, включая амиодарон, прокаинамид или ибутилид, но могут потребовать кардиоверсии DC
- В случае гемодинамически неустойчивого пациента требуется срочная синхронизированная кардиоверсия постоянного тока.
Фибрилляция предсердий
- Фибрилляция предсердий возникает у 20% пациентов с ВПВ.
- Дополнительный путь позволяет быстро произвести проводимость непосредственно в желудочки, минуя AV-узел.
- Быстрые показатели желудочков приводят к дегенерации до VT или VF.
Особенности ЭКГ фибрилляции предсердий в ВПВ:
- Скорость> 200 уд / мин;
- Нерегулярный ритм;
- Широкие QRS-комплексы из-за аномальной деполяризации желудочков через дополнительный путь;
- Комплексы QRS меняются по форме и морфологии;
- Ось остается стабильной в отличие от полиморфного VT.

Atrial Flutter дает те же функции, что AF в WPW, за исключением того, что ритм является регулярным и может быть ошибочным для VT.
Лечение AF с помощью ВПВ
Лечение ингибиторами AV-блокады, например, аденозином, блокаторами кальциевых каналов, бета-блокаторами, может увеличить проводимость через вспомогательный путь с результирующим увеличением частоты желудочков и возможной дегенерацией VT или VF
- В случае гемодинамически неустойчивого пациента требуется срочная синхронизированная кардиоверсия постоянного тока.
- Варианты лечения стабильного пациента включают прокаинамид или ибутилид, хотя кардиоверсия DC может быть предпочтительной.
Другие синдромы предварительного возбуждения, вспомогательные пути
Синдром Lown-Ganong-Levine (LGL)
- Предлагаемый синдром предвозбуждения;
- Дополнительный путь, состоящий из волокон Джеймса.
Особенности ЭКГ:
- PR интервал <120 мс;
- Нормальная морфология QRS.
Термин не следует использовать при отсутствии пароксизмальной тахикардии
- Существование оспаривается и может отсутствовать
Предварительное возбуждение типа Махаима
Правые односторонние пути, соединяющие либо AV-узел с желудочками, пучки в желудочки, либо предсердие к пучкам
Особенности ЭКГ:
- ЭКГ может быть нормальной;
- Приводит к изменению морфологии желудочков;
- Повторная тахикардия обычно имеет морфологию LBBB.
Примеры ЭКГ
Синусовый ритм тип А
Пример 1

Синусовый ритм с очень коротким интервалом PR (<120 мс).
- Широкие комплексы QRS с неспешным восхождением на комплекс QRS – дельта-волна.
- Доминантная R-волна – V1– схема известна как «Тип A» ВПВ.
- Высокие R-волны, инвертированные T-волны – V1-3, имитирующие гипертрофию правого желудочка- изменения обусловлены ВПВ и не указывают на базовый RVH.
- Отрицательная дельта-волна aVL, имитирующая Q-волны бокового инфаркта- называется «псевдоинфарктным» образцом.
Пример 2.

WPW типа A с доминирующей R-волной – V1 и правыми предсердными инверсиями T-волн, имитирующих RVH.
Синусовый ритм типа B
Пример 3.

- Синусовый ритм с очень коротким интервалом PR (<120 мс).
- Широкие комплексы QRS с неспешным восхождением на QRS-комплексы – дельта-волна.
- Доминирующая S-волна в V1 – эта схема известна как WPW типа B.
- Высокие R-волны, инвертированные T-волны в нижних отведениях, V4-6 имитируют появление гипертрофии левого желудочка- связано с WPW и не указывает на лежащую ниже ЛЖВ.
Пример 4. ВПВ тип B

Отрицательные дельта-волны в выводах III и aVF моделируют Q-волны предшествующего нижнего MI (псевдоинфарктный рисунок)
Синусовый ритм – Детская ЭКГ
Пример 5. Пример WPW у 5-летнего мальчика – изменения ЭКГ более тонкие, чем у взрослых.

- Интервал PR является коротким, даже учитывая возраст пациента.
- Комплексы QRS не проявляются особенно широко – однако, существует определенное затухание восхождения каждой R-волны, наиболее очевидное в выводах II, III, aVF и V4 (дельта-волны).
- Образец RSR с инверсией волны T в V1-2 является нормальным вариантом для детей этого возраста; это модель типа B из-за отсутствия доминирующей волны R в V1.
- В aVL имеются псевдоинфарктные Q-волны, имитирующие боковой инфаркт.
Пример 6. Другой пример педиатрической WPW у 7-летнего ребенка

- Небольшое расширение QRS и дельта-волны более очевидны.
- Опять же, в aVL имеются псевдоинфарктные Q-волны.
- Трудно классифицировать эту ЭКГ как тип A или B, учитывая, что доминирующая R-волна V1 является нормальной для возраста ребенка.
Dysrhythmias
Пример 7. Ортодромная атриовентрикулярная рецидивирующая тахикардия (AVRT)

- Регулярная узкая комплексная тахикардия при 225 уд / мин.
- Нет заметных Р-волн.
- Комплексы QRS узкие, поскольку импульсы передаются в ортодромном направлении (A -> V) через AV-узел.
- Этот ритм неотличим от AV-узловой повторной тахикардии (AVNRT).
Присутствует широко распространенная депрессия ST; обычно для SVT и не обязательно указывает на ишемию миокарда.
Пример 8.

Сложная тахикардия со скоростью 180 уд / мин без видимых P-волн – еще один пример ортодромического AVRT.
Атриовентрикулярная рецидивирующая тахикардия (AVRT)
Пример 9. Антидермический AVRT у 5-летнего мальчика с WPW.

- Существует регулярная, широкая комплексная тахикардия при ~ 280 уд / мин; очень трудно отличить от VT.
- Однако, учитывая возраст ребенка, ВТ очень маловероятен:> 95% широких комплексных тахикардий у детей представляют собой форму СВТ с аберрантностью.
- Это презентация ЭКГ 5-летнего мальчика из примера 5 (баз?
