Синдроме шихана и денни морфана
Каждый из нас с трепетом и надеждой ждёт рождение ребёнка. Мы искренне верим, что малыш и мама будут здоровыми, а такие ужасы, как синдромы Шихана и Денни-Морфана, Дауна или Симмондса, не будут у них диагностированы. Все указанные болезни страшные и сложные для лечения. В этой статье мы детально опишем первую из них — синдром Шихана. Ему подвержены некоторые рожающие женщины.
Описание
Послеродовой некроз гипофиза — так ещё называют синдром Шихана. История болезни свидетельствует о том, что это достаточно сложная патология, которая развивается после тяжёлых и длительных родов. Причиной становится обильное кровотечение, которое, в свою очередь, приводит к артериальной гипотонии. Вследствие её развития меньше снабжается кровью гипофиз — маленькая железа в головном мозге, что отвечает за работу эндокринной системы человека и выработку гормонов. В организме развивается синдром Шихана, последствия которого не самые приятные — вы не сможете кормить малыша грудью, но это только самая малая часть проблем, что ожидают маму.

Поскольку патология может протекать в стёртой форме, её истинная частота неизвестна. Установлено, что после родовых кровотечений риск его развития достигает 40%. Заболевание диагностируют у каждой четвёртой женщины, если она потеряла около 800 мл крови, у 50% рожавших — при потере литра жизненно важной жидкости.
Симптомы
Они достаточно специфичны. Например, первым тревожным звоночком должно стать прекращение лактации. Второстепенные симптомы синдрома Шихана обычно проявляются только спустя несколько месяцев. Часто это вторичная аменорея — полное отсутствие менструаций и падение секреции гонадотропинов. Потом диагностируют гипотиреоз, когда щитовидная железа вырабатывает недостаточное количество гормонов. На этом фоне развивается микседема — нарушение белкового обмена, которое приводит к сильной отёчности тканей.

Женщины, находящиеся в расцвете сил — от 20 до 40 лет — могут также столкнуться с гипопитуитаризмом. Это тяжёлое состояние организма, который страдает от дефицита различных гормонов: у женщины наблюдается сильная слабость, резкая потеря веса, отсутствие либидо. В запущенных случаях человек может пострадать от психоневрологических нарушений и даже впасть в кому.
Классификация
Нехватка гормонов в организме может быть разная — от лёгкой до дефицитной формы. В зависимости от этого различают следующие виды синдрома Шихана:
- Глобальная форма. При ней наблюдается крайняя недостаточность топовых гормонов, в результате чего развиваются тяжёлые нарушения психики, неврологическая система работает со сбоями, человек впадает в кому.
- Частичная форма. Дефицит гормонов не сильно выражен, поэтому диагностируют только недостаточность адренокортикотропной, гонадотропной или тиреотропной функций. Страдают половые органы, работа почек и других органов.
- Комбинированная форма. Когда все вышеназванные функции нарушаются одновременно.

Заметив даже лёгкие проявления болезни, следует немедленно обратиться к гинекологу или участковому терапевту, которые направят на нужные анализы и назначат консультацию других специалистов.
Патогенез
Это механизм от самого зарождения недуга до ярких проявлений симптомов. Опытные врачи рассматривают его на различных уровнях: от молекулярных патологий до нарушения работы организма в целом. Изучать его необходимо, так как именно патогенез даёт ответ на вопрос о том, как и почему развивается недуг. Что касается синдрома Шихана, то давно установлено: его основное проявление заключается в некротических изменениях в гипофизе. Они возникают на фоне свёртывания крови, когда наблюдается спазм сосудов передней доли гипофиза после сильной кровопотери.
Синдром Шихана, симптомы которого описаны выше, может возникнуть и после аборта, а также на фоне бактериального шока после родов. Предрасполагающим фактором является гестоз — осложнение беременности, когда у будущей мамы диагностируют сильную отёчность, потерю белка с мочой, повышенное давление и так далее. Именно такие женщины становятся склонными к образованию тромбов в крови.
Клиническая картина
Степень проявления синдрома Шихана бывает разной. Обычно врачи выделяют такие формы:
- Лёгкая. Для неё характерны быстрая утомляемость и частые головные боли. Наблюдается снижение функций надпочечников и щитовидной железы.
- Средняя. Вышеуказанные органы поражены ещё сильней. Например, женщина чувствует очень сильную усталость, у неё ломаются ногти, она склонна к обморокам. Нарушается работа яичников, иногда вплоть до овуляторного бесплодия.
- Тяжёлая. Половые органы и молочные железы гипертрофируются, человек страдает от сонливости, облысения, пигментации кожи, снижения памяти. Масса тела падает на фоне сильной отёчности.
Для синдрома характерна сильная анемия, которая проявляется при всех формах недуга. Она очень устойчива к терапии, поэтому практически не поддаётся лечению. Врачам необходимо постараться, чтоб восстановить уровень железа в крови.
Диагностика
Во время неё важно детально изучить характерный анамнез, где прослеживается связь между недугом и кровотечением или септическим шоком при предыдущем аборте или же родах. Чтобы определить синдром Шихана, диагностика начинается с осмотра молочных желёз: они не увеличиваются в размерах, не уплотняются, молоко не выделяется даже при сильном надавливании и после проведённого курса массажа.
Одновременно в лабораторных условиях берут анализ крови, по которому определяют гормональный фон организма. В зависимости от количества гормонов и устанавливают диагноз. Берут на пробу и мочу — по ней также видны изменения в организме. Кроме того, врачи проводят и дифференциальную диагностику — то, что помогает отличить одно заболевание от другого. Ведь у многих из них очень похожие симптомы. Поэтому каждый из них детально анализируют, сопоставляют и делают правильный вывод.
Лечение
Как же избавиться от коварного недуга. Обычно, когда у человека диагностируют синдром Шихана, лечение начинают с гормонов: половых и гонадотропных, назначают и терапию полового инфантилизма. Подойдёт, например, «Инфекундин» или другие препараты из серии синтетических прогестинов. Эффективным будет и курс «Синестрола», который длится не меньше месяца, а также циклическая терапия на протяжении целого квартала.
Помните, что ни о каком самолечении не идёт речь! В домашних условиях вы только навредите, спровоцируете развитие тяжёлых осложнений. Поэтому при первых же симптомах незамедлительно обращайтесь к специалисту. Только грамотная диагностика, профессиональный подход и эффективная терапия помогут вылечить синдром Шихана и устранить те последствия, к которым привело его развитие в организме.
Источник

Синдром Шихана — нейроэндокринное расстройство, вызванное гибелью клеток гипофиза вследствие осложненных родов или аборта. Проявляется снижением секреции молока вплоть до полного прекращения, олигоменореей и аменореей, отечностью тела, ломкостью волос и ногтей, головокружениями, обмороками, слабостью, быстрой утомляемостью, гиперпигментацией кожи. Для диагностики используют анализ уровня гормонов гипофиза, щитовидной железы, яичников, надпочечников, прицельную рентгенографию черепа, КТ, МРТ. Схема лечения синдрома Шихана предполагает назначение заместительной гормонотерапии, симптоматических противоанемических и анаболических средств.
Общие сведения
Синдром Шихана является второй по частоте причиной возникновения гипопитуитаризма во взрослом возрасте. Заболевание впервые описано в конце XIX века, названо в честь британского ученого Гарольда Лиминга Шихана, установившего связь между некрозом аденогипофиза и тяжелой кровопотерей в родах в 1937 году. Распространенность клинически выраженного заболевания не превышает 0,1%, в бедных и развивающихся странах этот показатель выше, например, в Индии послеродовый гипопитуитаризм определяется у 2,7-3,9% рожениц старше 20 лет. Легкие формы расстройства могут не распознаваться, часто расцениваются как гипофункция щитовидной железы или вегетососудистая дистония по гипотоническому типу. При массивных кровотечениях после родов и абортов признаки гипопитуитаризма определяются у 40-45% женщин. Болезнь Шихана развивается у 25% пациенток, потерявших в родах до 800 мл крови, у 50% рожениц с кровопотерей до 1 л и у 65-67% — с потерей более 1 л крови.
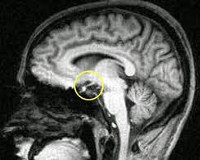
Синдром Шихана
Причины синдрома Шихана
Морфологическая основа для развития послеродового гипопитуитаризма — гибель клеток аденогипофиза с последующим развитием гормональной недостаточности. Деструктивно-некротические процессы в гипофизарной ткани обычно связаны с нарушением кровоснабжения железы, компенсаторно увеличивающейся во время беременности. Непосредственными причинами артериальной гипотонии, приводящей к необратимым повреждениям клеток гипофиза, являются:
- Массивные кровопотери. Критичным для развития синдрома объемом потерянной крови считается 800-1000 мл. Угрожающие акушерские кровотечения наблюдаются при внематочной беременности, преждевременной отслойке, предлежании или приращении плаценты, гипотонии матки, родовом травматизме (разрыве матки или ее шейки, влагалища, промежности).
- Инфекционно-токсический шок. Выраженные микроциркуляторные нарушения при септическом шоке возникают под действием эндо- и экзотоксинов микробных агентов. Значительное бактериальное обсеменение возможно при длительном безводном периоде в результате преждевременного излития околоплодных вод, хориоамнионите, послеродовом эндометрите, перитоните, сепсисе.
- ДВС-синдром. Генерализованное внутрисосудистое свертывание крови с тромбозом сосудистого русла и коагулопатическим кровотечением вызывает тяжелые ишемические нарушения в различных органах, в том числе гипофизе. ДВС развивается на фоне кровопотерь, шоковых состояний, эмболии околоплодными водами и иммунных конфликтов, усугубляет их течение.
Предрасполагающими факторами к возникновению болезни Шихана являются гестоз, протекающий с повышенным артериальным давлением и нарушением функции почек, идиопатические и вторичные тромбоцитопении, артериальная гипертония и симптоматические артериальные гипертензии, выраженная почечная недостаточность. В группу риска также входят пациентки с многоплодной беременностью и стремительными родами.
Патогенез
Ключевое звено в развитии синдрома Шихана — несоответствие между потребностью гипофиза в кровоснабжении и объемом поступающей крови. У беременных отмечается физиологичное увеличение размеров гипофизарной ткани на 120-136%, связанное с необходимостью вынашивания плода и подготовки организма женщины к родам. В первую очередь гипертрофируются и гиперплазируются лактотропоциты — клетки, секретирующие гормон пролактин, под действием которого развивается и готовится к выработке молока ткань молочных желез. При этом кровоток в органе остается неизменным, поэтому гипофиз становится особенно чувствительным к нарушениям кровообращения. Гиповолемические и коагулопатические кровотечения, возникающие во время родов, приводят к дефициту кровоснабжения железистой ткани, что сопровождается вазоконстрикцией и последующим белым инфарктом с коагуляционным некрозом. В результате гибели клеток прекращается выработка гормонов передней доли гипофиза, что формирует типичную клиническую картину болезни Шихана.
Классификация
Систематизация форм послеродового гипопитуитаризма осуществляется с учетом тяжести клинической картины и степени повреждения аденогипофиза. По выраженности симптоматики заболевание бывает легким, средним и тяжелым. На основании глубины поражения железистой ткани современные специалисты в сфере акушерства и гинекологии выделяют следующие варианты синдрома Шихана:
- Глобальный. Из-за необратимых повреждений отсутствует или резко снижена секреция тиреотропного гормона, гонадолиберинов, АКТГ с выпадением соответствующих функций.
- Частичный. Секретирующая ткань частично сохранена, вследствие ее деструкции отмечается тиреотропная, гонадотропная и адренокортикотропная недостаточность.
- Комбинированный. Разрушение гипофизарной ткани привело к нарушению работы пары желез внутренней секреции (надпочечников и щитовидной или половых и щитовидной).
Степень тяжести синдрома напрямую связана с выраженностью повреждений гипофиза: легкая форма расстройства возникает при деструкции 60-70% клеток аденогипофиза, клинические повреждения средней тяжести становятся заметными при разрушении более 80% гипофизарной ткани, гибель 90% клеток сопровождается тяжелой питуитарной недостаточностью.
Симптомы синдрома Шихана
В зависимости от глубины деструктивных процессов заболевание дебютирует сразу или в течение нескольких месяцев после родов. Зачастую первым признаком послеродового гипопитуитаризма становится инволюция грудных желез и нарушение секреции молока (гипогалактия, агалактия). В последующем клиническая картина синдрома дополняется другими проявлениями нейроэндокринной недостаточности. При легком течении заболевания количества секретируемого молока недостаточно для удовлетворения пищевых потребностей младенца. Женщина периодически испытывает головные боли, жалуется на быструю утомляемость, головокружения, возникающие на фоне падения артериального давления.
Болезнь Шихана средней тяжести проявляется полным отсутствием молока, постоянным упадком сил, сонливостью, снижением памяти, склонностью к обморочным состояниям. У пациентки отмечается отечность, увеличивается масса тела, возникают запоры. Несмотря на отсутствие грудного вскармливания, месячный цикл восстанавливается не сразу, менструации становятся скудными и укорачиваются до 2-3 дней (олигоменорея). При тяжелом течении клиника усугубляется стойкой аменореей, генерализованными отеками всего тела, снижением веса. Молочные железы и наружные половые органы гипотрофируются. Женщины жалуются на ломкость ногтей, выпадение волос. Кожа приобретает ровный бронзовый оттенок.
Осложнения
Характерным последствием средней и тяжелой форм синдрома Шихана является терапевтически резистентная анемия. В наиболее тяжелых случаях гормональная недостаточность, возникающая при послеродовом гипопитуитаризме, осложняется глубоким угнетением функций нервной, дыхательной, сердечно-сосудистой и других систем вследствие гипопитуитарной или гипотиреоиодной комы, развития синдрома Уотерхауса-Фридериксена (острой надпочечниковой недостаточности). Нарушение гонадотропной функции гипофиза приводит к преждевременной инволюции молочных желез, раннему климаксу, стойкому бесплодию.
Диагностика
Появление признаков нейроэндокринной недостаточности после недавних осложненных родов либо аборта является основанием для детального исследования функции гипофиза. Диагностический поиск при подозрении на синдром Шихана направлен на оценку состояния и функциональных возможностей гипофизарной ткани. Наиболее информативными для постановки диагноза послеродового гипопитуитаризма считаются:
- Исследование содержания гормонов. О нарушении секреторной функции аденогипофиза свидетельствует снижение концентрации ТТГ, АКТГ, ФСГ, ЛГ, пролактина. Косвенным признаком недостаточного синтеза тропных гормонов является низкий уровень эстриола, трийодтиронина (Т3), тироксина (Т4), кортизола.
- Методы медицинской визуализации. Прицельный рентгенологический снимок турецкого седла позволяет выявить уменьшение размеров железы. Более подробную информацию о структуре и изменениях органа предоставляют томографические методики (МРТ, компьютерная томография).
В качестве дополнительных обследований рекомендованы анализ мочи на 17-кетостероиды, глюкозотолерантный тест (после сахарной нагрузки отмечается гипогликемическая кривая). Заболевание дифференцируют с опухолями гипофиза, энцефалитом, нейросаркоидозом, гипокортицизмом (болезнью Аддисона), гипотиреозом, вторичной гипофункцией яичников. При необходимости пациентку консультируют эндокринолог, невропатолог, нейрохирург, онколог.
Лечение синдрома Шихана
Основными задачами терапии послеродового гипопитуитаризма являются восстановление нормального гормонального фона и коррекция возможных симптоматических расстройств. Курс патогенетического лечения назначают с учетом формы и степени тяжести заболевания. Стандартная схема лечения предусматривает использование таких методов и подходов, как:
- Заместительная гормонотерапия. С учетом дефицита тропных гормонов пациенткам на постоянной основе или курсами назначают глюкокортикоиды, препараты щитовидной железы. До 45 лет при нарушении менструального цикла циклически применяют оральные контрацептивы.
- Симптоматические средства. Поскольку болезнь Шихана часто проявляется устойчивой к терапии анемией, показано периодическое использование препаратов железа под контролем общего анализа крови. Для обеспечения физиологичного белкового обмена рекомендованы анаболики.
Прогноз и профилактика
Ранняя диагностика и адекватное лечение (в большинстве случаев — пожизненное) позволяет существенно повысить качество жизни пациентки и исключить развитие опасных осложнений. Для профилактики синдрома Шихана рекомендуется планирование беременности, отказ от абортов. Своевременная постановка на учет в женской консультации, регулярные плановые осмотры акушера-гинеколога обеспечивают своевременное выявление осложнений беременности, генитальной и соматической патологии, способных привести к возникновению массивных акушерских кровотечений, ДВС-синдрома, ИТШ.
Источник
Синдро́м Шиха́на (послеро́довый инфаркт гипо́физа, послеродовый некроз гипофиза) — возникает в случаях осложнения родового акта массивным кровотечением с развитием артериальной гипотонии. Во время беременности размеры гипофиза увеличиваются, однако кровоснабжение его не усиливается. На фоне развившейся вследствие послеродового кровотечения артериальной гипотонии кровоснабжение гипофиза резко уменьшается — развиваются гипоксия и некроз гипофиза. В процесс может вовлекаться весь аденогипофиз (гипопитуитаризм), но чаще всего повреждаются именно лактотрофные клетки. Из-за отсутствия пролактина прекращается лактация — грудное вскармливание становится невозможным[1]. Синдром Шихана — вторая по распространённости причина гипопитуитаризма у взрослых.
Этиология и патогенез[править | править код]
Гиповолемия во время родов (в результате массивной кровопотери) ведёт к уменьшению кровотока в уже увеличенном гипофизе. Это приводит к вазоконстрикции и последующему инфаркту железы (белый инфаркт с коагуляционным некрозом). Первый симптом — резкое прекращение лактации, так как ацидофильные клетки, продуцирующие пролактин, в данное время будут преобладать. Через несколько месяцев проявляются другие симптомы гипопитуитаризма (например, вторичная аменорея из-за дефицита гонадотропинов).
Эпидемиология[править | править код]
Пангипопитуитаризм значительно чаще развивается у женщин молодого и среднего возраста (20—40 лет), однако известны отдельные случаи заболевания как в более раннем, так и в пожилом возрасте[2]. Описано развитие синдрома Шихана у девочки 12 лет после ювенильного маточного кровотечения[3].
Клиническая картина[править | править код]
Клиническая картина весьма вариабельна и слагается из специфических симптомов гормональной недостаточности и полиморфных нейровегетативных проявлений. Тяжесть и характер течения заболевания (быстрое или постепенное) во многом определяется степенью снижения функции надпочечников. Тяжёлый гипокортицизм снижает сопротивляемость пациентов к интеркуррентным инфекциям и к различным стрессовым ситуациям[2].
Диагностика[править | править код]
В типичных случаях диагностика проста́. Своевременная диагностика задерживается у пациентов с вялотекущим синдромом Шихана, хотя отсутствие лактации после родов, сопровождавшихся геморрагией, длительное снижение трудоспособности и нарушения менструальной функции должны наводить на мысль о гипопитуитаризме[2].
Лечение[править | править код]
Должно быть направлено на возмещение гормональной недостаточности гипоталамо-гипофизарной системы. В клинической практике используют преимущественно гормональные препараты периферических эндокринных желез и в меньшей степени тропных гормонов гипофиза в виду их отсутствия или дороговизны. Значительным препятствием на пути использования препаратов гипофизарных гормонов является быстрое развитие рефрактерности к ним в связи с повышением уровня антител[2].
Существует два подхода в лечении Синдрома Шихана: заместительная гормонотерапия и применение симптоматических препаратов. Нужно помнить[кому?], что лечение Синдрома Шихана в домашних условиях строго запрещено[кем?]. Нельзя пробовать какие-либо народные рецепты[какие?], принимать медикаменты не зная, что это, и в целом заниматься самолечением.[стиль]
Примечания[править | править код]
- ↑ Эндокринология / Под ред. Н. Лавина. — 2-е изд. Пер. с англ. — М.: Практика, 1999. — С. 94, 166. — 1128 с. — 10 000 экз. — ISBN 5-89816-018-3.
- ↑ 1 2 3 4 Клиническая эндокринология. Руководство / Под ред. Н. Т. Старковой. — 3-е изд., перераб. и доп. — СПб.: Питер, 2002. — С. 111—118. — 576 с. — («Спутник Врача»). — 4000 экз. — ISBN 5-272-00314-4.
- ↑ Каюшева И. В., Романкова М. Г. Случай синдрома Шихана у девочки // Вопр. охр. мат. — 1976. — Т.21, № 8. — С. 87—88.
Ссылки[править | править код]
Источник
