Синдрома кушинга что это такое

Конечно же, вы знаете, что не всегда виновники полноты – булочки и тортики? Так вот, сегодня мы рассмотрим еще одну причину – синдром Кушинга. Если случилось такое, что развился синдром Кушинга, симптомы у женщин всегда больно бьют по стройности, бывает он циклическим, итак, как лечить такую неприятную штуку…
Дорогие, привет! С вами Светлана Морозова. Сегодня будем учиться, как его узнать и что делать. Поехали!
Синдром Кушинга, симптомы у женщин: покажитесь!
Итак, рассмотрим симптомы:
- Изменения в анализах: высокий уровень глюкозы в крови и в моче. Это может спровоцировать сахарный диабет (кортизол мешает клеткам усваивать глюкозу).
- Постоянная слабость, усталость. Появляется бессонница, головные боли, настроение постоянно «скачет», женщина становится раздражительной, плаксивой и периодами то агрессивной, то вялой.
- Типичная внешность. При привычном питании и образе жизни быстро набирается вес. Причём откладывается жир в характерных местах: вокруг подбородка и на шее (так называемое лунообразное лицо), в верхней части спины и над ключицами (появляется «буйволиный горб»), и вообще в верхней части туловища – на груди, руках, животе. При этом ноги худеют, а мышцы слабеют и атрофируются.
- Портится кожа. Из-за быстрого набора веса появляются багровые растяжки (стрии). Сами кожные покровы становятся сухими, тонкими, бледными (мраморными). Непонятно откуда возникают гнойнички, ранки, которые очень долго не заживают. Волосы теряют цвет, блеск, силу, становятся тусклыми, ломкими, тонкими.
- Нарушается уровень женских половых гормонов. Как это сказывается? У женщин начинают расти волосы по мужскому типу (их много, они тёмные, жесткие и растут даже на лице). Из-за такого гормонального сбоя нарушается менструальный цикл, и месячные могут даже прекратиться совсем. Изменяются даже половые органы: они увеличиваются в размерах и либо теряют чувствительность, либо, наоборот, становятся излишне чувствительны.
- У детей замедляется рост, могут быть частые переломы, синяки.
- У взрослых со стороны костной системы развивается остеопороз, зубы рушатся, ногти ломаются и слоятся. Часто люди жалуются на ломоту в суставах, даже вне зависимости от изменений погоды.
- Сердечные дела. Путь от гипертонии к сердечной недостаточности, включая аритмию, одышку, стенокардию, увеличение сердца в размерах.
- Снижение иммунитета. Бесконечная череда простуд, которые легко подхватить и сложно вылечить.
- У мужчин начинаются проблемы с потенцией.
Синдром Кушинга, симптомы у женщин или болезнь – разница есть!
Наверняка вы слышали про болезнь с аналогичным названием – Иценко-Кушинга. В чем же отличие между болезнью и синдромом?
Вообще синдром – это комплекс связанных симптомов, которые появляются из-за конкретной причины. Причины синдрома Кушинга две: превышенный синтез гормона кортизола надпочечниками (чаще всего из-за опухоли) или длительный приём гормональных лекарств – глюкокортикоидов (медикаментозный синдром Кушинга). У такого синдрома есть второе название – первичный гиперкортицизм (АКТГ-независимый тип синдрома).
Болезнь Иценко-Кушинга развивается из-за вторичного гиперкортицизма (АКТГ-зависимый тип синдрома), т.е. когда надпочечники не могут нормально функционировать из-за нарушения в работе железы, которая их контролирует. А это гипофиз, который, в свою очередь, контролируется гипоталамусом.
И чаще всего такие нарушения вызывают опухоли или черепно-мозговые травмы, повреждение ЦНС (центральной нервной системы). У женщин работа гипофиза и гипоталамуса может также нарушиться в климакс, после родов, во время беременности.
То есть, помимо синдрома Кушинга, болезнь Иценко-Кушинга проявляется еще многими расстройствами: со стороны нервной системы, почек, сердца, эндокринной системы, органов пищеварения.
А еще синдром Кушинга бывает циклическим, когда симптомы периодически появляются и спадают. Чтобы его диагностировать, нужно 3 раза зафиксировать в анализах всплеск кортизола и 2 раза – его падение до нормы. Поймать это сложно, поэтом диагностика циклического синдрома Кушинга производится нечасто.
Вот такая вот краткая сводка по различиям.
Теперь пойдем дальше.
Как определить?
Идём к врачу. Сначала к терапевту, дальше он даёт направление к эндокринологу. В свою очередь, эндокринолог назначает обследование:
- Анализы крови и мочи (общий и биохимия);
- МРТ (магнитно-резонансную томографию) головного мозга;
- МРТ и КТ (компьютерную томографию) органов брюшной полости;
- КТ органов грудной клетки;
- Гормональные тесты, специфические пробы крови на гормоны.
И затем, когда диагноз установится, назначается лечение.
Устраняем «поломку»
Итак, как лечить такую неприятную штуку:
- Если всё это состояние развилось из-за приёма гормональных лекарств, их постепенно отменяют, снижают дозу, заменяют аналогичными по действию препаратами. Почему постепенно: если резко взять и прекратить их приём, то может развиться адреналовый криз, и тогда придётся срочно вызывать скорую.
- Назначают препараты, подавляющие выработку кортизола или АКТГ – адренокортикотропный гормон, который вырабатывается в гипофизе и подстегивает синтез надпочечниками кортизола.
- Если вина в опухоли, то сначала назначают лучевую терапию, а потом делают операцию.
- При злокачественной опухоли повторно проводят курсы лучевой терапии. Назначают подавляющие лекарства, а в сосуды, по которым кровь поступает в опухоли, вводят такие препараты, которые закупоривают просвет сосуда. Тогда питание опухоли прекращается.
Обычно прогноз при злокачественных опухолях не самый радужный: в 40% это летальный исход. Если опухоль доброкачественная, то после лечения у 80% все здоровые функции восстанавливаются.
Какая проводится дополнительная терапия:
- Лечение остеопороза – препараты кальция
- Лечение сердца – препараты калия, магния, плюс борьба с гипертонией.
- Лечение сахарного диабета – инсулин.
- Антидепрессанты.
- Иммуностимуляторы.
- Лечение народными средствами. Думаю, об этом стоит подробнее.
Методы народа
Все препараты, подавляющие синтез гормонов, сильно снижают аппетит. Проблему аппетита можно решить травами. Это первое и основное.
Для чего еще назначаются травы: нормализация обмена веществ, мягкое мочегонное действие, общий тонизирующий эффект, укрепление иммунитета, снижение давление, борьба с инфекцией, выведение камней из почек.
Так что лишним не будет. Но все травки и сборы можно принимать только после согласования с лечащим врачом, конечно.
Какие для этого используются травы:
- Крапива
- Хвощ полевой
- Медуница
- Череда
- Листья черной смородины и калины
- Солодка
- Можжевельник
- Шелковица
- Вербена
- Корни одуванчика
- Петрушка
- Мочегонные и гипотонические сборы
Можно изначально приобрести готовые смеси, а можно сделать их в домашних условиях – как кому удобнее.
Поэтому берегите себя, дорогие. Помните, что, если вовремя обратиться к врачу и начать лечение, шанс на выздоровление гораздо выше.
На этом, я заканчиваю такую не простую тему, как синдром Кушинга, симптомы у женщин. Будьте здоровы, берегите себя.
Делитесь с друзьями в социальный сетях, подписывайтесь на обновления. Здесь всегда интересно!
Всем пока!
Этой статьей стоит поделиться
Добавить в закладки
Источник
Синдро́м Шиха́на (послеро́довый инфаркт гипо́физа, послеродовый некроз гипофиза) — возникает в случаях осложнения родового акта массивным кровотечением с развитием артериальной гипотонии. Во время беременности размеры гипофиза увеличиваются, однако кровоснабжение его не усиливается. На фоне развившейся вследствие послеродового кровотечения артериальной гипотонии кровоснабжение гипофиза резко уменьшается — развиваются гипоксия и некроз гипофиза. В процесс может вовлекаться весь аденогипофиз (гипопитуитаризм), но чаще всего повреждаются именно лактотрофные клетки. Из-за отсутствия пролактина прекращается лактация — грудное вскармливание становится невозможным[1]. Синдром Шихана — вторая по распространённости причина гипопитуитаризма у взрослых.
Этиология и патогенез[править | править код]
Гиповолемия во время родов (в результате массивной кровопотери) ведёт к уменьшению кровотока в уже увеличенном гипофизе. Это приводит к вазоконстрикции и последующему инфаркту железы (белый инфаркт с коагуляционным некрозом). Первый симптом — резкое прекращение лактации, так как ацидофильные клетки, продуцирующие пролактин, в данное время будут преобладать. Через несколько месяцев проявляются другие симптомы гипопитуитаризма (например, вторичная аменорея из-за дефицита гонадотропинов).
Эпидемиология[править | править код]
Пангипопитуитаризм значительно чаще развивается у женщин молодого и среднего возраста (20—40 лет), однако известны отдельные случаи заболевания как в более раннем, так и в пожилом возрасте[2]. Описано развитие синдрома Шихана у девочки 12 лет после ювенильного маточного кровотечения[3].
Клиническая картина[править | править код]
Клиническая картина весьма вариабельна и слагается из специфических симптомов гормональной недостаточности и полиморфных нейровегетативных проявлений. Тяжесть и характер течения заболевания (быстрое или постепенное) во многом определяется степенью снижения функции надпочечников. Тяжёлый гипокортицизм снижает сопротивляемость пациентов к интеркуррентным инфекциям и к различным стрессовым ситуациям[2].
Диагностика[править | править код]
В типичных случаях диагностика проста́. Своевременная диагностика задерживается у пациентов с вялотекущим синдромом Шихана, хотя отсутствие лактации после родов, сопровождавшихся геморрагией, длительное снижение трудоспособности и нарушения менструальной функции должны наводить на мысль о гипопитуитаризме[2].
Лечение[править | править код]
Должно быть направлено на возмещение гормональной недостаточности гипоталамо-гипофизарной системы. В клинической практике используют преимущественно гормональные препараты периферических эндокринных желез и в меньшей степени тропных гормонов гипофиза в виду их отсутствия или дороговизны. Значительным препятствием на пути использования препаратов гипофизарных гормонов является быстрое развитие рефрактерности к ним в связи с повышением уровня антител[2].
Существует два подхода в лечении Синдрома Шихана: заместительная гормонотерапия и применение симптоматических препаратов. Нужно помнить[кому?], что лечение Синдрома Шихана в домашних условиях строго запрещено[кем?]. Нельзя пробовать какие-либо народные рецепты[какие?], принимать медикаменты не зная, что это, и в целом заниматься самолечением.[стиль]
Примечания[править | править код]
- ↑ Эндокринология / Под ред. Н. Лавина. — 2-е изд. Пер. с англ. — М.: Практика, 1999. — С. 94, 166. — 1128 с. — 10 000 экз. — ISBN 5-89816-018-3.
- ↑ 1 2 3 4 Клиническая эндокринология. Руководство / Под ред. Н. Т. Старковой. — 3-е изд., перераб. и доп. — СПб.: Питер, 2002. — С. 111—118. — 576 с. — («Спутник Врача»). — 4000 экз. — ISBN 5-272-00314-4.
- ↑ Каюшева И. В., Романкова М. Г. Случай синдрома Шихана у девочки // Вопр. охр. мат. — 1976. — Т.21, № 8. — С. 87—88.
Ссылки[править | править код]
Источник
Синдром Кушинга (гиперадренокортицизм) – это одна из самых распространённых эндокринных заболеваний собак, характеризующихся чрезмерной секрецией эндогенных глюкокортикоидов корой надпочечников.
Виды синдрома Кушинга:
- Адренальный (первичный) — обусловлен патологиями надпочечников (аденомы или аденокарциномы надпочечников).
- Центральный (вторичный; 80% собак с естественно возникшим гиперадренокортицизмом) — обусловлен патологиями гипофиза. В 90% случаев причинами являются опухоли гипофиза (в большинстве – аденомы; аденокарциномы редки); реже – первичное нарушение механизма обратной связи.
- Ятрогенный (третичный) — развивается в результате длительного применения глюкокортикоидов.
Анатомически в коре надпочечников выделяют 3 зоны:
- Клубочковая. В ней синтезируются минералкортикоиды.
- Пучковая — синтезируются клюкокортикоиды.
- Сетчатая — синтезируются половые стероиды.
Кортизол — основной гормон пучковой зоны надпочечников.
Основные физиологические функции кортизола:
- отвечает за катаболизм;
- является антагонистом инсулина;
- оказывает иммунодепрессивное действие.
План диагностики гиперадренокортицизма
Диагноз ставится комплексно. Можно рекомендовать следующую схему диагностики:
Анамнез !!!!!!
↓
Клинические признаки !!!!!
↓
Рентгенологическое исследование???, УЗИ???
↓
Биохимический анализ крови, ОКА
↓
Динамические функциональные пробы
Анамнез
В первую очередь необходимо собрать тщательный анамнез. Следует выяснить у владельцев информацию о появлении вышеперечисленных изменений в состоянии животного и давности их возникновения:
- Важно уточнить, принимало ли животное длительное время глюкокортикоиды.
- Наличие полидипсии (более 100 мл выпиваемой жидкости на 1 кг массы тела в сутки) и полиурии (более 50 мл мочи на 1 кг массы тела в сутки).
- Наличие полифагии.
- Отвисание, «округление» живота.
- Наличие мышечной слабости.
- Прекращение полового цикла.
Клинические признаки
По данным Э. Д. Торранс, К. Т. Муни, отмечены следующие клинические признаки гиперадренокортицизма по частоте встречаемости в убывающем порядке:
- Полидипсия и полиурия (снижение выработки и действия АДГ?????)
- Полифагия (действие кортизола)
- Отвисшая область живота (гепатоспленомегалия, слабость мышц брюшной стенки, перераспределение жира)
- Летаргия
- Кожные изменения
- Анэструс, атрофия семенников (обратная отрицательная связь)
- Миотония
- Неврологические признаки
Дерматологические признаки:
- Кожа теряет эластичность и истончается.
- Усиление венозного рисунка.
- Сквамозное отторжение и образование камедонов.
- Алопеции.
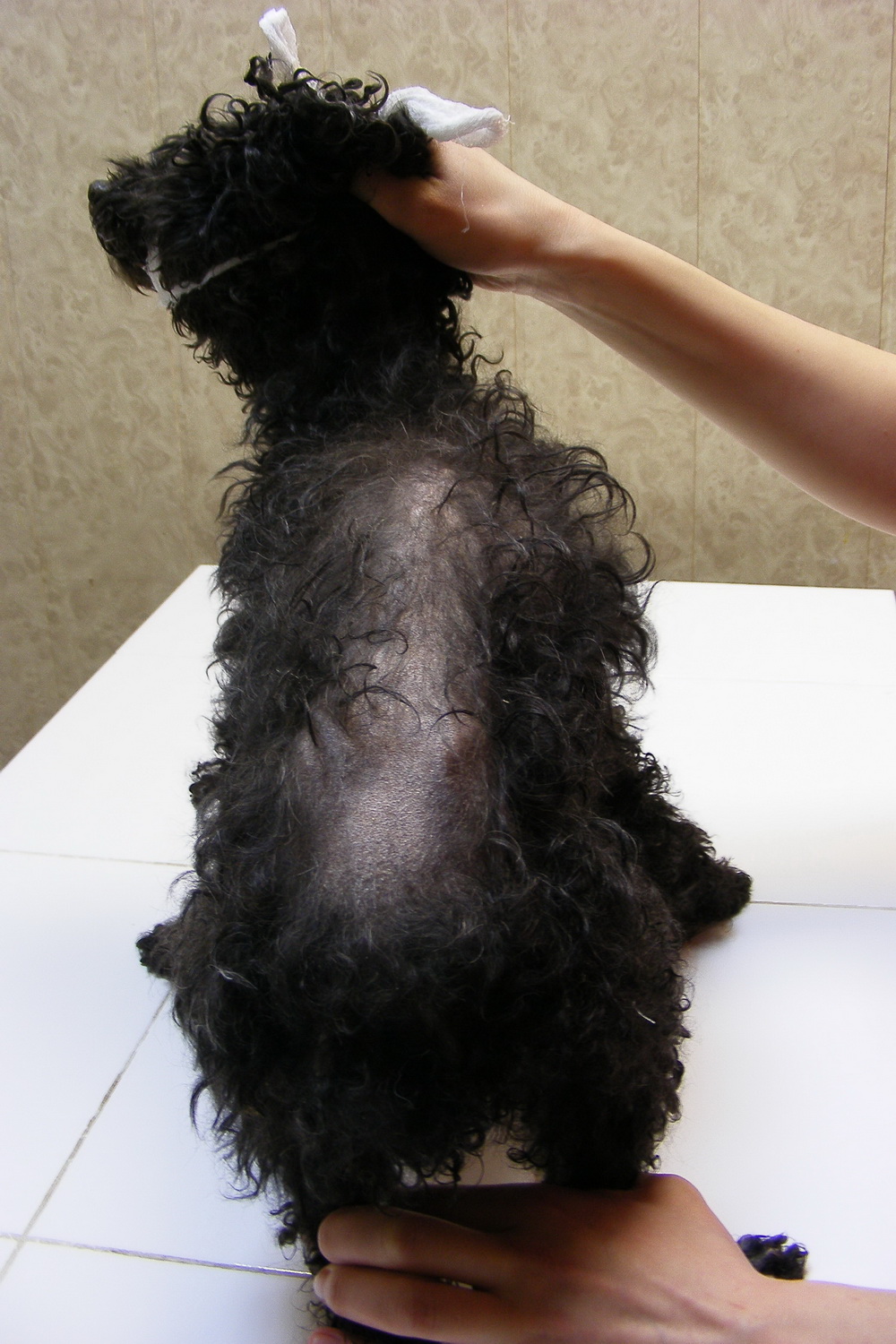

Рис.1. Пудель, 13 лет. Билатеральные симметричные алопеции на дорсальной поверхности спины, крупа и на боковых поверхностях грудной клетки.
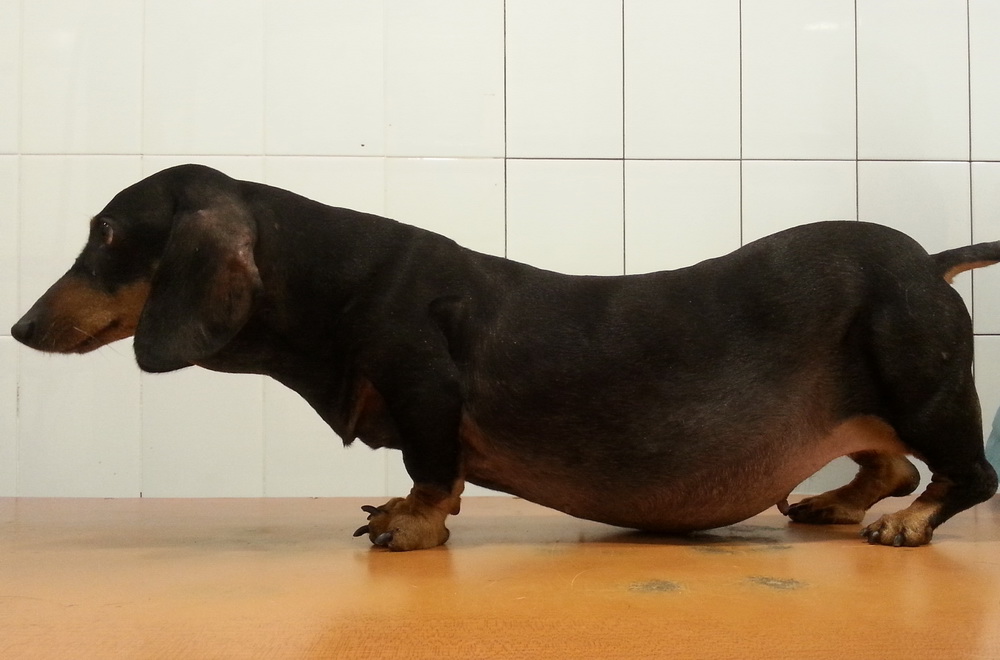
Рис. 2. Такса, 10 лет. Алопеции на боковой поверхности брюшной стенки, истончение кожи, изменение формы живота, гипотрофия мышц (типичный вид пациента с гиперадренокортицизмом).
Неврологические нарушения ассоциированы с развитием гормонально-активной опухоли гипофиза.
Чаще отмечаются:
- подавленность, депрессия, потеря обученного поведения;
- атаксия, анизокория, бесцельное блуждание;
- поза с опущенной головой;
- припадки.
Изменения, которые можно отметить в ОКА:
- Эозинопения
- Абсолютная лимфопения
- Относительная нейтрофилия
- Эритроцитоз
- Тромбоцитоз
Возможные изменения биохимического анализа крови:
- Повышение уровня ЩФ, трансаминаз, уровня глюкозы и холестерина.
- Опухоли коры надпочечников могут вызывать гипернатриемию и гипокалиемию.
Возможные изменения анализа мочи:
- Возможна глюкозурия.
- Кортизол снижает воздействие АДГ на почки (снижение плотности мочи).
- Возможно инфицирование мочевыводящих путей.
Рентгенография:
- Увеличение размеров печени (60-90% случаев).
- Снижение плотности костей.
- Кальцинация кожи, мышц, бронхов, внутренних органов.
- Камни в мочевом пузыре (в 6 % случаев заболевания).
- Опухоли надпочечников могут содержать обызвествлённые участки.
Диагностика
УЗИ надпочечников:
- Норма: правый надпочечник краниомедиальнее правой почки (между краниальным полюсом почки и КПВ); Левый: топография варьирует (краниомедиальнее левой почки/по срединной линии рядом с аортой).Размеры 12-33х3-7 мм. Корковоевещество гипоэхогеннее окружающих тканей, мозговое – гиперэхогеннее коркового.
УЗИ брюшной полости:
- Гепатомегалия?
- Метастазы?
МРТ:
- Микроаденомы (менее 10 мм) и макроаденомы (более 10 мм) гипофиза.
На фоне кисты ткани гипофиза не дифференцируется.
Определение концентрации кортизола в сыворотке крови
- Базальный уровень кортизола даёт ненадёжные сведения (возможно эпизодическое высвобождение кортизола, стрессовые ситуации).
Концентрация в сыворотке крови других гормонов
- Возможно понижение уровня тироксина.
Функциональные диагностические тесты
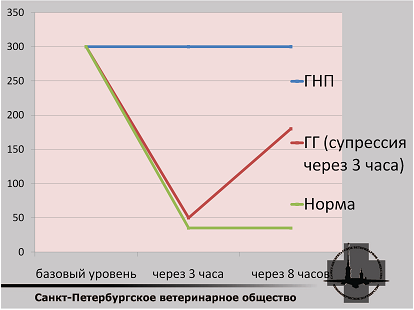
Малая дексаметазоновая проба
Порядок выполнения:
- определение базального уровня кортизола;
- инъекция дексаметазона 0,01 мг/кг в/в;
- определение уровня кортизола через 3-4 часа и через 8 часов.
Преимущества:
— подтверждение диагноза в 90-95 % случаев ГГ и ВСЕХ случаев ГНП;
— концентрация кортизола более 40 нмоль/л через 8 часов соотносится с диагнозом гиперадренокортицизм.
Недостатки:
— невозможно диагностировать ятрогенный ГАК;
— не подходит для контроля эффективности лечения.
Стимулирующая проба с АКТГ
Порядок выполнения:
- определение базального уровня кортизола;
- инъекция 0,25 мг АКТГ в/в. При весе менее 5 кг – 0,125 мг;
- определение уровня кортизола через 30-60 мин.
Преимущества:
- лучший тест для дифференциации спонтанного и ятрогенного;
- контроль лечения.
Недостатки:
- подтверждение диагноза с ГНП – около 50% собак, с ГГ – около 85%;
- не позволяет дифференцировать ГНП от ГГАК.
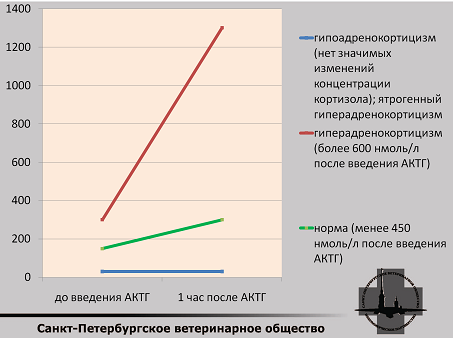
Супрессивная проба высокими дозами дексаметазона
Алгоритм действий:
- Определение базового уровня кортизола.
- Инъекция дексаметазона 0,1 мг/кг (1,0 мг/кг) в/в.
- Определение кортизола в сыворотке крови через 3-4 часа и через 8 часов.
Преимущества: дифференциация ГГ и ГНП после подтверждения диагноза, но отсутствие дифференциации другими методами.
Недостатки: в 20-30 % случаев ГГ не вызывает супрессии.
Источник
