Синдром жильбера причины симптомы лечение
По коморбидности (наличию сопутствующих заболеваний) синдром бывает изолированным или сочетанным.
Синдром Жильбера отягощает течение других заболеваний, которые могут приводить к осложнениям. Самостоятельно, т. е. изолированно осложнения возникают кране редко. К таким осложнениям относятся:
- развитие желтухи при выраженном повышении билирубина в крови;
- развитие внутрипечёночного и внепечёночного холестаза — патологии, связанной с уменьшением или прекращением выделения желчи;
- лекарственные и токсические гепатиты;
- дискинезия по гипокинетическому типу — недостаточное сокращение желчного пузыря, которое приводит к проблемам выведения желчи;
- развитие желчнокаменной болезни;
- снижение иммунитета.[6]
Осложнения могут возникать при несоблюдении мер профилактики, а также при сознательном пренебрежении исключения провокационных факторов или по причине незнания о наличии синдрома Жильбера.
Лабораторные исследования:
1. Общеклинические анализы:
- клинический анализ крови (сдаётся обязательно) — иногда регистрируется повышение уровня гемоглобина или снижение уровня тромбоцитов (тромбоцитопения);
- общий анализ мочи и кала — снижается содержание стеркобилина из-за нарушения образования прямого (связанного) билирубина в клетках печени и, следовательно, их производных в желчных канальцах и кишечнике;
- уровень билирубина в крови — уровень общего билирубина повышается;
- анализ кала на стеркобилин — отрицательный.
2. Биохимия крови:
- ферменты крови (АсАТ, АлАТ, ГГТП, ЩФ) — обычно находятся в пределах нормы или незначительно повышены, но могут сопровождаться системным изолированным повышением активности щелочной фосфатазы (ЩФ);
- белки сыворотки крови и их фракции — возможно увеличение концентрации общего белка и нарушение нормального соотношения фракций белков крови (диспротеинемия);
- протромбиновое время — находится в пределах нормы;
- маркеры вирусов гепатита В, С, D — не выявляются.
Инструментальные и другие методы диагностики:
1. УЗИ органов брюшной полости — выполняется с целью дифференциальной диагностики, так как у взрослых при синдроме Жильбера нет специфических УЗИ-признаков:
- паренхима печени в норме;
- камни в желчном пузыре и его протоках отсутствуют.
При диагностике заболевания у детей можно пользоваться методикой определения печёночно-селезёночного индекса по данным УЗИ. Чувствительность и специфичность метода согласно результатам исследования достигает 100%.[7]
2. Пункция печени с морфологической оценкой полученного биологического материала — осуществляется только при подозрении на другие патологии. Она позволяет исключить такие заболевания, как хронический гепатит и цирроз печени.
Отличительными показателями синдрома Жильбера в таком случае будут изменения структуры печени:
- жировая дистрофия печёночных клеток;
- накопление желтовато-коричневого пигмента в гепатоцитах.
3. Функциональные пробы — относятся к дополнительным методам диагностики, которые просто выполнить как в стационаре, так и в амбулаторных условиях:
- проба с голоданием — пациент в течение 48 часов употребляет пищу с энергетической ценностью 400 ккал в сутки, после чего определяется билирубин сыворотки крови до пробы утром натощак и спустя 48 часов, проба считается положительной при повышении билирубина на 50-100%;
- никотиновая проба — внутривенно вводят 40 мг никотиновой кислоты, при этом в случае наличия синдрома резко повышается уровень билирубина в крови;
- рифампинциновая проба — введение 900 мг рифампинцина, при наличии синдрома резко повышает уровень билирубина в крови;
- фенобарбиталовая проба — назначение фенобарбитала в дозе 3 мг/кг в сутки в течение 5 дней приводит к снижению уровня билирубина в крови.
4. Молекулярные методы диагностики (более современные) — генетическое исследование ДНК гена, кодирующего УДФГТ, и определение мутантного генотипа А(ТА)7ТАА в промоторе гена UGТ1А1.[1]
Дифференциальная диагностика
Дифференциальная диагностика синдрома Жильбера заключается в исключении таких заболеваний, как вирусный и хронический гепатит, механическая и гемолитическая желтуха, синдром Криглера — Найяра, синдром Дабина — Джонсона и синдром Ротора.
От всех патологий синдром Жильбера отличает один характерный признак — это повышение свободного билирубина, не связанного с гемолизом, передающееся по наследству (от родителей к детям).
Исключить вирусный гепатит позволяет отсутствие маркеров вирусов гепатитов В, С и дельта в сыворотке крови. Для исключения хронического гепатита при слабовыраженной клинической активности необходима пункция печени.
Чтобы исключить механическую желтуху необходимо провести УЗИ, ЭГДС, КТ и ряд других исследований. На наличие желтухи будет указывать повышение прямого билирубина, выявление опухоли, наличие камней в организме, а также сужение желчевыводящих путей и поджелудочной железы.
Основные критерии дифференциальной диагностики синдрома Жильбера:
- боли в правом подреберье — редко, но если есть, то ноющие;
- ощущение кожного зуда — отсутствует;
- увеличение печени — характерно, но незначительно;
- увеличение селезёнки — отсутствует;
- увеличение концентрации билирубина в сыворотке крови — в большей степени непрямого (свободного);
- билирубинурия (избыток билирубина в моче) — отсутствует;
- повышение копропорфиринов в моче — отсутствует;
- активность глюкуронилтрансферазы — снижение;
- бромсульфалеиновая проба — обычно в норме, но иногда наблюдается незначительное снижение клиренса;
- холецистография — в норме;
- биопсия печени — в норме или наблюдается отложение липофусцина в клетках печени и жировая дистрофия.
Этиотропного (направленного на причину заболевания) и патогенетического лечения не существует. Состояние можно только облегчить или снять симптомы. Для этого используют ограничительное лечение:
- исключение провоцирующих факторов (инфицирования, физических и психических перегрузок, употребления алкоголя и лекарств, токсичных для печени);
- отказ от приёма препаратов-конкурентов глюкуронирования, вытесняющих билирубин из связи с альбумином (пероральных контрацептивов, сульфаниламидов, гепатрина, салицилатов и других);
- выведение прямого билирубина (обильное питьё для увеличения количества мочи, приём активированного угля в качестве адсорбента билирубина в кишечнике);
- связывание уже циркулирующего билирубина в крови (введение альбумина в дозировке 1 г/кг массы на протяжении 1 часа, в особенности перед заменным переливанием крови);
- разрушение билирубина, закреплённого в тканях, при помощи фототерапии (эффективные условия — лампы с синим светом и длиной волны 450 нм, расположенные на расстоянии 40-45 см от кожи);
- противопоказано большое количество солнечных лучей;
- соблюдение диеты, ограничивающей употребление продуктов, которые содержат насыщенные жирные кислоты и консерванты;
- витаминотерапия (в особенности обогащение организма витамины группы В);
- приём желчегонных препаратов;
- лечение хронических инфекций и заболеваний желчевыводящих путей;
- обменное переливание крови (в критических случаях);
- курсовой приём гепатопротекторов: экстракта плодов расторопши, артишока полевого и комбинированных растительных гепатопротекторов («Бонджигар», «Карсил», «Лив.52», урсодезоксихолевая кислота).[6]
Для купирования симптомов принимают индукторы ферментов монооксидазной системы клеток печени: фенобарбитал и зиксорин (флумецинол) по 0,05-0,2 г в день на протяжении 2-4 недель. Они позволяют снизить уровень билирубина в крови и избавиться от диспепсических проявлений.
Иногда при приёме фенобарбитала человек становится вялым, появляется сонливость и нарушение координации движений. В таком случае доза препарата снижается до 0,05 г перед сном, тем самым способствуя его длительному приёму.
Если уровень билирубина около 50 мкмоль/л, и при этом наблюдается плохое самочувствие, то проводится короткий курс лечения фенобарбиталом в дозировке 0,03-0,2 г в сутки на протяжении 2-4 недель. Так как фенобарбитал входит в состав барбовала, корвалола и валокордина, его могут употреблять в форме этих капель по 20-25 капель 3 раза в сутки, но такой способ помогает далеко не всем пациентам. Также для купирования симптомов заболевания можно применять кордиамин по 30-40 капель 2-3 в сутки на протяжении недели.
Симптоматическое лечение зиксорином переносится хорошо, побочные эффекты не возникают. Однако с 1998 года распространение этого препарата в России запрещено, а его производство прекратилось.
У большинства людей с синдромом Жильбера довольно часто развивается холецистит и желчнокаменная болезнь. Чтобы избежать этого, врачи рекомендуют принимать отвары из желчегонных трав, периодически проводить очистку печени при помощи тюбажей с сорбитом (ксилитом), употреблять карловарскую соль и соль «Барбара».
Прогноз заболевания, как правило, хороший, продолжительность жизни не ограничена.[1] Изменения структуры печени зачастую не прогрессируют. Без симптоматического лечения количество билирубина в сыворотке крови остаётся повышенным пожизненно, но это не влияет на смертность, поэтому в случае страхования жизни людей с синдромом Жильбера относят к группе обычного риска.
Привести уровень билирубина в норму можно благодаря лечению фенобарбиталом или кордиамином..
Для профилактики проявлений заболевания важно помнить следующее:
- инфекции, возникающие на фоне синдрома, а также повторные рвоты и пропуск приёма пищи могут привести к появлению желтухи;
- пациенты с синдромом Жильбера чувствительны к различным воздействиям на печень (приём алкоголя, многих лекарственных средств и т. п.);
- существует вероятность возникновения воспаления желчевыводящих путей, желчнокаменной болезни и психосоматических расстройств.
Если синдром Жильбера обнаружен у родственников или ребёнка семейной пары, то мужу и жене стоит получить консультацию генетика при планировании беременности.[6]
Основные методы профилактики проявления симптомов — соблюдение режима труда, питания и отдыха. Необходимо избегать значительных физических нагрузок, ограничения употребления жидкости, голодания и большого количества солнца.
Людям с синдромом Жильбера, особенно во время обострений, стоит ограничить употребление в пищу жирного мяса (свинины), жареных и острых блюд, пряностей и консервированных продуктов, полностью отказаться от алкоголя. Приём лекарственных средств, особенно антибиотиков, следует осуществлять строго по показаниям с учётом их токсичности и под наблюдением врача. Самостоятельный, бесконтрольный приём лекарств может вызвать серьёзные последствия.
Наличие синдрома Жильбера не является основанием для отказа от прививок.
-
Гастроэнтерология: Справочник / Под ред. А.Ю. Барановского. — СПб.: Питер, 2011. — 512 с. -
Справочник по гепатологии / Под ред. Н.А. Мухина. — М.: Литтерра, 2009. — 416 с. -
Гастроэнетрология: Национальное руководство / Под ред. В.Т. Ивашкина и Т.Л. Лапиной. — М.: ГЭОТАР-Медиа, 2015. — 480 с. -
Гастроэнтерология. Стандарты медицинской помощи / Сост. А.С. Деменьтьев, И.Р. Манеров, С.Ю. Кочетков, Е.Ю. Чепанова. — М.: ГЭОТАР-Медиа, 2016. — 384 с. -
Внутренние болезни / Под ред. А.С. Семенова и В.Г. Кукеса. — М.: Медицина, 1982. — 496 с. -
Ипатова М.Г., Шумилов П.В., Шагалова Д.Л., Нестерова Т.А., Иванова А.С. Особенности фармакотерапии у пациентов с синдромом Жильбера // Педиатрия. Журнал им. Г.Н. Сперанского. — 2015. — № 6. — С. 92-96. -
Пыков М.И., Захарова И.Н., Калоева З.В. Современные ультразвуковые возможности оценки структуры печени на примере синдрома Жильбера // Педиатрическая фармакология. — 2011. — № 5. — С. 88-90.
Источник
Синдром Жильбера – генетически обусловленное нарушение обмена билирубина, возникающее вследствие дефекта микросомальных ферментов печени и приводящее к развитию доброкачественной неконьюгированной гипербилирубинемии. В большинстве случаев синдрома Жильбера отмечается интермиттирующая желтуха различной степени выраженности, тяжесть в правом подреберье, диспепсические и астеновегетативные расстройства; возможно появление субфебрилитета, гепатомегалии, ксантелазм век. Диагноз синдрома Жильбера подтверждают данные клинической картины, семейного анамнеза, лабораторных и инструментальных исследований, функциональных проб. При синдроме Жильбера показано соблюдение режима питания, прием индукторов микросомальных ферментов, гепатопротекторов, желчегонных трав, энтеросорбентов, витаминов.
Общие сведения
Синдром Жильбера (конституциональная гипербилирубинемия, негемолитическая семейная желтуха) характеризуется умеренно повышенным уровнем неконъюгированного билирубина в сыворотке крови и визуально проявляющимися эпизодами желтухи. Синдром Жильбера является самой распространенной формой наследственного пигментного гепатоза. В большинстве случаев клинические симптомы синдрома Жильбера проявляются в возрасте 12-30 лет. Их развитие у детей в препубертатном и пубертатном периоде связано с ингибирующим влиянием половых гормонов на утилизацию билирубина. Синдром Жильбера распространен преимущественно среди лиц мужского пола. Частота встречаемости синдрома Жильбера в европейской популяции составляет от 2 до 5%. Синдром Жильбера не приводит к фиброзированию и нарушению функции печени, но является фактором риска развития желчнокаменной болезни.
Синдром Жильбера
Причины синдрома Жильбера
Желчный пигмент билирубин, образующийся при распаде гемоглобина эритроцитов, присутствует в сыворотке крови в виде двух фракций: прямого (связанного, конъюгированного) и непрямого (свободного) билирубина. Непрямой билирубин обладает цитотоксическими свойствами, что заметнее всего отражается на клетках головного мозга. В клетках печени непрямой билирубин нейтрализуется путем конъюгации с глюкуроновой кислотой, поступает в желчевыводящие пути и в виде промежуточных соединений выводится из организма через кишечник и в незначительном количестве – с мочой.
Нарушение утилизации билирубина при синдроме Жильбера вызвано мутацией гена, кодирующего микросомальный фермент УДФ-глюкуронилтрансферазу. Неполноценность и частичное снижение активности УДФ-глюкоуронилтрансферазы (до 30% от нормы) приводит к неспособности гепатоцитов усваивать и элиминировать необходимое количество непрямого билирубина. Отмечается также нарушение транспорта и захвата непрямого билирубина клетками печени. В результате при синдроме Жильбера уровень неконъюгированного билирубина в сыворотке крови повышается, что приводит к его отложению в тканях и окрашиванию их в желтый цвет.
Синдром Жильбера относится к патологии с аутосомно-доминантным типом наследования, для развития которой ребенку достаточно унаследовать мутантный вариант гена от одного из родителей.
Клинические проявления синдрома Жильбера могут быть спровоцированы продолжительным голоданием, дегидратацией, физическим и эмоциональным перенапряжением, менструациями (у женщин), инфекционными заболеваниями (вирусным гепатитом, гриппом и ОРВИ, кишечными инфекциями), хирургическими вмешательствами, а также приемом алкоголя и некоторых лекарственных препаратов: гормонов (глюкоротикоидов, андрогенов, этинилэстрадиола), антибиотиков (стрептомицина, рифампицина, ампициллина), салицилата натрия, парацетамола, кофеина.
Симптомы синдрома Жильбера
Различают 2 варианта синдрома Жильбера: «врожденный» — проявляющийся без предшествующего инфекционного гепатита (большинство случаев) и манифестирующий после перенесенного острого вирусного гепатита. Причем постгепатитная гипербилирубинемия может быть связана не только с наличием синдрома Жильбера, но и с переходом инфекции в хроническую форму.
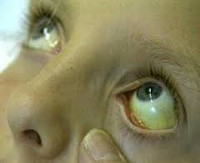
Клинические симптомы синдрома Жильбера обычно развиваются у детей в возрасте 12 лет и старше, течение заболевания волнообразное. Для синдрома Жильбера характерна интермиттирующая желтуха различной степени выраженности — от субиктеричности склер до яркой желтушности кожных покровов и слизистых оболочек. Желтушное окрашивание может быть диффузным или проявляться частично в области носогубного треугольника, на коже стоп, ладоней, в подмышечных впадинах. Эпизоды желтухи при синдроме Жильбера возникают внезапно, усиливаются после воздействия провоцирующих факторов и разрешаются самостоятельно. У новорожденных детей симптомы синдрома Жильбера могут иметь сходство с транзиторной желтухой. В отдельных случаях при синдроме Жильбера могут возникать единичные или множественные ксантелазмы век.
Большинство больных синдромом Жильбера предъявляют жалобы на тяжесть в правом подреберье, чувство дискомфорта в брюшной полости. Наблюдаются астеновегетативные расстройства (быстрая утомляемость и подавленность, плохой сон, потливость), диспепсические явления (отсутствие аппетита, тошнота, отрыжка, метеоризм, нарушения стула). В 20% случаев синдрома Жильбера имеется незначительное увеличение печени, в 10% — селезенки, может наблюдаться холецистит, дисфункция желчного пузыря и сфинктера Одди, повышается риск развития холелитиаза.
Примерно у трети пациентов с синдромом Жильбера жалобы отсутствуют. При незначительности и непостоянстве проявлений синдрома Жильбера заболевание долгое время может оставаться незамеченным для больных. Синдром Жильбера может сочетаться с дисплазией соединительной ткани – часто встречается при синдромах Марфана и Элерса-Данлоса.
Диагностика синдрома Жильбера
Диагноз синдрома Жильбера основывается на анализе клинических проявлений, данных семейного анамнеза, результатах лабораторных исследований (общего и биохимического анализа крови, мочи, ПЦР), функциональных проб (теста с голоданием, пробы с фенобарбиталом, никотиновой кислотой), УЗИ органов брюшной полости.
При сборе анамнеза учитывается пол больного, возраст появления клинических симптомов, наличие эпизодов желтухи у ближайших родственников, наличие хронических заболеваний, вызывающих желтуху. При пальпации печень безболезненна, консистенция органа мягкая, может отмечаться незначительное увеличение размеров печени.
Уровень общего билирубина при синдроме Жильбера увеличен за счет его непрямой фракции и составляет от 34,2 до 85,5 мкмоль/л (обычно не более 51,3 мкмоль/л). Другие биохимические пробы печени (общий белок и белковые фракции, АСТ, АЛТ, холестерин) при синдроме Жильбера, как правило, не изменены. Снижение уровня билирубина на фоне приема фенобарбитала и его повышение (на 50-100%) после голодания или низкокалорийной диеты, а также после внутривенного введения никотиновой кислоты подтверждают диагноз синдрома Жильбера. Метод ПЦР при синдроме Жильбера позволяет выявить полиморфизм гена, кодирующего фермент УДФГТ.
Для уточнения диагноза синдрома Жильбера выполняется УЗИ органов брюшной полости, УЗИ печени и желчного пузыря, дуоденальное зондирование, тонкослойная хроматография. Чрезкожная пункционная биопсия печени проводится только при наличии показаний для исключения хронического гепатита и цирроза печени. При синдроме Жильбера в биоптатах печени патологических изменений не обнаруживается.
Синдром Жильбера дифференцируют с хроническими вирусными гепатитами и постгепатической персистирующей гипербилирубинемией, гемолитической анемией, синдромом Криглера-Найяра II типа, синдромом Дабина-Джонсона и синдромом Ротора, первичной шунтовой гипербилирубинемией, врожденными циррозами печени, атрезией желчных ходов.
Лечение синдрома Жильбера
Дети и взрослые с синдромом Жильбера, как правило, не нуждаются в специальном лечении. Основное значение отводится соблюдению режима питания, труда и отдыха. При синдроме Жильбера нежелательны профессиональные занятия спортом, инсоляция, прием алкоголя, голодание, ограничение жидкости, прием гепатотоксических препаратов. Показана диета с ограничением продуктов, содержащих тугоплавкие жиры (жирных сортов мяса, жареных и острых блюд), и консервированной пищи.
При обострении клинических проявлений синдрома Жильбера назначают щадящий стол № 5 и индукторы микросомальных ферментов — фенобарбитал и зиксорин (1-2 недельные курсы с перерывом 2-4 недели), способствующие снижению уровня билирубина в крови. Прием активированного угля, адсорбирующего билирубин в кишечнике и фототерапия, ускоряющая разрушение билирубина в тканях, помогают быстрее вывести его из организма.
Для профилактики холецистита и ЖКБ при синдроме Жильбера рекомендуется прием желчегонных трав, гепатопротекторов (урсосан, урсофальк), эссенциале, лив-52, холеретиков (холагол, аллохол, холосас) и витаминов группы B.
Прогноз и профилактика синдрома Жильбера
Прогноз заболевания в любом возрасте благоприятный. Гипербилирубинемия у больных с синдромом Жильбера сохраняется пожизненно, но носит доброкачественный характер, не сопровождается прогрессирующими изменениями в печени и не оказывает влияние на продолжительность жизни.
Перед планированием беременности семейным парам, имеющим в анамнезе данную патологию, необходима консультация медицинского генетика, чтобы оценить риск развития синдрома Жильбера у потомства. Синдром Жильбера у детей не является поводом для отказа от профилактической вакцинации.
Источник
