Синдром жильбера и как с ним живут
Содержание:
- Определение болезни. Причины заболевания.
- Симптомы.
- Диагностика.
- Лечение. Рекомендуемые курорты Европы.
Определение болезни и причины заболевания.
Синдром Жильбера имеет наследственный характер, возникает на генетическом уровне, когда болезнь передается от одного из родителя. Связано это с повышением уровня билирубина в сыворотке крови. Заболевание относится к пигментным гепатозам и может привести к поражению печени, и вызвать тем самым желчекаменную болезнь. Синдром чаще всего проявляется в период полового созревания и характеризуется доброкачественным течением, более распространен среди мужского пола. Заболевание ничем не опасно, но может принести неприятные последствия, если не следовать рекомендациям лечащего врача. К синонимам данного заболевания относят: простая семейная холемия, негемолетическая семейная желтуха. Впервые заболевание описал французский гастроэнтеролог Николя Августин Жильбер, в 1901 году.

Причины заболевания — генетический дефект фермента УДФГТ, при котором нарушается утилизация билирубина, вызывается мутацией гена. В результате этого функциональность данного фермента снижается и нарушается уровень билирубина в сыворотке крови. После билирубин откладывается в тканях, окрашивая их в желтый цвет.
К провоцирующим факторам проявления синдрома относят:
- Инфекции (ОРВИ, грипп, вирусный гепатит)
- Голодание или переедание.
- Физические или психические перегрузки.
- Травмы или хирургические вмешательства.
- Употребление алкоголя.
- Прием некоторых лекарственных препаратов.
Симптомы синдрома Жильбера.
Болезнь проявляется эпизодами желтухи, и определяется как правило спонтанно. К основным симптомам болезни относят:
- желтуха различной степени выраженности;
- появление желтой сыпи;
- периодичность появления симптомов.
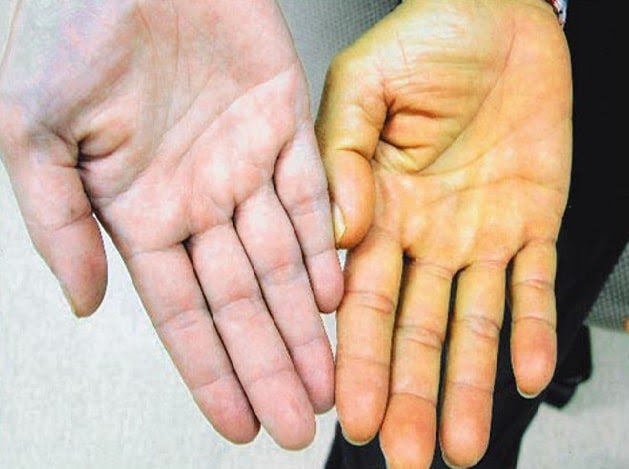
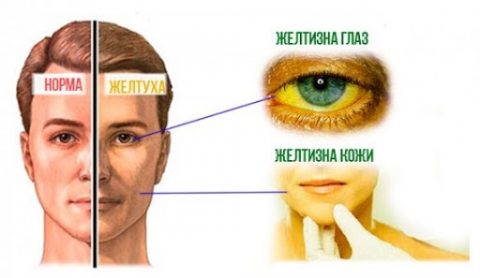
У человека желтуха проявляется с разной степенью выраженности, это могут быть окрашенные склеры, или явная желтушность кожных покровов, особенно лица, иногда частичным поражением стоп и ладоней, подмышечных впадин и носогубного треугольника.
Клиническое проявление заболевания:
- недомогание и слабость;
- нарушение сна;
- снижение концентрации внимания и подавленность;
- повышенная потливость;
- быстрая утомляемость.
Со стороны ЖКТ проявляются расстройства в виде снижения аппетита, нарушение стула, изменение привкуса во рту (горечь или металлический вкус), редко возникает отрыжка, тошнота. Также может появиться тяжесть в области правого подреберья, иногда боль ноющего характера. При синдроме лекарственные препараты переносятся плохо.
Синдром Жильбера может протекать без отсутствия явных признаков и жалоб пациентов.
Диагностика синдрома Жильбера.
Общеклинические анализы:
- клинический анализ крови;
- общий анализ мочи и кала;
- уровень билирубина в крови;
- анализ кала на стеркобилин.
Биохимия крови:
- ферменты крови (АсАТ, АлАТ, ГГТП, ЩФ);
- белки сыворотки крови и их фракции;
- протромбиновое время;
- маркеры вирусов гепатита В, С, D .
Инструментальные и другие методы диагностики:
- узи органов брюшной полости;
- пункция печени;
- функциональные пробы (проба с голоданием, никотиновая проба, рифампинциновая проба, фенобарбиталовая проба);
- молекулярные методы диагностики.
При диагностики необходимо учитывать пол и возраст больного, а также наличие синдрома у ближайших родственников. Во время пальпации пациента возможно незначительное увеличение печени, причем может быть это совсем не больно..
Лечение синдрома,как же с этим жить?
Для данного синдрома, совсем не требуется какое-то специальное лечение, можно просто только облегчить или снять симптомы протекающей болезни. Для этого используют ограничительное лечение:
- исключение провоцирующих факторов;
- выведение прямого билирубина (обильное питье, прием активированного угля в качестве абсорбента билирубина в кишечника);
- соблюдение диеты, исключение продуктов питания, которые насыщены жирными кислотами и консервантами;
- витаминотерапия;
- прием желчегонных препаратов;
- обменное переливание крови;
- курсовой приём гепатопротекторов;
- отказ от приема препаратов-конкурентов глюкуронирования.
У большинства людей с синдромом Жильбера довольно часто развивается холецистит и желчекаменная болезнь, но жить с этим недугом можно, если придерживаться всех ограничительных мер, и следовать всем рекомендациям. Для профилактики лечения прекрасно подходят некоторые курорты Европы, где помогают справиться с данным заболеванием.
Прекрасное место для профилактики лечения синдрома.

Курорт Карловы Вары — известен своими лечебными источниками. Термальная минеральная вода из источников, благоприятно влияет на лечение и профилактику заболеваний ЖКТ. Основной курс лечения в санаториях на курорте Карловы Вары — питьевой. Также все водные бальнеологические процедуры в санаториях, проводятся на основе минеральной лечебной воды из источников. Вода из природных источников по специальным оборудованным трубопроводам поступает в городские колоннады: Садовая, Мельничная, Гейзерная, Замковая, Рыночная. По химическому составу вода практически одинакова, единственное отличие, это температура воды и содержание углекислого газа. По рекомендациям, для наилучшего лечебного эффекта, выделяют такие санатории, как:
Рекомендуемые санатории для профилактики синдрома Жильбера
- Hotel Kolonada
- Hotel Bristol Palace
- Luxury Spa Hotel Olympic Palace
- Astoria Hotel & Medical Spa
- Savoy Westend Hotel
- Vienna House Dvořák Karlovy Vary
Курорт Карловы Вары получил широкую известность благодаря немалым достижениям в области лечения заболеваний ЖКТ. Санатории оснащены современными аппаратами диагностирования, лабораториями. Высоким результатам выздоровления сопутствует индивидуальный подход к каждому пациенту, благоприятный климат и природа на курорте.
Используемые материалы при подготовке статьи:
https://ru.wikipedia.org/wiki/Синдром_Жильбера
https://ru.wikipedia.org/wiki/Билирубин
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 27 февраля 2020;
проверки требуют 3 правки.
Синдром Жильбера (простая семейная холемия, конституциональная гипербилирубинемия, идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха) — пигментный гепатоз, характеризующийся умеренным интермиттирующим повышением содержания свободного билирубина в крови вследствие нарушения внутриклеточного транспорта билирубина в гепатоцитах к месту его соединения с глюкуроновой кислотой, уменьшением степени гипербилирубинемии под действием фенобарбитала и аутосомно-рецессивным[1] типом наследования.
Эта доброкачественная, хронически протекающая болезнь была впервые диагностирована в 1901 году французским гастроэнтерологом Огюстеном Николя Жильбером. Нарушаются синтез белков: лигандин и протеин z
Эпидемиология[править | править код]
Самая частая форма наследственного пигментного гепатоза, которая выявляется у 1-5 % населения. Синдром распространён среди европейцев (2-5 %), азиатов (3 %) и африканцев (36 %).
Заболевание впервые проявляется в юношеском и молодом возрасте, в 8-10 раз чаще у мужчин.
Патогенез[править | править код]
В патогенезе синдрома лежит нарушение захвата билирубина микросомами васкулярного полюса гепатоцита, нарушение его транспорта глутатион-S-трансферазой, доставляющей неконъюгированный билирубин к микросомам гепатоцитов, а также неполноценность фермента микросом уридиндифосфатглюкуронилтрансферазы, при помощи которого осуществляется конъюгация билирубина с глюкуроновой и другими кислотами. Особенностью является увеличение содержания неконъюгированного билирубина, который не растворим в воде, но хорошо растворим в жирах, поэтому может взаимодействовать с фосфолипидами клеточных мембран, в особенности головного мозга, чем объясняется его нейротоксичность.
Существует не менее двух форм синдрома Жильбера. Одна из них характеризуется снижением клиренса билирубина в отсутствии гемолиза, вторая на фоне гемолиза (часто скрытого).
Морфология[править | править код]
Морфологические изменения в печени характеризуются жировой дистрофией гепатоцитов и накоплением желтовато-коричневого пигмента липофусцина в печёночных клетках, чаще в центре долек по ходу жёлчных капилляров.
Лечение[править | править код]
- Индукторы ферментов монооксидазной системы гепатоцитов: фенобарбитал и зиксорин (флумецинол) в дозах от 0,05 до 0,2 г в сутки в течение 2 – 4 нед. Под их влиянием снижается уровень билирубина в крови и исчезают диспептические явления. В процессе лечения фенобарбиталом иногда возникают вялость, сонливость, атаксия. В этих случаях назначаются минимальные количества препарата (0,05 г) перед сном, что позволяет принимать его длительное время. При приёме зиксорина отмечаются хорошая переносимость препарата, отсутствие каких-либо побочных действий. По поводу Зиксорина есть сомнения: с 1998 г. его распространение в России запрещено, а компания производитель (Гедеон Рихтер) его больше не производит. Можно применять кордиамин по 30-40 капель 2-3 раза в день в течение недели. В связи с тем что у значительной части больных наблюдается развитие холецистита и жёлчнокаменной болезни, рекомендуются приём настоев из желчегонных трав, периодическое проведение тюбажей из сорбита (ксилита), карловарской соли и соли «Барбара». Если билирубин достигает 50 мкмоль/л и сопровождается плохим самочувствием, то возможен приём фенобарбитала коротким курсом (30-200 мг/сут. в течение 2-4 недель). Фенобарбитал входит в состав таких препаратов, как барбовал, корвалол и валокордин, поэтому некоторые предпочитают применять эти капли (20-25 капель 3 раза в день), хотя эффект от такого лечения отмечается лишь у малой части пациентов.
- Выведение конъюгированного билирубина (усиленный диурез, активированный уголь как адсорбент билирубина в кишечнике);
- Связывание уже циркулирующего билирубина в крови (введение альбумина в дозе 1 г/кг массы в течение 1 часа). Особенно целесообразно введение альбумина перед заменным переливанием крови;
- Разрушение билирубина, фиксированного в тканях, тем самым освобождаются периферические рецепторы, которые могут связать новые порции билирубина, предотвращается его проникновение через гематоэнцефалический барьер. Достигается это посредством фототерапии. Максимальный эффект наблюдается при длине волны 450 нм. Лампы с синим светом более эффективны, однако они затрудняют наблюдение за кожей ребёнка. Фотоисточник помещают на расстоянии 40 — 45 см над телом. Глаза необходимо защитить.
- Стремление избежать провоцирующих факторов (инфекции, физические и психические нагрузки, употребление алкоголя и гепатотоксичных лекарств)
- Противопоказана инсоляция.[источник не указан 16 дней]
- Диета с ограничением тугоплавких жиров и продуктов, содержащих консерванты.
- Витаминотерапия — особенно витамины группы В (за исключением витамина B3, поскольку он повышает уровень билирубина).
- Санация хронических очагов инфекции и лечение имеющейся патологии желчевыводящих путей.
- В критических случаях — обменное переливание крови.
- Возможен курсовой приём гепатопротекторов: Бонджигар, карсил, легалон, хофитол, ЛИВ-52.
- Желчегонные средства в период обострений
- Для снижения уровня свободного билирубина целесообразно применять препараты урсодезоксихолиевой кислоты[2][3]
Диагностика[править | править код]
Клинически проявляется не ранее, чем в возрасте 20 лет. Часто больной не подозревает о том, что страдает желтухой, пока она не обнаружится при клиническом осмотре или при проведении лабораторных исследований.
Физикальные методы обследования[править | править код]
- опрос — указание в анамнезе на периодические эпизоды умеренной желтухи, возникающей чаще после физического перенапряжения или инфекционного заболевания, в том числе гриппа, после продолжительного голодания или соблюдения низкокалорийной диеты, однако у больных с гемолизом уровень билирубина при голодании не повышается;
- осмотр — субиктеричность (лёгкая желтизна) слизистых и кожных покровов.
Лабораторные исследования[править | править код]
Обязательные:
- общий анализ крови;
- общий анализ мочи;
- уровень билирубина в крови — повышение уровня общего билирубина за счёт непрямой фракции;
- проба с голоданием — повышение уровня билирубина на фоне голодания — В течение 48 часов больной получает питание энергетической ценностью 400 ккал/сутки. В первый день пробы натощак и спустя двое суток определяют билирубин сыворотки крови. При подъёме его на 50 — 100 % проба считается положительной.
- проба с фенобарбиталом — снижение уровня билирубина на фоне приёма фенобарбитала за счёт индуцирования конъюгирующих ферментов печени;
- проба с никотиновой кислотой — в/в введение вызывает повышение уровня билирубина за счёт уменьшения осмотической резистентности эритроцитов;
- анализ кала на стеркобилин — отрицательный;
- молекулярная диагностика: анализ ДНК гена УДФГТ (в двух аллелях обнаруживается мутация — увеличение количества ТА повторов больше 6ТА/6ТА);
- ферменты крови: АсАТ, АлАТ, ГГТП, ЩФ — как правило, в пределах нормальных значений или незначительно повышены.
При наличии показаний:
- белки сыворотки крови и их фракции — может наблюдаться увеличение общего белка и диспротеинемия;
- протромбиновое время — в пределах нормы;
- маркеры вирусов гепатита B, С, D — отсутствие маркеров;
- бромсульфалеиновая проба — снижение выделения билирубина на 20 %.
Инструментальные и другие методы диагностики[править | править код]
Обязательные:
- УЗИ органов брюшной полости — определение размеров и состояние паренхимы печени; размеров, формы, толщины стенок, наличие конкрементов в желчном пузыре и жёлчных протоках.
При наличии показаний:
- чрескожная пункционная биопсия печени с морфологической оценкой биоптата — для исключения хронического гепатита, цирроза печени.
Консультации специалистов
Обязательные:
- терапевт.
При наличии показаний:
- клинический генетик — с целью верификации диагноза.
Дифференциальная диагностика[править | править код]
(синдром Криглера-Найяра, Дабина-Джонсона, Ротора), вирусным гепатитом, механической и гемолитической желтухой. Отличительным признаком синдрома Жильбера является семейная, неконъюгированная, негемолитическая гипербилирубинемия. Дифференциально-диагностическим критерием, позволяющим исключить вирусный гепатит, служит отсутствие в сыворотке крови маркеров репликативной и интегративной стадии развития вирусов гепатитов B, С и дельта. В некоторых случаях для разграничения синдрома Жильбера и хронического гепатита с мало выраженной клинической активностью необходима пункционная биопсия печени. В пользу механической желтухи свидетельствуют конъюгированная гипербилирубинемия, наличие опухоли, калькулеза, стриктур желчевыделительной системы и ПЖ, которые подтверждаются путём проведения УЗИ, ЭГДС, КТ и т. д.
Дифференциальная диагностика синдрома Жильбера с синдромами Дабина-Джонсона и Ротора:
- Боли в правом подреберье — редко, если есть — ноющие.
- Зуд кожи — отсутствует.
- Увеличение печени — типично, обычно незначительно.
- Увеличение селезёнки — нет.
- Повышение билирубина в сыворотке крови — преимущественно непрямой(несвязанный)
- Билирубинурия — отсутствует.
- Повышение копропорфиринов в моче — нет.
- Активность глюкуронилтрансферазы — снижение.
- Бромсульфалеиновая проба — чаще норма, иногда незначительное снижение клиренса.
- Холецистография — нормальная.
- Биопсия печени — нормальная или отложение липофусцина, жировая дистрофия.
Профилактика[править | править код]
Соблюдение режима труда, питания, отдыха. Следует избегать значительных физических нагрузок, ограничения жидкости, голодания и гиперинсоляций. В рационе больным, особенно в период обострений, рекомендуется ограничение жирных сортов мяса, жареных и острых блюд, пряностей, консервированных продуктов.
Прогноз[править | править код]
Прогноз благоприятный, зависит от того как протекает болезнь. Гипербилирубинемия сохраняется пожизненно, однако не сопровождается повышением смертности. Прогрессирующие изменения в печени обычно не развиваются. При страховании жизни таких людей относят к группе обычного риска. При лечении фенобарбиталом или кордиамином уровень билирубина снижается до нормы. Необходимо предупредить больных, что желтуха может появиться после интеркуррентных инфекций, повторных рвот и пропущенного приёма пищи. Отмечена высокая чувствительность больных к различным гепатотоксическим воздействиям (алкоголь, многие лекарства и др.). Возможно развитие воспаления в желчевыводящих путях, жёлчнокаменной болезни, психосоматических расстройств.
Родители детей, страдающих этим синдромом, должны проконсультироваться у генетика перед планированием очередной беременности. Аналогичным образом следует поступать, если у родственников семейной пары, собирающейся иметь детей, диагностирован синдром.
Примечания[править | править код]
Ссылки[править | править код]
- Лечение заболеваний, связанных с геномом развития поджелудочной железы Федеральный институт промышленной собственности, отделение ВПТБ
- Синдром Жильбера // Еселев М.М., Сцепуро П.Г. Изд-во Сарат. ун-та, ISBN 5-292-00867-2
- Синдром Жильбера и как с этим жить? // termatour.com
- Диссертация на тему «Синдром Жильбера: клиника, диагностика, функциональное состояние печени (клинико-генетическое исследование)» // Кандидат медицинских наук Шулятьев, Илья Сергеевич
Источник
Энциклопедия / Заболевания / Печень / Синдром Жильбера
Синдром Жильбера (болезнь Жильбера) представляет собой доброкачественное нарушение функции печени, которое заключается в обезвреживании ею непрямого билирубина, который образуется при распаде гемоглобина.
Синдром Жильбера – это наследственная конституциональная особенность, поэтому данная патология многими авторами не считается заболеванием.
Подобная аномалия встречается у 3-10% населения, особенно часто ее диагностируют среди жителей Африки. Известно, что мужчины в 3-7 раз чаще страдают этим заболеванием.
К основным характеристикам описываемого синдрома относятся периодическое повышение билирубина в крови и связанная с этим желтуха.
Синдром Жильбера – наследственное заболевание, обусловленное дефектом гена, расположенного во второй хромосоме и отвечающего за выработку печеночного фермента – глюкоронилтрансферазы. Непрямой билирубин связывается в печени благодаря этому ферменту. Его избыток приводит к гипербилирубинемии (повышенному содержанию билирубина в крови) и, в результате, к желтухе.
Выделены факторы, которые вызывают обострение синдрома Жильбера (желтухи):
- инфекционные и вирусные заболевания;
- травмы;
- менструация;
- нарушение диеты;
- голодание;
- инсоляция;
- недостаточный сон;
- обезвоживание;
- чрезмерная физическая нагрузка;
- стрессы;
- прием некоторых лекарств (рифампицин, левомицетин, анаболические препараты, сульфаниламиды, гормональные препараты, ампициллин, кофеин, парацетамол и другие);
- употребление алкоголя;
- оперативное вмешательство.
У трети больных патология никак себя не проявляет. Повышенное содержание билирубина в крови отмечается с рождения, но поставить этот диагноз младенцам затруднительно из-за физиологической желтухи новорожденных. Как правило, синдром Жильбера определяется у молодых мужчин в возрасте 20-30 лет во время обследования по другому поводу.
Основным признаком синдрома Жильбера является иктеричность (желтушность) склер и, иногда, кожных покровов. Желтуха в большинстве случаев носит периодический характер и имеет легкую степень выраженности.
Около 30% больных в период обострения отмечают следующие симптомы:
- боли в правом подреберье;
- изжога;
- металлический вкус во рту;
- потеря аппетита;
- тошнота и рвота (особенно при виде сладких продуктов);
- метеоризм;
- чувство переполненного живота;
- запоры или диарея.
Не исключаются и признаки, характерные для многих заболеваний:
- общая слабость и недомогание;
- хроническая усталость;
- затрудненная концентрация;
- головокружение;
- учащенное сердцебиение;
- бессонница;
- озноб (без повышения температуры);
- мышечные боли.
Часть больных жалуется на расстройства в эмоциональной сфере:
- депрессию;
- склонность к асоциальным поступкам;
- беспричинный страх и панику;
- раздражительность.
Эмоциональная лабильность связана, скорее всего, не с повышенным билирубином, а с самовнушением (постоянная сдача анализов, посещение различных клиник и врачей).
Подтвердить или опровергнуть синдром Жильбера помогают различные лабораторные исследования:
- общий анализ крови — в крови отмечаются ретикулоцитоз (повышенное содержание незрелых эритроцитов) и анемия легкой степени — 100-110 г/л.
- общий анализ мочи — отклонений от нормы нет. Наличие в моче уробилиногена и билирубина свидетельствует о патологии печени.
- биохимический анализ крови — сахар в крови — в норме или несколько снижен, белки крови — в пределах нормы, щелочная фосфатаза, АСТ, АЛТ — в норме, тимоловая проба отрицательная.
- билирубин в крови — в норме содержание общего билирубина равно 8,5-20,5 ммоль/л. При синдроме Жильбера отмечается повышение общего билирубина за счет непрямого.
- свертываемость крови — протромбиновый индекс и протромбиновое время — в пределах нормы.
- маркеры вирусных гепатитов — отсутствуют.
- УЗИ печени.
Возможно некоторое увеличение размеров печени во время обострения. Синдром Жильбера нередко сочетается с холангитом, камнями в желчном пузыре, хроническим панкреатитом.
Также рекомендуется исследовать функции щитовидной железы и провести анализ крови на сывороточное железо, трансферрин, общую железосвязывающую способность (ОЖСС).
Кроме того, для подтверждения диагноза проводят специальные пробы:
- Проба с голоданием.
Голодание в течение 48 часов или ограничение калорийности пищи (до 400 ккал в сутки) приводит к резкому повышению (в 2-3 раза) свободного билирубина. Несвязанный билирубин определяется натощак в первый день пробы и через двое суток. Увеличение непрямого билирубина на 50-100% говорит о положительной пробе. - Проба с фенобарбиталом.
Прием фенобарбитала в дозе 3мг/кг/сут в течение 5 дней способствует снижению уровня несвязанного билирубина. - Проба с никотиновой кислотой.
Внутривенная инъекция никотиновой кислоты в дозе 50 мг приводит к увеличению количества несвязанного билирубина в крови в 2-3 раза на протяжении трех часов. - Проба с рифампицином.
Введение 900 мг рифампицина вызывает увеличение непрямого билирубина.
Также подтвердить диагноз позволяет чрезкожная пункция печени. Гистологическое исследование пунктата показывает отсутствие признаков хронического гепатита и цирроза печени.
Другим дополнительным, но дорогостоящим исследованием является молекулярно-генетический анализ (кровь из вены), при помощи которого определяется дефектная ДНК, участвующая в развитии синдрома Жильбера.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Специфического лечения синдрома Жильбера не существует. Контроль состояния и лечение больных осуществляет гастроэнтеролог (в его отсутствие — терапевт).
Диета при синдроме
Рекомендуется пожизненное, а в периоды обострения — особенно тщательное, соблюдение диеты.
Исключаются:
- сладкая пища;
- выпечка;
- жирные кремы;
- шоколад.
В питании должны преобладать овощи и фрукты, из круп предпочтение отдается овсяной и гречневой. Разрешается обезжиренный творог, до 1 яйца в день, неострые твердые сорта сыров, сухое или сгущенное молоко, небольшое количество сметаны. Мясо, рыба и птица должны быть нежирных сортов, противопоказано употребление острых продуктов или пищи с консервантами. От алкоголя, особенно крепкого, стоит отказаться.
Показано обильное питье. Черный чай и кофе желательно заменить зеленым чаем и несладким морсом из кислых ягод (клюква, брусника, вишня).
Прием пищи — не реже 4-5 раз в день, умеренными порциями. Голодание, как и переедание, может привести к обострению синдрома Жильбера.
Кроме того, пациенты с данным синдромом должны избегать пребывания на солнце. Важно сообщать медикам о наличии данной патологии для того, чтобы лечащий врач смог подобрать адекватное лечение по любому другому поводу.
Медикаментозная терапия
В периоды обострения назначается прием:
- витаминов (В6);
- ферментов (фестал, мезим);
Показаны также короткие курсы фенобарбитала, который связывает непрямой билирубин.
Для восстановления кишечной перистальтики и при выраженной тошноте или рвоте используют метоклопромид (церукал), домперидон.
Прогноз при синдроме Жильбера благоприятный. При соблюдении диеты и правил поведения продолжительность жизни таких пациентов не отличается от продолжительности жизни здоровых людей. Более того, ведение здорового образа жизни способствует ее увеличению.
Осложнения в виде хронического гепатита и цирроза печени возможны при злоупотреблении алкоголем, чрезмерном увлечении «тяжелой» пищей, что вполне возможно и у здоровых людей.
Источник: diagnos.ru
Источник
