Синдром запирательного канала в бедре

Запирательный нерв (nervus obturatorius) образуется из передних ветвей LIΙ-LIV спинномозговых нервов (иногда LI-LV) и располагается позади или внутри большой поясничной мышцы, далее он выходит из-под внутреннего края этой мышцы, прободает подвздошную фасцию и проходит вниз на уровне крестцово-подвздошного сочленения, затем спускается по боковой стенке таза и входит в запирательный канал вместе с запирательными сосудами. Это костно-фиброзный туннель, крышей которого служит запирательный желоб лобковой кости, дно образовано запирательными мышцами, отделенными от нерва запирательной мембранной.
Фиброзный неэластичный край запирательной мембраны представляет собой наиболее уязвимое место по ходу нерва. Через запирательный канал из полости таза нерв переходит на бедро. Выше канала от запирательного нерва отделяется мышечная ветвь. Она также проходит через канал и затем разветвляется в наружной запирательной мышце, которая ротирует нижнюю конечность. На уровне запирательного канала или ниже нерв делится на переднюю и заднюю ветви. Задняя ветвь иннервирует большую приводящую мышцу бедра (приводит бедро), суставную сумку тазобедренного сустава и надкостницу задней поверхности бедренной кости. Передняя ветвь снабжает длинную и короткую приводящие мышцы, тонкую, и непосредственно, — гребенчатую мышцу. Длинная и короткая приводящие мышцы приводят, сгибают и вращают бедро кнаружи. Иннервируемая запирательным нервом наружная запирательная мышца также вращает бедро кнаружи. Тонкая мышца (m. gracilis) приводит бедро и сгибает в коленном суставе глень, ротируя ее внутрь. После отхождения мышечных ветвей передняя ветвь в верхней трети бедра становится только чувствительной и снабжает кожу внутренней поверхности бедра.
Следует отметить индивидуальную вариабельность зоны чувствительной иннервации кожи внутренней поверхности бедра: либо от верхней трети бедра до нижней его трети (включительно), либо от верхней трети бедра до середины внутренней поверхности голени. Это связано с тем, что чувствительные волокна из состава запирательного нерва объединяются с такими же волокнами бедренного нерва, иногда формируют новый самостоятельный ствол – добавочный запирательный нерв.
Синдром запирательного нерва описан английским хирургом J. Howship в 1840 г. и немецким неврологом M. Romberg в 1848 г. Поражение запирательного нерва происходит чаще всего на следующих уровнях:
1. в начале его отхождения – под поясничной мышцей или внутри ее (например, при забрюшинной гематоме);
2. на уровне крестцово-подвздошного сочленения (при сакроилеите);
3. в боковой стенке таза (сдавление увеличенной при беременности маткой, при опухоли шейки матки, яичников, сигмовидной кишки, при аппендикулярном инфильтрате в случае атипичного тазового расположения аппендикса и др.);
4. на уровне запирательного канала (при грыже запирательного отверстия, лонном остите с отеком тканей стенок запирательного туннельного канала);
5. на уровне верхнемедиальной поверхности бедра (при сдавлении рубцовой тканью, при длительном резком сгибании бедра под наркозом во время оперативных вмешательств и т.д.).
Синдром запирательного нерва может проявляться в двух вариантах – в варианте ирритации и в варианте выпадения, а также полного и частичного поражения.
Полный синдром запирательного нерва в варианте ирритации проявляется наличием характерных болей с распространением боли из паховой области н внутреннюю часть бедра. Боль достигает значительной интенсивности при сдавлении нерва в запирательном канале (по туннельно-ишемическому механизму). При механизме сдавления запирательного нерва грыжей запирательного отверстия боли усиливаются в момент повышения давления в брюшной полости (например, при кашле), а также при разгибании, отведении и внутренней ротации бедра. При этом в зоне иннервации запирательного нерва могут появляться парестезии. Чувствительные выпадения (как было описано выше) чаще всего локализуются в средней и нижней третях внутренней поверхности бедра. Из-за перекрытия кожной зоны иннервации запирательного нерва соседними нервами нарушения чувствительности редко доходят до степени анестезии. Раздражение запирательного нерва может вызывать заметный вторичный спазм приводящих мышц, а также рефлекторную сгибательную контрактуру в коленном и тазобедренном суставах. В связи с раздражением запирательного нерва ряд движений бедра может усиливать боль. Отсюда появляется и щадящая походка и ограничение ряда некоторых движений в тазобедренном суставе.
Полный синдром запирательного нерва в варианте выпадения характеризуется достаточно выраженной гипотрофией мышц внутренней части бедра, несмотря на то, что большая приводящая мышца частично иннервируется и седалищным нервом. Заметно нарушается приведение бедра, хотя полностью это движение не выпадает. Из-за выпадения функций приводящих мышц бедра, нарушается устойчивость при стоянии и ходьбе. Вместо нормального переднезаднего направления при ходьбе появляется направленное кнаружи отведение конечности с явлениями циркумдукции. Возникает затруднение при укладывании больной ноги на здоровую (в положении сидя или в положении лежа на спине). Выпадает (снижается) рефлекс с приводящих мышц бедра (данный рефлекс определяется – вызывается резким ударом перкуссионного молотка по Ι пальцу врача, наложенному на кожу над приводящими мышцами под прямым углом к их длинной оси, приблизительно на 5 см выше внутреннего надмыщелка бедра; при этом ощущается сокращение приводящих мышц и выявляется асимметрия рефлекса на здоровой и пораженной сторонах). Гипестезия (реже – анестезия) локализуется в средней и нижней третях внутренней поверхности бедра. Иногда гипестезия выявляется и на внутренней поверхности голени, достигая середины последней (объяснение см. выше). В зоне гипестезии на внутренней поверхности бедра может наблюдаться ангидроз (что является проявлением вегетативных нарушений при поражении запирательного нерва).
Синдром частичного поражения запирательного нерва может быть выявлен путем применения следующих тестов:
1. обследуемому, лежащему на спине с выпрямленными ногами, предлагают сдвинуть ноги; обследующий пытается их развести;
2. обследуемому, лежащему на боку, предлагают поднять находящуюся сверху ногу и привести к ней другую ногу., находящуюся внизу, обследующий поддерживает эту поднятую ногу, а движению другой ноги, которая приводится, оказывает сопротивление;
3. лежащему на спине обследуемому предлагают согнуть ногу в коленном суставе, поворачивая ее внутрь и приводя бедро; обследующий пальпирует сокращенную тонкую мышцу (m. gracilis);
4. лежащему на спине обследуемому с отведенной в сторону ногой предлагают привести ногу; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу.
Источник
Туннельный синдром бывает довольно частой проблемой у людей физического труда, и в том числе спортсменов. Суть этого недуга заключается в том, что на руке или ноге происходит защемление нерва между огрубевшими связками или увеличенными мышцами, как в туннеле. В результате этого в тех участках конечности, к которым идет этот нерв, появляются неприятные ощущения.
Самые частые проявления туннельного синдрома – онемение, ползание “мурашек”, покалывание и боли в руке или ноге, обязательно с одной стороны. Они могут появляться не сразу, а постепенно и только при нагрузке. В дальнейшем при отсутствии лечения симптомы ухудшаются, становится трудно двигать рукой, удерживать в ней предметы. Если нерв защемляется на ноге, то появляется боль при ходьбе, онемение в определенной позе или при нагрузке.
Причинами защемления нерва обычно служит разрастание и огрубение связок или мышц при больших однотипных нагрузках с частыми повторениями. Например, туннельному синдрому локтевого нерва часто подвержены теннисисты, так что эта болезнь даже получила свое название – “локоть теннисиста”.
Если на болезнь не обращать внимания и не лечить, то с течением времени рука или нога могут совсем перестать слушаться своего хозяина – разовьется атрофия мышцы и нерва. Иногда процесс становится настолько запущенным, что для освобождения зажатого нерва может потребоваться нейрохирургическая операция.
Традиционное лечение туннельного синдрома основывается на применении обезболивающих лекарств и миорелаксантов – веществ, расслабляющих мышцы. Однако эти препараты влияют сразу на весь организм и не позволяют подействовать прицельно именно на ту мышцу, которая защемила нерв. Отсюда частые неудачи в лечении.
Кроме лекарственного лечения можно попытаться расслабить защемившую нерв мышцу с помощью массажа, физиотерапии или лечебной гимнастики. Проблема в том, что массаж не может обеспечить длительного эффекта, и после нескольких процедур спазм возвращается. А лечебные упражнения, как показывает практика, большинство пациентов делать не любят или не находят времени.
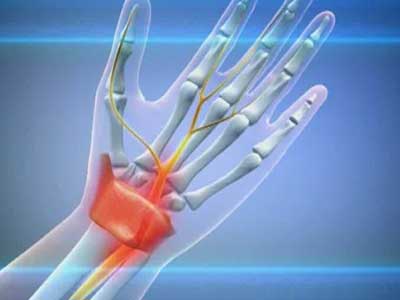
Остеопатия предлагает более качественный подход к лечению туннельного синдрома и находит корень проблемы. А почему напряглись именно эти мышцы? Почему проблема возникла, например, слева, а не справа? И так далее… Причина заболевания может оказаться где угодно: в нарушении биомеханики таза или ног, нарушении движений внутренних органов, костей черепа, в рубце из-за давным-давно перенесенной операции и т.п. И только найдя и устранив основу заболевания можно говорить о начале выздоровления. Только тогда повысится эффективность физиотерапии, массажа и лекарственных препаратов, уменьшится и исчезнет боль, а нервы перестанут травмироваться.
Карпальный туннельный синдром
Проявляется болью, онемением, покалыванием и слабостью в руке, кисти. Боль и онемение распространяются на ладонную поверхность большого, указательного, среднего и безымянного пальца, а также на тыльную поверхность указательного и среднего пальца. Вначале симптомы возникают при выполнении каких-либо действий с использованием кисти (работа за компьютером, рисование, вождение), затем онемение и боль появляются и в состоянии покоя, иногда возникают ночью.
Синдром круглого пронатора (синдром Сейфарта)
При развитии данного типа туннельного синдрома пациент жалуется на боль и жжение на 4-5 см ниже локтевого сустава, по передней поверхности предплечья, и иррадиацию боли в I-III пальцы, половину IV пальца и ладонь. Этот синдром начинает обычно проявляться после значительной мышечной нагрузки в течении многих часов с участием пронатора и сгибателя пальцев. Такие виды деятельности часто встречаются у музыкантов (пианистов, скрипачей, флейтистов, гитаристов), стоматологов, спортсменов. Синдром круглого пронатора иногда возникает и у кормящих матерей. У них компрессия нерва в области круглого пронатора происходит тогда, когда головка ребенка лежит на предплечье, его кормят грудью, убаюкивают, и спящего надолго оставляют в такой позиции.
Синдром кубитального канала
Основными проявлениями синдрома являются боль, онемение, и/или покалывание. Боль и покалывание ощущаются в наружной части плеча и распространяются в мизинец и половину четвертого пальца. Вначале заболевания неприятные ощущения и боль возникают только при давлении на локоть или после продолжительного его сгибания. В более выраженной стадии боль и онемении чувствуются постоянно. Другим признаком заболевания может быть слабость в руке. Она проявляется потерей «уверенности» в руке: вдруг из нее начинают выпадать предметы при каких-то привычных действиях. Например, человеку трудно становится налить воду из чайника. В запущенных стадиях кисть на больной руке начинает худеть, появляются ямки между костями из-за атрофии мышц.
Синдром компрессии лучевого нерва
Проявляется болью в мышцах-разгибателях предплечья, их слабостью и гипотрофией. Активное разгибание III пальца при его прижатии и одновременном выпрямлении руки в локтевом суставе вызывает интенсивную боль в локте и верхней части предплечья.
Ущемление запирательного нерва в запирательном канале
Беспокоят боли в паховой области и на внутренней поверхности бедра, усиливающиеся при движениях в тазобедренном суставе, при натуживании. Боль исчезает в покое. Нарушения чувствительности распространяются по внутренней поверхности бедра. Причинами формирования могут быть: грыжи запирательного отверстия, воспалительные процессы в области лонного сочленения, переломы костей таза. Синдром может возникать после операций на мочеполовых органах, в период родов.
Ущемление наружного или латерального кожного нерва бедра под паховой связкой (болезнь Бернгардта-Рота или парестетическая мералгия)
Проявляется жгучей, подчас невыносимой болью по передне-наружной поверхности бедра, с онемением и явлениями дерматита. Боль усиливается при длительном стоянии, ходьбе, вытягивании ноги. Боли ослабевают в положении лежа с согнутыми ногами. Не наблюдается ни атрофии, ни слабости мышц. Для болезни характерно спонтанное выздоровление. Ущемление кожного нерва бедра возникает при достаточно многочисленных ситуациях: перекосе таза или туловища, укорочении нижней конечности, при ожирении III-IV степени, при асците, при ношении корсета, грыжевого бандажа, бандажа беременных.
Ущемление седалищного нерва (синдром грушевидной мышцы)
Характерны жгучие боли и покалывания в голени и стопе. Боль может локализоваться и в области ягодицы (грушевидной мышцы) и по ходу седалищного нерва (вниз по задней поверхности бедра). Усиление болей происходит при повороте бедра кнутри, при повороте бедра кнаружи боли ослабевают. Боль усиливается и при приведении бедра, так как при этом напрягается грушевидная мышца.
Ущемление большеберцового нерва в области тарзального канала (синдром тарзального канала)
Характерны значительные боли на подошве и в пальцах стопы. Боли чаще всего беспокоят ночами во время сна, а при свешивании ног с кровати – ослабевают. Боли могут возникать и в дневное время, как правило, во время ходьбы. Нередко боли распространяются по ходу седалищного нерва вплоть до ягодицы.
Ущемление подошвенных пальцевых нервов — метатарзалгия Мортона
Основная жалоба: острая, жгучая, приступообразная боль в области подошвенной поверхности стопы с распространением в третий межпальцевой промежуток, третий и четвертый пальцы стопы. Боли, беспокоящие пациентов, описываются очень образно: «как будто бы я наступила на стекло, на иголку, на гвоздь…», «похоже на удар электрическим током», «подошву пронзили ножом» и т.д. Боли вначале возникают во время ходьбы или бега, заставляя останавливаться, садиться и снимать обувь. В дальнейшем могут возникать спонтанно во время сна. В ущемлении большую роль играют деформация стопы, плоскостопие, ношение узкой обуви на высоком каблуке.
Источник
Запирательный нерв (nervus obturatorius) относится к поясничному сплетению, пролегает в области малого таза, заходя в зону одноименных каналов. Эти волокна отвечают за иннервацию мышц бедра. Поэтому при невропатии (защемлении или воспалении) запирательного нерва отмечается снижение подвижности тазобедренного сустава, а в запущенных случаях – атрофия местных тканей.
Лечение поражений данной группы волокон проводится с помощью медикаментозных средств и методов физиотерапии.

Анатомия и функции запирательного нерва
Понимание функции запирательного нерва, анатомии, характерных особенностей этой части ЦНС помогает подобрать оптимальные методы лечения невропатии и способы профилактики. Nervus obturatorius отходит от спинномозгового сплетения (от 52-54 нервов) и тянется сзади либо внутри большой поясничной мышцы.
Далее он вдоль нижнего края крестцово-подвздошного сочленения пролегает по боковой стенке таза, входит в одноименный канал, расположенный за лобковой костью, и включает в себя мембрану, являющуюся наиболее уязвимой зоной, которая встречается по ходу движения запирательного нерва.
Далее он разделяется на две ветви. Передняя (толстая) протянулась между бедренными, короткой и длинной приводящими мышцами, которые отвечают за движение данной части ноги, обеспечивают сгибание ее в колене. Задняя ветвь обеспечивает передачу сигналов от головного мозга к суставной сумке, надкостнице и к тем же мышечным волокнам тазобедренного сустава.

Благодаря таким анатомическим особенностям, запирательный нерв иннервирует группу мышц , которые отвечают за:
- движение бедра;
- разгибание тазобедренного сустава;
- вращение бедра наружу;
- сгибание коленок;
- вращение голени внутрь.
При патологиях запирательного нерва (это состояние известно в медицине как синдром Хаушипа-Ромберга) нарушаются указанные функции.
Причины болезни
Развитию синдрома запирательного нерва способствуют следующие факторы:
- ношение на протяжении долгого времени неудобного белья или тугого пояса;
- беременность;
- избыточная масса тела;
- искривление позвоночника;
- повреждение костей тазобедренного сустава;
- мышечная атрофия и другие подобные изменения, вызванные сопутствующими патологиями (остеохондроз, радикулит и иные).

Реже синдром возникает на фоне:
- инфекционных патологий;
- алкоголизма;
- сахарного диабета;
- тяжелой интоксикации;
- опухолей;
- варикозного расширения вен в области малого таза;
- воспалительных процессов в малом тазу.
Локализация патологических процессов напрямую определяет характер симптоматики, проявляющейся при синдроме.
Синдром Хаушипа-Ромберга
Английский и немецкий врачи, именами которых назван синдром Хаушипа-Ромберга, определили взаимозависимость причин и симптомов болезни:
- при гематоме в брюшной полости патологический процесс протекает под поясничной мышцой или внутри ее;
- при сакроилеите – в области крестца и в месте его соединения с подвздошной частью;
- при опухолях, во время беременности признаки невропатии отмечаются сбоку в области малого таза;
- при грыже или отеках тканей – в месте расположения запирательного канала (возле лобка);
- при рубцевании тканей или из-за неудачного хирургического вмешательства в верхней медиальной части ноги – патологический процесс локализуется в указанной зоне.
Описанные выше взаимосвязи встречаются чаще остальных. Однако нельзя исключать влияние других факторов, приводящих к возникновению синдрома Хаушипа-Ромберга.
Характерные симптомы

Симптомы определяются тем, какая из ветвей запирательного нерва поражена. В общих случаях невропатия характеризуется:
- болями в области малого таза и нижней части спины, интенсивность которых усиливается при кашле и физических нагрузках;
- неприятными ощущениями в области, расположенной около зоны поражения;
- снижением подвижности тазобедренного сустава;
- неустойчивой ходьбой;
- мышечной гипертрофией с внутренней стороны бедра.
Описанная симптоматика характерна для патологий органов малого таза, поэтому при возникновении болей в этой зоне потребуется комплексное обследование пациента.
Диагностика
Невропатия запирательного нерва диагностируется посредством оценки чувствительности кожи и активности тазобедренного сустава, а также на основании жалоб пациента.
О возникновении данного расстройства говорят скованность в движениях и мышечная слабость.
Выявить оба отклонения помогают следующие тесты:
- Пациент ложится на спину и сгибает ноги в коленях. Далее ему необходимо свести нижние конечности, прилагая максимальные усилия. В этот момент врач оказывает противодействие, мешая процессу.
- Лежа на спине нужно согнуть ноги в коленях и поочередно класть одну конечность на другую. Процедура позволяет выявить снижение подвижности суставов.
Дополнительно проводятся процедуры, при помощи которых оценивается чувствительность кожи в области бедра и рефлексы в коленных суставах. Помимо этого, назначаются другие диагностические действия, помогающие дифференцировать синдром запирательного нерва с иными невропатиями, а также выявить причины возникновения расстройства (например, КТ и МРТ малого таза при подозрении на опухоли).
Способы лечения

Тактика лечения при синдроме запирательного нерва определяется в зависимости от особенностей поражения и степени запущенности случая. В основном при невралгии применяют медикаментозные средства, прием которых сочетают с физиотерапевтическими процедурами. Но иногда требуется хирургическое вмешательство.
Терапия лекарствами
Синдром запирательного канала лечится посредством обезболивающих медикаментов. Чаще для этих целей назначаются препараты из группы анальгетиков. Но в особо тяжелых случаях рекомендуют новокаиновые блокады.
После купирования болевого синдрома применяются следующие медикаменты:
- витамины группы В (улучшают обмен веществ, восстанавливают нервную проводимость);
- нестероидные противовоспалительные препараты;
- хондропротекторы (восстанавливают хрящевую ткань).
Неврит запирательного нерва также лечится с помощью массажа и ЛФК. Хорошие результаты достигаются при применении электрофореза, после которого восстанавливаются мышечные функции.
Другие методы лечения
Защемление запирательного нерва в некоторых случаях требует хирургического вмешательства. Открытые операции применяются в отсутствие эффекта от консервативной терапии, при сложных переломах и опухолевых процессах.
Профилактика

Синдром запирательного нерва – это практически неизлечимое состояние, поэтому пациенту нужно соблюдать определенные правила на протяжении жизни. Чтобы избежать обострения болезни потребуется ограничить подъем тяжестей, вести активный образ жизни, во время сна пользоваться ортопедическим матрасом. Рекомендуется проводить массаж проблемной зоны и выполнять упражнения, назначенные врачом.
Источник
