Синдром wpw сердца и спорт
КРОВООБРАЩЕНИЕ И
ФИЗИЧЕСКАЯ РАБОТОСПОСОБНОСТЬ У СПОРТСМЕНОВ С
СИНДРОМОМ ВОЛЬФ-ПАРКИНСОН-УАЙТ’А
В.Л.Карпман, С.В.Степанова,
кафедра спортивной медицины
Синдром
Вольф-Паркинсон-Уайт’а (WPW), который обозначается
еще как аберрантная антриовентрикулярная
проводимость, или ненормальная
антриовентикулярная проводимость, как синдром
пучка Кента или синдром раннего возбуждения
(pre-excitation), и пр, описан в 1930 г. Wolf, Parkinson и White этот
синдром в большинстве случаев выявляется
случайно при электрокардиографических
обследованиях.
Как известно,
при WPW-синдроме наблюдается укорочение интервала
P-Q (менее 0,12 сек.), уширение (более 0,10 сек)
комплекса QRS, изменение зубца Т и сегмента S-T как
при блокаде ножки пучка Гиса и деформация
начальной части желудочкового комплекса,
которое М.Segers (1948) назвал «дельта» волной.
Синдром WPW
может наблюдаться у молодых людей без видимых
указаний на поражение сердца, чаще у мужчин (Wolf,
1954; L.N. Katz и Pick,1956; Л.И. Фогельсон, 1957; Е.Zepeschkin, 1957).
Эти люди, однако, нередко страдают приступами
пароксизмальной тахикардии (Wolf a White, 1948; Л.И.
Фогельсон, 1957; R. Zuckermann, 1959; E. Kucher, 1960).
Впервые
указания о синдроме WPW у спортсменов появились в
монографии С.П. Летунова, 1950, который наблюдал
описанный электрокардиографический синдром у 6
спортсменов. В настоящее время установлено, что
синдром WPW встречается у одного из 300-400 человек,
подвергшихся электрографическуму обследованию
(A. Wenerando, C. Piovano, 1968). Среди здоровых, не
занимающихся спортом лиц синдром WPW встречается
от 0,046 до 0,21 случаев (L.N. Kutz и Pick, 1956; E. Lepeschkin, 1957; Hiss et
Lamb, 1962 и др.). У спортсменов же по данным различных
авторов, частота синдрома WPW колеблется от 0,08 до
0,86 l случаев (Л.A. Бутчеко, 1959; H. Reindell c cоавт., 1960; В.Н.
Колюнов, 1963; А.Г.Дембо с сотр., 1965; Л.В.Колесникова,
1966; Д.Г.Абрамович, 1967; В.Г.Анкина, 1967; В.М.Яковлев,
А.Н.Богатырев, 1968; Н.Д.Граевская, 1975; Рахсиев А.И.,
1983; Huston T. et al.,1985; Степанова С.В., 1970, 1972, 1974; А.Ф., С.В.
Степанова, 1983; А.Г. Дембо, Э.В. Земцовский, 1989; Э.В.
Земцовский, 1995 и др.
Из
представленных литературных данных видно, что
частота синдрома WPW у спортсменов значительно
выше, нежели у лиц не занимающихся спортом.
Клиническая оценка синдрома WPW у спортсменов
вызывает большие трудности. Дело в том, что
имеющиеся по этому вопросу немногочисленные
литературные данные противоречивы.
Большинством
авторов этот электрокардиографический синдром
рассматривается как вариант нормы. Так, В.А.
Тишлер (1959) , Doneff и Sheid (1959) отрицают роль занятий и
спортом в его возникновении и полагают, что он не
указывает на заболевание сердца. По данным Wolf (1954)
, синдром WPW встречается как у здоровых людей, так
и у атлетов, ведущих интенсивную тренировку. При
этом у здоровых людей, имеющих синдром WPW, по
сравнению с лицами, электрокардиограмма которых
не изменена, не отмечается никаких изменений в
гемодинамике (Pattani, 1947,1948). Это в какой-то мере
может подтверждаться наблюдениями H. Curtler, K.
Gottschalk, R.Lickler (1966), A. Venerando и Piovano (1968), С.В. Степанова
(1970, 1972, 1974), А.Ф. Синяков, С.В. Степанова (1983).
С.П.Летунов (1950)
описал возникновение синдрома WPW у спортсмена
при ухудшении состояния здоровья в связи с
перенапряжением. Л.А.Бутченко и М.Л.Проэктор (1964)
указывают, что в большинстве случаев у
спортсменов с синдромом WPW не отмечается роста
спортивных достижений. А.Г.Дембо, Э.В.Земцовский
(1989), Э.В.Земцовский (1995) приводят пример
возникновения феномена WPW у спортсмена при
чрезмерных физических нагрузках.
Таким образом
прогностическое значение синдрома WPW у
спортсменов в настоящее время нельзя считать до
конца выясненным. Изучение этого вопроса
является актуальным и требует дальнейшего
углубленного исследования.
Нами было
обследовано 7 высококвалифицированных
спортсменов с синдромом WPW. Тщательно собранный
анамнез у этих спортсменов дает основание
считать, что ни один из них не страдал приступами
пароксизмальной тахикардии.
В работе были
использованы следующие методы исследования:
электрокардиография, поликардиография,
телерентгенография, исследовался сердечный
выброс, изучалась физическая работоспособность.
Средняя
величина объема сердца у обследованных нами
спортсменов составила 795± 30 см3 при диапазоне
колебаний от 615 до 917 см3. Величина относительного
объема сердца колебалась от 36 до 54 единиц,
составляя в среднем 45 ± 3 ед.
Анализ
индивидуальных величин объема сердца показал,
что у трех спортсменов с синдромом WPW величина
относительного объема сердца по сравнению с
должной оказалась уменьшенной. Это уменьшение
обращает на себя внимание потому, что эти
спортсмены тренировались на выносливость и у них
ожидалась физиологическая дилятация сердца.
Изменение
фазовой структуры сердечного сокращения у
спортсменов с синдромом WPW в покое, при
проведении ортостатической пробы и при
физической нагрузке не отличались от изменений,
наблюдаемых у здоровых, высококвалифицированных
спортсменов.
В покое
средняя величина минутного объема
кровообращения у спортсменов с синдромом WPW была
равна 4,44 ± 0,2 л/мин при диапазоне колебаний от 4,32
до 4,64 л/мин. Ударный объем кровообращения
колебался от 45 до 83 мл, составляя в среднем 62 ± 9,9
мл.
При выполнении
испытуемыми мышечной работы минутный объем
кровообращения увеличивался в среднем до 20,8
л/мин и колебался от 16,49 до 24,2 л/мин.
Как в покое,
так и в процессе мышечной работы величины
ударного и минутного объема кровообращения
практически не отличались от таковых у здоровых
спортсменов.
Средняя
физическая работоспособность у спортсменов с
синдромом WPW, определяемая по тесту PWC 170, была
равна 1175 ± 103 кгм/мин, при диапазоне колебаний от
929 до 1565 кгм/мин, т.е. была сравнительно небольшой.
Максимальное потребление кислорода было также
довольно небольшим. Оно колебалось от 2,97 до 4,62
л/мин, составляя в среднем 3,47 ± 0,3 л/мин.
В большей
части наших наблюдений нарушений кардио- и
гемодинамики у спортсменов с синдромом WPW не
наблюдалось. Однако, наряду с этим, имелись
случаи со сниженной физической
работоспособностью, уменьшенным объемом сердца,
относительно недостаточной реакцией на
физическую нагрузку. Эти случаи мы считаем
целесообразным подвергнуть специальному
врачебно-педагогическому анализу, поскольку
возникновение WPW — синдрома здесь может, в
соответствии с представлениями С.П.Летунова (1950),
А.Г.Дембо, Э.В.Земцовского (1989), Э.В.Земцовского
(1995), явиться результатом нерациональной
тренировки.
Учитывая, что
при WPW — синдроме имеется склонность к развитию
приступов пароксизмальной тахикардии, со всеми
вытекающими отсюда последствиями, мы считаем
нецелесообразным продолжать занятия большим
спортом лицам, у которых синдром WPW сочетается с
какими-либо другими гемодинамическими
отклонениями и сниженной физической
работоспособностью.
Особенно
категоричной должна быть позиция врача, когда
синдром WPW возникает у спортсмена в процессе
тренировки или же когда обнаруживается
отрицательная динамика ЭКГ-признаков этого
синдрома.
Таким образом,
при наличии у спортсменов синдрома WPW необходимо
углубленное клинико-физиологическое
обследование. Если при этом не выявляется
отклонений со стороны сердечно-сосудистой
системы, то синдром WPW, как таковой, не является
причиной для запрещения занятий спортом. Во всех
остальных случаях спортивная деятельность
является нецелесообразной.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 23 апреля 2020;
проверки требует 1 правка.
Синдром Вольфа-Паркинсона-Уайта (WPW-синдром) — врождённая аномалия строения сердца. Впервые описана в 1930 году Луисом Вольфом, Джоном Паркинсоном и Полом Дадли Уайтом, а в 1940 году термин «синдром Вольфа-Паркинсона-Уайта» был введён в употребление для обозначения случая наличия у пациента как асистолии, так и пароксизмов тахикардии[3].
Общие сведения[править | править код]
Синдром Вольфа-Паркинсона-Уайта — наиболее частый синдром преждевременного возбуждения желудочков (его наблюдают у 0,1 — 0,3 % населения в общей популяции [4][5]), возникающий при наличии дополнительного пучка Кента. Большинство людей при этом не имеют признаков заболевания сердца. У мужчин синдром обнаруживают чаще, чем у женщин.
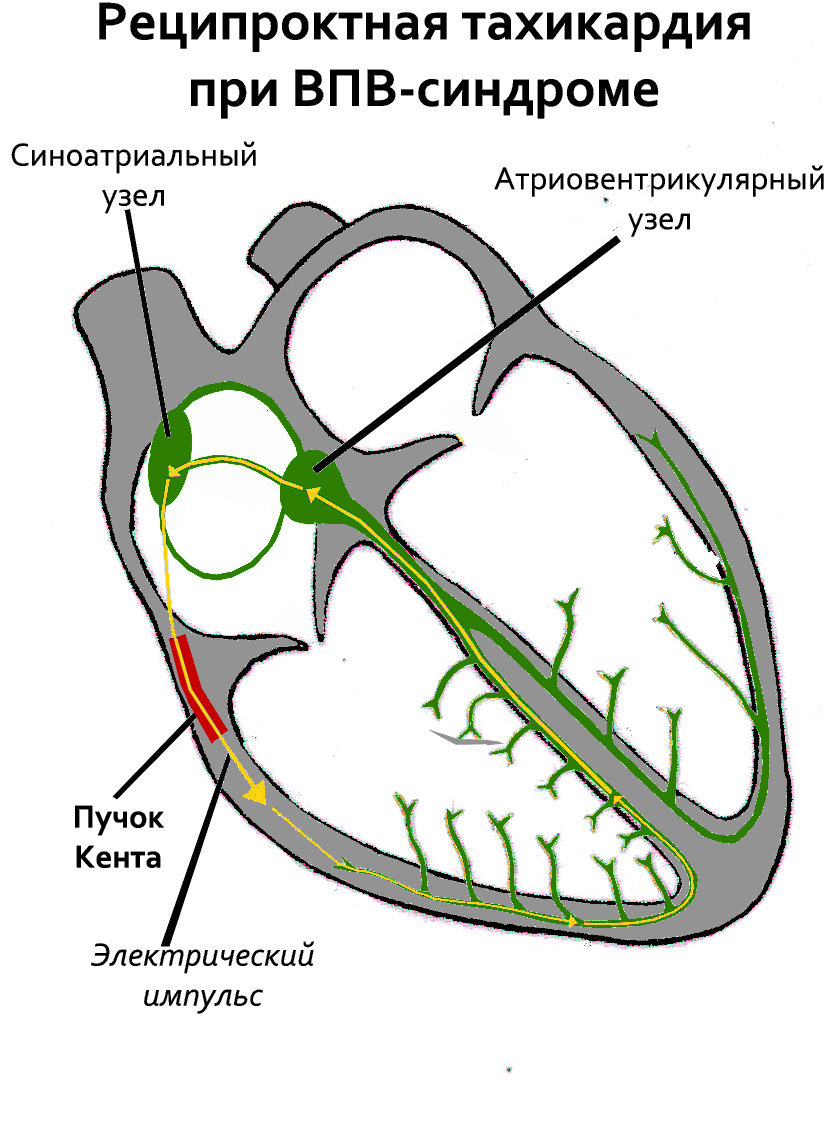
Пучок Кента — аномальный пучок между левым/правым предсердиями и одним из желудочков.[источник не указан 2213 дней] Этот пучок играет важную роль в патогенезе синдрома WPW. Более быстрое распространение импульса через этот дополнительный проводящий путь приводит к:
- 1) укорочению интервала P — R (P — Q);
- 2) более раннему возбуждению части желудочков — возникает волна.
Биохимической подоплёкой синдрома является мутации в CBS домене γ2 субъединицы АМФ-активируемой протеинкиназы (AMPK, AMP-activated protein kinase). Консервативный (от прокариотов до человека ) CBS-домен (~ 60 аминокислот) является участком аллостерической регуляции со стороны AMP/ATP.[6]
Этиология[править | править код]
Несмотря на большой прогресс в изучении болезни, молекулярные и генетические основы, ответственные за синдром у большинства пациентов, остаются неизвестными. На март 2020 года известно лишь о нескольких генах, нарушения в которых приводит к синдрому Вольфа — Паркинсона — Уайта[7].
Клиническая картина[править | править код]
У части больных может не выявляться клинических проявлений. Основное проявление синдрома Вольфа — Паркинсона — Уайта — аритмии. Более чем в 50 % случаев возникают пароксизмальные тахиаритмии: наджелудочковые реципрокные, фибрилляция предсердий, трепетание предсердий. Довольно часто синдром возникает при заболеваниях сердца — аномалии Эбштайна, гипертрофической кардиомиопатии, пролапсе митрального клапана.
Диагностика[править | править код]
Синдром WPW может протекать скрыто (скрытый синдром обычно диагностируют с помощью электрофизиологического исследования). Это связано с неспособностью дополнительных проводящих путей проводить импульсы в антеградном направлении. На ЭКГ во время синусового ритма признаков преждевременного возбуждения желудочков нет. Скрытый синдром WPW проявляется тахиаритмией, его выявление возможно при электростимуляции желудочков.
Явный синдром имеет ряд типичных ЭКГ-признаков:
- Короткий интервал P — R (P — Q) — менее 0,12 с.
- Волна Δ. Её появление связано со «сливным» сокращением желудочков (возбуждение желудочков сначала через дополнительный проводящий путь, а затем через AB-соединение). При быстром проведении через AB-соединение волна Δ имеет больший размер. При наличии AB-блокады желудочковый комплекс полностью состоит из волны Δ, так как возбуждение на желудочки передается только через дополнительный путь.
- Расширение комплекса QRS более 0,1 с за счет волны Δ.
- Тахиаритмии: ортодромная и антидромная наджелудочковые тахикардии, фибрилляция и трепетание предсердий. Тахиаритмии возникают обычно после наджелудочковой экстрасистолы.
Иногда на ЭКГ фиксируется переходящий синдром WPW. Это говорит о том, что попеременно функционируют оба пути проведения импульса — нормальный (АВ-путь) и дополнительный (пучок Кента). В таком случае видны то нормальные комплексы, то деформированные.
Лечение[править | править код]
Профилактика и лечение пароксизмов тахиаритмии
- Для предупреждения приступов тахикардии при синдроме WPW можно использовать соталол, дизопирамид. Следует помнить, что ряд антиаритмических лекарственных средств может увеличивать рефрактерный период AB-соединения и улучшать проведение импульсов через дополнительные проводящие пути (блокаторы медленных кальциевых каналов, β-адреноблокаторы, сердечные гликозиды), в связи с чем их применение при синдроме WPW противопоказано.
- При возникновении на фоне синдрома фибрилляции предсердий необходимо срочно провести электрическую дефибрилляцию. В последующем рекомендуют провести деструкцию (радиочастотную катетерную аблацию) дополнительных проводящих путей.
Показания для хирургического лечения синдрома Вольфа-Паркинсона-Уайта
- Наличие частых приступов фибрилляции предсердий.
- Приступы тахиаритмии с гемодинамическими нарушениями (коллапс).
- Сохранение приступов тахиаритмии при проведении антиаритмической терапии.
- Ситуации, когда длительная лекарственная терапия нежелательна (молодой возраст, планируемая беременность).
Внутрисердечная радиочастотная абляция — самый эффективный (в 98 % случаев) радикальный способ лечения синдрома WPW. Однако несколько исследований говорят о том, что несмотря на применение этого способа лечения, риск фибрилляции предсердий остаётся высоким по сравнению с населением в целом[7].
Течение и прогноз[править | править код]
Достоверность этого раздела статьи поставлена под сомнение. Необходимо проверить точность фактов, изложенных в этом разделе. |
Синдром WPW может быть обнаружен в любом возрасте, даже у новорожденных. Любое способствующее заболевание сердца, протекающее с нарушением АВ-проводимости, может способствовать его проявлению. Постоянный синдром WPW, особенно с приступами аритмии, нарушает внутрисердечную гемодинамику, что ведет к расширению камер сердца и снижению сократительной способности миокарда.
Течение заболевания зависит от наличия, частоты и длительности существования тахиаритмий. Внезапная сердечная смерть при синдроме WPW наступает обычно вследствие фатальных аритмий (фибрилляция предсердий, трепетание предсердий, желудочковая тахикардия, фибрилляция желудочков).
Смертность[править | править код]
Внезапная сердечная смерть от синдрома Вольфа — Паркинсона — Уайта наступает примерно у 0.25 — 0.39 % больных ежегодно[7].
Примечания[править | править код]
Ссылки[править | править код]
- К 70-летию открытия синдрома Вольфа-Паркинсона-Уайта
Источник
Синдром WPW — что это?
Согласно статистическим данным, нарушение ритма сердца из-за синдрома WPW выявляется только в 0,15–2 % случаев. Чаще болезнь встречается среди мужчин, обычно проявляется в 10–20 лет. Она приводит к тяжелым нарушениям сердечного ритма, требует особого подхода к диагностике и лечению, может представлять угрозу для жизни больного.
Классификация синдрома WPW
В кардиологии различают феномен ВПВ и синдром ВПВ. Для первого характерны электрокардиографические признаки проведения сердечного импульса по дополнительным соединениям и перевозбуждения желудочков. При этом клинические проявления АВ реципрокной тахикардии отсутствуют. Синдром сердца WPW — это сочетание перевозбуждения желудочков с симптомами тахикардии.
С учетом морфологического субстрата ученые выделяют следующие анатомические виды синдрома ВПВ:
1. С добавочными мышечными АВ-волокнами. Мышечные волокна могут:
- проходить через добавочное правое/левое париетальное АВ-соединение;
- идти от ушка правого/левого предсердия;
- быть связанными ваневризмой синуса Вальсальвы/средней вены сердца;
- идти через фиброзное аортально-митральное соединение;
- быть парасептальными, септальными верхними/нижними.
2. С пучками Кента (мышечные АВ-волокна), происходящими из рудиментарной ткани:
- и входящими в миокард правого желудочка;
- и входящими в правую ножку пучка Гиса (атрио-фасцикулярные).
По характеру проявления классифицируют:
- Манифестирующий синдром WPW. Характеризуется постоянным наличием дельта-волны, эпизодами атриовентрикулярной реципрокной тахикардии и синусовым ритмом;
- Преходящий синдром WPW (он же интермиттирующий синдромWPW). На ЭКГ диагностируется синусовый ритм, преходящеепредвозбуждение желудочков, верифицированная атриовентрикулярная реципрокная тахикардия;
- Скрытый синдром WPW. Описывается ретроградным проведением по пучку Кента. На ЭКГ выявляются эпизоды атриовентрикулярной реципрокной тахикардии (в состоянии покоя аномалия с помощью ЭКГ не диагностируется). Проявляется приступами тахикардии.
По расположению пучки Кета могут быть:
- левосторонними (идут от левого предсердия к левому желудочку);
- правосторонними (идут от правого предсердия к правому желудочку);
- парасептальными (идут около сердечной перегородки).
Расположение дополнительного проводящего пути учитывается кардиологами-аритмологами при выборе наиболее эффективной техники операционного доступа (через вену либо через бедренную артерию).
Синдром ВПВ и беременность
Синдром ВПВ, клинически себя никак не проявляющий, не требует дополнительного лечения. Но во время беременности заболевание может заявить о себе пароксизмальными нарушениями сердечного ритма. Тогда необходима консультация кардиолога и подбор эффективного лечения.
При очень частых приступах тахикардии на фоне синдрома WPW беременность противопоказана. Это объясняет тем, что болезнь в любой период может перейти в опасное для жизни нарушение ритма. К тому же тахикардия часто провоцирует недостаточное кровообращение в органах и тканях, что негативно отражается не только на состоянии матери, но и на развитии плода.
Причины синдрома WPW
Синдром ВПВ — это врожденное заболевание. Причина его возникновения состоит в мутации генов, из-за чего при закладке и формировании сердца во внутриутробном периоде образуются мостики между желудочком и предсердием. Вырастает пучок Кента.
У больных синдромом WPW распространение возбуждения от предсердий к желудочкам идет по аномальным путям проведения. Как результат, миокард желудочков возбуждается раньше, чем если бы импульс распространялся обычным путем (АВ-узел, пучок и ветви Гиса). На ЭКГ перевозбуждение желудочков отражается в виде дельта-волны (дополнительная волна деполяризации). При этом длительность QRS увеличивается, а интервал P-Q(R), напротив, укорачивается.
В момент поступления в желудочки основной волны деполяризации их столкновение в сердечной мышце фиксируется в виде немного уширенного и деформированного сливного комплекса QRS.
Аномальное возбуждение желудочков провоцирует нарушение последовательности реполяризационных процессов. На ЭКГ это выглядит как дискордантный комплекс QRS, смещение RS-T сегмента и изменение полярности зубца T.
Развитие мерцания и трепетания предсердий, суправентрикулярной тахикардии при синдроме WPW объясняется формированием круговой волны возбуждения. Импульс движется по узлу АВ в направлении от предсердий к желудочкам, а по дополнительным путям — от желудочков к предсердиям.
Симптомы синдрома WPW
Симптомы синдрома ВПВ обычно слабо выраженные. К ним относятся нарушения сердечного ритма:
- трепетание предсердий;
- фибрилляция предсердий;
- реципрокная наджелудочковая тахикардия;
- желудочковая тахикардия;
- желудочковая/предсердная экстрасистолия.
В свою очередь приступы учащенного ритмичного/неритмичного сердцебиения сопровождаются:
- «трепыханием»/замиранием сердца;
- приступами удушья (чувство нехватки воздуха);
- головокружениями;
- учащением пульса;
- артериальной гипотензией;
- слабостью, потерей сознания.
Ухудшение состояния больного может возникать после употребления спиртного, эмоционального либо физического перенапряжения.
В большинстве случаев пароксизм аритмии при синдроме ВПВ можно прекратить, глубоко вдохнув и задержав воздух. Затяжные приступы требуют экстренной госпитализации и лечения под наблюдением кардиолога.
Если Вы обнаружили у себя схожие симптомы, незамедлительно
обратитесь к врачу. Легче предупредить болезнь,
чем бороться с последствиями.
Диагностика синдрома WPW
Диагностика синдрома ВПВ у детей и взрослых включает проведение комплексного клинико-инструментального обследования. Проводятся:
- Регистрация ЭКГ в 12 отведениях;
- Мониторирование ЭКГ по Холтеру. На область сердца крепятся электроды, идущие к портативному аппарату-рекордеру. С ними больной ходит от одних суток и более. При этом он ведет обычный образ жизни, все свои действия и ощущения записывает в дневник;
- Трансторакальная эхокардиография. Современный метод неинвазивной визуализации сердца с помощью отражаемых ультразвуковых сигналов. Позволяет оценить морфологические и функциональные структуры органа;
- Чреспищеводная электрокардиостимуляция. Включает введение в пищевод электрода, подачу стимулирующих электрических импульсов, определение пороговых значений стимуляции, интерпретацию информационных показаний ЭКГ;
- Эндокардиальное электрофизиологическое исследование сердца. Направлено на регистрацию и мониторирование разных показателей работы сердца с помощью регистрационной аппаратуры и специальных датчиков. Дает возможность максимально точно определить количество и расположение дополнительных путей (пучков Кена), верифицировать клиническую форму заболевания и оценить эффективность лекарственной терапии или ранее проведенной радиочастотной катетерной абляции;
- Ультразвуковая диагностика. Позволяет выявить сопутствующие патологии пороки сердца, кардиомиопатию.
К электрокардиографическим признакам синдрома сердца ВПВ относятся:
- укороченный PQ-интервал (не превышает 0,12 с);
- дельта-волна;
- деформированный сливной QRS-комплекс.
В ходе постановки диагноза обязательно проводится дифференциальная диагностика синдрома ВПВ с блокадами ножек пучка Гиса.
Лечение синдрома ВПВ сердца
Если пароксизмы аритмии отсутствуют, синдром ВПВ не требует специального лечения. При ярко выраженных приступах, сопровождающихся гипотензией, симптомами сердечной недостаточности, стенокардией, синкопэ, встает вопрос о проведении консервативного либо хирургического лечения.
Консервативные методы направлены на предупреждение приступов учащенного сердцебиения (тахикардии). Больному назначаются:
- Профилактические антиаритмические препараты (Амиодарон, Флекаинид, Пропафенон, Аденозин и др.);
- Бета-адреноблокаторы — препятствуют стимуляции рецепторов к норадреналину и адреналину (Эсмолол);
- Блокаторы медленных кальциевых каналов — оказывают воздействие на клетки сосудов и сердца, снижают частоту сердечных сокращений, уменьшают тонус сосудов;
- Сердечные гликозиды — увеличивают силу сердечных сокращений.
С целью прекращения приступов тахикардии используется внутривенное введение антиаритмических лекарственных препаратов.
В некоторых случаях купировать пароксизмы аритмий помогают:
- проба Вальсавы;
- массаж каротидного синуса;
- внутривенное введение АТФ.
Если консервативная терапия не способствует улучшению состояния больного и симптомы тахикардии не исчезают, проводится хирургическое лечение синдрома WPW. Показаниями к нему также служат:
- противопоказания к длительной лекарственной терапии;
- частые приступы фибрилляции предсердий;
- наличие приступов тахиаритмии, осложненных гемодинамическими нарушениями.
Операция носит название радиочастотной катетерной абляции. Проводится под местной анестезией. Во время нее к сердцу через бедренные сосуды подводится специальная тонкая трубочка — проводник. По ней подается импульс, который разрушает пучок Кента. Эффективность радиочастотной абляции по статистическим данным составляет 95 %. В 2 % случаев возможны рецидивы заболевания — ткани, подвергшиеся абляции, самовосстанавливаются. Тогда требуется повторная операция.
Важно знать, что при синдроме ВПВ противопоказаны занятия спортом.
Опасность синдрома ВПВ
Синдром ВПВ, проявляющийся приступами тахикардии, снижает качество жизни больного. К серьезным травмам и несчастным случаям могут привести потери сознания во время пароксизмов.
Помимо этого реципрокные АВ-тахикардии при WPW синдроме относятся к категории предфибрилляторных аритмий. Это значит, что частые приступы заболевания способны привести к более опасной и сложной фибрилляции предсердий, которая в свою очередь может трансформироваться в фибрилляцию желудочков и привести к летальному исходу.
Профилактика синдрома WPW
Специфической профилактики заболевания не существует. Если в результате ЭКГ у пациента выявлен синдром ВПВ, он должен регулярно обследоваться у кардиолога (даже если симптомы его не беспокоят). При проявлении признаков патологии нужно незамедлительно подобрать грамотное лечение.
Лицам, состоящим в родственных связях с больным синдромом WPW, рекомендуется пройти плановое обследование, чтобы исключить развитие данной патологии у себя. Диагностика должна включать: суточное мониторирование электрокардиограммы, электрокардиограмму, электрофизиологические методы.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Источник
