Синдром воспалительного инфильтрата в легких

Порой в области ткани может появиться уплотнение, в некоторых случаях оно может возникнуть и в каком-либо органе, например в легком. Уплотнение появляется по причине скопления крови или клеток на отдельном участке. Данная болезнь и будет называться инфильтратом. Существует несколько типов болезни.
Опухолевый инфильтрат легкого состоит из клеток, которыми характеризуются различные опухолевые заболевания. Синдромом этой болезни будут инфильтративные изменения в легких.
При появлении скопления можно наблюдать увеличение размеров ткани, также цветовой оттенок может меняться. Появляются болезненные ощущения, повышается плотность ткани. При хирургической инфильтрации легких уплотнение возникает по причине насыщения искусственного характера, то есть из-за медицинских препаратов или спирта.
Легочные инфильтраты могут возникать по самым разным причинам. У трети больных причиной было механическое воздействие, у другой трети инфильтрация легких произошла в результате проникновения одонтогеной инфекции. У других больных причиной всему служила какая-либо другая инфекция. С возрастом риск появления синдрома инфильтрации никаким образом не увеличивается и не уменьшается.
Инфильтрат
Возбудителями синдрома инфильтрации принято считать агентов в микрофлоре рта. Еще одной причиной возникновения заболевания является резистентность микроорганизмов, выражается это в защитных функциях человеческого организма. Инфильтрация может проявить себя при инфекции контактного вида, а также при лимфогенном характере ее распространения.
Причиной синдрома инфильтрата легочного может быть острый аппендицит. Как многие знают, этот аппендицит, а точнее, его обострение, является опухолью воспалительного характера. Причиной синдрома инфильтрации также может быть некачественное медицинское лечение или нарушение санитарных норм. Очаговые изменения в легких могут появиться в результате внутримышечного укола. То есть пропитывание лекарства вызовет скопления лекарственного препарата.
- Как же можно обнаружить заболевание?
Симптомы заболевания
Инфильтрация легочной ткани происходит на протяжении нескольких дней. В это время могут проявляться следующие симптомы.
- Немного повышенная температура организма, которая не спадает длительный срок.
- В пораженной зоне в некоторых случаях возникает небольшая опухоль.
- Возникновения болезненных ощущений.
-
 По сравнению с очаговой пневмонией, эозинофильный инфильтрат протекает менее заметно и более плавно.
По сравнению с очаговой пневмонией, эозинофильный инфильтрат протекает менее заметно и более плавно. - Кашель у эозинофилов выражен неявно, самым ярким симптом будет кровохарканье. Оно уже сигнализирует о том, что эозинофильные инфильтраты в легких начали распадаться.
- В большинстве случаев эозинофильный инфильтрат возникает в 6 сегменте или в других верхних участках долей.
- Бледный оттенок лица также может указывать на туберкулез инфильтративного типа. Больной может привыкнуть к повышенной температуре и не замечать того, что она несколько выше положенной. После кашля могут быть слышны хрипы.
Понять, находится ли жидкость внутри уплотнения не представляется возможным. Кожа в районе возникновения уплотнения слегка напряжена.
Как же можно обнаружить заболевание?
В первую очередь медицинский специалист должен быть уверен в том, что у больного действительно присутствует легочная инфильтрация. Осуществляется это по данным рентгена. В зависимости от того, какой характер имеет заболевание, продуктивный или экссудативный, будут появляться заметные различные изменения в легком или легких.
 Больше всего изменения заметны при легочном инфильтрате воспалительного типа, особенно при обычной пневмонии. В этом случае будет наблюдаться дрожь в голосе, также возможно глухое звучание и крепитация.
Больше всего изменения заметны при легочном инфильтрате воспалительного типа, особенно при обычной пневмонии. В этом случае будет наблюдаться дрожь в голосе, также возможно глухое звучание и крепитация.
Когда заболевание носит характер продуктивный, в частности, при возникновении опухолей, вышеперечисленные симптомы не проявляются. В такой ситуации обнаружить заболевание практически невозможно.
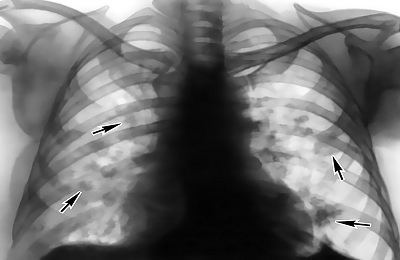
Самую главную роль для диагностики этого заболевания играет ренгенография. На ней уплотнение показывается в виде затемнения с радиусом больше 10 миллиметров.
В случае долевой инфильтрации будет наблюдаться затемнение достаточно большого участка легких. Контуры пятен зависят от субстрата процесса, а также от места его возникновения.
Что делать при диагностировании заболевания?
В этом случае стоит определить, какой характер инфильтрации у больного. Воспаления долевого типа в большинстве случаев возникают либо при туберкулезе, либо при пневмонии. При опухолевом характере заболевания доля целиком не захватывается. Воспалительные инфильтраты долевого типа характерны также при злокачественной опухоли легкого.
 В случае, когда у больного возникновение уплотнения недолевого типа, следует дифференцировать их, в первую очередь, с периферической злокачественной опухолью легкого. В этом случае первоначальные стадии развития заболевания будут проходить незаметно. Не будет проявления каких-либо симптомов.
В случае, когда у больного возникновение уплотнения недолевого типа, следует дифференцировать их, в первую очередь, с периферической злокачественной опухолью легкого. В этом случае первоначальные стадии развития заболевания будут проходить незаметно. Не будет проявления каких-либо симптомов.
Однако на рентгенографии инфильтрат будет отличаться от злокачественной опухоли. Это связано с тем, что на снимке такие уплотнения будут неправильной формы. Раковые болезни же, в данном случае, практически всегда будут иметь стандартную форму. Это является одним из самых главных отличительных признаков этих двух заболеваний.
Еще одним методом диагностики болезни является бронхоскопия с дальнейшим исследованием бронха. После установки характера заболевания медицинский специалист разграничивает инфильтраты.
Долевая пневмония очень сильно напоминает туберкулезный добит, для нее характерны следующие признаки.
- Острое течение болезни на первоначальной стадии.
- Повышенная температура организма и тела.
- Кашель сухого типа.
- В некоторых случаях возможно кровохарканье.
- Болезненные ощущения в районе груди.
На рентгенографическом исследовании туберкулезный добит будет иметь более темные уплотнения в сравнении с долевой пневмонией. Особенно хорошо это показывает томограмма. Известны случаи обнаружения микобактерий туберкулеза у больного, когда сроки для лечения пневмонии уже прошли, а необходимый итог не был достигнут.
В целом, возникновения инфильтрата в легких характерно для большого количества заболеваний:
- Пневмония. Данное заболевание представляет собой воспаления ткани легких, в этом случае в обязательном порядке в процесс будут вовлечены разные доли легкого. Из симптомов стоит отметить постоянную усталость, болезненные ощущения в районе груди, а также различные симптомы дыхательной недостаточности.
- Туберкулез с инфильтративный характером. Данная болезнь характеризуется плавным течением, присутствием кашля и расположением образования в верхних долях легких.
-
 Легочный инфильтрат с эозинофильным характером. По-другому говоря, эозинофильная пневмония, очень хороший эффект достигается при ГКС.
Легочный инфильтрат с эозинофильным характером. По-другому говоря, эозинофильная пневмония, очень хороший эффект достигается при ГКС. - Сопутствия при раковых опухолях. Показателями для такой ситуации будет являться появление пневмонии в одном и том же месте, а также кашель без продуктивности. В случае метастазирования на рентгеновском снимке наблюдается большое количество теней круглой формы.
- Сопутствие может быть и при опухолей незлокачественного характера. Выражаются в этом случаи инфильтрации в виде опухоли в форме шара, который имеет четкие границы.
- Инфильтрат может появиться и при кисте.
- При гангрене легких.
- При посттуберкулезном пневмосклерозе и других заболеваниях.
Лечение заболевания
Стоит начинать лечение как можно раньше, курс лечения состоит из комплекса процедур:
- режим сна и питания,
- физическая культура,
- фармакотерапия.
 При инфильтративных уплотнениях медицинские специалисты рекомендуется находиться в постели на протяжении всей инфильтрации. В рацион питания на весь курс лечения должны войти продукты, которые обладают быстрой усвояемостью. Он также должен содержать достаточный объем углеводов и витаминов.
При инфильтративных уплотнениях медицинские специалисты рекомендуется находиться в постели на протяжении всей инфильтрации. В рацион питания на весь курс лечения должны войти продукты, которые обладают быстрой усвояемостью. Он также должен содержать достаточный объем углеводов и витаминов.
При составлении курса лечения для воспалительного инфильтрата самую большую роль играет лечение антибактериальными препаратами. Чаще всего используется монотерапия при помощи антибиотиков.
Однако не стоит принимать антибиотики бактериостатического действия совместно с бактерицидными антибиотиками. Последствия могут быть самыми ужасными, в некоторых случаях даже необратимыми. Ведь в таком случае начнется токсическое воздействие на различные группы органов.
Когда в легких инфильтративных изменений больше не наблюдается, следует сразу же прекратить прием антибиотиков. Также не стоит забывать, что использовать препарат разрешается сроком не более 10 дней. Далее для продолжения курса лечения следует использовать другие препараты.
Общий срок курса определяется в индивидуальном порядке. Выбор медицинского препарата зависит от характеристик возбудителя заболевания, а также в зависимости от его вида.
К тому же не стоит забывать про такой фактор, как чувствительность возбудителя к рассматриваемому антибиотику.
 Для лечения инфильтративных уплотнений используются также и различные противовирусные средства совместно с мочегонными лекарственными препаратами. Это способствует уменьшению отека ткани легких, которая поражена возбудителем болезни. Для рассасывания уплотнения следует восстановить функционирование бронхов. С целью лечения неспецифических уплотнений принят использовать различные отхаркивающие и муколитические препараты.
Для лечения инфильтративных уплотнений используются также и различные противовирусные средства совместно с мочегонными лекарственными препаратами. Это способствует уменьшению отека ткани легких, которая поражена возбудителем болезни. Для рассасывания уплотнения следует восстановить функционирование бронхов. С целью лечения неспецифических уплотнений принят использовать различные отхаркивающие и муколитические препараты.
Также не стоит забывать и про физические упражнения. Прежде, чем приступать к такому методу лечения, следует проконсультироваться со своим медицинским специалистом. В курс лечения входят упражнения, которые выполняются на больном боку. Следует ограничить глубину вдоха. Объясняется это тем, что необходимо максимально активизировать дыхательные процессы в здоровом легком. Таким образом образуется периферическое кровообращение.
Каждый больной пневмонией должен знать про инфильтрат в легких и что это такое. В случае, когда у вас нет возможности проконсультироваться с медицинским специалистом и приобрести лекарство, стоит попробовать лечение народными средствами. К ним можно отнести чеснок, который отлично борется с практически всеми видами бактериями.
 Также можно сделать домашний ингалятор с чесноком. Для этого вам потребуется взять любую пластиковую емкость, проделать в ней отверстия. Чеснок следует мелко порезать и положить на днище пластиковой емкости. После этого – несколько минут подышать чесночными испарениями носом, или ртом.
Также можно сделать домашний ингалятор с чесноком. Для этого вам потребуется взять любую пластиковую емкость, проделать в ней отверстия. Чеснок следует мелко порезать и положить на днище пластиковой емкости. После этого – несколько минут подышать чесночными испарениями носом, или ртом.
Подобную ингаляцию следует проводить как можно чаще. Данный метод является отличной профилактикой многих заболеваний, в том числе и простудных. Народные средства будут особенно актуальны в зимнее время года, когда риск заболеть крайне велик.
Загрузка…
Источник
Синдром очагового
уплотнения легочной ткани обусловлен
заполнением альвеол воспалительной
жидкостью и фибрином (при пневмонии),
кровью (при инфаркте легкого), прорастанием
доли легкого соединительной тканью
(пневмосклероз, карнификация) вследствие
длительного течения воспаления легкого
или опухолевой тканью. Обычной жалобой
больных является одышка; при осмотре
выражено отставание «больной» половины
грудной клетки при дыхании; голосовое
дрожание в зоне уплотнения усилено;
перкуторно над областью уплотнения
легкого отмечаются притупление
перкуторного звука или тупость, а
при аускультации — бронхиальное дыхание,
усиление брон-хофонии и — при наличии
жидкого секрета в мелких бронхах —
звучные (кон-сонирующие) хрипы.
Рентгенологическое исследование
выявляет очаг затемнения (т. е.
уплотнения) в легочной ткани, размеры
и форма которого определяются характером
заболевания, его стадией и некоторыми
другими факторами.
Инфильтрации
(очагового уплотнения) легочной ткани
Кашель (в начале
сухой, затем с мокротой), одышка смешанного
типа, боль в груди, связанная с дыханием
и усиливающаяся на вдохе. Повышение
температуры, озноб, общая слабость,
головная боль
Цианоз, увеличение
числа дыханий, отставание пораженной
половины в акте дыхания, Снижение
экскурсии грудной клетки.
Усиление голосового
дрожания над пораженной долей.
Тупой или притупленный
звук, ограничение подвижности нижнего
края легкого на вдохе.
Ослабленное
везикулярное или бронхиальное дыхание,
звучные мелкопузырчатые хрипы или
крепитация, бронхофония усилена.
Рентгенография:
затенение без четких контуров,
рестриктивный тип нарушения вентиляции,
уменьшение ЖЕЛ, РОвд, увеличение ЧД,
МОД.
104. Синдром повышенной воздушности легких.
Повышенной
пневмотизации легочной ткани (эмфизема).
Одышка смешанного
характера, кашель с отделением
слизисто-гнойной мокроты.
Акроцианоз
(периферический и центральный),
бочкообразная грудная клетка, ограничение
экскурсии, набухание шейных вен, “часовые
стекла”, “барабанные палочки”.
Ослабление
голосового дрожания, снижение эластичности
и резистентности
Коробочный
перкуторный звук, нижние края легких
опущены вниз и ограничены в подвижности,
увеличена высоты стояния верхушек,
увеличены поля Кренига, уменьшение
границ сердечной тупости.
Ослабленное
везикулярное дыхание, ослаблена
бронхофония, ослабление сердечных
тонов.
Снижение ЖЕЛ, МОС
(максимальной объёмной скорости выдоха),
ПОС (пиковой объёмной скорости выдоха),
пневмотахиметрии выдоха, ФЖЕЛ, ОФВ1,
увеличение общей и функциональной
остаточной ёмкости легких (ФОЕ),
остаточного воздуха.
105. Синдром скопления жидкости в полости плевры. Симптомы, выявляемые физическими методами
Синдром скопления
жидкости в плевральной полости наблюдается
при гидротораксе (скопление
невоспалительной жидкости — транссудата,
например, при сердечной недостаточности)
или при экссудативном плеврите (воспаление
плевры). Для него характерны одышка,
которая появляется в результате
дыхательной недостаточности, вызванной
сдавлением легкого и уменьшением
дыхательной поверхности, асимметрия
грудной клетки за счет увеличения той
ее половины, в плевральной полости
которой произошло накопление жидкости,
отставание «больной» половины грудной
клетки в акте дыхания. Над областью
скопления жидкости голосовое дрожание
резко ослаблено или не выявляется,
перкуторно определяется тупой звук или
абсолютная тупость, при аускультации
дыхание и бронхофония резко ослаблены
или отсутствуют. Рентгенологическое
исследование выявляет затемнение в
зоне скопления жидкости, чаще в нижнем
отделе грудной клетки (при гидротораксе
нередко двустороннее). При этом верхняя
граница затемнения довольно четкая,
при скоплении в полости плевры
транссудата она располагается более
горизонтально, при скоплении экссудата
— косо, совпадая с определяемой перкуссией
линией Дамуазо (см. «Экссудативный
плеврит»).
Источник
Это патологическое состояние, обусловленное проникновением в ткани легкого и накоплением в них клеточных элементов, жидкостей, химических веществ. В патологии наиболее часто встречается инфильтрация легочной ткани воспалительного происхождения (пневмония, туберкулез, грибковые и паразитарные заболевания легких).
Так, при пневмонии, альвеолы заполняются вначале плазмой (при воспалении увеличивается кровенаполнение тканей и повышается проницаемость сосудистой стенки), а затем форменными элементами крови. Экссудат вытесняет из альвеол воздух, в результате чего легочная ткань в этом месте уплотняется и умеренно увеличивается в объеме.
Степень выраженности симптомов при синдроме уплотнения легочной ткани зависит от величины, локализации и распространения инфильтрации (очаговая или долевая (крупозная) пневмония). Для долевой инфильтрации легочной ткани характерна стадийность: I-я стадия (начальная, стадия «прилива»); II-я – стадия уплотнения (красного и серого опеченения); III-я – стадия разрешения.
Инфильтрат при деструктивных изменениях в легочной ткани в дальнейшем может приводить к стойким патологическим изменениям в виде склероза, т.е. альвеолы заполняются соединительной тканью (пневмосклероз, карнификация легких).
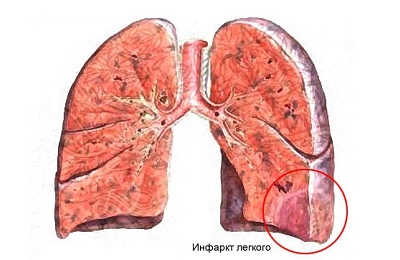
Ткани легкого бывают инфильтрированы клетками новообразования – опухолевая инфильтрация; кровью – при инфаркте легкого
Жалобы. Кашель – сухой в начале развития легочной инфильтрации, с мокротой (продуктивный) вследствие образования экссудата в альвеолах и гиперсекреции слизи в бронхах. Мокрота может быть слизисто-гнойной, кровянистой (гриппозная пневмония), «ржавой» при крупозной пневмонии в стадии красного опеченения.
Кровохарканье – возникает при легочных инфильтратах с деструктивными явлениями (туберкулез легких, бронхоальвеолярный рак легких).
Одышка – возникает при образовании крупных легочных инфильтратов. Она обусловлена рестриктивными вентиляционными нарушениями, уменьшением дыхательной поверхности легких. Одышка, как правило, смешанная.
Боль в грудной клетке – отмечается при легочной инфильтрации только в случаях вовлечения в патологический процесс париетальной плевры. Боль «глубокая», усиливается при дыхании и кашле, локализованная.
Общие жалобы: повышение температуры тела, озноб, слабость, головная боль, потливость.
Осмотр. Бледность кожных покровов с гиперемией щек, диффузный цианоз. Учащенное дыхание (тахипное), отставание в акте дыхания той половины грудной клетки, где локализована легочная инфильтрация.
Пальпация. При очаговой инфильтрации легочной ткани изменения голосового дрожания может не быть. У больных с долевой инфильтрацией легочной ткани в стадию прилива происходит ослабление голосового дрожания. В стадию уплотнения голосового дрожание над областью крупного, обширного и неглубоко расположенного легочного инфильтрата усиливается, что обусловлено уплотнением инфильтрированной легочной ткани, хорошо проводящей звук. В стадию разрешения происходит нормализация голосового дрожания.
Снижение эластичности легочной ткани на стороне поражения (вследствие уменьшения воздушности легочной ткани).
Перкуссия. Уменьшение подвижности (экскурсии) нижнего легочного края на стороне поражения. При сравнительной перкуссии в зоне инфильтрации в первую стадию, когда уменьшение воздушности легочной ткани сочетается со снижением ее эластичности, перкуторный звук становится притупленно-тимпаническим. Тимпанический оттенок звука обусловлен тем, что пропитывание стенок альвеол экссудатом или транссудатом уменьшает их напряжение, и они становятся неспособными к колебаниям. Во вторую стадию перкуторный звук становится тупым, а в третью область притупления уменьшается по мере рассасывания воспалительного инфильтрата. При исчезновении инфильтрации перкуторный звук опять становится ясным легочным.
Аускультация.Ослабление везикулярного дыхания и бронхофонии (снижение эластичности легочной ткани и выключение части альвеол из акта дыхания) наблюдаются в начальной стадии инфильтрации (стадия «прилива»). В эту стадию также выслушивается начальная крепитация (обусловлена разлипанием стенок альвеол, покрытых изнутри тонким слоем клейкого экссудата).
Во вторую стадию («опеченения») над областью обширного и плотного легочного инфильтрата в случае свободной проходимости бронхов, выслушивается бронхиальное дыхание и отмечается усиление бронхофонии. Если отдельные участки инфильтрации расположены среди здоровой легочной ткани, выслушивается смешанное бронховезикулярное дыхание.
В третью стадию (разрешения) бронхиальное дыхание постепенно исчезает, выслушивается ослабленное везикулярное дыхание и конечная крепитация. Бронхофония нормализуется.
В области легочного инфильтрата можно обнаружить влажные хрипы. Типичны мелкопузырчатые хрипы, которые возникают в вовлеченных в инфильтративный процесс терминальных бронхиолах и мельчайших бронхах. Хрипы локализованные (обычно в проекции сегмента), множественные, звучные и выслушиваются в основном на вдохе. Хрипы становятся более звучными и обильными после глубокого дыхания и покашливания в связи с тем, что экссудат или отечная жидкость поступают из альвеол в бронхиолы и мелкие бронхи.
Наибольшее диагностическое значение имеют рентгенологические методы обследования. Рентгенологические признаки легочной инфильтрации – затемнение неправильной формы с неровными очертаниями.
Источник
