Синдром вольфа паркинсона уайта классификация
Синдром Вольфа-Паркинсона-Уайта (Wolff-Parkinson-White) или
синдром WPW
Синдром Вольфа-Паркинсона-Уайта (WPW) – синдром с предвозбуждением желудочков сердца по дополнительному (аномальному) предсердно-желудочковому соединению (ДПЖС) и наджелудочковой тахиаритмией по механизму re-entry.
Определение
Синдром Вольфа-Паркинсона-Уайта (WPW) – синдром с предвозбуждением желудочков сердца по дополнительному (аномальному) предсердно-желудочковому соединению (ДПЖС) и наджелудочковой тахиаритмией по механизму re-entry.
Что такое ДПЖС
При синдроме WPW субстратом аритмии является дополнительное предсердно-желудочковое соединение (ДПЖС). ДПЖС – аномальная быстро проводящая мышечная полоска миокарда, соединяющая предсердие и желудочек в области предсердно-желудочковой борозды в обход структур нормальной проводящей системы сердца.
По ДПЖС импульс распространяется более быстро, чем по нормальной проводящей системе сердца, что приводит к предвозбуждению (преэкзитации) желудочков. С возникновением предвозбуждения желудочков на ЭКГ регистрируется Δ-волна (дельта-волна).
ЭКГ при синдроме WPW. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS.
Распространенность
По данным различных авторов, распространенность синдрома WPW в общей популяции колеблется от 0,15 до 0,25%. Соотношение между мужчинами и женщинами составляет 3:2.
Синдром WPW встречается во всех возрастных группах. В большинстве случаев клиническая манифестация синдрома WPW возникает в молодом возрасте (от 10 до 20 лет) и гораздо реже – у лиц старшей возрастной группы.
Синдром WPW не связан со структурной патологией сердца. В ряде случаев синдром WPW сочетается с врожденными пороками сердца (дефект межпредсердной и межжелудочковой перегородки, тетрада Фалло, аномалия Эбштейна).
Прогноз
Приступ тахикардии при синдроме WPW редко связан с угрозой развития остановки кровообращения.
Фибрилляция предсердий является жизнеугрожающей у пациентов с синдромом WPW. В этом случае при ФП проведение на желудочки осуществляется в соотношении 1:1 с высокой частотой (до 340 в минуту), что может привести к развитию фибрилляции желудочков (ФЖ). Частота случаев внезапной смерти среди пациентов с синдромом WPW варьирует от 0,15 до 0,39% в течение периода динамического наблюдения от 3 до10 лет.
Механизмы
В основе синдромов предвозбуждения лежит участие дополнительных проводящих структур, являющихся коленом макрориентри атриовентрикулярной тахикардии. При синдроме WPW субстратом патологии является дополнительное предсердно-желу-дочковое соединение (ДПЖС), представляющее, как правило, мышечную полоску миокарда, соединяющую предсердие и желудочек в области предсердно-желудочковой борозды.
Дополнительные предсердно-желудочковые соединения (ДПЖС) можно классифицировать по:
1. Расположению относительно фиброзных колец митрального или трикуспидального клапанов.
Анатомическая классификация локализации дополнительных предсердно-желудочковых соединений (ДПЖС) при синдроме WPW по F.Cosio, 1999 год. В правой части рисунка представлено схематичное расположение трехстворчатого и митрального клапанов (вид со стороны желудочков) и их соотношение с областью локализации ДПЖС.
Сокращения: ТК — трикуспидальный клапан, МК — митральный клапан.
2. Типа проводимости:
– декрементное – нарастающее замедление проведения по дополнительному пути в ответ на увеличение частоты стимуляции,
– не декрементное.
3. Способности на антеградное, ретроградное проведение или их сочетание. ДПЖС, способные только на ретроградное проведение, считаются «скрытыми», а те ДПЖС, которые функционируют антеградно – «манифестирующими», с возникновением предвозбуждения желудочков на ЭКГ в стандартных отведениях регистрируется Δ-волна (дельта- волна). «Манифестирующие» ДПЖС обычно могут проводить импульсы в обоих направлениях – антероградном и ретроградном. Дополнительные пути только с антероградной проводимостью встречаются редко, а с ретроградной – наоборот, часто.
Атриовентрикулярная реципрокная тахикардия (АВРТ) при синдроме WPW
Атриовентрикулярная тахикардия при синдроме WPW по механизму re-entry подразделяется на ортодромную и антидромную.
Во время ортодромной АВРТ импульсы проводятся антероградно по АВ узел и специализированной проводящей системе из предсердия в желудочки, а ретроградно – из желудочков на предсердия по ДПЖС.
Во время антидромной АВРТ импульсы идут в обратном направлении, с антероградным проведением из предсердий в желудочки через ДПЖС, и ретроградным проведением – через АВ узел или второй ДПЖС. Антидромная АВРТ встречается лишь у 5-10% пациентов с синдромом WPW.
Схема механизмов формирования антидромной и ортодромной атриовентрику-лярной тахикардии при синдроме WPW.
А – механизм формирования ортодромной атриовентрикулярной тахикардии при антеградной блокаде предсердной экстрасистолы (ЭС) в правостороннем дополнительном предсердно-желудочковом соединении. Возбуждение антеградно распространяется через предсердно-желудочковый узел (ПЖУ) и ретроградно активирует предсердия через дополнительный аномальный путь (ДПЖС);
Б – формирование антидромной атриовентрикулярной тахикардии при блокаде предсердной экстрасистолы в ПЖУ и антеградным проведением импульса по левостороннему дополнительному аномальному пути. Ретроградно импульс активирует предсердия через ПЖУ;
В – антидромная атриовентрикулярная тахикардия с участием двух дополнительных контралатеральных аномальных путей (правостороннего – ДПЖС1, левостороннего -ДПЖС2). Внизу представлены схемы электрограмм правого (ЭГ ПП) и левого (ЭГ ЛП) предсердий и ЭКГ во II стандартном отведении во время тахикардии.
Классификация синдрома WPW
Манифестирующий синдром WPW устанавливается пациентам при наличии сочетания синдрома предвозбуждения желудочков (дельта волна на ЭКГ) и тахиаритмии. Среди пациентов с синдромом WPW самая распространенная аритмия атриовентрикулярная реципрокная тахикардия (АВРТ). Термин «реципрокная» является синонимом термина «re-entry» – механизма данной тахикардии.
Скрытый синдром WPW устанавливается, если на фоне синусового ритма у пациента отсутствуют признаки предвозбуждения желудочков (интервал PQ имеет нормальное
значение, нет признаков ∆-волны), тем не менее имеется тахикардия (АВРТ с ретроградным проведением по ДПЖС).
Множественный синдром WPW устанавливается, если верифицируются 2 и более ДПЖС, которые участвуют в поддержании re-entry при АВРТ.
Интермиттирующий синдром WPW характеризуется преходящими признаками предвозбуждения желудочков на фоне синусового ритма и верифицированной АВРТ.
Феномен WPW. Несмотря на наличие дельта волны на ЭКГ, у некоторых пациентов возможно отсутствие аритмии. В этом случае ставится диагноз феномен WPW (а не синдром WPW).
Только у одной трети бессимптомных пациентов в возрасте моложе 40 лет, у которых имеет место синдром предвозбуждения желудочков (дельта волна) на ЭКГ, в конечном итоге появлялись симптомы аритмии. В то же время ни у одного из пациентов с синдромом предвозбуждения желудочков, впервые выявленном в возрасте после 40 лет, аритмия не развивалась.
Большинство бессимптомных пациентов имеют благоприятный прогноз; остановка сердца редко является первым проявлением заболевания. Необходимость проведения эндо-ЭФИ и РЧА у данной группы пациентов вызывает споры.
Клинические проявления синдрома WPW
Заболевание протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно. Продолжительность приступа от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год. Приступ тахикардии сопровождается сердцебиением, головокружением, предобморочным состоянием, обмороком.
Как правило, вне приступов у пациентов не выявляются признаки структурной патологии сердца или симптомы каких-либо других заболеваний.
Диагностика синдрома WPW
Электрокардиография (ЭКГ) в 12 отведениях позволяет диагностировать синдром WPW.
ЭКГ проявления вне приступа тахиаритмии зависят от характера антеградного проведения по ДПЖС.
При синдроме WPW во время синусового ритма на ЭКГ могут регистрироваться:
1. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS. Этот вариант ЭКГ соответствует манифестирующей форме синдрома WPW, ДПЖС функционируют антеградно и характеризуется постоянным наличием Δ-волны на фоне синусового ритма.
ЭКГ при синдроме WPW. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS.
2. Признаки предвозбуждения желудочков на фоне синусового ритма (Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS) могут носить преходящий характер. Чередование ЭКГ с Δ волной и ЭКГ без каких-либо изменений соответствует интермиттирующей форме синдрома WPW.
3. При нормальном синусовом ритме на ЭКГ не выявляется каких-либо изменений. Скрытые ДПЖС не функционируют в антеградном направлении, даже при проведении стимуляции вблизи от места их предсердного проникновения. Диагностика основывается на верификации эпизодов тахикардии АВРТ.
Электрокардиограмма во время тахикардии при синдроме WPW
Ортодромная тахикардия обычно имеет частоту в пределах 140-240 уд/мин. Комплекс QRS обычно узкий, и в этом случае зубцы Р видны после окончания желудочкового комплекса с характеристикой R-P
Синдром WPW. ЭКГ при ортодромной АВРТ. После комплекса QRS регистрируется ретроградные зубцы Р. Зубцы Р отрицательные в нижних отведениях. ДПЖС имеет левую нижнюю парасептальную локализацию.
Антидромная АВРТ имеет широкий комплекс QRS и зубцы Р или не видны, или предшествуют комплексу QRS.
Синдром WPW. ЭКГ при антидромной АВРТ. Комплекс QRS во время тахикардии широкий и имеет конфигурацию блокады ПНПГ. Зубцы Р не видны.
ЭхоКГ
Трансторакальную ЭхоКГ выполняют у пациентов с синдромом WPW с целью исключения врожденных аномалий и пороков развития сердца (синдром соедини-тельнотканной дисплазии, пролапс митрального клапана, дефект межпредсердной и межжелудочковой перегородки, тетрада Фалло, Аномалия Эбштейна).
Электрофизиологическое исследование (ЭФИ)
Перед катетерной абляцией ДПЖС выполняется ЭФИ, целью которого является подтверждение наличия дополнительного пути, определение его электрофизиологических характеристик и роли в формировании тахиаритмии. После определения локализации дополнительного пути выполняется РЧА ДПЖС с использованием управляемого абляционного катетера.
Лечение приступа тахиаритмии при синдроме WPW
Начальная помощь при эпизоде ортодромной АВРТ состоит из вагусных приемов.
Вагусные пробы: проба Вальсальвы (натуживание на высоте вдоха), массаж каротидного синуса (односторонне нажатие в области сонного треугольника продолжительностью не более 10 с), кашлевой и рвотный рефлексы, обкладывание лица кусочками льда. Эффективность вагусных проб при наджелудочковой тахикардии достигает 50%.
Если известно, что у пациента имеется синдром WPW, врач может предпочесть не использовать аденозин, поскольку он способен индуцировать ФП. Вместо этого можно использовать в/в пропафенон или прокаинамид.
В качестве альтернативы возможно выполнить сразу наружную электрическую кардиоверсию. При гемодинамически значимой симптоматики на фоне АВРТ (синкопэ, пресинкопэ, стенокардия, гипотензия, нарастание признаков сердечной
недостаточности) показана незамедлительная наружной электрическая кардиоверсия (100 Дж). Если не имеется ассоциированных факторов риска системной эмболизации электрическая кардиоверсия не требует антикоагуляции.
У пациентов при тахикардии с синдромом WPW не следует использовать препараты, действующие на АВ-узел! Использование β-адреноблокаторов, блокаторов кальциевых каналов и сердечных гликозидов противопоказано из-за того, что они замедляют проведение по АВУ и не влияют на проведение по ДПЖС антероградное или даже усиливают его. В конечном итоге это является потенциально опасным в отношении трансформации АВРТ в желудочковую тахикардию и/или ФЖ.
Лечение синдромa WPW
Методом выбора в профилактике рецидивов тахикардии у пациентов с WPW является катетерная абляция.
До проведения указанной процедуры или в случаях отказа от проведения операции могут использоваться препараты IC класса (флекаинид и пропафенон), амиодарон, соталол. На фоне их приема у 35% пациентов в течение года АВРТ не рецидивирует.
Медикаментозная терапия данной патологии не всегда может помочь этим больным, кроме того, резистентность к антиаритмическим препаратам развивается у 56—70% пациентов с синдромом WPW в течение 1—5 лет после начала терапии.
РЧА ДПЖС
Эпоха интервенционного устранения ДПЖС началась в 1982 году.
В большинстве наблюдений первичная эффективность катетерной абляции ДПЖС составила приблизительно 95%. Эффективность при катетерной абляции ДПЖС, локализованных в боковой стенке левого желудочка, немного выше, чем при катетерной абляции дополнительных путей другой локализации. Рецидивы проведения по ДПЖС возникают приблизительно в 5% случаев, что связано с уменьшением отека и воспалительных изменений, обусловленных повреждающим действием РЧ энергии. Повторная РЧА, как правило, полностью устраняет проведение по ДПЖС.
Осложнения при проведении эндо-ЭФИ и РЧА дополнительных путей можно разделить на 4 группы:
1) осложнения, обусловленные лучевой нагрузкой;
2) осложнения, связанные с пункцией и катетеризацией сосудов (гематома, тромбоз глубоких вен, перфорация артерий, артериовенозная фистула, пневмоторакс);
3) осложнения при катетерных манипуляциях (повреждение клапанов сердца, микроэмболия, перфорация коронарного синуса или стенки миокарда, диссекция коронарных артерий, тромбоз);
4) осложнения, обусловленные РЧ воздействием (артериовентрикулярная блокада, перфорация миокарда, спазм или окклюзия коронарных артерий, транзиторное нарушение мозгового кровообращения, цереброваскулярные осложнения).
Летальность, связанная с процедурой абляции дополнительных путей, не превышает 0,2%.
Более «частыми» серьезными осложнениями являются полная АВ блокада и тампонада сердца. Частота возникновения необратимой полной АВ блокады колеблется от 0,17% до 1,0%. Частота тампонады сердца варьирует от 0,13% до 1,1%.
Источник
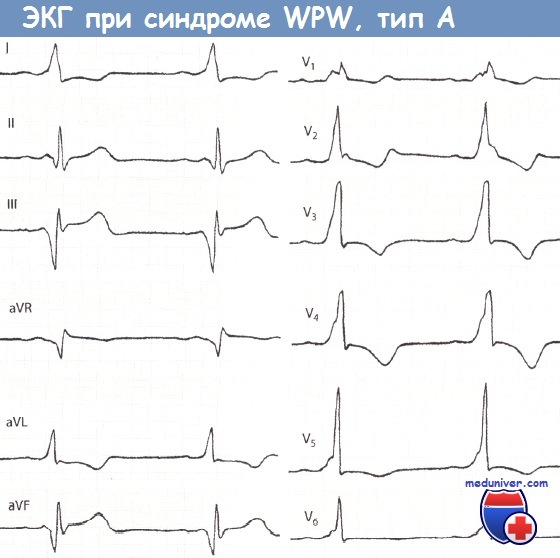
Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и ВПо изменениям ЭКГ выделяют два типа синдрома Вольфа-Паркинсона-Уайта (WPW): тип А, при котором дополнительный пучок проведения (пучок Кента) располагается в ЛЖ (50% случаев), и тип В, при котором дополнительный пучок проведения находится в ПЖ, соответственно в боковой и передней его стенке (10%). Такое деление на типы в зависимости от локализации дополнительных проводящих путей играет важную роль при выполнении катетерной аблации. I. Тип А синдрома Вольфа-Паркинсона-Уайта (WPW)При синдроме Вольфа-Паркинсона-Уайта (WPW) типа А дельта-волна в отведениях V1 и V2 положительная (см. рис. 14.2). Комплекс QRS при типе А имеет конфигурацию, характерную для блокады ПНПГ. Так, часто отмечается М-образное расщепление комплекса QRS в виде rsR’ или R с дельта-волной в отведении V1. Иногда комплекс QRS принимает конфигурацию, характерную для гипертрофии ПЖ. В отведении V1 отмечается только широкий зубец R с дельта-волной. Гольцманн называет изменения типа А положительными стернальными. В целом ЭКГ при типе А часто напоминает полную блокаду ПНПГ или выраженную гипертрофию ПЖ, что может стать причиной ошибочного диагноза.
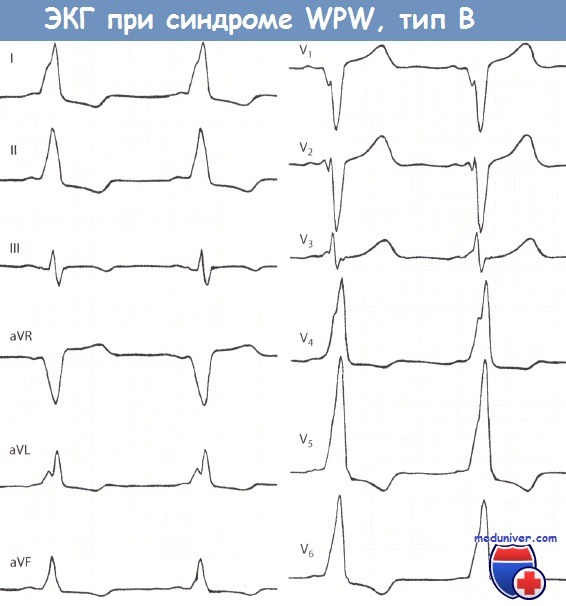
II. Тип В синдрома Вольфа-Паркинсона-Уайта (WPW)Дельта-волна в отведениях V1 и V2 бывает преимущественно или полностью отрицательной, что проявляется широким и глубоким зубцом Q или зубцом rS. Фактически в указанных отведениях отмечается либо отсутствие зубца R, либо этот зубец маленький. Дельта-волна в левых грудных отведениях V5 и V6 положительная. Часто в этих отведениях регистрируется высокий зубец R. Из-за отрицательной дельта-волны в отведениях V1 и V2 изменения типа В по Гольцманну называются отрицательными стернальными. В целом ЭКГ при типе В напоминает полную блокаду ЛНПГ или выраженную гипертрофию ЛЖ.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
— Также рекомендуем «АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)» Оглавление темы «Расшифровка ЭКГ (электрокардиограммы)»:
|
Источник
Определение синдрома Вольфа – Паркинсона – Уайта
Синдром Вольфа – Паркинсона – Уайта (ВПУ либо WPW) – сочетание электрокардиографического феномена, иллюстрирующего предвозбуждение желудочков сердца по дополнительному (аномальному) атриовентрикулярному соединению (ДАВС) и пароксизмальной атриовентрикулярной реципрокной (re-entry) тахикардии (АВРТ), возникающей в результате реализации механизма повторного входа электрического возбуждения, структурными составляющими компонентами которого являются врожденное добавочное атриовентрикулярное соединение, атриовентрикулярное соединение, миокард предсердий и миокард желудочков. Возникновение реципрокной тахикардии при синдроме WPW возможно при наличии не менее двух различных путей проведения. В структуре данной тахикардии должны присутствовать 2 компонента: предсердие (atrium) и желудочек (ventriculum), что отражается в названии – «атриовентрикулярная» тахикардия. Термин «реципрокная» является синонимом термина «re-entry». Распространение электрических импульсов может быть антероградным (от предсердий к желудочкам), ретроградным (от желудочков к предсердиям) или проводиться в обоих направлениях [1–6]. Согласно рекомендациям Всемирной организации здравоохранения (ВОЗ), с 1980 г. выделяют феномен WPW и синдром WPW. О феномене WPW говорят в том случае, если у пациента на фоне синусового ритма на поверхностной электрокардиограмме (ЭКГ) имеются признаки антероградного (от предсердия к желудочкам) проведения по ДАВС (предвозбуждение желудочков), но в анамнезе нет указаний на клинические проявления АВРТ [7].
Формы синдрома WPW
Клинически выделяются следующие формы синдрома WPW [8]:
1) манифестирующая форма – характеризуется постоянным наличием Δ-волны, имеющейся у 0,15–0,20% общей популяции, антеградным и ретроградным проведением по добавочным проводящим путям (ДПП);
2) интермиттирующая форма – выявляется в основном по клиническим данным, и ей присущи преходящие признаки предвозбуждения;
3) латентная форма – проявляется признаками предвозбуждения только при стимуляции предсердий (чаще всего левого) через коронарный синус при инвазивном электрофизиологическом исследовании (ЭФИ) или замедлении проведения по атриовентрикулярному узлу (АВУ) в результате массажа каротидного синуса, введения верапамила или пропранолола;
4) скрытая форма – характеризуется только ретроградным предвозбуждением предсердий. Поэтому пароксизмов антидромной тахикардии или мерцания предсердий с проведением через ДПП не развивается. При синусовом ритме признаков синдрома WPW на электрокардиограмме не выявляется.
Значительно реже – лишь у 5–10% пациентов с синдромом WPW наблюдается вариант антидромной re-entry тахикардии. При обнаружении двух и более ДАВС, которые участвуют в re-entry при АВРТ, говорят о множественном синдроме WPW [1–3, 9]. Обычное течение синдрома WPW делится на 3 стадии [7]:
– 1-я стадия – кратковременные (менее 30 мин) приступы ортодромной тахикардии, купирующиеся рефлекторно;
– 2-я стадия – повышение частоты и длительности (от 30 мин до 3 ч) приступов, купирующихся одним антиаритмическим препаратом, иногда в сочетании с вагусными пробами. Для профилактики тахикардии применяют медикаментозное лечение;
– 3-я стадия – частые и длительные (более 3 ч) приступы ортодромной тахикардии, появление приступов желудочковой тахикардии, фибрилляции предсердий или желудочков, нарушения проводящей системы (синдром слабости синусового узла, блокада ножек пучка Гиса, атриовентрикулярные блокады), толерантности к антиаритмическим препаратам.
Дополнительные проводящие пути
M.S. Arruda et al. (1998), модифицировав более раннюю классификацию, предложили подразделять ДПП по их локализации в 3-х главных областях на септальные, правой свободной стенки и левой свободной стенки [10]. Септальные ДПП: переднесептальные, передние парасептальные, средне-септальные – вдоль кольца трикуспидального клапана (ТК), заднесептальные – вдоль кольца ТК и кольца митрального клапана (МК). ДПП правой свободной стенки: правый передний, правый переднебоковой, правый боковой, правый заднебоковой, правый задний. ДПП левой свободной стенки: левый переднебоковой, левый боковой, левый заднебоковой, левый задний.
Синдром WPW в популяции
Синдром WPW встречается в 0,1–3,1% из 1000 ЭКГ, а у больных с врожденными пороками сердца – в 0,5%; во всех возрастных группах и выявляется у 1–30 на 10 тыс. человек. Соотношение между мужчинами и женщинами составляет 3:2 [1, 2, 9, 11]. В детском возрасте синдром WPW встречается чаще (7–10%), чем во взрослом (3–6%) [12, 13]. В большинстве случаев клиническая манифестация синдрома WPW возникает в молодом возрасте (от 10 до 20 лет). Вероятность развития внезапной смерти (ВСС) в течение 10 лет составляет от 0,15 до 0,39%, что выше общепопуляционного риска ВСС (менее 0,1%) [14, 15].
При исследовании пациентов с синдромом WPW, перенесших остановку сердца, ретроспективно определили ряд критериев, с помощью которых можно выявить больных с повышенным риском ВСС. К ним относятся: укороченный интервал R–R (менее 250 мс) при предвозбуждении желудочков во время спонтанной или индуцированной ФП, анамнез симптомной тахикардии, множественные дополнительные пути проведения, аномалия Эбштейна.
В Тайваньском национальном университетском госпитале были проведены обширные исследования. Отобраны случаи синдрома WPW у людей моложе 50 лет с 2000 по 2010 гг. Выявлено 6086 пациентов (61% – мужчины, 39% – женщины). По полученным данным, распространенность составила 0,36 на 1000 и 0,61 на 1000 в группе людей от 20–24 лет. Риск ВСС составил 0,071% в общей группе и 0,02% в группе лиц 20–24 лет. За исследуемый период времени случилось 42 ВСС у пациентов в среднем в возрасте 29 лет. Сопутствующие ССЗ были отмечены у 158 пациентов (2,6%), включая 42 пациентов с аномалией Эбштейна, которая повышает риск ВСС. Радиочастотная аблация (РЧА) проведена у 2527 пациентов в среднем возрасте 25,7 года, у 11 пациентов в возрасте 5 лет и у 2231 человека в возрасте после 15 лет; из общего числа – 6% повторных РЧА [16].
В литературе встречаются описания семейных вариантов синдрома WPW [9, 17]. Эти формы редки, но именно при семейном синдроме WPW говорят о более высокой частоте ВСС [18, 19]. У пациентов с семейной формой синдрома WPW фибрилляция предсердий (ФП) наблюдалась в 38–44% случаев, в отличие от 15–20% при спорадических формах заболевания [17].
В работах по изучению синдрома преждевременного возбуждения желудочков (ПВЖ) авторами проведены медико-генетическое консультирование и проспективное наблюдение 36 пациентов с синдромом WPW и 222 их кровных родственников, а также 40 пациентов с синдромом Клерка – Леви – Критеско (КЛК) и 227 их родственников. Синдром или феномен ПВЖ, т. е. наличие ДПП, впервые были диагностированы у 32% (n=72 из 222) обследованных родственников I–IV степеней родства: среди них синдром WPW отмечался у 4 (1,8%), синдром КЛК – у 12 (5,4%), феномен КЛК – у 56 (25%) родственников. В семьях больных с синдромом КЛК синдром и феномен ПВЖ были выявлены впервые у 36% (n=82 из 227) обследованных родственников I–IV степеней родства; у 17 (7%) обнаружен синдром КЛК, у 60 (26%) – феномен КЛК, а у 5 (2%) – феномен WPW [20].
Структура аритмий
В структуре всех наджелудочковых тахикардий (НЖТ), исключая ФП, удельный вес аритмий достигает 54–75%. Из них АВРТ при манифестирующем синдроме WPW составляют 39,4%, АВРТ со скрытыми ретроградными ДАВС — 24,1% [15–17]. Атриовентрикулярная re-entry тахикардия – наиболее распространенная тахикардия (70%) среди аритмий с узким QRS у детей и вторая по распространенности у взрослых [21, 22]. Замечено, что у молодых пациентов течение тахиаритмий при синдроме WPW более агрессивное, чем у пожилых [23]. В контексте синдрома WPW ФП имеет иное значение. Наличие ФП у пациента с синдромом WPW способно гораздо быстрее привести к желудочковой аритмии вследствие наличия ДПП. У пациентов с синдромом WPW существуют 2 механизма возникновения ФП: связанный с ДПП или не связанный с ДПП [24]. В ряде случаев при возникновении трепетания предсердий (ТП) или ФП у больных с синдромом WPW появляется возможность развития желудочковой тахикардии и фибрилляции желудочков (ФЖ). При этом ФЖ может стать первым проявлением болезни. В одном из зарубежных исследований ФЖ стала первым проявлением у 8 из 15 пациентов (53%) [25]. Летальность от аритмии при синдроме WPW составляет 1,5% [14]. Стоит упомянуть о медикаментозно индуцированном трепетании предсердий (или 1С-индуцированном) у пациентов со «злокачественным» пучком Кента. Это редкая форма прогностически неблагоприятного проаритмогенного действия антиаритмических препаратов. В зависимости от возможности записи ЭКГ частота встречаемости 1С-индуцированного пароксизма мерцательной аритмии колеблется от 3,5% до 20% [26]. Р.Р. Маматказина и соавт. в своей статье описывают такой редкий случай [27].
Диагностика
По стандартной ЭКГ возможно определение локализации ДПП.
Тип А характеризуется положительной D-волной в отведениях V1–V2. ДПП между предсердием и желудочком располагается с левой стороны перегородки, раньше возбуждается ЛЖ.
Тип В проявляется отрицательной D-волной в отведениях V1–V2, но положительной – в отведениях V4–V6. ДПП располагается справа, и, соответственно, раньше возбуждается правый желудочек.
Тип С имеет положительную D-волну в отведениях V1–V4 и отрицательную в V5–V6, ДПП располагается в латеральной стенке ЛЖ и соединяет субэпикардиальный участок левого предсердия с боковой стенкой ЛЖ [28].
Интересный подход для повышения точности диагностики локализации ДПП по ЭКГ был предложен Л.А. Бокерией и соавт. [29]. С помощью регрессионного анализа была выявлена зависимость расположения ДПП от амплитуды D-волны в 12 отведениях ЭКГ. Точность локализации ДПП по 11 сегментам АВ-борозды составила 100% при ретроспективном и 88% при проспективном анализе, что значительно выше, чем при помощи других алгоритмов. Но на сегодняшний день внутрисердечное электрофизиологическое исследование (ЭФИ) остается «золотым стандартом» и, по мнению большинства авторов, обязательным этапом предоперационной топической диагностики ДПП. Разработаны рекомендации Всероссийского научного общества специалистов по клинической электрофизиологии, аритмологии и кардиостимуляции (ВНОА) по проведению ЭФИ у пациентов с аритмиями сердца (2005 г.) [30].
Стоит отметить также, что описаны случаи, когда диагноз «синдром WPW» ставят интраоперационно, при выполнении операций по причине другой, не связанной с сердцем патологии. Зарубежными авторами описан случай, когда у мужчины 32 лет, готовившегося к урологической операции, был выявлен интермиттирующий синдром WPW. После премедикации и проведения спинальной анестезии, на мониторе во время операции и в раннем послеоперационном периоде постоянно фиксировался синдром WPW. Авторы пишут о необходимости проведения ЭФИ перед операциями и в случае установления синдрома WPW, по возможности, выполнения РЧА до плановой операции. В литературе описаны случаи, когда синдром WPW находили уже в процессе операции при спинальной анестезии [31].
Радиочастотная аблация в лечении синдрома WPW
Катетерная аблация постоянным током и радиочастотная энергия сравнительно недавно были применены для лечения пациентов с хроническими АВ-тахикардиями, идиопатическими желудочковыми тахикардиями и различными видами предсердных тахикардий с многообещающими результатами [32].
Эффективность процедуры РЧА в лечении атриовентрикулярных re-entry и атриовентрикулярных узловых re-entry тахикардий составляет более 95%. С другой стороны, исследователи отмечают, что риск рецидивирования ФП после катетерной абляции положительно коррелирует с возрастом пациента и повышается при других структурных заболеваниях сердца или дилатации левого предсердия [33]. У пациентов в возрасте до 50 лет это происходит в 10–12% случаев, старше 50 лет – у 35–40%, старше 60 лет – более чем у 55% [34, 35]. В таких случаях РЧА ДПП проводят повторно. Даже после проведения эффективной радиочастотной абляции ДПП у 25% пациентов продолжает рецидивировать ФП, и специалисты [36–38] предполагают, что ФП может возникать в результате сопутствующих электрофизиологических изменений в предсердиях, не связанных с наличием добавочного пути.
Предрасположенность к развитию ФП при синдроме WPW может объясняться уменьшением продолжительности рефрактерного периода клеток миокарда предсердий и нарушением внутри- и межпредсердной проводимости [39, 23]. Также есть предположения [40, 41], что возникновение ФП после РЧА связано и с гемодинамическими нарушениями, развивающимися во время тахикардии и приводящими к повышению тонуса симпатической нервной системы, гипоксемии миокарда предсердий.
В 6–10% случаев РЧА сопровождается развитием осложнений: повреждением сердца (тампонада) и сосудов (гематомы), развитием тромбоэмболий [39, 42], экссудативного перикардита [43]. Поэтому некоторые специалисты [44, 45] предпочитают использовать метод открытой электродеструкции ДПП.
В настоящее время осложнения при проведении эндокардиального ЭФИ и РЧА ДПП можно разделить на 4 группы: обусловленные лучевой нагрузкой; связанные с пункцией и катетеризацией сосудов (гематома, тромбоз глубоких вен, перфорация артерий, артериовенозная фистула, пневмоторакс); осложнения при катетерных манипуляциях (повреждение клапанов сердца, микроэмболия, перфорация коронарного синуса или стенки миокарда, диссекция коронарных артерий, тромбоз); обусловленные РЧ-воздействием (АВ-блокада, перфорация миокарда, спазм или окклюзия коронарных артерий, транзиторное нарушение мозгового кровообращения, цереброваскулярные осложнения).
Наиболее частыми серьезными осложнениями являются полная АВ-блокада и тампонада сердца. Частота возникновения необратимой полной АВ-блокады колеблется от 0,17 до 1%. Чаще всего данное осложнение возникает в ходе РЧА септальных ДПП, расположенных рядом с АВ-узлом и пучком Гиса. Частота тампонады сердца варьирует от 0,13 до 1,1%. Летальность, связанная с процедурой аблации ДПП, не превышает 0,2% [30, 46].
В 2005 г. разработаны рекомендации ВНОА по лечению ФП и синдрома предвозбуждения желудочков [30]. У детей РЧА не является методом выбора, поскольку имеет очень высокий риск осложнений. По мнению G. Vignati et al. [45], РЧА следует проводить детям не младше 12 лет, т. к. с увеличением возраста пациента существует вероятность развития фиброза в зоне присоединения ДПП и утраты им проводящей способности.
Генетика
Семейная форма синдрома WPW наследуется по аутосомно-доминантному типу и обусловлена мутацией в гене PRAKG2 (7q3) [47]. PRKAG2 – важнейший фермент, влияющий на выработку внутриклеточной энергии и мутации в гене, кодирующем этот фермент, может вызывать гипертрофическую кардиомиопатию (ГКМП), синдром WPW, нарушения проводимости, мышечную дистрофию и болезни накопления гликогена.
Стоит отметить, что у пациентов с ГКМП также обнаруживается мутация гена LAMP2 [48]. LAMP-2 – X-сцепленный ген, который кодирует белки, регулирующие интеграцию и функционирование лизосом. Мутация этого гена приводит к болезни Данона, которая включает в себя такие проявления, как синдром WPW, гипертрофическая кардиомиопатия, мышечная дистрофия, умственная отсталость [49].
Возвращаясь к уже известному гену PRKAG – предиктору синдрома WPW, следует отметить, что его секвенирование у пациентов с WPW выявляет миссенс-мутации в 6 позициях. Зарубежные исследования показали, что мутация гена PRKAG2 характерна не только при синдроме WPW, но и при синусовой брадикардии, блокаде правой ножки пучка Гиса и коротком интервале PQ [50]. В литературе описаны случаи изолированного семейного синдрома WPW (синдром WPW, ассоциированный с гипертрофией сердца и/или с поражением АВУ) с отсутствием мутации в гене PRKAG2 у всех членов семьи. Мутация гена PRKAG2 также не обнаружена у пациентов с несемейной формой синдрома WPW [51]. В одной из статей зарубежных авторов описан случай синдрома WPW у 3-х родных сестер [52]. Более того, у всех девушек найден леволатеральный ДПП. Родители девушек и другие ближайшие родственники оказались здоровы. Что примечательно, несмотря на одинаковое расположение ДПП, лишь у одной из сестер имелось антеградное проведение, и болезнь манифестировала со стойкой тахикардии, другие же отмечали лишь редкие сердцебиения в подростковом возрасте, которые их не беспокоили. Тем не менее авторы отмечают, чт