Синдром вялого ребенка что это


Синдром вялого ребенка – врожденная мышечная гипотония любого генеза. Термин объединяет группу заболеваний различной этиологии, каждое из которых проявляется снижением мышечного тонуса, чаще с рождения. Также могут отмечаться расстройства глотания и дыхания, судорожный синдром и нарушения сознания. Синдром вялого ребенка диагностируется по характерной позе пациента, требует инструментального подтверждения мышечной гипотонии. С целью выяснения этиологии синдрома проводится МРТ-диагностика, лабораторное обследование, генетическое картирование и другие исследования. Лечение патогенетическое и симптоматическое, применяются нейрометаболические средства, ИВЛ.

Общие сведения
Синдром вялого ребенка не является самостоятельной нозологией, однако его выделение оказалось необходимым в практической медицине, поскольку комплекс проводимых терапевтических мероприятий при мышечном гипотонусе различной этиологии часто идентичен. Термин предложен в 1958 году американским невропатологом Гринфилдом, хотя случаи врожденной мышечной гипотонии описывались еще в начале XX века. Полиэтиологическая природа состояния делает синдром вялого ребенка одной из наиболее актуальных проблем педиатрии. На сегодняшний день известно более 80 нозологических форм, одним из симптомов которых является прогрессивное снижение мышечного тонуса. Подавляющее большинство этих заболеваний имеют неблагоприятное течение, обеспечивая в целом высокий показатель летальности.

Синдром вялого ребенка
Причины синдрома вялого ребенка
Выделяют мышечную гипотонию центрального и периферического генеза. В первом случае синдром вялого ребенка является следствием поражения на уровне центральной и периферической нервной системы, от головного и спинного мозга до периферических нервов. Примерами заболеваний служат сепсис и менингит, внутриутробные инфекции и наследственные хромосомные заболевания, органические ацидурии и другие генетические нарушения метаболизма. Периферическая мышечная гипотония связана с повреждением миоцитов, как правило, системным. Речь идет о врожденных мышечных дистрофиях и миопатиях. Ярким примером заболеваний данной группы является спинальная мышечная атрофия Верднинга-Гоффмана.
Существует классификация причин синдрома вялого ребенка, согласно которой заболевание может иметь неврологическую и соматическую этиологию. Очевидно, что к первой группе причин относятся все неврологические патологии как центральной нервной системы, так и периферических нервов. Из соматических нозологий, вызывающих мышечную гипотонию в раннем возрасте, можно выделить метаболические нарушения, внутриутробные инфекции и сепсис новорожденных, врожденные пороки сердца, алиментарные расстройства и т. д. Таким образом, синдром вялого ребенка может быть связан с различными состояниями, которые приводят к нарушению регуляции мышечного тонуса на любом уровне нервной системы.
Симптомы синдрома вялого ребенка
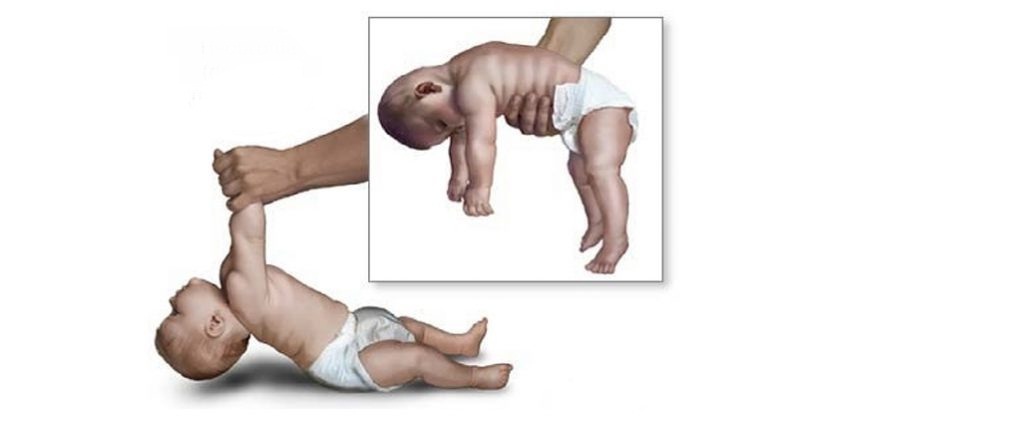
Чаще всего снижение мышечного тонуса наблюдается в первые дни после рождения, иногда – в первые часы. Симптоматика зависит от конкретного заболевания, вызвавшего гипотонию, при этом имеются общие признаки синдрома вялого ребенка. Мышечная гипотония проявляется в характерной позе ребенка, так называемой позе «лягушки», при которой ноги широко разведены и согнуты в коленях, а стопы развернуты друг к другу подошвенной стороной. Во время осмотра отмечается чрезмерная подвижность в суставах, обусловленная снижением сопротивления мышц. Иногда мышечный тонус остается повышенным в дистальных отделах конечностей, при общей гипотонии кулачки малыша сжаты.
Сопутствующая симптоматика синдрома вялого ребенка различается в зависимости от причины и уровня поражения нервной системы. При травматическом и инфекционном повреждении головного мозга мышечная гипотония может сопровождаться нарушениями сознания и судорогами. При этом снижение мышечного тонуса, как правило, является временным и вскоре сменяется гипертонусом. При мышечных дистрофиях и врожденных миопатиях мышечная гипотония, наоборот, прогрессирует. Со временем слабость отмечается не только в мышцах конечностей, но и в дыхательных мышцах и мышцах, участвующих в глотании. Ребенок начинает испытывать трудности с приемом пищи, возможна одышка и приступы апноэ.
Диагностика и лечение синдрома вялого ребенка
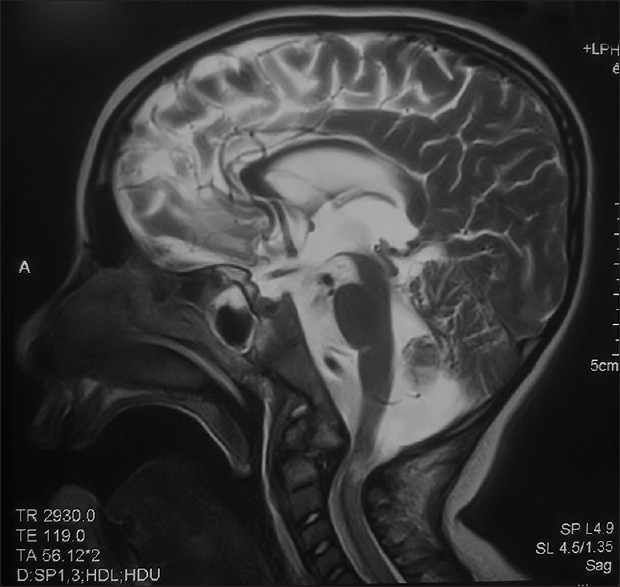
Синдром вялого ребенка можно заподозрить уже в первые часы после рождения во время планового осмотра педиатром. Характерная поза и внешний вид описаны выше. Наряду с внешним осмотром проводятся неврологические пробы, такие, как тракция за ручки в положении лежа, горизонтальное и вертикальное подвешивание. Голова ребенка при этом свисает, тонус в руках и ногах визуально снижен. Электронейромиография дает возможность обнаружить синдром вялого ребенка периферического генеза. МРТ позволяет выявить атрофию в некоторых отделах головного мозга. Лабораторная диагностика исключает инфекционные причины. Также обязательно обследование сердца. Генетическое картирование проводится с целью подтверждения хромосомных патологий, к которым относится синдром Дауна и наследственные метаболические нарушения.
Специфической терапии не разработано. Положительный эффект может оказывать применение энерготоников и нейрометаболических препаратов, однако улучшение состояния незначительное и временное. Часто требуется кислородная поддержка, используется ИВЛ. Большинство заболеваний, представленных в клинике синдромом вялого ребенка, прогрессируют быстро или медленно, но их течение, как правило, необратимо. В связи с этим прогноз неблагоприятный. Высока смертность в первые месяцы и годы жизни. Летальные исходы часто связаны со слабостью дыхательных мышц, а также с проявлениями основного заболевания – септическими осложнениями, метаболическими расстройствами и др.
Синдром вялого ребенка — лечение в Москве
Источник
Синдром вялого ребенка ([СВР], синдром диффузной мышечной гипотонии, неонатальная мышечная гипотония) характеризуется снижением сопротивления пассивным движениям (и увеличением их объема) в конечностях и аксиальной мускулатуре, а также снижении или отсутствии антигравитационных движений в сочетании с физиологическими или измененными (гипо-, гипер- или арефлексия) глубокими рефлексами (необходимо различать мышечную гипотонию и мышечную слабость).
Симптомокомплекс СВР представлен однотипной картиной и обычно распознается на основе четырех клинических признаков. Часто уже в родильном доме можно увидеть: [1] необычную «распластанную» позу; [2] снижение сопротивления в суставах при пассивных движениях; [3] увеличение амплитуды движений в суставах. Несколько позже выявляется [4] задержка моторного развития.Сильно отличаются у здоровых и «гипотоничных» младенцев результаты функциональных проб, таких как тракция за ручки, вертикальное и горизонтальное подвешивание, результаты которых позволяют заподозрить отклонения в нормальном развитии ребенка.
Крайняя степень проявления СВР у детей до 6 месяцев определяется термином «floppy baby syndrome»: в тяжелых случаях гипотония оказывает влияние на позу ребенка: разгибательное положение конечностей с тенденцией к их отведению и наружной ротации (крайним выражением диффузной мышечной гипотонии является «поза лягушки» [полное отведение и ротация бедер кнаружи], симптомом «вялых» надплечий). В отличие от СВР для детей раннего возраста косвенные признаки мышечной слабости представлены вялым сосанием, нарушением глотания, слабым криком, дыхательной недостаточностью, парадоксальным типом дыхания.
читайте также пост: SHAKEN-BABY синдром (на laesus-de-liro.livejournal.com) [читать]
Обратите внимание! Термин «вялый ребенок» применяется в отношении детей младенческого и раннего возраста, у которых мышечная гипотония развивается в период становления основных моторных навыков.
Регуляция мышечного тонуса обеспечивается разными отделами коры больших полушарий, структурами ствола головного мозга, стриопаллидарной системой, мозжечком. В конечном итоге реализация тонических реакций осуществляется с участием образований сегментарного рефлекторного аппарата: альфа- и гамма-нейронами передних рогов спинного мозга, двигательными и чувствительными волокнами нервных стволов, моторными бляшками, афферентами нервно-мышечных веретен. Нарушение этих механизмов на фоне становления основных моторных навыков у детей раннего возраста и приводит к развитию мышечной гипотонии.
По распространенности СВР занимает 20% среди всей перинатальной патологии нервной системы. Синдром не имеет нозологической самостоятельности и в настоящее время включает более 80 заболеваний, проявляющихся в раннем детском возрасте диффузной мышечной гипотонией (неспецифичность клинических симптомов которой, различные варианты течения и исходы затрудняют проведение дифференциальной диагностики).
В числе причин мышечной гипотонии выделяют неврологические (то есть врожденные пороки развития нервной системы, наследственные болезни обмена веществ, перинатальные энцефаломиелопатии различного генеза, наследственные болезни нервной системы, нейроинфекции) и соматические (сепсис, врожденные пороки сердца, заболевания эндокринной системы, нарушения питания, метаболические нарушения, патологии соединительной ткани, медикаментозные интоксикации матери).
Мышечную гипотонию топически можно классифицировать по уровням поражения на гипотонию [1] центрального и [2] периферического генеза (уровень двигательной единицы и миопатический уровень поражения). Отдельно выделяют [3] доброкачественную мышечную гипотонию, характеризующуюся кратковременной гипотонией с рождения, затем преходящей в физиологический мышечный тонус. Она сопутствует множеству патологических факторов, повреждающих головной мозг и/или двигательные единицы. Чаще доброкачественная мышечная гипотония является гипотонией центрального генеза, при которой одновременно выявляются симптомы умственной отсталости и недостаточной способности к обучению — это признаки церебрального неблагополучия в неонатальный период.
Различение цгипотонии центрального и периферического генеза обычно не вызывает трудностей, поскольку каждая из них имеет свои характерные черты:
диагностическими критериями центральной гипотонии служат наличие таких проявлений церебрального неблагополучия, как изменение сознания в виде его угнетения или возбуждения, судорожные пароксизмы, пороки внутренних органов, дисморфичные черты развития, асимметричность гипотонии, гиперрефлексия, задержка редукции примитивных рефлексов и становления постуральных, «скрытая» спастичность (кулачковая поза рук и поза «ножниц» при вертикальном подвешивании); причины гипотонии центрального генеза разнообразны: гипоксически-ишемические, дисметаболические и токсические энцефалопатии, хромосомные болезни, метаболические, митохондриальные заболевания, наследственно-дегенеративные поражения нервной системы;
диагностическими критериями периферической гипотонии служат наличие таких черт, как гипо- или арефлексия, мышечная атрофия, фасцикуляции, отсутствие поражения других органов, возможность развития дыхательных расстройств; при ее прогрессировании развивается парез спинального типа с нарушением функции тазовых органов и сочетанием проводниковых и сегментарных нарушений чувствительности; периферическая гипотония выражается разными уровнями поражения двигательной единицы с клиническими проявлениями врожденных миопатий, спинальных мышечных атрофий, полиневропатий, транзиторной неонатальной миастении и гипоксически-ишемических миелопатий.
Запомните! Преобладание мышечной гипотонии над мышечной слабостью в сочетании с нормальными или повышенными глубокими рефлексами свидетельствует о поражении центрального (надсегментарного) уровня. Если мышечная слабость пропорциональна или превышает степень мышечной гипотонии, отсутствуют или угнетены глубокие рефлексы, в первую очередь следует исключить периферический уровень поражения.
Условно выделяют [1] «чистый» фенотип синдрома — изолированный СВР, и [2] фенотип «плюс». Фенотип «плюс» включает в себя дополнительные признаки, такие как дизморфии, врожденные пороки внутренних органов, патологию опорно-двигательного аппарата (контрактуры, скелетные деформации), гепато- и/или спленомегалию, кардиомиопатию, поражение глаз (катаракта, глаукома, пигментная дегенерация сетчатки и др.), общемозговую симптоматику (угнетение уровня сознания, судороги).
Обратите внимание! Наиболее распространенными причинами СВР являются: [1] перинатальные поражения ЦНС, детский церебральный паралич; [2 ] натальная травма шейного отдела позвоночника с ишемизацией ствола головного мозга; [3] аследственные заболевания (спинальная амиотрофия Верднига-Гофмана, миопатия Дюшена и др.); [] церебральные мальформации (дисгенезии мозга); [5] патология соединительной ткани (врожденная дисплазия связочного аппарата, с-мы Элерса-Данлоса и Марфана, с-м несовершенного остеогенеза); [6] метаболические (гиперкальциемия, рахит, фенилкетонурия), эндокринные (гипотериоз), алиментарные (с-м мальабсорбции) нарушения.
При подозрении на центральную гипотонию необходимо проведение МРТ головного мозга и/или шейного отдела позвоночника для исключения структурных повреждений ЦНС, пороков развития головного мозга и кранио-вертебрального перехода. Кариотипирование и молекулярно-генетические исследования — первый шаг в диагностике нарушений числа и структуры хромосом. В случае мультисистемности патологического процесса может потребоваться проведение анализа аминокислотного спектра и дефектов митохондриального β-окисления жирных кислот, органических кислот мочи, теста на ОДЦЖК (очень длинноцепочечные жирные кислоты), исследование активности ферментов в культуре кожных фибробластов или мышечном биоптате.
При подозрении на периферическую гипотонию в первую очередь необходимо обследовать мать. Выявление у матери миотонического феномена (невозможность расслабить мышцу после произвольного сокращения, например при рукопожатии) требует проведения прямой ДНК-диагностики миотонической дистрофии, основанной на оценке числа СТG-повторов в гене DMPK или ССTG-повторов в гене ZNF9.
Определение уровня КФК (креатинфосфокиназы) — следующий шаг в диагностике нервно-мышечных заболеваний. Проведение ЭНМГ и исследования СПИ (скорость проведения импульса) необходимо для определения топического уровня поражения (поражение [нервных] сплетений и/или [периферических] нервов, дефект нервно-мышечного синапса, первично-мышечное поражение), хотя в патологический процесс могут быть вовлечены одновременно разные уровни нервной системы.
читайте также пост: Креатинкиназа (справочник невролога) (на laesus-de-liro.livejournal.com) [читать]
Предположить причину развития симптомокомплекса «вялый ребенок» возможно клинически в зависимости от времени появления гипотонии. Низкая оценка гипотоничного новорожденного по шкале Апгар позволяет заподозрить септическую природу мышечной гипотонии, что требует проведения массивной антибактериальной терапии и поиска первичного септического очага. Динамическое наблюдение за новорожденным позволяет обнаружить симптомы «вялого ребенка», манифестирующие через 12 — 24 чсов после рождения, что вместе с признаками нейродистресс-синдрома может свидетельствовать о врожденной патологии метаболизма и требовать специфической заместительной терапии. Головной и спинной мозг, периферические нервы страдают одновременно при большинстве лизосомных и митохондриальных болезней, гипоксически-ишемических энцефаломиелопатиях. При указанных состояниях прогноз для излечения сомнителен, но использование нейрометаболической терапии позволяет улучшить качество жизни маленького пациента. Тяжелые заболевания двигательных единиц проявляются уже внутриутробно и становятся причиной выраженной врожденной гипотонии с сопутствующими дыхательными нарушениями, ведущими к перинатальной асфиксии. К сожалению, многие из этих состояний являются генетически обусловленными, что предполагает неблагоприятный исход заболевания.Литература:
[1] статья «Синдром вялого ребенка: алгоритм диагностики» Е.А. Мамаева, А.Б. Пальчик; ФГБУ «СЗФМИЦ им В.А. Алмазова» Минздрава РФ, Санкт-Петербург, Россия (журнал «Нейрохирургия и неврология детского возраста» №3, 2017) [читать]; [2] статья «Синдром «вялого ребенка»: значимость для дифференциальной диагностики наследственных болезней обмена веществ и дегенеративных поражений нервной системы» Т.М. Прыгунова, Т.М. Радаева, Е.Ю. Степанова, Е.Е. Береснева, И.А. Азовцева; Нижегородская областная детская клиническая больница, Нижний Новгород, Российская Федерация; Нижегородская государственная медицинская академия, Нижний Новгород, Российская Федерация (журнал «Вопросы современной педиатрии» №5, 2015) [читать]; [3] методическое пособие Современные принципы ранней диагностики и комплексного лечения перинатальных поражений центральной нервной системы С.А. Немкова, Н.Н. Заваденко, М.И. Медведев; ГБОУ ВПО РНИМУ им.Н.И. Пирогова Минздрава России; моска, 2013; [4] презентация «The floppy infant» Федорова Л.А., Мамаева Е.А.; СПбГПМУ, кафедра неонатологии и неонатальной реаниматологии ФП и ДПО ФГБУ «СЗФМИЦ им В.А. Алмазова»; [5] методические рекомендации «Основы дивгностики и лечения патологии нервной системы у детей первого года жизни» Т.Т. Батышева, Правительство Москвы, Департамент Здравоохранения, Москва, 2012; [6] статья «Симптомокомплекс «вялый ребенок» — взгляд детского невролога» Д.А. Харламов, ФГУ «Московский НИИ педиатрии и детской хирургии Росмедтехнологий» (журнал «Практика педиатра», февраль 2010) [читать].
Источник
Явление, о котором мы расскажем в этом материале, не считается самостоятельным заболеванием. Синдром вялого ребенка является признаком ряда патологий и болезней, диагностируемых у новорожденных. В статье мы разберем характеристику синдрома, его основные симптомы, возможные причины, возможности диагностики и лечения.
Что это?
Синдром вялого ребенка — врожденная мышечная слабость (гипотония), происхождение которой может быть различным. Причина — патологии и заболевания различной этиологии, что характеризуются снижением тонуса мускулатуры.
Синдром вялого ребенка часто сопровождают такие расстройства, как дисфункции глотательной и дыхательной системы, нарушение сознания, судорожные реакции. Мы уже отметили, что он не является самостоятельным заболеванием. Однако его обособление необходимо по той причине, что комплекс лечебных мероприятий при различных болезнях-причинах практически одинаков.
Термин «синдром вялого ребенка» был предложен в 1958 году ученым-невропатологом Гринфилдом (США). Однако исследования такого состояния новорожденных проводились еще с начала XX века.
В первую очередь педиатр диагностирует состояние по характерной безжизненной позе малыша. Однако мышечную гипотонию для определения диагноза нужно подтверждать инструментальным обследованием. Для выяснения причин состояния в современности применяется МРТ, генетическое картирование, лабораторные анализы.
Направления терапии — симптоматическая и патогенетическая. Широко используется искусственная вентиляция легких, препараты нейрометаболического действия.
Сегодня синдром считается одной из актуальных проблем мировой педиатрии. Выявлено более 80 заболеваний, при которых он может проявляться. Что печально: подавляющее их число имеет неутешительные прогнозы, подтверждающие высокий процент летального исхода.

Самые частые причины состояния
Как показывает статистика, диффузную гипотонию (общую мышечную слабость) в 3/4 случаев вызывает следующее:
- Перинатальная ишемия.
- Перинатальная гипоксия.
- Мышечные спинальные дистрофии.
- Дисгенетический синдром.
Классификация сопутствующих заболеваний
Синдром вялого ребенка может быть следствием заболевания, относящегося к одной из нижеперечисленных групп.
Нейромышечные патологии:
- Врожденная миопатия.
- Врожденная дистрофия мускулатуры.
- Дефицит цитохром-С-оксидазы.
- Спинальная мышечная инфантильная дистрофия.
- Миотоническая врожденная миопатия.
- Болезнь Помпе.
- Синдром деплеции митохондриальной ДНК.
Нарушения в работе центральной или перифирической нервной системы:
- Интоксикации.
- Сепсис.
- Нарушения передачи нервных импульсов.
- Синдром Дауна.
- Перинатальная асфиксия.
- Внутричерепное кровоизлияние.
- Синдром, связанный с нарушением прибавки веса тела.
- Врожденная форма гипотериоза.
- Синдром Прадера-Вилли.
- Мальформации, повреждения спинного мозга, иные родовые травмы.
Синдром вялого ребенка также может быть следствием следующих патологий и дисфункций:
- Центральная приобретенная гипотония.
- Поражение клеток переднего рога.
- Заболевания соединительных тканей.
- Поражения нервно-мышечных синапсов.
Влияние состояния здоровья матери
Влияет ли как-то состояние будущей матери на рождение малыша с синдромом вялого ребенка? Специалисты в ходе исследований отметили следующее:
- У части маленьких пациентов матери страдали от нейромышечных патологий. В частности, мышечной миотонической дистрофии. Болезнь ограничивает естественное движение плода в утробе.
- У части матерей был диагностирован язвенный колит. Это заболевание также ограничивает движение эмбриона.
- Прием во время беременности алкогольных напитков, наркотических веществ, антиконвульсантов тоже в ряде случаев становился причиной рождения ребенка с диффузной гипотонией.
Симптоматика
Признаки синдрома вялого ребенка становятся заметными уже в первые дни (а иногда и в первые часы) появления на свет. Конкретная симптоматика будет зависеть от заболевания, патологии, что сопровождается гипотонией (мышечной слабостью). Однако наблюдаются и общие симптомы синдрома вялого ребенка:
- Характерная «поза лягушки». Ножки ребенка будут широко разведены и согнуты в коленках, стопы при этом «смотрят» друг на друга подошвенной поверхностью.
- Во время осмотра доктором наблюдается чрезмерная суставная подвижность. Ее обуславливает сниженное мышечное сопротивление.
- В некоторых случаях в дистальных зонах конечностей мышечный тонус сохраняется повышенным. Если же гипотония общая, то кулачки новорожденного сжаты.
- Если синдром вызван инфекционным, травматическим повреждением головного мозга, могут присутствовать судороги, потеря сознания. Снижение мышечного тонуса здесь временное, сменяющееся уже гипертонусом.
- При врожденной миопатии и мышечной дистрофии гипотония, напротив, будет только прогрессировать. Она начинается мышечной слабостью конечностей, переходя на дыхательную и глотательную систему. Ребенку трудно принимать пищу, у него диагностируется одышка и приступы апноэ.
Диагностика состояния
Синдром вялого ребенка (фото в статье иллюстрируют особенности подобного состояния новорожденного) определяется специалистом в первые дни и даже часы жизни. Прежде всего, по характерному внешнему виду, позе малыша.
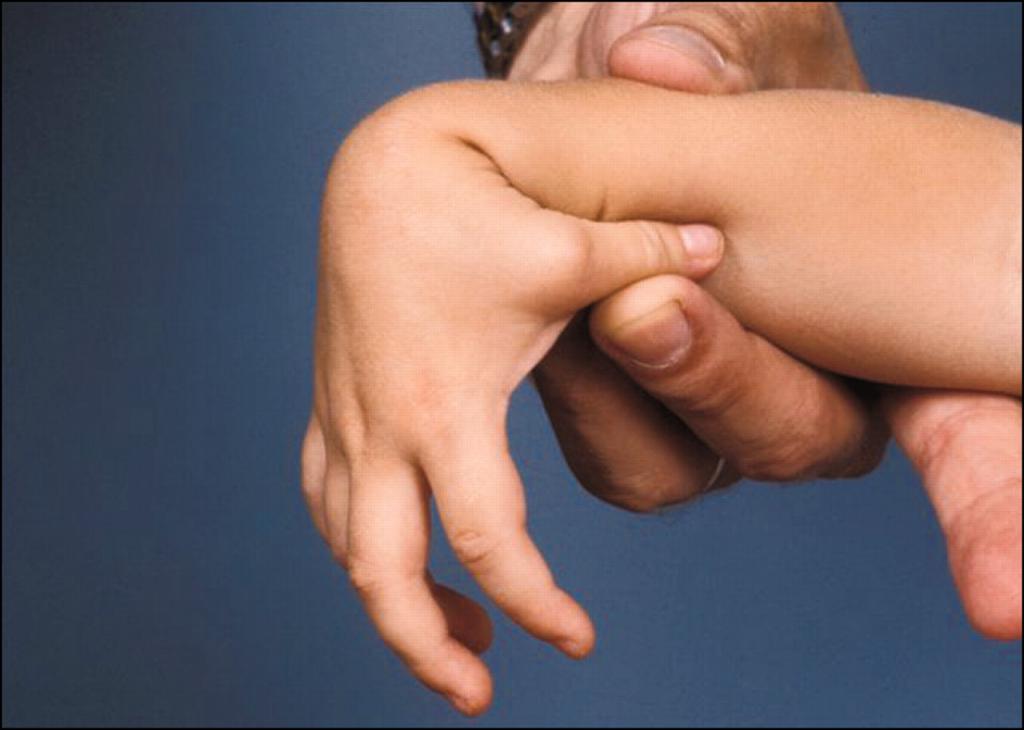
Второй этап диагностики — неврологические пробы. Это тракция (вытягивание) за верхние конечности в положении лежа, вертикальное, горизонтальное подвешивание. При синдроме вялого ребенка голова малыша при этих манипуляциях свисает, тонус в ручках и ножках визуально снижен.
Также проводятся следующие диагностические процедуры:
- Электронейромиография. Обследование помогает выявить периферическое происхождение синдрома.
- МРТ. Выявление атрофии в некоторых участках головного мозга.
- Лабораторная диагностика. Подтверждает/опровергает инфекционную причину синдрома.
- Обследование сердца.
- Генетическое картирование. Выявляет/исключает причину синдрома — хромосомные патологии. Такие, как метаболические наследственные дисфункции, болезнь Дауна.
Методы терапии
Методики специфического лечения синдрома вялого ребенка на сегодняшний день не существуют. При данном состоянии эффективны нейрометаболические средства, энерготоники. Но они могут гарантировать лишь незначительное временное улучшение состояния малыша.
Многим детям, страдающим от симптома, требуется кислородная поддержка, искусственная вентиляция легких.
Прогнозы специалистов
Развитие заболеваний, что вызывают, в числе всего прочего, синдром вялого ребенка, может быть как стремительным, так и замедленным. Однако их течение будет, к сожалению, необратимым.
Из всего сказанного можно выявить, что прогноз довольно неблагоприятный. Среди детей с данным синдромом высока смертность в первые месяцы и годы жизни. Причин возможного летального исхода несколько:
- Слабость дыхательных мышц.
- Метаболические расстройства.
- Септические осложнения и проч.

Что такое синдром вялого ребенка? Это проявление гипотонии, которая сначала затрагивает конечности новорожденного, а затем становится общей, диффузной. Отмечается состояние при многих заболеваниях различной этиологии у детей. К сожалению, на сегодняшний день прогнозы излечения неутешительны. При данной патологии отмечается высокая смертность пациентов.
Источник
