Синдром вискотта олдрича мкб 10
Рубрика МКБ-10: D82.0
МКБ-10 / D50-D89 КЛАСС III Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм / D80-D89 Отдельные нарушения, вовлекающие иммунный механизм / D82 Иммунодефициты, связанные с другими значительными дефектами
Определение и общие сведения[править]
Синдром Вискотта-Олдрича
Синонимы: Комбинированная иммунная недостаточность с тромбоцитопенией и экземой.
Синдром Вискотта-Олдрича (СВО) — первичное иммунодефицитное состояние, Х-сцепленное, характеризующееся геморрагическим синдромом, повышенной восприимчивостью к инфекциям (бактериальным, вирусным), экземой.
Эпидемиология
Распространённость заболевания 1:250 000, болеют только мальчики, манифестация заболевания на первом году жизни. Тип наследования Х-сцепленный, рецессивный.
Этиология и патогенез[править]
Причиной заболевания являются мутации в гене WAS. Ген WAS расположен на коротком плече Х-хромосомы (Xp11.4-p11.21). Ген состоит из 12-ти экзонов и кодирует богатый пролином протеин, состоящий из 502-х амонокислот с молекулярным весом 54 кДа — Wiscott-Aldrich Syndrom protein (WASP). WASP экспрессируется на всех гемопоэтических клетках, а его гомолог на клетках других тканей. На сегодняшний день известно около 300 мутаций в гене в виде замен, вставок, делеций.
Патогенез
Точные функции WASP не полностью изучены. WASP имеет несколько чётко определённых доменов (плекстрин, кофилин, верпролин, SH3, связывающий ГТФ-азу), которые отвечают за процессы передачи, движения клеток и организации иммунных взаимодействий клеток. In vitro-исследования Т-клеток, фагоцитов, дендритных клеток у больных СВО показывают нарушения образования филоподий, фагоцитарных вакуолей, подосом вследствие нарушения реорганизации актиновых нитей цитоскелета клеток.
Тромбоцитопения при СВО обусловлена повышенным разрушением клеток. Продолжительность жизни и циркуляция нормальных тромбоцитов, перелитых больным СВО, не нарушена, тогда как циркуляция перелитых аутологичных тромбоцитов значительно укорочена (в связи с повышением их деструкции в селезёнке). Этим объясняется эффект спленэктомии, после которой у больных с СВО нормализуется количество тромбоцитов, восстанавливается продолжительность их жизни и размер. Способность к образованию тромбоцитов у больных сохранена, но в мегакариоцитах и в тромбоцитах обнаруживаются биохимические и функциональные нарушения: снижена агрегация тромбоцитов после стимуляции эпинефрином и коллагеном, в них снижена активность некоторых ферментов, нарушены функции митохондрий. В тромбоцитах больных СВО повышена экспрессия фосфатидилсерина, который является сигналом для поглощения их макрофагами, а изолированные тромбоциты предрасположены к отделению микрочастиц (что может объяснить уменьшение размеров тромбоцитов при СВО). Применение преднизолона и высоких доз внутривенного иммуноглобулина не влияет на количество тромбоцитов у больных СВО.
В отличие от тромбоцитов больных СВО, где WASP не обнаруживается, уровень его экспрессии в лимфоцитах различен, причём тяжесть течения заболевания коррелирует с выраженностью нарушений экспрессии WASP.
Клинические проявления[править]
В клинической картине первым наиболее часто манифестирует геморрагический синдром. Уже в период новорождённости отмечаются кровотечения из пупочной ранки, кишечника, петехиальная сыпь, кефалогематомы. В старшем возрасте геморрагический синдром становится более выраженным: появляются носовые кровотечения и/или кишечные кровотечения, нередко приводящие к тяжёлой постгеморрагической анемии.
Одновременно с геморрагическим синдромом развивается атопический дерматит различной степени выраженности: от единичных бляшечных элементов до распространённой формы мокнущей экземы. С возрастом у подавляющего числа больных нарастают признаки иммунной недостаточности. Нарушение специфической защиты приводит к пониженной резистентности к инфекциям. У больных с СВО отмечаются частые бактериальные инфекции ЛОР-органов (отиты, синуситы), бронхолёгочные инфекции (пневмонии, бронхиты), инфекции желудочно-кишечного тракта, гнойные инфекции кожи. Кроме бактериальных инфекций, часто встречаются и вирусные в виде распространённой герпетической инфекции (herpes simplex, zoster), цитомегаловирусная инфекция, грибковые инфекции (кандидоз, иногда связанный с интенсивным лечением антибиотиками). Иногда развиваются оппортунистические инфекции (пневмония, вызванная Pneumocystis carnii). При СВО инфекции характеризуются острым, даже молниеносным течением с развитием тяжёлых осложнений (иногда сепсиса).
Аутоиммунитет
Приблизительно у 40% больных с СВО развиваются аутоиммунные заболевания. Спектр аутоиммунных заболеваний при СВО включает в себя гемолитическую анемию, нейтропению, неспецифический язвенный колит, системные васкулиты, артрит, гломерулонефрит. У некоторых больных с СВО может возникнуть более одного аутоиммунного заболевания, кроме того, существует корреляция между развитием аутоиммунных и злокачественных заболеваний. Наряду с врождённой, у больных с СВО встречается и аутоиммунная тромбоцитопения. Выявить начало очень сложно, так как у подавляющего числа больных СВО тромбоциты в периферической крови практически отсутствуют и присоединение аутоиммунной тромбоцитопении проявляется усилением геморрагического синдрома. Аутоиммунная тромбоцитопения может развиться после спленэктомии, которая у большинства больных приводит к повышению или нормализации тромбоцитов и уменьшению геморрагического синдрома.
У больных с СВО, особенно старше 8-ми лет, значительно повышена частота злокачественных новообразований, преимущественно это лимфоретикулярные опухоли (неходжкинские лимфомы), но встречаются и новообразования других органов. Злокачественные новообразования при СВО имеют неблагоприятный прогноз.
Синдром Вискотта-Олдрича: Диагностика[править]
Лабораторные изменения
1. Гематологические изменения:
— тромбоцитопения — количество менее 10% от нормы (маленький размер тромбоцитов: 1,82±0,12 мкм при норме 2,3±0,12);
— лимфопения;
— анемия.
2. Иммунные:
— снижение уровня IgM, при нормальном IgG, повышенных IgA и IgE;
— снижение титров изогемагглютининов;
— нарушение продукции антител в ответ на полисахаридные атигены стрептококков (продукция антител к белковому антигену стрептококка сохранена), кишечной палочки, сальмонеллы, противовирусных антител;
— лимфопения (снижение CD3+CD4+-Т-лимфоцитов);
— снижение пролиферативного ответа Т-клеток на митогены, антигены и моноклональные антитела к молекуле CD3;
— снижение реакций гиперчувствительности замедленного типа.
Дифференциальный диагноз[править]
Основной дифференциальный диагноз — острая или хроническая идиопатическая тромбоцитопения или аллоиммунизация тромбоцитов у новорожденных.
Синдром Вискотта-Олдрича: Лечение[править]
Наилучшие результаты лечения СВО даёт трансплантация аллогенного костного мозга или стволовых клеток. Успех операции достигает 90% при использовании гистосовмесимого донора и 50% при гаплоидентичной трансплантации. Выживаемость больных значительно выше, если трансплантация проводится в возрасте до 5-ти лет. Частичное приживление Т-клеток также приводит к полному восстановлению иммунных функций.
У больных, склонных к кровотечениям, с целью снижения геморрагических проявлений рекомендуется проведение спленэктомии. С целью профилактики развития пневмококкового сепсиса перед спленэктомией рекомендуется проводить вакцинацию пневмококковой вакциной.
В повседневной практике ведение больных с СВО основано на принципах посиндромной терапии.
В лечении инфекционных проявлений с хорошим эффектом применяются противомикробные препараты (антибактериальные, противопротозойные и противовирусные препараты). Преимущество отдается внутривенному и энтеральному путям введения препаратов.
При развитии аутоиммунной патологии применяют иммуносупрессивную терапию, включающую глюкокортикоиды (преднизолон в дозе 1-2 мг/кг) и иммунодепрессанты.
При частых эпизодах бактериальных инфекций, а также при снижении концентрации IgG в сыворотке крови проводится заместительная терапия ВВИГ в дозе 400-600 мкг/кг в месяц до достижения концентрации IgG 500 мкг/мл и более.
Профилактика[править]
Прочее[править]
Прогноз
Прогноз неблагоприятный, около 1/4 больных, которым не проведена ТКМ, погибают от кровотечений и злокачественных новообразований, в 50% причиной гибели являются инфекции.
Источники (ссылки)[править]
Аллергология и иммунология [Электронный ресурс] / Под ред. Р.М. Хаитова, Н.И. Ильиной — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970409039.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Синдром Вискотта–Олдрича — генетическое заболевание, клинически проявляющееся экземой, тромбоцитопенией, диареей с примесью крови в кале, а также сниженной резистентностью к инфекциям вследствие нарушений функций Т и В лимфоцитов.
Код по международной классификации болезней МКБ-10:
- D82.0 Синдром вискотта-олдрича
Патоморфология • Множественные тромбозы мелких артериол почек, лёгких, поджелудочной железы • Гиперплазия селезёнки, лимфатических узлов • Воспалительные процессы в коже.
Частота — 0,4 на 100 000 новорождённых (в США). Преобладающий возраст: новорождённые (симптоматика разворачивается по мере роста ребёнка). Преобладающий пол — мужской.
Причины
Генетические аспекты. Описаны все три типа наследования: в основном Х — сцепленный (*301000, Xp11.23–p11.22, дефекты генов WAS, IMD2, THC), реже рецессивный (277970, r) и доминантный (*600903, Â).
Симптомы (признаки)
Клиническая картина • В период новорождённости •• Жидкий стул с примесью крови •• Петехии •• Пурпура • В детском возрасте •• Экзема (в течение первого года жизни) •• Вторичные инфекции кожи •• Пневмонии •• Средний отит •• Герпетическое поражение глаз (и кожи) •• Гепатоспленомегалия.
Диагностика
Лабораторные исследования • Тромбоцитопения (количество тромбоцитов менее 100´109/л, размеры тромбоцитов меньше нормы) • Низкое содержание IgM в сыворотке крови • Низкое содержание изогемагглютининов • Нормальное или повышенное содержание IgE и IgA • Нормальное содержание IgG • Низкое содержание белка CD8 (у 61% больных).
Специальные исследования. Исследование костного мозга позволяет исключить аплазию костномозговую и/или лейкоз.
Дифференциальная диагностика • Экзема • Другие причины тромбоцитопении • Бронхиты • Лимфомы.
Лечение
Лечение • Переливание тромбоцитарной массы • Внутривенная инфузия иммуноглобулинов • ГК и иммунодепрессанты при лечении тромбоцитопении неэффективны • Мощная антибактериальная терапия (при инфекционных осложнениях) • Пересадка костного мозга (желательно, чтобы донор и реципиент были совместимы по HLA системе) — метод облегчает течение всех симптомов заболевания, за исключением тромбоцитопении • Спленэктомия — при тяжёлой тромбоцитопении.
Осложнения • Тяжёлые инфекции — особенно после спленэктомии • Геморрагический синдром • Злокачественные новообразования (лимфоретикулярные опухоли, лейкозы, саркома Капоши) • Нефропатии • Аутоиммунные заболевания, включая иммунные тромбоцитопении и гемолитическую анемию • Синдром мальабсорбции.
Течение и прогноз • Течение может быть острым и хроническим • Ранее больные с синдромом Вискотта–Олдрича умирали в возрасте до 10 лет, сейчас продолжительность жизни увеличилась (некоторые пациенты живут до 20–30 лет) • Наиболее частые причины смерти — инфекции (50%), кровотечения (27%), злокачественные опухоли (12%).
Профилактика — генетическое консультирование • Носителей можно выявить по локусу G6PD и другим (в т.ч. неактивным) участкам хр. Х • В ряде случаев диагноз можно поставить в пренатальном периоде.
Синоним. Синдром экземы — тромбоцитопении — иммунодефицита
МКБ-10 • D82.0 Синдром Вискотта–Олдрича
Источник
Синдром Вискотта-Олдрича – это иммунодефицитное наследственное заболевание, которое характеризуется экземой, геморрагическим синдромом, высокой вероятностью развития опухолей, инфекционных и аутоиммунных болезней. Ключевыми симптомами являются длительные кровотечения при травмах, частые носовые кровотечения и гематомы, рецидивирующие бактериальные, грибковые и вирусные инфекции, кожная сыпь, провоцирующая зуд и чувство жжения. Диагноз устанавливается на основе клинико-анамнестического обследования, результатов общего анализа крови, исследования иммунитета и биогенетического теста. Лечение включает трансплантацию гемопоэтических клеток и паллиативную терапию.
Общие сведения
Как синоним синдрома Вискотта-Олдрича (СВО) используется термин синдром экземы-тромбоцитопении-иммунодефицита, а также аббревиатура WAS, происходящая от английского «Wiskott-Aldrich syndrome». Заболевание названо по фамилиям американских исследователей. Э. Вискотт в 1937 году описал клинические случаи тромбоцитопении в сочетании с экземой и рецидивирующими инфекциями у мальчиков из одной семьи, в которой все девочки были здоровы. Р. Олдрич в конце 80-х и начале 90-х годов установил, что патология является наследственной и сцепленной с полом, определил расположение гена с дефектом. Распространенность синдрома крайне низкая – 1 случай на 1 млн. новорожденных мальчиков. Отмечены единичные случаи данной болезни у девочек, что связано с недостаточной инактивацией дефектной хромосомы X.

Синдром Вискотта-Олдрича
Причины
СВО – наследственная болезнь. Причиной ее развития является мутация в гене WAS, ответственном за синтез белка иммунных клеток. Ген локализован в X-хромосоме в регионе Хр11.23. В настоящее время выявлено более 300 вариантов мутаций гена WAS, которые приводят к развитию X-сцепленной тромбоцитопении, чаще всего – к микротромбоцитопении и нейтропении. От характера мутации зависит степень проявления симптомов – от снижения уровня тромбоцитов, выявляемого только лабораторным методом, до тяжелой формы синдрома Вискотта-Олдрича с присоединением онкозаболевания крови, аутоиммунной патологии.
Тип наследования синдрома – X-сцепленный рецессивный. У мужчин имеется лишь одна X-хромосома, если она оказывается дефектной, заболевание проявляется. Отец передает мутацию всем дочерям, сыновья получают нормальную хромосому Y. Женщины имеют две X-хромосомы. Дефектный ген, расположенный в одной из них, инактивируется, так как является рецессивным. Синдром не проявляется, но женщины остаются носительницами мутации и с вероятностью 50% могут передать ее детям обоих полов (сыновья болеют, дочери – носительницы).
Патогенез
Генетический дефект проявляется нарушением синтеза белка WASP, который присутствует в клетках системы иммунитета. Он производится гемопоэтическими стволовыми клетками – самыми ранними предшественниками элементов крови, расположенными в красном костном мозге. WASP участвует в перестройке и восстановлении цитоскелета, формировании иммунологических синаптических передач, внутриклеточном транспорте белков. При его отсутствии или недостаточном производстве образуются дефектные тромбоциты, патологически изменяются функции клеток, отвечающих за реакции врожденного и адаптивного иммунитета.
Ухудшается процесс свертывания крови, развивается прогрессирующий иммунодефицит. Степень выраженности клинических проявлений синдрома частично зависит от клеточной концентрации WASP, а его количество определяется локализацией и типом мутации. Симптомы вариативны, у большинства пациентов диагностируется болезнь слабой и умеренной тяжести. Тяжелое течение встречается редко.
Классификация
Единая классификация синдрома Вискотта-Олдрича отсутствует. В клинической практике распространено использование балльной системы, в основе которой лежит утверждение, что у всех больных имеется тромбоцитопения, у большей части – иммунодефицитное состояние, а остальные симптомы могут отсутствовать. С учетом этих параметров выделяют три формы заболевания:
- Легкий СВО. Характеризуется отсутствием экземы или легкой, поддающейся лечению экземой, редкими инфекциями. Оценивается в 1-2 балла.
- Классический среднетяжелый СВО. Проявляется рецидивами инфекционных болезней и экземы, умеренными аутоиммунными реакциями. Соответствует 3-м и 4-м баллам.
- Классический тяжелый СВО. Пациенты страдают от рекуррентных инфекций, тяжелой экземы, аутоиммунных патологий и злокачественных новообразований. Паллиативное лечение малоэффективно. Выраженность синдрома – 5 баллов.
Симптомы
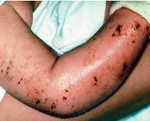
Клинические признаки тромбоцитопении обнаруживаются с рождения. У младенцев на поверхности кожи видна петехиальная сыпь – небольшие красные пятна, образовавшиеся по причине разрыва мелких кровеносных сосудов и медленной сворачиваемости крови. Выявляются экхимозы – подкожные кровоизлияния пурпурного и голубовато-черного диаметром от 3 мм. Стул содержит примеси крови. Наблюдаются частые кровотечения из носа, кровавая рвота. Снижение свертываемости крови отмечается при инвазивных медицинских процедурах, например, после забора крови для анализа.
Экзема обычно проявляется с детства, но может отсутствовать на протяжении всей жизни. У малышей до года она схожа с себорейным или пеленочным дерматитом. Возможно развитие генерализованной формы, при которой поражается кожа всего тела ребенка, или локальной, характеризующейся высыпаниями на конечностях. В старшем возрасте экзема нередко ограничивается областями в локтевых сгибах, вокруг кистей рук, под коленными суставами, в складках кожи шеи. У некоторых больных сыпь отсутствует или проявляется крайне редко и слабо, не требует лечения.
Иммунологические нарушения характерны для большинства пациентов. Снижение защитных функций организма приводит к частым отитам, пневмониям, кандидозам, менингитам, энтероколиту, герпесу и кожным инфекционным патологиям. Развиваются хронические формы инфекций с частыми рецидивами, эффективность стандартной терапии низкая. У взрослых возникают аутоиммунные заболевания – больные подвержены гемолитической анемии, васкулитам, тромбоцитопенической пурпуре, воспалительным поражениям почек и кишечника. При классическом тяжелом СВО у подростков и молодых людей формируются злокачественные новообразования, наиболее частым вариантом является неходжкинская лимфома.
Осложнения
При СВО отмечается высокий риск летального исхода. В 59% случаев причиной смерти становятся инфекционные заболевания. Среди них преобладают тяжелые пневмонии и сепсис (заражение крови). На фоне инфекций усиливается геморрагический синдром, а интенсивное расчесывание зон, пораженных экземой, провоцирует развитие грибковых и бактериальных болезней кожи. Около 21% больных погибают в результате внутренних кровотечений. Жизнеугрожающими являются внутричерепные, желудочно-кишечные и внутрилегочные кровоизлияния. У 12% пациентов причиной ранней гибели становится онкопатология, наиболее распространены лимфомы и лейкозы.
Диагностика
Симптомы тромбоцитопении у детей с синдромом Вискотта-Олдрича проявляются сразу после рождения, но диагноз подтверждается на первом-втором году жизни. Первичная диагностика осуществляется неонатологами и педиатрами при участии генетиков. В ходе дифференциальной диагностики исключается тромбоцитопеническая пурпура, наследственная тромбоцитопения с талассемией и X-сцепленный врожденный дискератоз. Проводится различение с лейкоплакией, атрезией слезных желез, анемией и ненаследственной тромбоцитопенией. Комплексное обследование включает следующие процедуры:
- Опрос. В беседе с родителями выясняется наличие тромбоцитопений и тяжелых рецидивирующих инфекций среди родственников мужского пола, смертей мальчиков в раннем возрасте из-за инфекций, кровоизлияний и рака крови. Жалобы включают кожную сыпь, кровотечения, частые инфекционные болезни.
- Физикальное обследование. При осмотре отмечаются петехии, экхимозы, проявления атопического дерматита, инфекционные очаги на коже. Методом пальпации определяется увеличение размеров лимфоузлов, печени и селезенки (лимфаденопатия, гепатоспленомегалия).
- Лабораторные исследования. Анализы крови являются наиболее информативными методами диагностики. Выполняется ряд тестов:
- Клинический анализ крови. Диагностируется тромбоцитопения с уменьшением размеров тромбоцитов. Этот признак уникален, позволяет дифференцировать СВО с другими видами тромбоцитопений.
- Исследование иммунного статуса. С раннего возраста в иммунограмме обнаруживается лимфоцитопения с наиболее выраженным снижением количества CD8 лимфоцитов. Выявляется нарушение реакций гиперчувствительности замедленного типа, снижение показателя В-лимфоцитов, снижение уровня иммуноглобулинов M и G, повышение концентрации иммуноглобулинов A и E.
- Исследование WASP. Экспрессия белка определяется в клеточных культурах. Результат позволяет с большой вероятностью подтвердить диагноз и составить прогноз заболевания. Полное отсутствие производства WASP отмечается при тяжелых формах синдрома.
- Молекулярно-генетический анализ. Обнаружение мутации гена WAS выполняется методом ПЦР с последующим секвенированием продуктов реакции. Наличие дефектного гена подтверждает предполагаемый диагноз. В отдельных случаях характер мутации учитывается при составлении прогноза.
Лечение синдрома Вискотта-Олдрича
Терапия проводится методом трансплантации гемопоэтических стволовых клеток или костного мозга. Пересадка биоматериала здорового человека позволяет полностью устранить гематологический и иммунологический дефекты. При подборе гистосовместимого донора эффективность такого лечения достигает 84-90%. До внедрения трансплантации ГСК в медицинскую практику большинство пациентов доживали лишь до 6-6,5 лет.
Дополнительно назначается паллиативная терапия, которая представлена внутривенным введением иммуноглобулина, профилактическим применением противовирусных и противомикробных лекарств. При выраженном геморрагическом синдроме может быть проведена спленэктомия – хирургическое удаление селезенки. После процедуры отмечается увеличение количества и размера тромбоцитов. При острых бактериальных инфекциях показано лечение антибиотиками широкого спектра действия.
К новым разработкам в лечении СВО относится генная терапия с использованием лентивирусов. Суть метода заключается в заборе стволовых аутологичных клеток у пациента, последующей коррекции генетического дефекта в этих клетках с применением лентивирусного вектора и введении модифицированного материала в организм. В процессе терапии осуществляется уничтожение клеток дефектной иммунной системы. Проводятся экспериментальные исследования данного метода, получены сообщения о его высокой эффективности.
Прогноз и профилактика
Современные методы лечения позволили значительно увеличить продолжительность и повысить качество жизни больных. При комплексном подходе к лечению прогноз благоприятный. Профилактика синдрома невозможна, поскольку заболевание является наследственным. Для расчета вероятности рождения больного ребенка необходимо медико-генетическое консультирование супружеских пар из группы риска. Для предупреждения осложнений рекомендуется строго соблюдать правила гигиены, исключить контакты с инфекционными больными, избегать травматизации, использовать специальные гипоаллергенные средства для ухода за кожей ребенка, придерживаться диеты, исключающей попадание аллергенов с пищей.
Источник
