Синдром вертебральных артерий мкб 10
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Классификация
- Диагностика
- Лечение
Названия
Название: Синдром позвоночной артерии.

Синдром позвоночной артерии
Описание
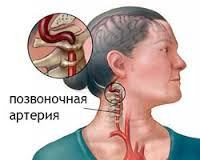
Синдром позвоночной артерии. Ряд расстройств вестибулярного, сосудистого и вегетативного характера, возникающих в связи с патологическим сужением позвоночной артерии. Чаще всего имеет вертеброгенную этиологию. Клинически проявляется повторяющимися синкопальными состояниями, приступами базилярной мигрени, ТИА, синдромом Барре-Льеу, офтальмическим, вегетативным, вестибуло-кохлеарным и вестибуло-атактическим синдромами. Постановке диагноза способствует проведение рентгенографии и РЭГ с функциональными тестами, МРТ и КТ позвоночника и головного мозга, офтальмоскопии, аудиометрии и пр. Терапия включает применение венотоников, сосудистых и нейропротекторных препаратов, симптоматических средств, массажа, физиотерапии, ЛФК.
Дополнительные факты
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак). Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
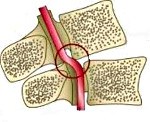
У человека имеется 2 позвоночные артерии. Они обеспечивают до 30% церебрального кровоснабжения. Каждая из них отходит от подключичной артерий соответствующей стороны, направляется к шейному отделу позвоночника, где идет через отверстия в поперечных отростках СVI–СII. Затем позвоночная артерия делает несколько изгибов и сквозь большое затылочное отверстие проходит в полость черепа. На уровне начала моста позвоночные артерии сливаются в одну основную артерию. Эти три артерии образуют вертебробазилярный бассейн (ВББ), кровоснабжающий шейные сегменты спинного мозга, продолговатый мозг и мозжечок. Посредством веллизиевого круга ВББ взаимодействует с каротидным бассейном, кровоснабжающим остальную часть мозга.
В соответствии с топографическими особенностями ПА выделяют ее экстра- и интракраниальные отделы. Чаще всего синдром позвоночной артерии связан с поражением экстракраниального отдела артерии. Причем он может возникать не только при сдавлении и тд изменениях самой артерии, но и при неблагоприятных воздействиях на ее вегетативное периваскулярное симпатическое сплетение.
Синдром позвоночной артерии
Симптомы
Боль в шее. Боль в шейном отделе позвоночника. Нехватка воздуха. Озноб. Рвота. Тошнота. Шум в ушах.
Причины
Синдром позвоночной артерии компрессионной этиологии встречается наиболее часто. Его причиной выступают экстравазальные факторы: остеохондроз позвоночника, нестабильность позвонков, шейный спондилоартроз, межпозвоночные грыжи, опухоли, структурные аномалии (платибазия, синдром Клиппеля-Фейля, аномалия Кимерли, аномалии строения I шейного позвонка, базилярная импрессия), тоническое напряжение шейных мышц (длинной, лестничных, нижней косой). При этом СПА зачастую развивается не вследствие сужения просвета артерии из-за ее механического сдавления, а в результате рефлекторного спазма, обусловленного сдавливающим воздействием на симпатическое периартериальное сплетение.
В других случаях синдром позвоночной артерии возникает вследствие ее деформации — аномалий строения сосудистой стенки, наличия перегибов или кинкинга (патологической извитости). Еще одной группой этиофакторов СПА выступают окклюзионные поражения ПА при атеросклерозе, системных васкулитах, эмболиях и тромбозах различного генеза. В силу существующих компенсаторных механизмов воздействие только экстравазальных факторов редко приводит к развитию СПА. Как правило, синдром наблюдается, если компрессия артерии происходит на фоне патологических изменений ее сосудистой стенки (гипоплазии или атеросклероза).
Классификация
Патогенетически СПА классифицируют по типу расстройств гемидинамики. Согласно данной классификации, синдром позвоночной артерии компрессионного типа вызван механическим сдавлением артерии. Ангиоспастический вариант возникает при рефлекторном спазме, обусловленном раздражением рецепторного аппарата в зоне пораженного позвоночного сегмента. Он проявляется преимущественно вегето-сосудистыми расстройствами, слабо зависящими от движений головой. Ирритативный СПА возникает при раздражении волокон периартериального симпатического сплетения. Наиболее часто синдром позвоночной артерии носит смешанный характер. Компрессионно-ирритативный тип СПА типичен для поражения нижне-шейного отдела, а рефлекторный ассоциируется с патологией верхне-шейных позвонков.
Клиническая классификация разделяет СПА на дистонический и ишемический, представляющие собой стадии одного патологического процесса. Дистонический вариант является функциональным. На этой стадии клиническая картина характеризуется цефалгией (головной болью), кохлео-вестибулярными и зрительными симптомами. Цефалгия пульсирующая или ноющая, сопровождается вегетативными симптомами, является постоянной с периодами усиления, часто спровоцированными движениями в шее или ее вынужденным положением.
Ишемический СПА является органической стадией, т. Е. Сопровождается морфологическими изменениями в церебральных тканях. Клинически проявляется ОНМК в вертебробазилярном бассейне, которые могут носить транзиторный (обратимый) характер или вызывать стойкий неврологический дефицит. В первом случае говорят о ТИА, во втором — об ишемическом инсульте. На ишемической стадии СПА наблюдается вестибулярная атаксия, тошнота с рвотой, дизартрия. Преходящая ишемия мозгового ствола ведет к возникновению дроп-атаки, аналогичный процесс в зоне ретикулярной формации — к синкопальному пароксизму.
Обычно клиника СПА представляет собой сочетание нескольких из нижеуказанных вариантов, но ведущее место может занимать один конкретный синдром.
Базилярная мигрень протекает с цефалгией в затылочной области, вестибулярной атаксией, многократной рвотой, шумом в ушах, иногда — дизартрией. Часто базилярная мигрень проявляется как классическая мигрень с аурой. Аура характеризуется зрительными нарушениями: располагающимися в обоих глазах мерцающими пятнами или радужными полосами, помутнением зрения, появлением «тумана» перед глазами. По характеру ауры базилярная мигрень является офтальмической.
Синдром Барре. Льеу носит также название задне — шейный симпатический синдром. Отмечаются боли в шее и затылке, переходящие на теменные и лобные отделы головы. Цефалгия возникает и усиливается после сна (в случае неподходящей подушки), поворотов головой, тряской езды или ходьбы. Ей сопутствуют вестибуло-кохлеарные, вегетативные и офтальмические симтомы.
Вестибуло. Атактический синдром — преобладают головокружения, провоцируемые поворотом головы. Отмечается рвота, эпизоды потемнения в глазах. Вестибулярная атаксия выражается в чувстве неустойчивости во время ходьбы, пошатывании, нарушении равновесия.
Офтальмический синдром включает утомляемость зрения при нагрузке, преходящие мерцающие скотомы в поле зрения, транзиторные фотопсии (кратковременные вспышки, искры в глазах ). Возможны временные частичные или полные двусторонние пароксизмальные выпадения зрительных полей. У некоторых пациентов отмечается конъюнктивит: покраснение конъюнктивы, боль в глазном яблоке, ощущение «песка в глазах».
Вестибуло. Кохлеарный синдром проявляется головокружением, ощущением неустойчивости, постоянным или преходящим шумом в ушах, характер которого варьирует в зависимости от расположения головы. Может возникнуть легкая степень тугоухости с нарушением восприятия шепотной речи, что находит свое отражение в данных аудиограммы. Возможна паракузия — более лучшее восприятие звуков на фоне шума, чем в полной тишине.
Синдром вегетативных расстройств обычно сочетается с другими синдромами и всегда наблюдается в периодах обострения СПА. Для него характерны приливы жара или холода, гипергидроз, похолодание дистальных отделов конечностей, ощущение нехватки воздуха, тахикардия, перепады АД, ознобы. Могут отмечаться нарушения сна.
Транзиторные ишемические атаки характеризуют органический СПА. Наиболее типичны временные двигательные и сенсорные расстройства, гомонимная гемианопсия, головокружение с рвотой, не обусловленная головокружением вестибулярная атаксия, диплопия, дизартрия и дисфагия.
Синдром Унтерхарншайдта. Кратковременное «отключение» сознания, провоцируемое резким поворотом головы или ее неудобным положением. Длительность может варьировать. После восстановления сознания некоторое время сохраняется слабость в конечностях.
Диагностика
Синдром позвоночной артерии диагностируется неврологом, дополнительно возможно консультирование пациента отоларингологом, офтальмологом, вестибулологом. При осмотре могут выявляться признаки вегетативных нарушений, в неврологическом статусе — неустойчивость в позе Ромберга, легкая симметричная дискоординация при выполнении координаторных проб. Рентгенография позвоночника в шейном отделе проводится с функциональными пробами в 2-х проекциях. Она определяет разнообразную вертебральную патологию: спондилез, остеохондроз, гипермобильность, подвывих суставных отростков, нестабильность, аномалии строения. При необходимости получения более точной информации проводится КТ позвоночника, для оценки состояния спинного мозга и его корешков — МРТ позвоночника.
С целью исследования сосудистых нарушений, сопровождающих СПА, выполняется реоэнцефалография с функциональными пробами. Как правило, она диагностирует снижение кровотока в ВББ, возникающее либо усиливающееся при проведении ротационных проб. В настоящее время РЭГ уступает место более современным исследованиям кровотока — дуплексному сканированию и УЗДГ сосудов головы. Установить характер морфологических изменений церебральных тканей, возникших вследствие ОНМК в органической стадии СПА, позволяет МРТ головного мозга. По показаниям проводится визиометрия, периметрия, офтальмоскопия, аудиометрия, калорическая проба и тд исследования.
Лечение
В случаях, когда синдром позвоночной артерии сопровождается ОНМК, необходима ургентная госпитализация пациента. В остальных случаях выбор режима (стационарный или амбулаторный) зависит от тяжести синдрома. С целью снижения нагрузки на шейный отдел рекомендовано ношение воротника Шанца. Для восстановления должного анатомического расположения структур шейного отдела возможно применение мягкой мануальной терапии, для снятия тонического напряжения мышц шеи — постизометрической релаксации, миофасциального массажа.
Фармакотерапия обычно имеет комбинированный характер. В первую очередь назначают препараты, уменьшающие отек, усугубляющий компрессию ПА. К ним относятся троксорутин и диосмин. С целью восстановления нормального кровотока в ПА используют пентоксифиллин, винпоцетин, нимодипин, циннаризин. Назначение нейропротекторных препаратов (гидролизата головного мозга свиньи, мельдония, этилметилгидроксипиридина, пирацетама, триметазидина) направлено на профилактику нарушений метаболизма мозговых тканей у пациентов с риском развития церебральной ишемии. Подобная терапия особенно актуальна у больных с ТИА, дроп-атаками, синдром Унтерхарншайдта.
Одновременно в зависимости от показаний осуществляется симптоматическая терапия антимигренозными препаратами, спазмолитиками, миорелаксантами, витаминами гр. В, гистаминоподобными лекарственными средствами. Положительный эффект оказывает применение в качестве дополнительных лечебных методик физиотерапии (ультрафонофореза, магнитотерапии, электрофореза, ДДТ), рефлексотерапии, массажа. Вне острой фазы СПА рекомендованы занятия ЛФК для укрепления шейных мышц.
При невозможности устранения этиологического фактора, недостаточной эффективности консервативных мероприятий, угрозе ишемического поражения головного мозга рассматривается вопрос о хирургическом лечении. Возможна хирургическая декомпрессия позвоночной артерии, удаление остеофитов, реконструкция позвоночной артерии, периартериальная симпатэктомия.
Источник
[читать] (или скачать)
статью в формате PDF
Синдром позвоночной артерии [СПА] (по МКБ-10: синдром ирритации симпатического сплетения позвоночной артерии (ПА); син.: шейная мигрень, заднешейный симпатический синдром, синдром Барре-Льеу, синдром Бертачи-Роше).
СПА во избежание неправильной трактовки предпочтительно именовать заднешейный симпатический синдром (ЗШСС). Такое название лучше отражает сущность патологии без излишнего акцента на сосудистом компоненте синдрома, который, как правило, трудно объективизировать.
В основе ЗШСС лежит вертеброгенное раздражение симпатического сплетения ПА при нестабильности позвоночных двигательных сегментов, механическом раздражении стенки артерии патологически измененными структурами, главным образом, остеофитами. Для возникновения синдрома необходимо наличие раздражающего фактора и условий для его реализации, т.е. динамической или статической нагрузки на шейный отдел дегенеративно или дистофически измененного позвоночника. Раздражение симпатического сплетения ПА и синувертебрального нерва манифестирует, прежде всего, разлитой, плохо локализуемой, жгучей или стреляющей болью в шейно-затылочной области, с лобно-орбитальной иррадиацией.
Раздражение симпатических структур сегментарного уровня, в том числе и симпатического сплетения ПА оказывает выраженное вазоконстрикторное действие. При ЗШСС появление симптомов дисциркуляции в вертебробазилярном бассейне (ВББ) связывается с вазоспастической реакцией, распространяющейся с уровня позвоночных артерий вплоть до ветвей задних мозговых артерий. Клинически вазоспазм проявляет себя, во-первых, кохлео-вестибулярным синдромом (головокружение системного и несистемного характера, шум или звон в ушах, ощущение преходящей заложенности уха, тошнота, горизонтальный нистагм), во-вторых, преходящими зрительными нарушениями (чувство «дискомфорта в глазах», «песка в глазах», «усталости глаз», фотопсии, фосфены, незначительное двоение предметов). Характерно для ирритативных синдромов усугубление или появление вышеописанных жалоб в связи динамическими или статическими нагрузками в шейном отделе позвоночника.
Наличие многочисленных связей проприоцептивной иннервации перикраниального суставно-мышечного аппарата с вестибулярными, мозжечковыми и спинальными структурами создает условия для вестибулярной гиперреактивности при аномальной импульсации от патологически измененных структур шейного отдела позвоночника. Таким образом, не следует трактовать изолированный вестибулярный синдром на фоне вертеброгенной цервикалгии как ЗШСС.
Клинические признаки и диагностические критерии ЗШСС. Для диагностики ЗШСС необходимо сочетание ниже перечисленных критериев:
■ боли [Б] в шейно-затылочной области симпаталгического характера (жгучие, сверлящие разлитые, плохо локализуемые, нередко с иррадиацией в лобно-орбитальную область);
■ вертеброгенный симптомокомплекс на шейном уровне [ВСК] (болезненность т.н. точек ПА, паравертебральная болезненность на шейном уровне, ощущение «хруста», «щелчков» при движениях головой, ограничение объема активных и/или пассивных движений в шейном отделе позвоночника, асимметрия активного вращения головы и пр.), в т.ч. признаки нестабильности позвоночных двигательных сегментов на уровне С3-С4-С5-C6 (именно эти сегменты этиологически значимыми для возникновения ЗШСС);
■ кохлеовестибулярный синдром [КВС] (головокружение, тошнота, преходящие нарушения слуха [«звон», «писк» в ушах, чувство «заложенности ушей»]; атаксия походки, горизонтальный нистагм [непостоянно]);
■ глазные симптомы [ГзС] («зрительный дискомфорт», «зрительная утомляемость», преходящая нечеткость зрения [при отсутствии аномалий рефракции и патологии оптических сред глаза], непостоянное двоение в глазах, фотопсии, фосфены) и/или глоточные симптомы [ГтС] (ощущение инородного тела в глотке, легкая дисфагия).
ВАЖНО! Следует убедиться, что глазные симптомы не обусловлены первичной патологией органа зрения (высокие степени аномалии рефракции, патология стекловидного тела, глаукома, конъюнктивит, кератит и пр.)
ЗШСС = Б + ВСК + (КВС + ГзС/ГтС) с характерным для ирритативных синдромов усугублением или появлением вышеописанных жалоб на фоне динамических или статических нагрузок в шейном отделе позвоночника
Признаки, исключающие диагноз ЗШСС:
■ объективные признаки стойкого нарушения функции одного или нескольких черепных нервов;
■ наличие симптомов дисфункции структур ВББ при отсутствии болевого синдрома;
■ наличие гемиатаксии, адиадохокинеза, т.е. наличие латерализации координаторных нарушений;
■ стойкая гемианопсия или скотомы;
■ появление кохлеовестибулярных симптомов на фоне гипертонического криза, или вегето-сосудистого пароксизма с артериальной гипотензией.
ТАКИМ ОБРАЗОМ, клиническим ядром ЗШСС (СПА) является шейно-затылочная симпаталгия при минимальных, но обязательных преходящих признаках легкой дисфункции структур ВББ и отсутствии знаков (симптомов) их органического поражения (СОП). ЗШСС характеризует выраженная субъективная симптоматика (maxСС) при минимальных объективных неврологических симптомах (minОС).
ЗШСС = (Б + ВСК + КВС + ГзС/ГтС) — СОП при условии наличия maxСС, minОС
В случае выявления клинических признаков ЗШСС (см. формулу) для его подтверждения проводят:
■ [при наличии у врача соответствующего опыта] лидокаиновую (или новокаиновая) блокаду нижней косой мышцы шеи на стороне максимальной болезненности т.н. точки позвоночной артерии (в данном случае блокада нижней косой мышцы одновременно является блокадой верхних отделов симпатического сплетения ПА); в случае значительного регресса симптоматики после блокады подтверждается ирритативный механизм ЗШСС;
■ проведение пробы де Клейна (необходимо повернуть голову в сторону под углом ~90° и несколько ее запрокинуть); в случае появления или усугубления симптомов дисфункции структур ВББ (обязательно нистагма) проба считается положительной и указывает на наличие фактора позиционной динамической компрессии одной или обеих ПА (является ли компрессия вертеброгенной, либо ЗШСС связан с аномалией ПА, необходимо выяснить на последующих этапах диагностического процесса);
■ функциональную рентгенографию (ФР) шейного отдела позвоночника для подтверждения вертеброгенной природы ЗШСС и явлений нестабильности позвоночных двигательных сегментов С3-С4-С5-C6 (обнаружение рентгенологических признаков остеохондроза указывает на вероятный вертеброгенный характер синдрома);
■ ультразвуковая допплерография (УЗДГ) брахиоцефальных артерий проводится с целью исключения возможного стенозирующего поражения ПА или синдрома подключичного обкрадывания; если проба де Клейна была положительной, то необходимо подтверждение фактора динамической позиционной компрессии ПА с помощью транскраниальной доплерографии (ТКДГ) с позиционными пробами во время (повернуть голову максимально влево, запрокинуть ее из этого положения и удерживать ее в таком положении 15-20 сек, далее повторяют пробу с поворотом головы вправо, затем — с запрокидыванием головы и с максимальным сгибанием в шейном отделе позвоночника [положительной считается проба при которой зарегистрировано снижение средней скорости кровотока в задних мозговых артериях более, чем на 20%, на фоне снижения индексов пульсации]).
ЗШСС следует считать подтвержденным, если, во-первых, на ФР шейного отдела позвоночника выявлены признаки нестабильности (подвывиха) в сегментах С3-С4 или С4-С5, либо обнаруживаются выраженные унковертебральные остеофиты (при этом отсутствуют признаки деструктивных изменений и опухоли позвоночника), во-вторых, по данным УЗДГ не выявлено признаков окклюзивно-стенозирующих поражений ПА, в-третьих, новокаиновые (лидокаиновые) блокады (л/нБ) нижней косой мышцы шеи обладают выраженной клинической эффективностью.
ЗШСС = (Б + ВСК + КВС + ГзС/ГтС) — СОП при условии наличия maxСС, minОС, +ФР, -УЗДГ, +л/нБ
ОБРАТИТЕ ВНИМАНИЕ! «Истинный» ЗШСС следует отличать от ирритативно-компрессионного СПА (ИКСПА). ИКСПА в своем происхождении имеет сочетание факторов динамической экстравазальной компрессии позвоночной артерии и рефлекторной вазоспастические реакции в ВББ (ИКСПА = ЗШСС + факторы компрессии ПА [например, костные разрастания унковертебрального сочленения, суставных отростков при вторичном спондилоартрозе; передне-верхний угол суставного отростка при разгибательных подвывихах шейных позвонков; передняя лестничная мышца при сочетании скаленус-синдрома с латеральным отхождением устья ПА; боковая грыжа диска, выпавшая через унко-вертебральную щель и др.]). Соответственно и клиническим проявлением ИКСПА являются транзиторные ишемические атаки в ВББ, возникающие на фоне ЗШСС (иными словами, имеет место ЗШСС, «осложненный» транзиторными ишемическими атаками в ВББ). При этом фактор динамической компрессии позвоночной артерии является клинически и гемодинамически значимым и подтверждается данными УЗДГ (при этом также характерно усугубление или появление симптомов вертебробазилярной недостаточности в определенных положениях головы [при запрокидывании, повороте в сторону] при проведении ТКДГ, т.е. наличие синдрома динамической [позиционной] компрессии ПА). В отличие от ЗШСС при ИКСПА обязательным является проведение магнитно-резонансной ангиографии (МР-АГ), а ряде случаев и дигитальной субтракционной ангиографии (например, при стенозе ПА 50% и более по данным УЗДГ или МР-АГ, при отсутствии сигнала ПА при УЗДГ или МР-АГ [признаки окклюзии или аплазии артерии]).
Важной составляющей лечения ЗШСС является немедикаментозная терапия в виде сочетания биомеханической коррекции дисфункции позвоночника (в т.ч. миофасциальной дисфункции), мануальной терапии с применением мягких техник мануального воздействия (миофасциальный релиз, мышечно-энергетические техники и т.п.), блокады анестетиком нижней косой мышцы шеи (на стороне максимальной ее болезненности), рефлексотерапии, физиотерапии с обязательным включением в схему лечения индивидуально подобранных упражнений лечебной физкультуры. Причем такая терапия должна назначаться прежде всего при наличии вертеброгенных и миофасциальных факторов риска развития ЗШСС. В ряде случаев при сочетании нескольких факторов риска возникновения ЗШСС больные нуждаются в сочетании немедикаментозной и медикаментозной терапии, так как ликвидация нарушений биомеханики позвоночника и коррекция миофасциальной дисфункции повышает эффективность лечения в целом у пациентов с атеросклерозом, артериальной гипертензией и др. заболеваниями.
Читайте также:
статью «Анатомо-физиологические предпосылки развития синдрома позвоночной артерии» А.В. Логвиненко, Харьковская медицинская академия последипломного образования, Украина (Международный медицинский журнал, №4, 2016) [читать];
статья «Синдром позвоночной артерии и тактика ведения пациентов» Е.А. Пантелеева, Управление делами Президента РФ, Клиническая больница №1, Москва (Журнал неврологии и психиатрии, №12, 2012) [читать];
статья «Глазные симптомы при переднем и заднем шейном симпатическом синдроме» О.И. Лысенко, А.В. Малышев; Кафедра глазных болезней ГБОУ ВПО «Кубанский государственный медицинский университет» Федерального агентства по здраво-охранению и социальному развитию, Краснодар (журнал «Вестник офтальмологии» №1, 2013) [читать];
инструкция по применению «Диагностика стенозирующих поражений позвоночных артерий» А.В. Шемагонов, В.А. Янушко, В.В. Евстигнеев; Республиканский научно-практический центр «Кардиология», Белорусская медицинская академия последиплом-ного образования, МЗ РБ (2003) [читать]
Источник
