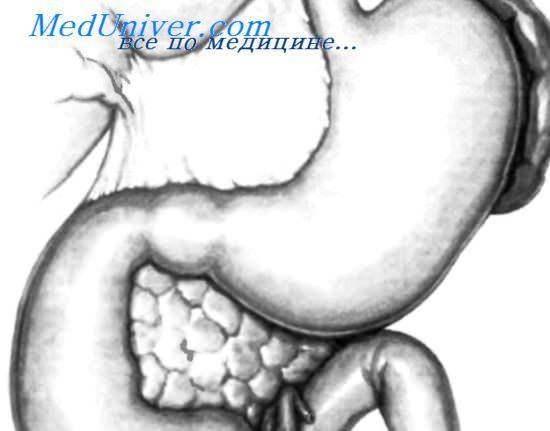
Синдром верхней брыжеечной артерии двенадцатиперстной кишки
Синдром верхней брыжеечной артерии (СВБА) — это разновидность дуоденальной непроходимости, вызванной сдавлением 12-перстной кишки между верхней брыжеечной артерией и абдоминальным отделом аорты. Болезнь проявляется болями в животе после еды, тошнотой, рвотой, ощущением переполнения желудка. Для диагностики применяют инструментальные методики: рентгенографию ЖКТ с пероральным контрастированием, ЭФГДС, УЗИ и комбинированную компьютерную томографию. Лечение в основном консервативное: назначается щадящая диета и лекарственные средства (прокинетики, спазмолитики, ферменты). При декомпенсированном варианте синдрома показано хирургическое вмешательство.
Общие сведения
В медицинской литературе у СВБА есть несколько синонимов: артериомезентериальная или сосудистая компрессия двенадцатиперстной кишки, синдром Уилки. Заболевание встречается редко. Истинная распространенность неизвестна, что связано со сложностями диагностического поиска. Частота синдрома верхней брыжеечной артерии, по данным рентгенографии пассажа бария, составляет 0,013-0,3%. У женщин болезнь выявляется в 2 раза чаще. В 75% случаев сосудистая компрессия наблюдается у детей старше 10 лет, подростков и молодых людей до 30 лет.
Синдром верхней брыжеечной артерии
Причины
Основным этиологическим фактором синдрома являются индивидуальные особенности анатомии гастродуоденальной зоны. Характерен угол около 20-25° (по сравнению с 30-60° в норме) между брюшной аортой и верхней брыжеечной артерией, из-за чего пространство между двумя сосудами сокращается до 10 мм и менее. Также отмечается высокое расположение связки Трейца, которая подтягивает горизонтальную часть 12-перстной кишки (ДПК) к вершине аортомезентериального угла.
Способствующие факторы
Дуоденальная компрессия происходит только при наличии провоцирующих факторов. Распространенные причины синдрома:
- резкое снижение веса, которое сопровождается сокращением объема висцерального жира − при этом расстояние между аортой и брыжеечной артерией уменьшается;
- поясничный лордоз, сколиоз;
- слабость мышц живота;
- строгий постельный режим после травм и операций.
Наиболее подвержены развитию синдрома верхней брыжеечной артерии подростки, у которых происходит быстрый скачкообразный рост без компенсаторного увеличения веса.
Патогенез
Хроническая дуоденальная непроходимость, связанная со сдавлением кишечника верхней брыжеечной артерией, развивается в 3 этапа. Для стадии компенсации характерно неполное перекрытие просвета органа и повышение внутрипросветного давления, что способствует прохождению пищи в нижележащие отделы ЖКТ. В этот период появляются стойкие нарушения трофики и микроциркуляции кишечной стенки, снижается поступление желчи и ферментов поджелудочной железы.
На этапе субкомпенсации дуоденальная перистальтика снижается. Обычно происходит обратный заброс содержимого в желудок, панкреатический проток или желчевыводящие ходы. Наиболее тяжело протекает стадия декомпенсации, которая проявляется дуоденостазом. Характерно патологическое расширение желудка и начальных отделов кишечника наряду с тотальной обструкцией артерией горизонтального участка двенадцатиперстной кишки.
Симптомы СВБА
В большинстве ситуаций синдром верхней брыжеечной артерии имеет хроническое течение, а его симптоматика нарастает постепенно. Острое начало заболевания возможно у больных с травмами позвоночника, ортопедическими проблемами или ожогами — состояниями, которые требуют длительной иммобилизации. Острый вариант синдрома манифестирует сильнейшими болевыми ощущениями в полости живота и кишечной непроходимостью.
Основной признак хронического сдавления ДПК верхней брыжеечной артерией — боли в эпигастрии, которые возникают спустя 20-40 минут после еды (постпрандиальный болевой синдром). Иногда боли появляются сразу после приема пищи. Болезненность достаточно ощутима, что вынуждает пациентов есть небольшими порциями или вовсе голодать. Для уменьшения дискомфорта человек принимает вынужденное положение: лежа на левом боку или на животе, стоя в коленно-локтевой позе.
Боли сопровождаются тошнотой и рвотой, чувством переполненного желудка. В рвотных массах содержится частично переваренная пища с включениями желчи. После рвоты больные чувствуют облегчение. Зачастую беспокоит горькая отрыжка, изжога. Характерно чувство раннего насыщения. Для декомпенсированной стадии характерно резкое похудение вплоть до истощения. При хроническом течении синдрома развивается апатия, снижается физическая и умственная трудоспособность.
Осложнения
При хроническом нарушении дуоденальной проходимости присоединяется желудочная патология. У 50% пациентов определяются гиперхлоргидрия и гиперацидный гастрит, который в 25-45% случаев переходит в язвенную болезнь. В субкомпенсированной стадии наблюдается дисфункция пилорического сфинктера, в результате чего формируется дуодено-гастральный рефлюкс. Повреждение желудочной стенки желчными кислотами проявляется в виде рефлюкс-гастрита.
Декомпенсированная стадия компрессии ДПК верхней мезентериальной артерией осложняется хроническим дуоденитом. Воспалительный процесс вызван свободным перемещением инфицированного желудочного содержимого в двенадцатиперстную кишку и обратно. В запущенных случаях синдрома снижается тонус сфинктера Одди, и застойное дуоденальное содержимое попадает в протоки. Как следствие, развивается хронический холецистопанкреатит, усугубляющий состояние больных.
Диагностика
На основании физикального обследования врачу-гастроэнтерологу трудно заподозрить артериомезентериальную компрессию ввиду отсутствия патогномоничных симптомов. Предположить сосудистый характер непроходимости можно у людей с астеничным телосложением, истощенных соматических или онкологических пациентов. Постановка диагноза синдрома верхней брыжеечной артерии основывается на применении ряда методов инструментальной диагностики:
- Рентгенологическое исследование. Рентгенография с контрастным веществом выявляет застой бария в сдавленной артерией горизонтальной части двенадцатиперстной кишки и замедленное опорожнение желудка (до 4-6 часов). Также визуализируется расширенная верхняя часть ДПК и стойкий дуоденогастральный рефлюкс. Еще один типичный признак — снижение перистальтики.
- ЭФГДС. При СВБА обнаруживают расширение желудка, а также начального отдела двенадцатиперстной кишки с патологическим сужением ее дистального отдела. При эндоскопическом исследовании визуализируется гиперемированная и отечная слизистая гастродуоденальной зоны. На декомпенсацию процесса указывает зияние сфинктера привратника.
- УЗИ гастродуоденальной зоны. Ультразвуковое исследование необходимо для наблюдения за сократительной функцией желудка и ДПК в режиме реального времени. Допплерография выполняется, чтобы оценить состояние брюшного отдела аорты, брыжеечных артерий, измерить сосудистый угол.
- КТ брюшной полости. Контрастирование пищеварительного канала с одновременной ангиографией абдоминальной части аорты назначается для верификации диагноза в сомнительных случаях. Исследование проводится для оценки стадии патологического процесса, измерения дуоденального просвета, величины угла, который образуют аорта и верхняя брыжеечная артерия.

КТ органов брюшной полости. Артериомезентериальная компрессия.
Лечение синдрома верхней брыжеечной артерии
Консервативная терапия
В компенсированной и субкомпенсированной стадиях сосудистой компрессии проводится диетотерапия и медикаментозное лечение. Основные задачи консервативных мероприятий — усиление питания и уменьшение степени дуоденальной непроходимости. Лечебная диета предполагает прием жидкой, полужидкой и протертой пищи малыми порциями. Для коррекции состояния применяется ряд препаратов:
- Прокинетики. Лекарства стимулируют перистальтику ЖКТ, способствуя более быстрому продвижению химуса по пищеварительному каналу. Прокинетики нормализуют тонус мышечных сфинктеров, предотвращают дуоденальный рефлюкс.
- Спазмолитики. Назначаются короткими курсами перед приемом прокинетиков для снижения внутриполостного давления в 12-перстной кишке, которая сдавлена мезентериальной артерией. Препараты быстро устраняют боли и дискомфорт в эпигастральной зоне.
- Ферментные препараты. Для улучшения пищеварительной функции используют средства заместительной терапии с панкреатическими ферментами. Лекарства способствуют нормализации стула, уменьшают вздутие живота и диспепсические симптомы.
- Антибактериальные средства. Чтобы уменьшить риск гастродуоденитов, при дуоденальном рефлюксе рекомендуют кишечные антисептики, которые не оказывают системного действия. С целью подавления бактериальной инфекции показаны фторхинолоны, макролиды.
Хирургическое лечение
Критериями отбора больных для проведения оперативного вмешательства являются прогрессирующая потеря массы тела, выраженный дуоденостаз, развитие осложнений СВБА. Наиболее часто проводят дуоденоеюностомию, которая позволяет полностью устранить симптомы у 90% пациентов. В современной абдоминальной хирургии используют лапароскопическую операцию по разделению связки Трейца и уменьшению дуоденальной компрессии.
Прогноз и профилактика
Сочетание медикаментозного лечения со специальной диетой показывает хорошие отдаленные результаты у пациентов с начальными стадиями синдрома. С учетом современных хирургических методов лечения прогноз благоприятен даже при декомпенсации заболевания. Меры профилактики включают своевременную коррекцию искривлений позвоночного столба, соблюдение рациональной диеты с адекватной калорийностью.
Источник
Синдром верхней брыжеечной артерии. Причины синдрома верхней брыжеечной артерии.Синдром верхней брыжеечной артерии характеризуется клинической картиной обструкции нижней горизонтальной части двенадцатиперстной кишки в результате ее сдавления между аортой и верхней брыжеечной артерией на уровне третьего поясничного позвонка. Этот синдром часто диагностировали в 1920—1935 гг. Для лечения данного синдрома часто использовалась дуоденоеюностомия. предложенная Slavery в 1910 году. Популяризировал эту операцию WilMe, который в 1921 году в Англии представил результаты завершенного исследования этого синдрома. Дуоденоеюностомия была предложена Kellog, Pool и др. в США и Pierre Duval во Франции. Позже появились сообщения ряда авторов о гипердиагностике этого синдрома, а некоторые вообще стали сомневаться в его существовании. Мы считаем, что такой синдром встречается, но гораздо реже, чем это предполагалось в 1920-1935 гг. Данный синдром имеет много названий. Мы отметим наиболее часто встречающиеся: синдром верхней брыжеечной артерии, сосудистая компрессия двенадцатиперстной кишки, аортомезентериальная компрессия двенадцатиперстной кишки, дуоденальная компрессия в результате аортомезелтгриальных отношений, дуоденостаз, дуоденальная непроходимость, хроническая сосудистая компрессия двенадцатиперстной кишки, синдром Wilkie. В норме верхняя брыжеечная артерия отходит от аорты под углом от 50 до 60°. Двенадцатиперстная кишка проходит через пространство между аортой и верхней брыжеечной артерией, которое в норме имеет ширину 10—20 мм. Обычно у больных с синдромом верхней брыжеечной артерии аортомезентериальный угол более острый, и пространство между аортой и верхней брыжеечной артерией меньше, чем 10—20 мм. Поддерживающая связка Трейтца может фиксироваться высоко и подтягивать кверху дуоденоеюнальный изгиб, кроме того, она может быть фиксирована к восходящей или нижней горизонтальной части двенадцатиперстной кишки. Это способствует смещению нижней горизонтальной части двенадцатиперстной кишки вверх и приближению ее к вершине аортомезентериального угла. При гистологическом исследовании установлено, что в 70% случаев в связке Трейтца имеются мышечные волокна. Это может усилить натяжение двенадцатиперстной кишки кверху. В норме верхняя брыжеечная артерия огибает двенадцатиперстную кишку плавно, не прижимая ее к аорте, за счет расположенных между артерией и кишкой жировой гкани и лимфатических сосудов. У больных, которые за короткий промежуток времени значительно теряют в весе, эта жировая «подушка» может исчезнуть, что иногда приводит к сдавлению двенадцатиперстной кишки верхней брыжеечной артерией.
Синдром верхней брыжеечной артерии может развиваться улиц, значительно потерявших в весе за короткий промежуток времени, у больных, длительное время находящихся в постели в положении на спине, а также у пациентов с повреждением позвоночника, находящихся на реклинаторе. Однако у некоторых больных невозможно установить, какие именно факторы привели к развитию этого синдрома или способствовали возникновению его клинических проявлений. Такие пациенты обычно жалуются на вздутие в верхней половине живота и схваткообразные боли, облегчающиеся после рвоты. Симптомы непроходимости исчезают при изменении больным положения тела с вертикального или лежа на спине в положение лежа на животе или на левом боку. Диагностика основывается на данных клинической картины и результатах обзорной рентгенографии. при которой выявляется значительное расширение двенадцатиперстной кишки. Рентгенологическое исследование с контрастированием выявляет дилатацию двенадцатиперстной кишки с длительной задержкой контраста в средней или дистальной трети нижней горизонтальной части двенадцатиперстной кишки. Обычно имеет место дилатация двенадцатиперстной кишки, гораздо реже отмечается дилатация желудка. Если рентгенологическое исследование производят при наличии симптомов кишечной непроходимости, важно изменить положение больного и посмотреть, не улучшится ли пассаж рентгеноконтрастно-го вещества в положении больного на животе. Для диагностики этого синдрома часто применяют также релаксационную дуоденографию. В некоторых случаях с помощью ангиографического исследования удается продемонстрировать, что аортомезентериальный угол меньше 25°. Следует подчеркнуть, что у некоторых пациентов может отмечаться задержка рентгеноконтрастного вещества в нижней горизонтальной части двенадцатиперстной кишки и без наличия каких-либо симптомов. Сначала лечение данного синдрома должно быть консервативным, к хирургическому лечению следует переходить лишь в тех случаях, когда симптомы кишечной непроходимости не удается купировать медикаментозным путем и при прогрессирующем выраженном похудании. Формирование обходного дуоденоеюноанастомоза способом «бок в бок» — оперативное вмешательство, наиболее часто применяемое для лечения этого синдрома. Gregoire (Франция) в 1920 г. предложил использовать для лечения этого синдрома Y-образный дуоденоеюноанастомоз по Roux-en-Y. В то время эта методика использовалась редко, но с течением времени ее стали применять чаще. Это произошло потому, что латеролатеральный дуоденоеюноанастомоз иногда приводил к развитию синдрома слепого мешка, при котором увеличивается бактериальное обсеменение шпики и изменяется соотношение солей желчных кислот, что проявляется клинически в виде феномена мальабсорбции. В 1959 году Strong предложил для лечения этого синдрома пересекать связку Трейтца с последующим низведением двенадцатиперстной кишки из аортомезентериального угла. После пересечения связки Трейтца хирург обычно может провести два пальца между верхней поверхностью нижней горизонтальной части двенадцатиперстной кишки и аортомезентериальным сосудистым углом. В таком случае будет достигнут положительный результат операции. В противном случае, если двенадцатиперстная кишка не низводится после пересечения связки, необходимо дополнительно наложить дуоденоеюноанастомоз. Пересекая связку Трейтца следует быть осторожным, чтобы не повредить нижнюю брыжеечную вену, которая расположена слева от дуоденоеюнального перехода. Обязательно должны быть пересечены все волокна связки, как фиксирующие дуоденоеюнальный изгиб, так и идущие книжней горизонтальной или восходящей части двенадцатиперстной кишки. Учебное видео анатомии верхней, нижней брыжеечных артерий и их ветвей кровоснабжаюших кишечникПри проблемах с просмотром скачайте видео со страницы //meduniver.com/Medical/Video/anatomia_brigeechnix_arterii.html — Также рекомендуем «Дивертикулы двенадцатиперстной кишки. Классификация дивертикулов.» Оглавление темы «Дуоденальные дивертикулы.»: |
Источник
Синдром верхней брыжеечной артерии или артерио-мезентериальная компрессия двенадцатиперстной кишки является редким заболеванием, обусловленным сдавлением горизонтальной ветви двенадцатиперстной кишки верхней брыжеечной артерией, вследствие чего развивается хроническое нарушение дуоденальной проходимости. Неминуемость развития вторичного хронического нарушения дуоденальной проходимости, на фоне длительно существующего синдрома артерио-мезентериальной компрессии двенадцатиперстной кишки, что, в свою очередь, приводит к существенным нутритивным и психосоматическим изменениям, диктует необходимость проведения оперативного лечения.
Синдром верхней брыжеечной артерии или артерио-мезентериальная компрессия двенадцатиперстной кишки является редким заболеванием, обусловленным сдавлением горизонтальной ветви двенадцатиперстной кишки (ДПК) верхней брыжеечной артерией (ВБА), вследствие чего развивается хроническое нарушение дуоденальной проходимости [1, 10]. Впервые это патологическое состояние было описано в 1842 году австрийским патологоанатомом профессором Carl Freiherr von Rokitansky, а более детально синдром был изучен D.P. Wilkie, который в 1927 году обобщил собственный опыт лечения 75 пациентов [1, 2]. По различным литературным данным, артерио-мезентериальная компрессия двенадцатиперстной кишки приводит к развитию хронического нарушения дуоденальной проходимости (ХНДП) в 3,0−17,0 % случаях, хотя диагностируется лишь в 0,3% наблюдений, а летальность может достигать 33,0% [1, 3, 7].
В основе механизма развития заболевания лежит компрессия горизонтальной ветви ДПК между абдоминальным отделом аорты и отходящей от него под острым углом верхней брыжеечной артерией. Нередко к этому приводит недостаточное количество жировой ткани брыжейки и забрюшинного пространства, выполняющее каркасную функцию верхне-мезентериальных сосудов, что встречается, как правило, у астеников. В норме угол отхождения ВБА от аорты колеблется от 38 до 60 градусов [4]. В случаях, когда угол отхождения ВБА от аорты составляет менее 28 градусов, правомочно говорить о сосудистом генезе ХНДП [2, 8]. Кроме того, данное состояние может быть вызвано аномальным развитием артерии, наличием дополнительных сосудов, выраженным лордозом, висцероптозом, нередко возникающим после значительной потери веса, слабостью мышц передней брюшной стенки, оперативным лечением деформирующих заболеваний позвоночника, а также высоким отхождением или короткой по длине связкой Трейтца [2, 3]. Всё это вызывает риск развития непроходимости сдавленного участка ДПК, с последующим развитием грубых органических изменений. Клиническое проявление ХНДП компрессионного генеза заключается в чувстве быстрого насыщения, ощущении тяжести в эпигастрии, тошноте, болевом синдроме в верхних отделах живота, постоянной рвоте, вследствие чего у пациентов формируется страх перед приемом пищи, что в свою очередь приводит к нарушению пищевого поведения вплоть до анорексии [5, 6, 9, 10].
Приводим собственное клиническое наблюдение.
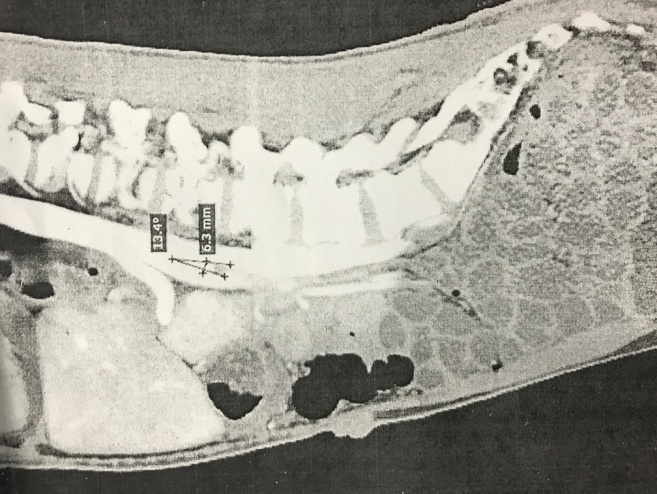
Пациент К., 25 лет обратился в клинику факультетской хирургии им. И.И. Грекова СЗГМУ им. И.И.Мечникова 29.11.2016 г. с жалобами на боли в эпигастральной области и левом подреберье, чувство тошноты, рвоту после каждого приема пищи, независимо от ее объема и характера, общую слабость и потерю веса на 15 кг в течении года. Из анамнеза заболевания выяснилось, что с 2011 года пациент стал отмечать наличие тошноты, рвоты, чувство тяжести в эпигастрии после приема пищи, в последующий год наблюдалось прогрессивное снижение массы тела (в 2012 г. m~65 кг.). Неоднократно обследовался, проходил лечение в различных клиниках . Так, по данным рентгенографии желудочно-кишечного тракта с контролем пассажа бариевой взвеси от 2014 г. отмечалось снижение моторно-эвакуаторной функции желудка, ДПК, висцероптоз (увеличенный в размерах желудок, ДПК, петли тонкой кишки на уровне малого таза). Кроме того, отмечалось замедление в эвакуации контраста из желудка и ДПК в дистальном направлении в течение 2 часов. После дополнительного обследования (данные пациентом не предоставлены) был установлен диагноз «стеноз чревного ствола», в связи с чем 03.02.2015 г. была выполнена: «Лапаротомия. Фундопликация по Ниссену. Декомпрессия чревного ствола». После операции пациент почувствовал улучшение общего состояния: отметил увеличение массы тела на 3 кг; прекратились тошнота и рвота после приема пищи. Однако через 2 месяца после оперативного лечения симптомы полностью возобновились. Больной находился под наблюдением гастроэнтеролога, получал консервативную терапию без существенного эффекта. При очередном обследовании, согласно данным рентгенографии с контрастированием желудочно-кишечного тракта от 08.11.2016 г., сохраняется замедленная эвакуация из желудка, ДПК, выраженный гастроптоз и дуоденоптоз. При этом эвакуация из пищевода в желудок составляет порядка 30сек., из желудка в ДПК около 1-2 мин, а эвакуация из ДПК до Трейтца 30-40 сек. Признаки спланхноптоза. По данным спиральной компьютерной томографии (СКТ) органов брюшной полости с контрастированием от 18.07.2016 г., отмечается дилатация нисходящей и горизонтальной части ДПК. Угол отхождения ВБА от аорты составляет 13,4 градусов (Рис 1).
Рис.1. СКТ- картина органов брюшной полости с контрастированием (стрелками указан угол отхождения ВБА от аорты)
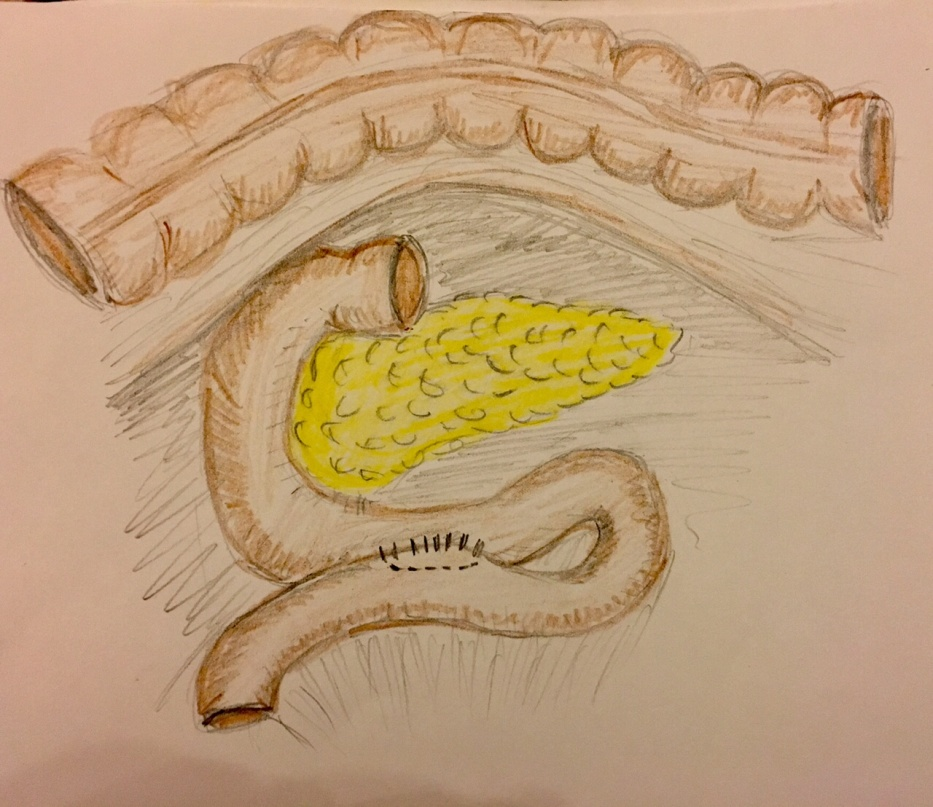
При поступлении в клинику у пациента отмечался дефицит массы тела (ИМТ 17), выраженный нутритивный дефицит. Учитывая анамнез, а также лабораторно-инструментальные, данные был сформулирован диагноз: «Артерио-мезентериальная компрессия ДПК. Хроническое нарушение дуоденальной проходимости в стадии субкомпенсации. Белково-энергетическая недостаточность» и выставлены показания к оперативному лечению. Была проведена полноценная предоперационная подготовка, направленная на коррекцию нутритивных и водно-электролитных нарушений. Кроме того, за связку Трейтца был эндоскопически установлен назоинтестинальный зонд для осуществления энтерального питания. В последующем пациенту выполнено оперативное лечение в объеме: «Лапаротомия. Адгезиолизис. Операция Стронга. Операция Альбрехта-Стейвели в модификации Боппа. Дренирование брюшной полости» (19.12.2016 ). При ревизии в верхнем этаже брюшной полости обнаружен выраженный спаечный процесс с деформацией желудка. Выполнен адгезиолизис острым путем с восстановлением нормального расположения желудка. Отмечается дилятация двенадцатиперстной кишки до 6-8 см в диаметре проксимальнее места артерио-мезентериальной компрессии,а дистальнее – диаметр двенадцатиперстной кишки порядка 3 см. Выполнена операция Стронга. Позадиободочно сформирован анастомоз по типу “бок в бок” между горизонтальной частью двенадцатиперстной кишки и тощей кишкой на короткой петле двухрядными узловыми швами. При этом предварительно было установлено два зонда − декомпрессионный “толстый” в проксимальную часть ДПК и желудок, а “тонкий” зонд для энтерального питания проведен за анастомоз.
Рис. 2. Дуоденоеюностомии по Albrecht Stavely в модификации Boppe
Послеоперационный период протекал без осложнений. Зонды удалены на 7 сутки. Пациент переведен на частое (5-6 раз в сутки) дробное питание. Клинических признаков нарушения проходимости пассажа пищевого химуса не отмечалось. Выписан на 14 сутки послеоперационного периода в удовлетворительном состоянии. В настоящее время практически здоров.
В заключение хотелось бы отметить, что в подобных случаях мы отдаем предпочтение операции Robinson в связи с хорошими отдаленными функциональными результатами. Однако в данном случае, учитывая выраженные водно-электролитные нарушения и белково-энергетическую недостаточность, было отдано предпочтение менее сложному с технической точки зрения оперативному вмешательству [9], а именно дуоденоеюностомии по Albrecht Stavely в модификации Boppe.
Приведенный клинический случай демонстрирует сложности ранней диагностики артерио-мезентериальной компрессии двенадцатиперстной кишки. Неминуемость развития вторичного хронического нарушения дуоденальной проходимости на фоне длительно существующего синдрома артерио-мезентериальной компрессии двенадцатиперстной кишки, что, в свою очередь, приводит к существенным нутритивным и психосоматическим изменениям, диктует необходимость проведения оперативного лечения, оптимальным вариантом которого является формирование дуоденоеюноанастомоза.
Список литературы
- Welsch T. – Recalling superior mesenteric artery syndrome / T. Welsch, M.W. Büchler, P.Kienle// Digestive Surgery, 2007.- P. 149–156
- Lee T.H. – Superior mesenteric artery syndrome: where do we stand today?/ T.H. Lee [et al.]// Journal of gastrointestinal Surgery, 2012. – P. 2203–2211
- Zaraket V. – Wilke’s syndrome or superior mesenteric artery syndrome: fact or fantasy/ V. Zaraket, L. Deeb//Case Reports in Gastroenterology,2015. –P. 194–199
- Ozkurt H. – Measurement of the distance and angle between the aorta and superior mesenteric artery: normal values in different BMI categories/ H. Ozkurt [et al.] // Surgical and Radiologic Anatomy, 2007.- vol. 29, no. 7.- P. 595–599
- Fong J.K. – Imaging findings and clinical features of abdominal vascular compression syndromes / Fong J.K. [et al.] // American Journal of Roentgenolgy.-2014. – P. 29–36
- Gebhart T. – Superior mesenteric artery syndrome/ T. Gebhart // Gastroenterology Nursing -2015.- P. 189–193
- Capitano S. – Superior mesenteric artery syndrome—believe in it! Report of a Case / S. Capitano, G. Donatelli, G. Boccoli// Case Reports in Surgery, 2012.- 282646
- Arthurs O.J. – Nutcracker and SMA syndromes: what is the normal SMA angle in children?/ O.J. Arthurs, U. Mehta, P.A. Set/ European journal of radiology, 2012. – P. 854–861
- Репин В.Н. – Артериомезентериальная компрессия двенадцатиперстной кишки / В.Н. Репин, М.В. Репин, Н.С. Ефимов. – Пермь : Медицина, 2009. – 232 с.
- Кондрашин В.Н. – Редкий случай диагностики артериомезентериальной компрессии двенадцатиперстной кишки в эндоскопической практике /
В.Н. Кондрашин, Р.Х. Дин // Здравоохранение Дальнего Востока. – 2013. – №2. – С. 40-41.
Источник